Атеросклероз судин головного мозку являє собою патологічний процес, в ході якого церебральні кровоносні шляхи звужуються, що призводить до недостатності кровообігу мозку. Це дуже поширене захворювання, що вважається чи не обов’язковою супутником похилого віку.
На жаль, в останні роки спостерігається тенденція до омолодження патології: атеросклероз зустрічається і у 20-літніх, та у 30 літніх людей. Доведено, патологія вважається хворобою цивілізованих держав. Основу процесу становить блокування судин бляшками бляшками або їх стеноз (в результаті підвищеного артеріального тиску, що викликає спазм артерій).
Небезпека цього тихого, але підступного захворювання полягає у ймовірності розвитку ішемічного інсульту, старечої деменції (недоумства), енцефалопатії. Ці захворювання вторинні, але безпосередньо загрожують життю, фізичному та психічному здоров’ю людини.
Що ж потрібно знати про це тихому вбивці?
Причини атеросклерозу судин головного мозку
Існує, щонайменше, вісім першорядних причин атеросклороза судин головного мозку.
• Вік. Перша і найбільш вагома причина. Літній і старечий вік асоційовані з високою ймовірністю формування патології. За статистикою, кожен другий пацієнт у віці страждає цим захворюванням.
• Генетична схильність. Величезну роль відіграє спадковий фактор. У спадок передається не саме захворювання, а особливості ліпідного обміну, схильність до гіпертонії, особливості кровоносної системи і, як підсумок, ймовірність розвитку захворювання підвищується. На щастя, можна звести ризик до мінімуму, якщо дотримуватися правил профілактики.
• Порушення ліпідного обміну. Проблеми з метаболізмом виступають суттєвим фактором формування ліпідних атеросклерозних утворень на стінках артерій. З плином часу вони розростаються настільки, що кров не може подолати перешкоду.
• Неправильне харчування з великою кількістю холестерину. Іноді людина сама провокує розвиток атеросклерозу, споживаючи велику кількість ліпідних сполук. Ліпіди — це будівельний матеріал бляшок. Не варто захоплюватися жирними продуктами.
• Гіподинамія. Спосіб життя в якому немає місця руху, веде до застійних процесів в організмі.
• Наявність захворювань ендокринної системи.
• Зловживання алкоголем. Алкоголь у великих кількостях перешкоджає природному розщепленню жирів.
• Куріння. Викликає стеноз (звуження) великих судин.
Причини атеросклерозу судин головного мозку численні. Розібратися в них може тільки лікар.
Атеросклероз судин головного мозку: перші симптоми
Ознаки атеросклерозу судин головного мозку досить характерні. Виникають такі прояви:
• Больовий синдром. Головні болі — перший симптом атеросклерозу судин головного мозку і постійний супутник хворого. На початковому етапі болі носять ниючий, тупий характер (відчуття, ніби по голові б’ють молотком). Спочатку це прояв виникає тільки після розумової чи емоційної навантаження, пізніше біль стає постійним. Симптом обумовлений недостатністю церебрального кровообігу і зростанням артеріального тиску.
• Порушення концентрації уваги. Викликано недостатністю харчування мозку. У першу чергу страждають скроневі і тім’яні області головного мозку. Доходить до того, що пацієнт не може сконцентруватися навіть на побутових справах (у запущених випадках).
• Агресивність, дратівливість. Емоційні порушення викликані застоєм крові.
• Порушення з боку настрою. Можливе формування маніакально-депресивного психозу, коли фази піднесеного настрою змінюються депресивними фазами з різко зниженим емоційним фоном.
• Психози. Психози шизофреноподібного характеру формуються вже на пізніх стадіях розвитку атеросклерозу. Це класичні ознаки атеросклерозу судин головного мозку.
• Втрата чутливості окремих частин тіла, кінцівок. Можлива втрата чутливості половини тіла.
• Асиметричні риси обличчя. Викликані параліч лицьових нервів. Це класична неврологічна (вогнищева) симптоматика.
• Проблеми із запам’ятовуванням нової інформації. Пам’ять поступово порушується. На запущених стадіях хворий не в змозі пригадати власного імені.
• Слабкість, сонливість.
• Порушення сну: безсоння, кошмарні сни ночами.
• Порушення з боку органів чуття. Перше, про що йде мова, це фотопсии, формування худобою в полі зору. Свідчить на користь ураження потиличної частки мозку. Крім того, можливий дзвін у вухах і т. д.
Спостерігаються множинні вогнищеві неврологічні симптоми, а також головний біль. Чим довше тече захворювання і чим більше вона працює, тим інтенсивніше симптоматика.
Діагностика
При атеросклерозі потрібна ретельна діагностика і чим раніше вона почнеться, тим краще, оскільки на розвинених стадіях цілком можливо, що пацієнт сам буде не в змозі звернутися до лікаря. Діагностика починається в кабінеті лікаря. Проблемами з центральною нервовою системою такого роду займається лікар-невролог.
Огляд починається з опитування пацієнта на предмет скарг та їх характеру, а також на предмет перенесених раніше захворювань (збір анамнезу). Після цього проводиться ряд функціональних тестів, мета яких — виявити вогнищеву симптоматику. Додатково може знадобитися огляд лікарем-офтальмологом.
Далі настає черга інструментальних досліджень. Серед них:
• Ультразвукова доплерографія судин головного мозку. Це перше і найбільш необхідне дослідження, що дає можливість оцінити швидкість кровотоку у мозкових артеріях.
• МРТ. Дозволяє візуалізувати судини.
• Ангіографія судин головного мозку (з контрастом).
У комплексі цих досліджень досить. Серед лабораторних методів досліджень призначається загальний аналіз крові, біохімічний аналіз крові.
Атеросклероз судин головного мозку: лікування
Лікування атеросклерозу судин головного мозку повинно бути комплексним. На ранніх етапах, коли процес не досяг свого піку можлива консервативна терапія. Призначаються медикаментозні препарати наступних груп:
• Вітамінно-мінеральні комплекси. Особливо важливо, щоб у них були присутні вітаміни A, B, C. Ці препарати мають зміцнюючою дією і допомагають справитися із захворюванням.
• Статини. Призначаються для руйнування холестеринових бляшок на стінках судин. У крайніх випадках допомагають стабілізувати розміри цих ліпідних утворень, щоб вони не розросталися далі. Існує безліч найменувань цих коштів: Зокор, Аторис і т. д.
• Антиагреганти (Кардіомагніл, Тромбо асс). Призначаються для розрідження крові. Це необхідно, щоб виключити або знизити ймовірність розриву перевантаженого судини.
• Препарати-фібрати. Знижують концентрацію тригліцеридів у крові. Тим самим сприяють зниженню холестерину в крові.
• Препарати проти гіпертонії. Призначаються курсами для зниження артеріального тиску, яке майже неминуче зростає, коли говорять про атеросклерозі судин головного мозку.
• Нікотинова кислота (якщо не протипоказана).
• Секвестранты жовчних кислот. Призначаються для зменшення всмоктування жирів у кишечнику.
У крайніх випадках проводиться хірургічне лікування. Тип операції визначається нейрохірургом.
Профілактика атеросклерозу судин головного мозку
Профілактика атеросклерозу судин головного мозку вимагає від пацієнта неабиякої частки сили волі, оскільки необхідно відмовитися від багатьох аліментарних та інших звичок. Що ж включають в себе заходи профілактики:
• Необхідно дотримуватися дієти. Як можна більше рослинної їжі, як можна менше тваринних жирів і продуктів багатих холестерином.
• Важливо регулярно проходити профілактичні огляди, тим більше, якщо мова йде про людину похилого віку (понад 60 років).
• Не варто вживати алкоголь у великих кількостях.
• Вкрай необхідно відмовитися від нікотину.
• Підтримка оптимального рівня фізичної активності відіграє велику роль.
У сукупності зазначених заходів достатньо.
Атеросклероз судин головного мозку — хвороба небезпечна і непередбачувана. Часто вона протікає безсимптомно до пори до часу.
Важливо своєчасно діагностувати недугу. Так прогноз буде найбільш сприятливим. Слід розуміти: ні в якому разі мова не йде про вирок. Хвороба успішно лікується, головне не упустити момент.


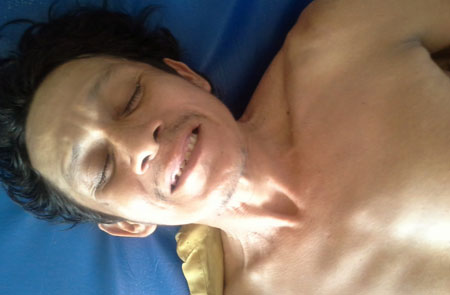
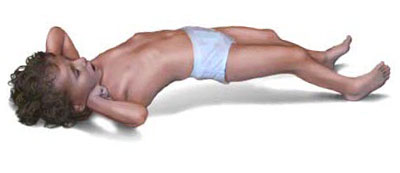 Самий пік розвитку симптомів правця у людини припадає на етап розпалу інфекції, який може тривати від півтора до двох тижнів, в залежності від тяжкості процесу. На цьому етапі яскраво проявляються судоми, які виникають зовсім несподівано або наростають поступово, тривають від кількох секунд, до хвилини.
Самий пік розвитку симптомів правця у людини припадає на етап розпалу інфекції, який може тривати від півтора до двох тижнів, в залежності від тяжкості процесу. На цьому етапі яскраво проявляються судоми, які виникають зовсім несподівано або наростають поступово, тривають від кількох секунд, до хвилини. 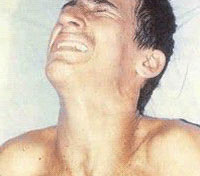 Внаслідок великого ризику летальності при правці, лікування пацієнтів проводиться в стаціонарі за участю лікаря реаніматолога- анестезіолога. Пацієнту створюються умови спокою і ізоляції від подразників. Процес годування заснований на шлунковому зондуванні, або парентеральному (внутрішньовенно), при парезах шлунково-кишкового тракту.
Внаслідок великого ризику летальності при правці, лікування пацієнтів проводиться в стаціонарі за участю лікаря реаніматолога- анестезіолога. Пацієнту створюються умови спокою і ізоляції від подразників. Процес годування заснований на шлунковому зондуванні, або парентеральному (внутрішньовенно), при парезах шлунково-кишкового тракту.