Гострий гломерулонефрит — це захворювання імунної природи, при якому відбувається запалення ниркових клубочків. Як правило, він розвивається у дітей або вже дорослих людей до 40 років, причому кількість хворих чоловіків зазвичай більше, ніж жінок.
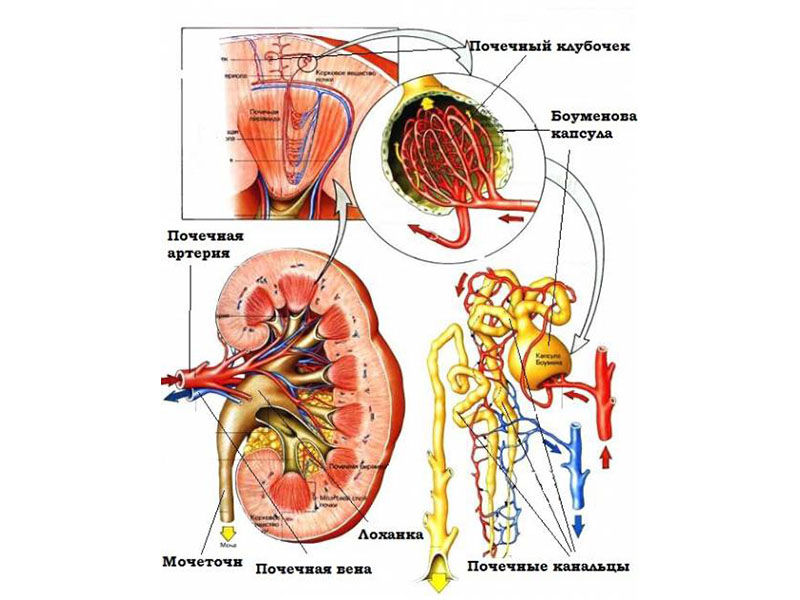
Причини розвитку
Головна роль у розвитку недуги належить стрептококів, хоча самі бактерії не беруть безпосередньої участі в ураженні нирок . Викликаючи запальні процеси в інших органах, наприклад, в мигдалинах, вони стимулюють вироблення специфічних антитіл і імунних комплексів, які, проходячи разом з кров'ю через нирки, можуть вступати в боротьбу з клітинами їх клубочків, оскільки вони мають щось спільне з клітинами стрептококів.
Таким чином, основними причинами розвитку гломерулонефриту є різні інфекційні захворювання, причому не завжди спровоковані стрептококками. Нерідко виникненню патології передують не тільки запалення, викликані бактеріями інших видів, але і патології вірусної природи. Тому в більшості випадків гломерулонефрит розвивається після перенесення:
- ангіни;
- скарлатини;
- епідемічного паротиту;
- пневмонії;
- гепатиту В;
- краснухи;
- герпесу;
- інфекційного мононуклеозу і т.д.
Важливо: як правило, гострий гломерулонефрит проявляється через 10-14 днів після перенесення іншого захворювання бактеріального або вірусного походження.
Нерідко захворювання є наслідком перенесення сильного стресу або переохолодження. При цьому воно також може бути результатом розвитку алергічної реакції на ті чи інші сполуки, в тому числі пилок рослин, лікарські препарати, включаючи вакцини і сироватки, пил і т.д. Іншими словами, запалення клубочків нирок може виникати через неадекватну імунної відповіді, тобто мати аутоіммунну природу.
Отже, в залежності від причин розвитку гострий гломерулонефрит буває:
- Первинним — формується в результаті впливу інфекційних агентів, токсичних речовин або алергенів.
- Вторинним — виникає на тлі тих чи інших системних захворювань, наприклад, системний червоний вовчак та ін.
Ознаки
У всіх хворих спостерігаються різні симптоми гострого гломерулонефриту і з різною інтенсивністю. Класичними ознаками патології є:
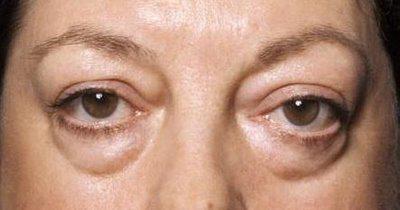
- набряклість обличчя і кінцівок;
- артеріальна гіпертензія;
- протеїнурія;
- присутність в сечі крові, в результаті чого вона може набувати колір «м'ясних помиїв»;
- лейкоцитурія;
- зниження кількості виведеної сечі до 500 мл і менше (олігурія);
- блідість шкіри;
- головні болі;
- дискомфорт в попереку;
- нудота і блювота;
- зниження апетиту і т.д.
але в основному у пацієнтів в більшою мірою виражені симптоми набрякового, гіпертонічного або сечового синдрому.
Важливо: іноді набряки можуть бути прихованими, тобто рідина все ж затримується в організмі, але розподіляється таким чином , що зовні цього може бути не видно. Щоб це встановити здійснюють постійний контроль над вагою хворого, при його неухильне зростання говорять про наявність прихованих набряків.
Діагностика
Для діагностики гострого гломерулонефриту зазвичай досить:
- оцінки наявних у хворого симптомів;
- проведення ОАМ, проб по Нечипоренко, Зимницьким, Ребенгу;
- біохімічного та імунологічного аналізу крові;
- УЗД;
- біопсії.
Гостру форму захворювання часом складно відрізнити від загострення хронічної або навіть підгострого гломерулонефриту, тобто рідкісного різновиду недуги, для якої характерно надзвичайно бурхливу течію з швидким розвитком ниркової недостатності протягом декількох тижнів або навіть місяців. Велике значення в диференціальної діагностики гострої і хронічної форм захворювання відводиться часу, який пройшов з моменту початку того чи іншого запального процесу в організмі до появи ознак ураження нирок. Так, при гострому гломерулонефриті це зазвичай відбувається протягом 1-3 тижнів, а при загостренні хронічного буквально на наступний день після прояву інфекції.
Лікування
Традиційно лікування гострого гломерулонефриту здійснюється в умовах стаціонару, оскільки пацієнти повинні постійно перебувати під наглядом лікаря і строго дотримуватися режиму і дієту, що не завжди здійснюється при знаходженні хворих вдома.
Важливо: при гломерулонефриті показано лікувальне харчування по столу №7 із суворим обмеженням споживання солі до 1 або 2 г на добу, також знижується частка в раціоні білкової їжі тваринного походження до 1 г на 1 кг ваги пацієнта .
Почесне місце в терапії захворювання належить медикаментозному лікуванню. Для кожного пацієнта всі препарати та їх дози підбираються в індивідуальному порядку в залежності від тяжкості його стану, клінічної форми недуги і наявності супутніх патологій. Проте зазвичай схему лікування складають з препаратів, що належать до таких груп:
- Кортикостероїди. Лікарські засоби цієї групи показані для боротьби з запальними процесами в нирках. Традиційно вони призначаються досить тривалими курсами по 5-6 тижнів, протягом яких доза препаратів поступово знижується до 0. У певних випадках пацієнти проходять так звану пульс-терапію гормонами. Її суть полягає в прийомі протягом декількох днів ударних доз препарату з подальшим різким переходом до рекомендованої виробником дозі.
- Гіпотензивні препарати. Лікарські засоби цієї групи використовуються для нормалізації артеріального тиску. Як правило, застосовуються інгібітори АПФ, так як вони не мають токсичного впливу на нирки.
- Сечогінні засоби. Так звані діуретики застосовуються для прискорення виведення рідини з організму. Особливий їх вид салуретики призначаються пацієнтам з метою максимально швидкого виведення солей натрію, які схильні затримувати рідину в тканинах. Зазвичай сечогінні препарати використовуються спільно з гіпотензивними.
- Антибіотики. Цим ліків належить особливе місце в терапії гломерулонефриту, оскільки в більшості випадків він є наслідком перенесення того чи іншого бактеріального захворювання. Тому боротьба з запаленням в нирках неможлива без повноцінної санації всіх наявних в організмі вогнищ інфекції.
- Імуносупресори. До цієї групи препаратів відносяться лікарські засоби, що володіють здатністю пригнічувати імунітет, що необхідно при аутоімунної природи захворювання.
- Антиагреганти і антикоагулянти. Подібні ліки використовуються, якщо в крові хворого значно підвищується рівень тромбоцитів, що загрожує формуванням тромбів всередині судин.
Увага! При лікуванні гострого гломерулонефриту з вираженими набряками необхідно звертати особливу увагу на добовий обсяг діурезу, так як пити можна тільки на 300 мл більше рідини, ніж вивелося з організму за останню добу.

Як правило, помітне поліпшення стану хворого відбувається через 3-4 тижні інтенсивної терапії. Це проявляється поступовим:
- усуненням набряків;
- нормалізацією артеріального тиску;
- зникненням гематурії і протеїнурії і т.д.
Тому зазвичай відправитися додому хворий може тільки через 1-1,5 місяці. Після цього він в обов'язковому порядку повинен регулярно відвідувати нефролога або уролога.
Увага! Про повне одужання пацієнта можна говорити тільки в разі продовження повної ремісії протягом 5 і більше років.
Можливі ускладнення
Здавалося б, незначні на перший погляд набряки згодом можуть переростати в анасарка, асцит, гидроперикард і т.д. Але більш серйозними ускладненнями прийнято вважати:
- ниркову еклампсію;
- гостру левожелудочковую недостатність;
- гостру ниркову недостатність.
Таким чином, при своєчасному грамотному лікуванні і повному дотриманні лікарських рекомендацій гострий гломерулонефрит може швидко і безслідно пройти. Але тривале невтручання, недотримання режиму або внесення власних коректив в призначення доктора може стати причиною переходу недуги в хронічну форму і розвитку небезпечних для життя ускладнень.
