Безліч ускладнень виникає в організмі при . Найнебезпечніше — діабетична стопа — це патологія, яка пов'язана з розвитком периферичної нейропатії, руйнуванням кровоносних судин і капілярів.
Зміни в тканинах відбуваються під дією надлишкового цукру в крові при недостатньому виробленні гормону інсуліну. Токсичний вплив глюкози призводять до деформації, запальним процесам в суглобах і кістках, некрозів і гангрени.
Хто в групі ризику? Причини розвитку
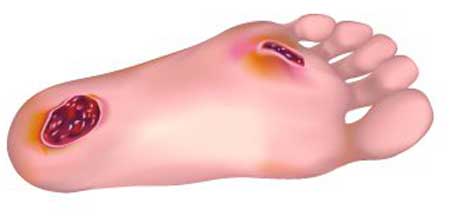
Розвиток синдрому діабетичної стопи потенційно небезпечно для всіх хворих на цукровий діабет. У половини хворих спостерігають патологічні процеси, які служать критеріями для визначення в групу ризику.
Лікар оцінює стан ступень, чутливість шкіри, прощупується пульс на артеріях, оглядає стан нігтів і наявність пошкоджень і ран.
За ступенем ризику класифікують три групи:
- Ні виражених змін. Пульс і чутливість в нормі. Контроль стану щорічно.
- Помітні деформації стопи, знижений або відсутній пульс на дистальній стороні, чутливість слабка. Контрольний огляд кожні 6 місяців.
- Втрата чутливості, відсутність пульсу. У хворого були виразки, можливо переніс ампутацію. Огляд роблять кожні три місяці.
Синдром діабетичної стопи розглядають як збірне поняття для всіх .
У хворих I типу патологію стоп діагностують через 8-10 років від початку розвитку цукрового діабету, у II типу це може трапиться з перших місяців хвороби.
Як причин розвитку патології служать зміни, які відбуваються в організмі під дією надлишкового цукру в крові. Від цього страждають судини кров'яного русла і нервові волокна.
Органи не отримують необхідного харчування, а недостатнє кровопостачання погіршує загоєння ран. У нижніх кінцівках погіршується циркуляція крові, застійні явища призводять до ураження нервових закінчень і розвитку нейропатії.
Втрата чутливості призводить до того, що хворий своєчасно не відчуває освіту ран і пошкоджень, які небезпечні утворенням трофічних виразок. Дрібні садна, тріщини і мозолі легко інфікуються, і в силу протікають застійних явищ в стопах не загоюються.
Людина не відразу помічає утворення виразок через зниженою чутливості, тому нерідко процес зачіпає прилеглі тканини, сухожилля і кістки. У запущених випадках діагностують гангренозние зміни, лікування має на увазі часткову або повну ампутацію стопи.
травматизму сприяє неправильно підібране взуття, яка деформується з часом і заважає стопі правильно розподіляти тиск тіла це призводить до деформації, натоптишів і мозолів.
Тісне взуття заважає ослабленому кровотоку, посилює застій рідини і сприяє запальним процесам.
Атеросклеротические зміни в великих судинах порушують кровопостачання нижніх кінцівок у хворих на діабет.
Недолік харчування і кисню викликає відмирання ділянок шкіри і тканини, якщо пацієнт не помічає змін, що відбуваються, існує ризик додаткового травмування цих ділянок. Відбувається посилення виразкового процесу і некротичного ураження тканин стопи.
У світовій практиці налічують 70% ампутацій через цукрового діабету, хоча більше в 80% випадків цього можна було уникнути при своєчасному виявленні пошкоджень шкіри.
Види синдрому діабетичної стопи
залежно від процесів, що протікають і симптомів прийнято ділити поразку стопи за типами.
№1. Нейропатический.
Поширений фактор синдрому діабетичної стопи — біль. У ряді випадків нервові закінчення пошкоджені, що призводить до утворення периферичноїнейропатії. Є три основних її типу: сенсорна, моторна і вегетативна.
Велика частина пацієнтів відчуває сенсорну нейропатію. Це проявляється непропорційністю між інтенсивністю больових відчуттів і видимими ушкодженнями.
Наприклад, просто торкаючись до шкіри людина відчуває сильний біль, яка присутня одночасно з онімінням стопи. Сенсорні симптоми проявляються печіння, поколювання або пронизливим болем.
При моторної нейропатії пошкодження нервових закінчень призводить до слабкості деяких м'язів, які задіяні при ходьбі: м'язи стегна, гомілки і дрібні м'язи стопи.
Ці зміни викликають дисбаланс і неправильне положення ноги, що сприяє розтирання стопи у взутті, запалення шкіри, утворення тріщин на п'ятах і болю.
Вегетативна нейропатія впливає на нерви, які не перебувають під свідомим контролем людини. Змінюється механізм потовиділення, людина відзначає потовщення шкіри на ступнях, вона стає жорсткішим, утворюються тріщини, мозолі.
Бактеріальна або грибкова інфекція стає вірогідною причиною посилення патологічних процесів.
№2. Ішемічний.
Проблеми з кровообігом в ногах сприяють хворобливості, навіть за умови часткового оніміння кінцівок. Це відбувається під впливом високих показників цукру в крові на артерії, капіляри і вени.
Артерії уражаються позаду коліна і гомілки жировими бляшками, процес прискорюється при діабеті. Відбувається потовщення стінок і може утворитися відкладення кальцію. Приплив крові до нижніх кінцівок частково або повністю блокується.
Оскільки тканини голодують при відсутності кисню, це пов'язане з больовими відчуттями. Такий стан пацієнт описує, як ніби ноги здавлюють лещатами.
Стінки капілярів потовщені, стають жорсткі, ефективність в доставці кисню і поживних речовин знижується. Артерії не можуть впоратися з потоком крові, вона спрямовується по маленьким судинах в вени, замість того, щоб намагатися пройти по закупорених артерій.
Часто обсяг крові надходить більше, ніж вени можуть впоратися. Вони переповнюються, клапани рвуться. Кров із судин просочується в шкіру, створюючи виразки, які дуже болючі.
№3. Змішаний.
М'язові і суглобові проблеми у хворих на діабет частий джерело дискомфорту і болю. М'язи страждають від діабетичної нейропатії, порушеного кровообігу і атрофії. Сухожилля, які зміцнюють м'язи до кістки, стають жорсткими і коротшають через периферичноїнейропатії.
Виникає дисбаланс при ходьбі, неправильно розподіляється навантаження на стопи і суглоби. Гірше, що вони «звикають» знаходитися в зігнутому положенні через надмірне цукру в крові в поєднанні з білками в суглобах. Це називається діабетичним глікозірованіем суглобів.
Така скутість призводить до бурситу, шпорами, крихітним переломів і вивихів кісток (стопа Шарко). Зміни призводять до болю, розвитку інфекцій, виразок.
Інфекції, що вражають діабетичну стопу
Страждаючі діабетом стають більш сприйнятливі до бактеріальних, грибкових і дріжджовим інфекцій. Шкіра стоп стає роздратованою, виразок і легкоранимої. Ознаки бактеріальної інфекції включають почервоніння, набряк, підвищення місцевої температури, біль, пошкодження і гній.
Сліпі діабетики виявляють інфекційні осередки на дотик, іноді по запаху. Якщо запалення зачіпає кістки розвивається остеомієліт.
Цікаво, що навіть при втраті чутливості на ногах, людина може відчувати біль при бактеріальної інфекції. За медичною допомогою слід звертатися без зволікання.
Грибкові і дріжджові інфекції вражають стопи. Роздратована шкіра служить хорошим середовищем для розмноження мікробів.
нігтьові пластини стають товстими, легко кришаться, пухкі, часто вростають в шкіру або утворюють мозольні канавки. Бруд накопичується під нігтем і викликає роздратування навколо.
Початкова стадія діабетичної стопи, фото
Хворі на діабет зобов'язані контролювати стан стоп, і вчасно помітити ознаки початкової стадії діабетичної стопи. Оніміння, поколювання, печіння, що бігають «мурашки» провісники розвитку патолгіі.
Ознаки розвитку синдрому діабетичної стопи на які необхідний звернути увагу і відразу звернутися до лікаря:
- ушкодження шкіри, які довго не загоюються, гниють;
- ураження шкіри і нігтів грибковою інфекцією;
- вростання нігтьової пластини в шкіру;
- зміна кольору нігтя або потемніння;
- мозолі, роздратування шкіри від взуття, натоптиші;
- тріщини на шкірі п'ят, мокнучі екземи між пальців;
- деформація стопи (викривлення пальців, збільшення кісточки на великому пальці).
Фото початковій стадії
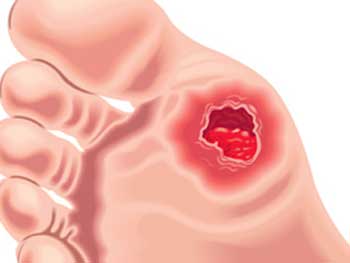
Незагойні пошкодження, фото 1
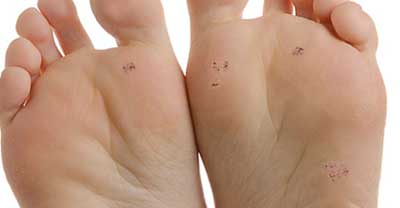
початкова стадія, фото 2
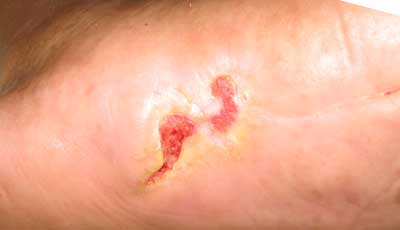
прогресування хвороби, фото 3
Далі:
