Гострий холецистит є однією з найбільш частих причин хірургічного втручання і поширене ускладнення жовчнокам'яної хвороби. Що це таке? Гострий холецистит — це запалення стінки жовчного міхура, яке відбувається в результаті розвитку інфекції в порожнині міхура.
Захворювання класифікується на 2 види (з урахуванням наявного фону розвитку): калькульозний і некалькульозний. Найбільш часто гострий холецистит страждають жінки.
Причини виникнення і розвиток хвороби
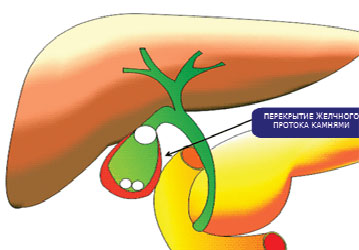
Зазвичай жовч не стерильна і в неї постійно потрапляють мікроорганізми з 12-палої кишки, але тільки при виникненні застою всередині жовчного міхура формуються сприятливі умови для розмноження інфекційних агентів і розвитку запалення.
Причинами застою жовчі в 90% випадків є камені в жовчному міхурі, які перекривають жовчовивідний проток і створюють механічне перешкоду для відтоку жовчі. При розвитку запалення в цьому випадку формується гострий холецистит.
«Калькульозний» буквально означає — «кам'яний». виявляються у 10-20% осіб, причому їх вік старше 40 років. У західних країнах, де спостерігається переважання жирів в їжі (національні особливості кухні), найбільш частими за хімічним складом є холестеринові камені.
В африканських країнах і в Азії виявляють пігментні камені, що пов'язано з поширеними в цих регіонах інфекційними захворюваннями жовчовивідних шляхів (особливо актуальна в даному контексті ).
Набагато рідше виникає гострий холецистит, обумовлений застоєм жовчі внаслідок інших причин. У цих випадках гострий холецистит буде акалькулезним, тобто безкам'яного:
- згущення жовчі і формуванням жовчної пробки, що перекриває жовчовивідний проток;
- дискінезії жовчовивідних шляхів зниження здатності стінок міхура і проток до скорочення , що створюють умови для застою;
- анатомічна особливість будови жовчного міхура і протоки, що утрудняє відтік жовчі (аномалії розвитку);
- здавлювання протоки пухлиною, травма;
- ;
- деформація і зміщення протоки, внаслідок запальних змін в сусідніхорганах;
- механічний тиск ззовні, наприклад, при носінні незручного сковує одягу (наприклад, корсетів).
Види холециститу
Залежно від глибини запалення стінки жовчного міхура розрізняють:
- Катаральний — негнійне поверхневе запалення;
- Флегмонозний — гнійне запалення з ураженням всіх шарів жовчного міхура;
- гангренозний неускладнений — стінка міхура частково або вся піддається відмирання (некрозу);
- гангренозний ускладнений — прорив истонченной запаленням і некрозом стінки жовчного міхура з попаданням жовчі в черевну порожнину, що призводить до розвитку ускладнень.
За ступенем тяжкості гострий холецистит розділяється на 3 види:
1 . Легка ступінь характеризується тривалістю захворювання менше 72 годин і відсутністю ознак, які спостерігаються при більш тяжкому перебігу, немає порушень в роботі інших органів.
2. Середній ступінь тяжкості характеризується наявністю мінімум одного з нижче перерахованих ознак:
- термін захворювання більше 72 годин;
- високий рівень лейкоцитів у крові — вище 18 * 109 / л;
- жовчний міхур можна промацати (в нормі пальпації він недоступний через незначні розміри);
- присутність ознак локального (непоширеного) перитоніту, некрозу і здуття жовчного міхура, околопузирного абсцесу, а також абсцесу печінки.
3. Важка ступінь характеризується наявністю хоча б однієї ознаки порушення роботи органів:
- низький артеріальний тиск (менше 80/50 мм рт.ст.);
- порушення свідомості;
- пригнічення дихання;
- дисфункція нирок, яка виражається олігурією — різким зниженням кількості сечі, і підвищенням рівня креатиніну більш 176,8 мкмоль / л, що говорить про ниркову недостатність;
- зміна лабораторних показників роботи печінки (збільшення протромбінового часу, зниження білка і інших речовин, що метаболізуються в цьому органі);
- зниження рівня тромбоцитів менше 100 * 109 / л
Симптоми гострого холециститу
Поява симптомів часто пов'язано з погрішностями в дієті, ввигляді вживання жирних страв, алкоголю, а також спостерігається після емоційного потрясіння. Виразність симптоматики залежить від стадії захворювання і активності запального процесу.
Симптоми катарального холециститу наступні:
- гострий біль. При холециститі вона спочатку може бути приступообразной, потім стає постійною. Часто віддає в лопатку, плече і шию справа;
- нудота, блювота, яка не приносить полегшення;
- температура тіла помірно-підвищена — 37,5-38 ° С;
- помірне почастішання пульсу до 80-90 ударів в хвилину, незначно підвищений артеріальний тиск;
- незначне напруження м'язів преса, але воно може й не бути.
Симптоми флегмонозного холециститу:
- інтенсивний біль у правому підребер'ї, що посилюється при зміні положення тіла, кашлі, диханні;
- нудота при цій формі холециститу спостерігається більш виражена і частіше, ніж при катаральній формі, блювота багаторазова;
- температура тіла вище 38 ° С;
- частота пульсу зростає до 100 ударів в хвилину;
- мовавологий, живіт роздутий;
- при диханні хворий намагається свідомо не залучати праву половину живота в рух, щоб не збільшити больові відчуття;
- при тому, що промацує животаправоруч, під ребрами, виникає різкий біль, там же виражено захисне напруження м'язів;
- іноді збільшений жовчний міхур можна промацати в правому підребер'ї.
Розвиток гангренозний форми холециститу відбувається, якщо ослаблені захисні сили організму не можуть стримати подальший розвиток інфекції.
Спочатку може наступити період «уявного благополуччя», який проявляється зменшенням інтенсивності болю. Це пов'язано з відмиранням чутливих нервових клітин жовчного міхура. Але потім все симптоми посилюються, а при прориві стінки жовчного міхура (перфорації) з'являються клінічні ознаки запалення очеревини — перитоніту:
- сильна біль, яка виходить із правого підребер'я поширюється на більшу частину живота;
- температура висока 39-40 ° С;
- пульс 120 ударів в хвилину і вище;
- дихання прискорене, стає поверхневим;
- з'являється загальмованість і млявість пацієнта ;
- язик сухий, живіт роздутий, виражена напруга м'язів живота;
- живіт не бере участі в диханні.
гангренозний холецистит часто зустрічається у людей похилого віку. Пов'язано це зі скраплення здатності тканин до відновлення, порушенням кровообігу через атеросклерозу і загальним уповільненням обміну речовин.
Тому у літніх людей часто спостерігається стертий перебіг, слабка вираженість симптомів: немає сильного болю і напруження м'язів живота, відсутня збільшення лейкоцитів в крові, що істотно ускладнює своєчасну діагностику.
Діагностика гострого холециститу

Діагностика гострого холециститу заснована на клінічних та додаткових даних:
1. Наявність скарг наступного характеру — більше 30 хвилин, нудота, блювота, зміна температури тіла. Раніше у 50% хворих могла спостерігатися печінкова колька.
2. Лікарський огляд виявляє характерний симптом Мерфі — мимовільна затримка дихання в результаті різкого болю при натисканні в область правого підребер'я; також виявляють напруження м'язів живота, може прощупується збільшений жовчний міхур у 30-40% хворих; у 10% пацієнтів є жовтяниця;
3. Лабораторна та інструментальна діагностика:
- аналіз крові показує збільшення кількості лейкоцитів — лейкоцитоз, величина якого буде залежати від запальних процесів;
біохімія крові виявить збільшення С-реактивного білка, білірубіну поява жовтухи, лужної фосфатази, АСТ, АЛТ (специфічні печінковіферменти); - аналіз сечі змінюється тільки погіршенні процесу — поява жовтухи в сечі з'являється білірубін, при розвитку некрозу і важкої інтоксикації виявляється і циліндри;
- УЗД жовчного міхура — найбільшдоступний і інформативний метод, який дозволяє виявити камені, запальне потовщення стінки міхура. При проведенні дослідження в 90% випадків спостерігається симптом Мерфі, що є діагностичною ознакою гострого холециститу;
- сцинтиграфія не завжди може бути проведена практично, але є найбільш достовірним методом докази перекриття протоки міхура;
- проводиться для виявлення гострого холециститу у вагітних, при виникненні болю в животі;
- рентгенографія інформативна в 10-15% випадків, коли камені містять кальцій і видно при просвічуванні. Також рентгенівські промені виявляють наявність газу в стінці міхура, що буває при гострому емфізематозному холециститі у літніх і хворих на цукровий діабет.
Лікування гострого холециститу, перша допомога
долікарську першу допомогу при гострому холециститі потрібно надавати грамотно, щоб не викликати посилення запалення і не «змазати» клінічну картину інакше лікаря буде складно швидко поставити правильний діагноз.
при появі гострого болю потрібно укласти хворого і викликати швидку допомогу. Щоб зменшити біль, на область печінки прикласти холод. Застосування теплових процедур вкрай небезпечно посилюванням запалення, так як збільшується кровонаповнення жовчного міхура і зростає ризик гнійних ускладнень.
Приймати будь-які препарати до огляду лікаря не рекомендується. Особливо це стосується знеболюючих засобів — вони можуть замаскувати момент прориву стінки жовчного міхура, а це стан вимагає термінового хірургічного лікування.
З цієї ж причини потрібно утриматися від їжі і пиття, так як при оперативному лікуванні знадобиться наркоз. Виконувати його при переповненому шлунку — це значить піддавати пацієнта ризику аспірації блювотними масами, що призводить до важкої аспіраційної пневмонії (летальність при цьому ускладненні з боку легенів дуже висока).
Все подальші заходи при гострому холециститі, виявлення симптомів та лікування повинно здійснюватися лікарями швидкої допомоги, а потім хірургами в стаціонарі.
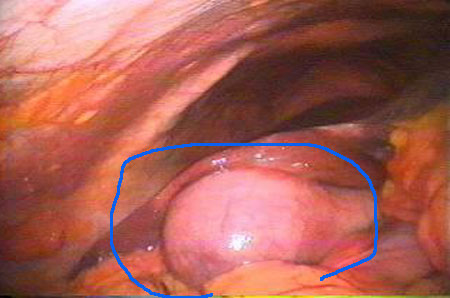
на фото виділений жовчний міхур при гострому холециститі
Екстрена операція при гострому холециститі поводиться завжди при розвитку перитоніту, причиною якого стає вилив жовчі при прориві жовчного міхура. Тобто хірургічне лікування є основним при ускладненому гангренозний гострому холециститі. В інших випадках спосіб лікування залежить від ступеня тяжкості гострого холециститу.
Після встановлення діагнозу відразу починають інфузійну, антибактеріальну та знеболювальну терапію, встановлюють подачу кисню через носовий катетер, якщо порушено дихання. Проводять моніторування АТ, пульсу, адекватності сечовипускання.
Тактика лікування в залежності від ступеня тяжкості виглядає наступним чином.
1. Легка ступінь.
Призначаються антибіотики в таблетках, нестероїдні протизапальні препарати, спазмолітики. Зазвичай застосування медикаментозної терапії буває достатнім для поліпшення стану, після якого вирішують питання про проведення холецистектомії — видаленні жовчного міхура.
Більшості пацієнтів може бути виконана лапароскопічна операція — лапароскопічна холецистектомія.
Якщо відсутній ефект від лікування , а проведення операції пов'язано з ризиками, то рекомендується проведення чрезкожной холецістостоміі. При цій операції відбувається пунктирование жовчного міхура через шкіру і евакуація запальної рідини і гною, що дозволяє зменшити ризик розриву міхура і потрапляння жовчі в черевну порожнину.
Закінчують операцію установкою катетера, через який потім видаляють зайву запальну рідину і вводять антибіотики . Після поліпшення стану проводять холецистектомію.
Високий операційний ризик спостерігається у пацієнтів у віці старше 70 років, при наявності цукрового діабету, рівні лейкоцитів вище 15 * 109 / л, наявності перерозтягнутому жовчного міхура при УЗД, при високому ризику розвитку ускладнень, періоді запалення тривалістю понад 7 днів.
2. Середній ступінь тяжкості.
Пацієнти цієї групи погано реагують на медикаментозне лікування, тому протягом тижня від початку захворювання приймають рішення про оперативне втручання.
Методом вибору є лапароскопічна холецистектомія, при виникненні технічних труднощів виконують відкриту холецистектомію. При наявності високого операційного ризику, проводять чрезкожное дренування жовчного міхура, як тимчасове вплив для покращення ситуації.
3. Важка ступінь.
З огляду на тяжкості загального стану призначається інтенсивна терапія для відновлення роботи страждають органів і систем. Екстрено проводять черезшкірну пункційну холецістостомію. Стабілізація і поліпшення стану уможливлює проведення видалення жовчного міхура. Однак при наявності ознак жовчного перитоніту, проводять екстрену холецистектомію з дренуванням черевної порожнини.
Загальні принципи лікування гострого холециститу полягають в наступних заходах:
1. Постільний режим, голод перші 3 дні, так звана водно-чайна пауза, потім щадна дієта з поступовим введенням твердої їжі, що виключає жири, цукор, алкоголь.
2 . Установка зонда при блювоті або для спорожнення шлунка перед операцією.
3 . Медикаментозна терапія:
- Антибіотики внутрішньом'язово і всередину. Застосовують препарати: Цефазолін, Цефуроксим, Ертапенем, Ампіцилін, Сульбактаму натрієва сіль в комбінації з гентаміцином; при алергії до них призначаються фторхінолони в комбінації з метронідазолом;
- Спазмолітики: атропін, но-шпа, баралгін, платифілін;
- Нестероїдні протизапальні препарати;
- Розчин глюкози , сольові розчини для внутрішньовенних вливань.
Ускладнення
Ускладнення при гострому холециститі часто спостерігаються і посилюють перебіг захворювання у літніх людей з ослабленою реакцією організму, роблячи гострий холецистит смертельно небезпечним. Можуть розвиватися такі ускладнення:
- Емпієма жовчного міхура (скупчення гною в його порожнини);
- Перфорація жовчного міхура, яка призводить до розвитку абсцесу самого міхура, запалення очеревини (перитоніту), запалення суміжних органів (12-палої кишки, шлунка, підшлункової залози);
- Приєднання анаеробної інфекції призводить до розвитку емфізематозная форми гострого холециститу: стінка міхура роздувається від газів. Часто буває у хворих на цукровий діабет;
- Механічна жовтяниця, викликана повним перекриттям відтоку жовчі з міхура;
- Холангит — запалення жовчного протока;
- Жовчні свищі.
профілактика гострого холециститу
Первинна профілактика полягає в первісному запобіганні утворенню каменів в жовчному міхурі за допомогою дієти з пониженим вмістом жирів і збільшенням обсягу овочів і грубоволокнистой клітковини, яка сприяє нормальному відтоку жовчі.
Важливо вести активний спосіб життя, займатися гімнастикою, фізкультурою.
За наявної жовчнокам'яної хвороби профілактичним заходом є уникнення швидкого зниження ваги і тривалого голодування, що може спровокувати рух каменів і порушення моторної функції жовчного міхура.
З медикаментів можливе застосування урсодезоксихолевої кислоти, що знижує ризик жовчної коліки і гострого холециститу. Проведення планового оперативного лікування жовчнокам'яної хвороби є основним і надійним заходом, який виключить розвиток гострого холециститу. Але операція здійснюється тільки при наявності показань.
