Чоловічим гипогонадизмом називають недостатність статевих залоз, яка супроводжується порушенням гормонального фону (зниженням вироблення андрогенів) у чоловіків. Розвиток патології пов'язано безпосередньо з яєчками і гіпоталамо-гіпофізарної системою регуляції.
Залежно від механізму виникнення розрізняють наступні форми хвороби:
- гіпергонадотропний гипогонадизм (первинний);
- нормогонадотропною гипогонадизм (гіперпролактинемічні);
- гіпогонадотропний гипогонадизм (вторинний).
Первинна форма гипогонадизма — що це таке? Особливості захворювання, етіологічні фактори, прояви та принципи терапії розглянуті далі.
Причини виникнення
Розрізняють вроджений і набутий первинний гіпогонадизм. Вроджена форма виникає в результаті аномалій статевих залоз і хромосомних мутацій, особливо яких описані в таблиці.
|
Аномалія і частота появи |
Характеристика гормонального фону |
Клінічні ознаки |
| Гіпоплазія статевих залоз — недорозвиненість одного або обох яєчок. Розміри набагато менше норми. Поєднується з неопущенням яєчок в мошонку | Одностороння — рівень тестостерону помірно знижений, при двосторонньої — сильно знижений | Одностороння гіпоплазія не має ознак недостатності, двостороння — ознаки яскраво виражені |
| Крипторхізм — одно- або двостороннє неопущення яєчок. Статеві залози розташовані в паховій каналі або черевної області. Зустрічається у третини недоношених хлопчиків, у 5% доношених. | В залежності від локалізації яєчок рівень гормонів знижений. Чим далі від мошонки, тим більше виражено. При нормальному функціонуванні рівень андрогенів і гонадотропних гормонів може бути в нормі | Порушення освіту спермий через вплив більш високої температури |
| Анорхізм — відсутність статевих залоз, поєднане з гіпоплазією мошонки і статевого члена. Ризик розвитку — 0, 0002% | Рівень гонадотропних гормонів (ФСГ, ЛГ) і білка, що зв'язує стероїди, підвищений, кількість тестостерону знижений | статева дисфункція, евнухоподобний вид, відсутність вторинних статевих ознак, жировий шар розвинений за жіночим типом |
| Монорхізм — вроджена відсутність однієї статевої залози . Ризик аномалії — 0, 001% | Рівень тестостерону трохи знижений. ФСГ, ЛГ підвищені | Нормальна робота одного яєчка не має клінічних проявів |
Патології набору хромосом, які стають причиною гіпергонадотропний гипогонадизма, пов'язані зі зміною в статевий парі.

у нормі генетичний набір хромосом у чоловіків має вигляд 46XY, де 46 — соматичні хромосоми, а XY — статева пара . Поява додаткових статевих хромосом або заміна будь-якої з них викликає розвиток вроджених аномалій:
- Синдром Клайнфельтера — патологія, спричинена тим, що статева пара має зайву жіночу хромосому. Генетичний набір такого чоловіка має вигляд 46XXY або 46XXXY. Виникає у 0,2% представників чоловічої статі.
- Синдром де ля Шапель — захворювання, при якому генетичний набір має вигляд 46XX (як жіноча статева пара), але при цьому статеві хромосоми мають в складі нормальні чоловічі гени, відповідають за розвиток організму.
Набутий первинний гіпогонадизм викликаний впливом наступних факторів:
- захворювання інфекційного генезу (ВІЛ-інфекція, сифіліс, енцефаліт, епідемічний паротит);
- соматичні хвороби органів і систем;
- травмування статевих залоз, пов'язане з перекрутив;
- запальні процеси яєчок;
- захворювання ендокринної системи (щитовидної залози, підшлункової та надниркових залоз);
- токсичну дію пестицидів, гербіцидів;
- лікування гормонами і антибіотиками;
- проживання в зоні з високим рівнем радіації.
Гіпергонадотропний гипогонадизм може бути перманентним (хронічним, довічним) і транзиторні (тимчасовим, що виникають на тлі ендокринних захворювань і не вимагає лікування).

Клінічна картина
Симптоми, які є проявом патології, залежать від періоду розвитку захворювання. У разі виникнення вродженої форми в першій половині внутрішньоутробного життя плода, уретра малюка вже сформована за чоловічим типом, але статевий член і мошонка залишаються недорозвиненими. У разі розвитку аномалії в другій половині вид статевих органів нагадує клініку двостороннього неопущення яєчок (мошонка атрофована, порожня).
Придбана патологія характеризується регресією вторинних статевих ознак, ослабленням м'язової тканини, зниженням лібідо. Ерекція нетривала, еякулят убогий або взагалі відсутня.
Хворі мають високий зріст, що пов'язано з активацією вироблення гіпофізарних гормонів. Тіло має евнухоподобнимі рисами, збільшуються грудні залози. Огляд статевих органів виявляє зменшення розміру статевого члена, яєчка маленькі і щільні. Функціональний стан інтелекту в нормі.
Хворі скаржаться на депресію, безсоння, підвищену дратівливість, погіршення пам'яті і зниження працездатності. З'являється біль в кістках, яка свідчить про наявність остеопорозу. Фото осіб, які страждають первинним гіпогонадизмом, розташовуються на спеціалізованих сайтах.
Діагностичні заходи
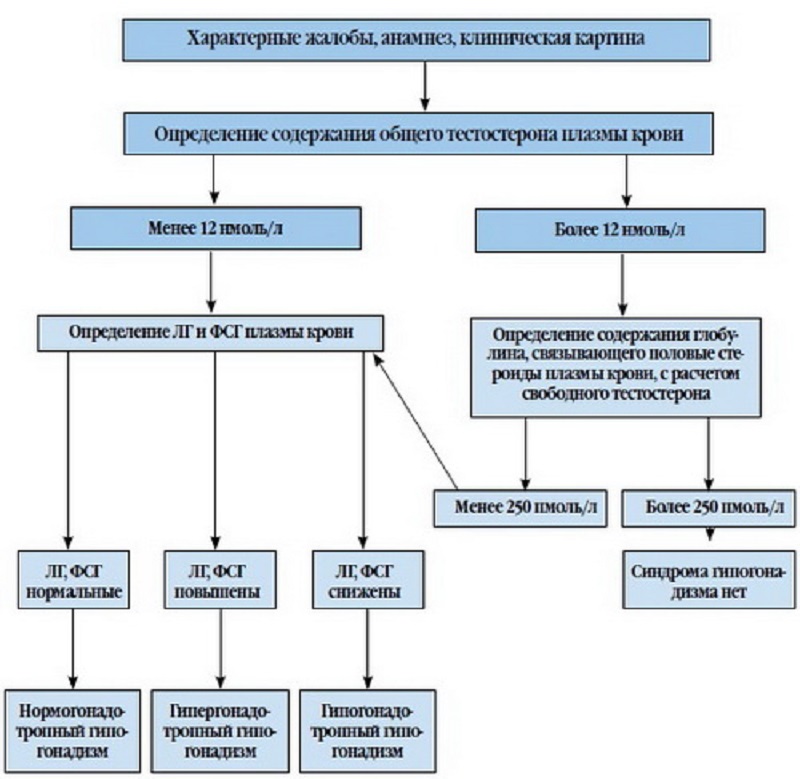
Діагноз вродженого гіпогонадизму у хлопчиків ставлять в перші дні життя. Диференціальна діагностика проводиться за допомогою ультразвукового дослідження і аналізу крові, що дозволяє визначити рівень гормонів.
Підозра наявності генетичних відхилень розглядається лікарем-генетиком.
Первинний (гіпергонадотропний) гіпогонадизм придбаного характеру діагностується в такий спосіб:
- Збір анамнезу. Включає питання про статевому розвитку батьків, наявності генетичної схильності. Уточнюється характер статевого потягу, ерекції, можливість здійснювати статеві акти і їх тривалість. Приділяється питання наявності травм і запальних захворювань в анамнезі.
- Огляд. Складається з визначення стану статевих органів і зовнішнього вигляду всього організму. Лікар оцінює антропометричні дані пацієнта (зріст, вага, окружність грудної клітини). Оглядаються грудні залози, оволосіння.
- Визначення гормонального фону: рівень естрогену, тестостерону і гіпофізарних гормонів (лютеїнізуючого і фолікулостимулюючого).
- При необхідності проводять генетичні аналізи, щоб визначити хромосомний набір пацієнта.
- Спермограмма. Показує кількість зібраного еякулята і його функціональні характеристики.
- Денситометрія (обстеження рівня мінералізації кісткової тканини) уточнює період, в який з'явився захворювання.
- Оцінка стану щитовидної залози, надниркових залоз, підшлункової залози за допомогою УЗД, комп'ютерної та магнітно-резонансної томографії.
Принципи терапії
лікуванням гипогонадизма займаються спільно уролог, андролог і ендокринолог. Терапія направлена на заміщення відсутніх гормонів препаратами тестостерону. Підліткам до 15 років призначають довготривалі медикаменти, ін'єкції яких проводять щомісяця протягом 6-8 раз.
Молоді люди після 15 років отримують тестостерону енантат або тестостерону ципионат внутрішньом'язово раз на тиждень протягом 1,5-2 років. Існують нашкірні гелі на основі андрогенів, проте, їх вартість досить висока.
У лікуванні дорослих використовують:
- гормональні таблетовані засоби (Метилтестостерон, флюоксіместерон, Оксандролон);
- ін'єкції андрогенів (тестостерону пропіонат, депо ефірів тестостерону);
- трансдермальні пластирі (Андродерм, Андрожель);
- гелі для місцевого нанесення (Андрогель, Небідо, Тестостерон гель, Дигідротестостерон гель).
Важливо! Замісна терапія проводиться тільки за призначенням лікаря після повного обстеження гормонального фону. Самолікування не допускається.
Побічні ефекти терапії гормонами
Таблетовані форми медикаментів — токсичні для організму, тому більшість фахівців вибирають парентеральне і трансдермальне введення препаратів. Оральні форми провокують виникнення вугрів, еритроцитозу, збільшення розміру та набряклість передміхурової залози.
Терапія гормонами може стимулювати зростання вже існуючої пухлини передміхурової залози. Дані про те, що прийом андрогенів провокує розвиток карциноми, не підтверджені.
Під час лікування контролюють рівень холестерину в крові, гематокрит і показник ПСА (простатичний специфічний антиген). Рівень ПСА підвищується на третину від норми, але це не є свідченням наявності пухлини.
Успішний результат придбаної форми захворювання можливий при правильно підібраному лікуванні, початок якого має розпочатися якомога раніше. Природжений гіпогонадизм вилікувати неможливо. У цьому випадку використовується підтримуюча терапія, що дозволяє забезпечити нормальний рівень життя пацієнта.
