Злоякісні епітеліальні пухлини складають 23-25% і є істинним рак яєчника. Прийнято розрізняти первинний і вторинний рак яєчників. В основному злоякісні епітеліальні пухлини яєчника є вторинними, тобто виникають з попередніх доброякісних або прикордонних кіст або кістою. Найчастіше злоякісний зростання виникає в серозних папілярних, рідше — муцинозних кистома. Первинний рак яєчника становить 4-5% злоякісних пухлин і виникає з елементів яєчника без попередніх доброякісних новоутворень. Пухлина вже з самого початку носить злоякісний характер.
Займаючи 3-е місце по захворюваності серед онкогінекологічної патології, рак яєчника є провідною причиною смерті у цій категорії хворих. Щорічно в світі реєструється близько 200 000 нових випадків раку яєчника, і більше 120 000 жінок гине від прогресування захворювання. У Росії в 2006 р зареєстровано 12 556 нових хворих і 7661 смертей. Стандартизований показник захворюваності на 2004 року становив 11,0 на 100 000 жіночого населення, а смертність — 6,0. Щорічно захворюваність на рак яєчника збільшується на 1,5%. За останні 10 років приріст захворюваності в Росії склав 11,9%. Пік захворюваності відзначається між 60 і 70 роками. В останні роки відзначений насторожує факт зрушення піку на 10 років і більше назад.
Метастазирование злоякісних епітеліальних пухлин яєчників
При метастазуванні злоякісних новоутворень яєчника чіткої етапності не існує. Виділяють три основні шляхи поширення пухлини: імплантаційний, лімфогенний і гематогенний. Шляхи метастазування в основному визначає гістологічна форма пухлини: так, для епітеліальних неоплазій більш характерно імплантації поширення, для герміногенних — лимфогенное. Частота метастазування залежить і від ступеня диференціювання пухлини.
У більшості випадків злоякісного перебігу епітеліальних пухлин яєчників диссеминация відбувається шляхом ексфоліаціі пухлинних клітин з поверхні ураженої яєчникової тканини з струмом внутрішньочеревно рідини по всій черевної порожнини, вражаючи париетальную і вісцеральний очеревину. Рак яєчника образно називають «хворобою черевної порожнини». Крім того, улюбленим місцем метастазування раку яєчника є сальник. Навіть при I стадії, при відсутності макроскопічних змін, у 18-20% хворих виявляються мікрометастази у великому сальнику, в зв'язку з чим необхідно його видалення навіть при I стадії захворювання. Лімфогенні метастази зустрічаються частіше при вже поширеному раку яєчника. Однак у 10-25% хворих з локалізованими формами захворювання можуть бути метастази в заочеревинних лімфатичних вузлах. В тазові лімфатичні вузли метастазування йде через широку зв'язку і параметрий, в пахові — через круглу зв'язку. Метастази в тазові лімфатичні вузли спостерігаються у 78% хворих на рак яєчників III стадії. Поперекові лімфатичні вузли уражаються при I стадії — в 18%, II — 20%, III — 42% і IV — 67% випадків. Одним із звичайних осередків метастазування раку яєчника є пупок.
Клініка злоякісних епітеліальних пухлин яєчників
При раку яєчника прогресування відбувається переважно за рахунок дисемінації по очеревині. Цим пояснюється малосимптомний перебіг захворювання на ранніх стадіях. Навіть при наявності дисемінації злоякісних епітеліальних пухлин в черевній порожнині клініка захворювання має стертий характер, що виражається в «дискомфорті» з боку шлунково-кишкового тракту, збільшення живота в об'ємі за рахунок асциту. Близько 70% хворих на рак яєчника до моменту встановлення діагнозу мають III або IV стадію захворювання.
Через механічної дії пухлини на навколишні органи з'являються тупі ниючі болі внизу живота, які бувають постійними, але можуть і припинятися на певний термін. Іноді виникає відчуття розпирання в животі. У випадках перекручення ніжки пухлини або порушення цілісності її капсули болю виникають раптово і можуть носити «гострий» характер. При запущених формах раку яєчників верхня половина малого таза частково або повністю буває заповнена конгломератом вузлів пухлини, пальпується збільшений в розмірах, пухлинно-змінений великий сальник, виявляються метастази в пупок, по очеревині заднього матково-ректального поглиблення.
При поширенні процесу на матку і маткові труби з'являються кров'янисті виділення.
Діагностика злоякісних епітеліальних пухлин яєчників
Слід звернути увагу на наявність в анамнезі хронічного запального процесу придатків матки, з приводу якого проводилося безуспішно лікування, множинної вузловий міоми матки, порушення менструальної функції, безпліддя, наявність онкологічних захворювань у близьких родичів.
Пальпація і перкусія живота і грудної клітини дозволяють виявити наявність вільної рідини в черевній і плевральній порожнинах. При значному збільшенні живота можуть виникнути труднощі диференціальної діагностики злоякісної пухлини яєчників з наявністю асциту і гігантської кістоми яєчника. При раку яєчника з асцитом в пологих місцях живота перкуторно визначається тупість, а в верхніх відділах — тимпаніт, при гігантської кістоми — зворотне співвідношення.
Дворучне ректовагінальное дослідження
Дворучне ректовагінальное дослідження слід проводити при очищеному кишечнику і спорожнення сечовому міхурі. У початкових стадіях захворювання в малому тазу вдається виявити одно- або двосторонні, щільні, горбисті пухлини, тіло матки. При поширеному процесі тіло матки окремо не визначається, а разом з опухолевоізмененнимі яєчниками представляє єдиний конгломерат. При наявності дисемінації по тазовій очеревині ректовагінальний огляд дозволяє виявити дрібнобугристі освіти в дугласовом просторі.
Цитологічний метод дослідження
Цитологічний метод дослідження застосовується для морфологічного підтвердження діагнозу, контролю за ефективністю проведеного лікування (в основному хіміотерапії), за тривалістю клінічної ремісії у хворих після успішного первинного лікування і активної преклінічної діагностиці захворювання. Матеріалом дослідження можуть служити випоти з черевної та плевральної порожнин, змиви або випоти з дугласова простору (при пункції заднього склепіння піхви), пунктати з різних підозрілих або явно опухолевоізмененних лімфатичних вузлів, аспірат з порожнини матки. За свідченнями виконуються аспіраційна біопсія і роздільне діагностичне вишкрібання матки.
Ультразвукова томографія
Ультразвукова томографія трансвагінальним і трансабдомінальним датчиком з допплерометрией дозволяє детально досліджувати органи малого тазу і не має протипоказань. Ехографія використовується для уточнення ступеня поширення процесу (виявлення метастазів в печінці , заочеревинних лімфатичних вузлах і ін.), А також для диференціальної діагностики пухлин матки і яєчника, запального процесу в придатках матки, для виявлення солідних і кістозних структур в пухлинах яєчника.
Оглядовий знімок черевної порожнини
Оглядовий знімок черевної порожнини може бути інформативним при наявності пухлини, що дає контрастне зображення: ділянки кальцинатов при тривало існуючій міомі матки, дермоїдних кістах, в яких містяться зуби, дрібні кісточки і інші включення.
Рентгеноскопія і рентгенографія органів грудної клітини
При рентгеноскопії і рентгенографії органів грудної клітини визначаються наявність вільної рідини в плевральних порожнинах (навіть в невеликій кількості) і метастази в легені, що допомагає уточнити ступінь поширення процесу .
Рентгенологічне або ендоскопічне дослідження шлунка і товстої кишки
Рентгенологічне або ендоскопічне дослідження шлунка і товстої кишки (фіброгастроскоп, колоноскопія) дозволяють виключити метастатичний характер пухлини яєчника і уточнити взаємовідношення кишки з пухлиною (наявність проростання пухлини в кишку).
Екскреторна урографія
Екскреторна урографія дає можливість судити про стан сечовидільної системи.
З метою поглибленої діагностики (за показаннями) може бути проведена рентгенівська комп'ютерна томографія, якщо ехографія не дає чіткого уявлення про ступінь поширення пухлинного процесу.
Магнітно-резонансна томографія
Магнітно-резонансна томографія є більш досконалим методом променевої діагностики для оцінки ступеня поширення злоякісного пухлинного процесу. На відміну від комп'ютерної томографії, отримання зображень можливо в різних проекціях, що важливо для виявлення проростання пухлини в сусідні органи — в пряму кишку, сечовий міхур. Іншою перевагою цього методу в порівнянні з комп'ютерною томографією є менша променеве навантаження.
За свідченнями для уточнення ступеня поширення пухлинного процесу можливе виконання цистоскопії і ректороманоскопії.
Лапароскопія
Лапароскопія (діагностична, лікувально-діагностична, контрольна) є одним з провідних методів діагностики пухлин яєчників. Вона дозволяє провести первинну діагностику деяких пухлин яєчників і матки, диференціальну діагностику патологічних процесів в маткових трубах, яєчниках, матці і суміжних органах, уточнюючу діагностику, що дає можливість більш чітко визначити локалізацію, розміри, анатомічну форму пухлини і при взятті біопсії з пухлини і різних ділянках очеревини — її гістологічну будову і ступінь поширення (метастатична поразка очеревини). При доброякісних пухлинах лапароскопічний доступ забезпечує можливість виконання будь-якого обсягу оперативного втручання. Крім того, лапароскопія проводиться в якості контролю за повнотою клінічної ремісії після хіміотерапії.
До діагностичної лапаротомії слід вдаватися, лише вичерпавши можливості всіх інших методів обстеження.
В даний час велике значення в діагностиці злоякісних пухлин яєчника відводять визначенням специфічних для цих пухлин пухлинних маркерів, до яких відносяться:
• онкофетальні і онкоплацентарние антигени (РЕА — раковоембріональний антиген, АФП — а-фетопротеїн, ХГ — хоріонічний гонадотропін),
• пухлина-асоційовані антигени (СА 125, СА 19,9, СА 72-4),
• ферменти ( ПЩФ — плацентарна лужна фосфатаза, НСЕ — нейронспеціфічная енолаза, що є маркером пухлин АПУД-системи),
• гормони (кальцитонін,естрадіол, пролактин, ТТГ — тиреотропний гормон),
• продукти онкогенів (BRCA 1, 2, р53), у носіїв генів BRCA до 60 років частота виникнення раку яєчника досягає 70%, цей факт багато авторів пропонують використовувати в як генетичного скринінгу, ген р53 є супрессором пухлини, його мутація призводить до нестримного росту новоутворення,
• білки гострої фази (феритин, С-реактивний білок, PEA),
• біологічно активні пептиди ( простагландини, глікозамінглікани, MCSF — макрофагальний колонієстимулюючий фактор).
Найбільш добре вивчений і в даний час широко використовується при епітеліальних пухлинах антиген СА 125. Існує кореляція між рівнем концентрації цього антигену в крові і характером процесу в яєчнику. СА 125 виявляється у 78-100% хворих на рак яєчників, особливо при серозних пухлинах. Рівень його, що перевищує норму (35 МО / мл), відзначається тільки у 1% жінок без пухлинної патології і у 6% хворих з доброякісними пухлинами. При раку яєчника підвищення концентрації СА 125 зазначається в 82% і при епітеліальних пухлинах негінекологіческіх локалізації — в 23%. Однак для масового скринінгу (з метою виявлення пухлин яєчників) цей маркер не повинен використовуватися, так як може бути «позитивним» і при нормальній вагітності, ендометріозі, гострому панкреатиті, цирозі печінки. Крім того, його рівень може змінюватися і залежно від фази менструального циклу. Чутливість даного методу діагностики становить 73% (при 1 стадії — 50%, при III-IV — 96%), специфічність — 94%. За допомогою цієї тест-системи можна досить об'єктивно контролювати ефективність проведеного лікування. Для цього проводять оцінку рівня концентрації СА 125 після кожного або після 2 курсів лікування. Якщо в процесі спостереження рівень маркера неухильно знижується, то це свідчить про ефективність проведеного лікування. При відсутності змін або зростанні показників СА 125 слід міняти схему проведеної лікарської терапії. Визначення концентрації СА 25 в сироватці крові при динамічному спостереженні за хворою після закінчення лікування можливе за умови, якщо концентрація СА 125 визначалася до початку лікування і його рівень був підвищений. Підвищення концентрації СА 25 часом відзначається до появи клінічних ознак рецидиву.
макрофагально колонієстимулюючий фактор (M-CSF), який визначається у 70% хворих на рак яєчника, можливо, буде доповненням до СА 125.
Відкриття пухлиноасоційованих антигенів і моноклональних антитіл уможливило їх застосування в діагностиці та лікуванні онкологічних захворювань. Так, при серозно раку яєчника використання мічених радіофармпрепаратів IMACIS 1 і IMACIS 2 (мічені 131 моноклональні антитіла до СА 25) підтвердили досить високу інформативність методики. Препарат фіксувався як в первинної пухлини, так і в її метастазах, даючи точну картину поширення процесу. Ідентична картина була отримана при рецидивах захворювання. Чутливість методу іммунолокаціі для малого таза склала 87% і для всієї черевної порожнини — 100%, специфічність — 50 і 55%, точність — 88 і 72% відповідно. В даний час вже робляться спроби використання цього методу і для терапії пухлин.
З метою вибору правильної тактики лікування хворих на рак яєчника необхідно визначити ступінь поширення пухлинного процесу.
Стадіювання здійснюється на підставі даних клінічного обстеження після підтвердження діагнозу морфологічно.
Примітка. Метастази в капсулу печінки класифікуються какТЗ / стадія III, метастази в паренхімі печінки класифікуються як Ml / стадія IV. Позитивні цитологічні знахідки в плевральній рідині — як М1 / стадія IV.
Новини по темі:
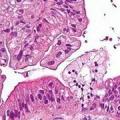 Якщо раніше вчені пов'язували рак виключно з генетичними порушеннями, якого б виду онкологія і не була на увазі, то сьогодні з великого списку захворювань з генетичною основою вийшов рак яєчників. Дослідники отримали дані про те, що даний вид раку розвивається також і в увазі надмірної кількості клітинного білка
Якщо раніше вчені пов'язували рак виключно з генетичними порушеннями, якого б виду онкологія і не була на увазі, то сьогодні з великого списку захворювань з генетичною основою вийшов рак яєчників. Дослідники отримали дані про те, що даний вид раку розвивається також і в увазі надмірної кількості клітинного білка
