Мієліт — запальне захворювання, що вражає спинний мозок. Під впливом шкідливого чинника імунітет виробляє антитіла, які з'єднуються з чужорідним агентом, щоб клітини імунної системи змогли розпізнати його і знищити. В результаті цієї боротьби гинуть самі лейкоцити, виділяються речовини, які, потрапляючи на тканини організму, починають знищувати клітини організму.
Симптоми
Незалежно від причини запалення клініка мієлітів схожа:
- інтоксикаційний синдром: підвищення температури тіла, нудота, зниження апетиту;
- общемозговая симптоматика, яка пов'язана з підвищенням спинального і , головний біль з нестримним блюванням, не пов'язаної з прийомом їжі, посилюється на висоті болю і під дією подразників (світло, гучні звуки), а також менінгеальні симптоми ( може визначити тільки фахівець);
- вогнищева симптоматика залежить від того, на якому рівні розвинулося запалення. Так як основними функціями спинного мозку є проведення імпульсів від головного мозку до внутрішніх тканин (м'язи, внутрішні органи) і передача інформації від периферії до головного мозку, то запалення призводить до:
- порушення рухів від легких форм (парези — зниження сили м'язів), до повної знерухомлених (паралічі). Парези та паралічі мають спастичний характер і називаються периферійними, визначити різновид порушення рухів може тільки лікар, тому при будь-якому порушенні рухів варто звернутися до фахівця;
- порушення чутливості, яке в залежності від рівня ураження також може виникати в різних відділах тіла (по типу рукавичок або шкарпеток, великі порушення). Можуть виявлятися як гіпестезією (зниження чутливості), аж до анестезії, так і гиперестезией (підвищення чутливості), а також парестезією (спотворення відчуттів — поколювання, «повзання мурашок»)
- порушення роботи внутрішніх органів: найбільш часто розвиваються тазові розлади (порушення сечовипускання і дефекації).
Етіологія мієлітів
- вірусні. До запалення спинного мозку може привести інфікування вірусом, що змінює спинний мозок (вірус поліомієліту) і неспецифічними вірусами, опосередковано повреждающими мозкову тканину (віруси герпесу, кору).
- бактеріальні — супроводжують гнійним . Найчастіший збудник — менінгокок. Набагато рідше — при третинному сифілісі, туберкульозі;
- токсичні — на тлі отруєння шкідливими речовинами (солями важких металів, спиртами);
- травматичні — виникають при травмах хребта (з порушенням цілісності спинномозкових оболонок або без них), коли може приєднатися бактеріальна або вірусна інфекція;
- поствакціональние — виникають після різних щеплень у людей, схильних до алергічних реакцій;
- аутоімунні — основний фактор, що ушкоджує-антитіла проти тканин власного організму (, оптикомиелитДевіка).
Варіанти перебігу захворювання:
-
 Гострі-захворювання починається бурхливо, пацієнт може назвати годину, коли з'явилися симптоми, при такому розвитку подій захворювання протікає найбільш важко, має багато ускладнень;
Гострі-захворювання починається бурхливо, пацієнт може назвати годину, коли з'явилися симптоми, при такому розвитку подій захворювання протікає найбільш важко, має багато ускладнень; - Підгострі-розвиваються поступово, але частіше за все носять прогресуючий характер;
- Хронічні-виникають найчастіше у літніх пацієнтів з ослабленим імунною відповіддю (симптоми парезів, порушення чутливості розвиваються протягом декількох років). У молодих хронічні міеліти найчастіше бувають аутоімунної природи (розсіяний склероз).
За поширеністю:
- Осередкові-уражається 1-2 сегмента спинного мозку;
- Дисеміновані-запалення захоплює множинні ділянки спинного мозку.
За механізмом розвитку:
- первинний розвивається як самостійно захворювання;
- вторинний виникає на тлі іншої хвороби.
Діагностика
Діагностика миелита починається зі збору анамнезу (контакт з інфекційними агентами), скарг пацієнта.
Точний діагноз ставиться після огляду пацієнта фахівцем (наявність специфічних менінгеальних симптомів і патологічних неврологічних ознак) і проведення ряду діагностичних тестів
Лабораторна діагностика:
- Клінічний аналіз крові : збільшення числа лейкоцитів, збільшення ШОЕ;
- Біохімічний аналіз: підвищення рівня фібриногену, С-реактивного білка;
- Імунологічні тести: підвищення рівня загальних і специфічних антітел- Ig M і G, позитивна ПЛР на певний вірус (при вірусної етіології);
- Бактеріологічні тести: прибактеріальної природі-збудник висівається з мазка носоглотки, харкотиння або ліквору (в залежності від його локалізації);
- Аналіз спинно-мозкової рідини. Найбільш точний лабораторний метод діагностики. Забір проводять за допомогою люмбальної пункції (проколу спинномозкового каналу голкою). Крім діагностичного значення може застосовуватися з лікувальною метою (зниження тиску ліквору, введення лікарських препаратів в спинно-мозкової канал). Після забору виробляють біохімічний (зміна складу), мікроскопічний (зміна кількості клітин) і бактеріологічний (посів ліквору на поживні середовища) аналізи, які дозволяють не тільки поставити діагноз миелита, а й визначити його причину.
Інструментальна діагностика:
- ЕНМГ (електронейроміографія) оцінює здатність нервових волокон проводити імпульси;
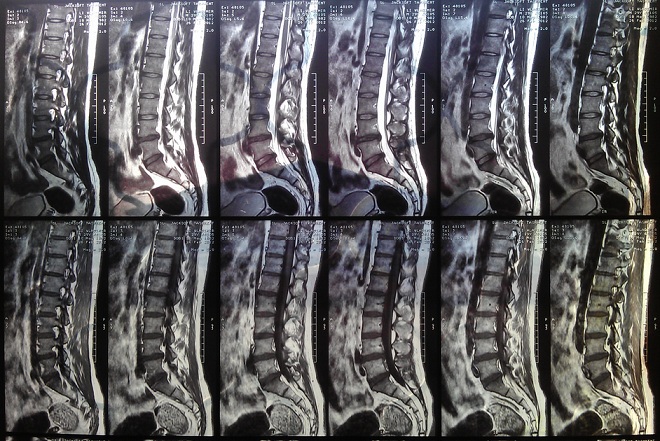
- МРТ допомагає визначити розміри і локалізацію вогнищ.
Лікування
При першій підозрі — госпіталізація пацієнта і постільний режим!
Медикаментозне лікування включає в себе:
- вплив на причину захворювання (противірусні, антибіотики);
- усунення запалення (ГКС, імунодепресанти);
- симптоматичну терапію (знеболюючі препарати, діуретики для зниження тиску ліквору),
- профілактику ускладнень.
Немедикаментозное лікування:
У відновний період застосовуються фізіотерапія, ЛФК, спрямовані на відновлення чутливості і здатності до руху.
Нижче слід відео про акватерапіі як методі реабілітації при мієліті:
При такому серйозному захворюванні не варто займатися самолікуванням. При перших підозрах потрібно звернутися до фахівця.
Прогноз
Залежить прогноз від причини миелита і тяжкості захворювання. Найбільш несприятливий прогноз у аутоімунних мієлітів (фактор, що ушкоджує усунути неможливо).
Профілактика
Можливо провести профілактику тільки тих форм миелита, які викликані специфічними вірусами (поліомієліт, кір) за допомогою вакцинації.
