Один з найпоширеніших типів порушень обміну речовин — метаболічний синдром. Це стан пов'язаний з урбанізацією, неправильним харчуванням і низькою фізичною активністю. Інші назви захворювання: смертельний квартет, синдром Х.
Вперше про метаболічному синдромі стали говорити в вісімдесятих роках минулого століття. Медики узагальнили дані по поширеності ожиріння, цукрового діабету, гіпертонії, атеросклерозу. З'ясувалося, що найчастіше у пацієнтів рідко буває одне з перерахованих захворювань. Зазвичай патології поєднуються і обтяжують один одного.
Поширеність метаболічного синдрому досить висока. У розвинених країнах у людей старше 30 років знаходять ознаки цієї патології в 10-35% випадків. У осіб похилого віку компоненти синдрому зустрічаються в 35-45% спостережень. Вважається, що чоловіки рідше стикаються з такими порушеннями. Метаболічний синдром у жінок часто формується в менопаузу і пов'язаний з падінням рівня естрогенів.
В останні десятиліття метаболічний синдром стрімко поширюється серед молоді. Так, число пацієнтів серед підлітків за ці роки практично подвоїлася. Зараз компоненти синдрому виявляють у кожного 15 неповнолітнього.
Критерії захворювання
Вчені до цих пір обговорюють критерії синдрому Х. Зазвичай вважається, що патологія у пацієнта є, якщо спостерігається мінімум 2 з перерахованих ознак.
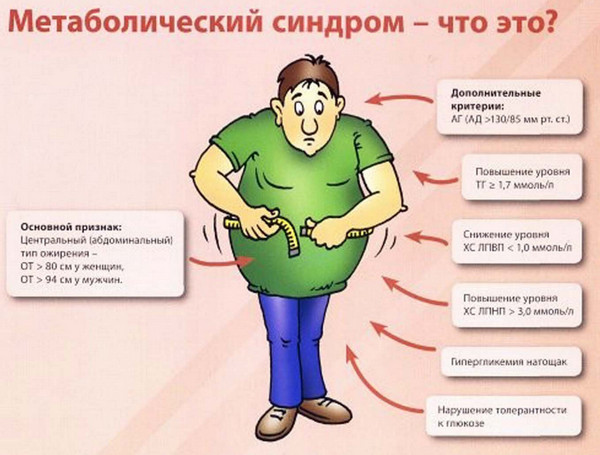
Ймовірні симптоми метаболічного синдрому:
- інсулінорезистентність на тлі ,
- дислипидемия (підвищений рівень тригліцеридів, зниження концентрації ліпопротеїдів високої щільності),
- підвищене згортання крові (схильність до тромбозів),
- гіпертонія через високий тонусу симпатичної нервової системи,
- абдомінальне ожиріння (за критеріями для чоловіків і жінок),
- гіперурікімія.
Низька чутливість тканин до інсуліну підтверджується по аналізах крові. У лабораторії досліджують рівень ендогенного інсуліну, глюкозу крові. Далі розраховується співвідношення цих показників. За спеціальними формулами обчислюють індекси Caro і Homa. Крім того, пацієнтам проводиться оральний тест з навантаженням глюкозою (цукрова крива).
Инсулинорезистентность і низьку толерантність до вуглеводів підтверджують:
- цукор натще більше 5,5 мМ / л,
- інсулін вище норми (референсні значення 2,7- 10,4 мкЕД / мл або 6-24 МКЕ / м),
- значення індексу Caro менше 0,33,
- значення індексу Homa більше 2,7,
- гликемия через 2 години після навантаження більше 7,8 мМ / л.
Дислипидемия — це порушення концентрації жирів у крові. Зазвичай у пацієнтів спостерігають підвищення рівня атерогенних фракцій холестерину на тлі зниження ліпопротеїдів високої щільності. Критерії для чоловіків і жінок трохи відрізняються.
Метаболічний синдром супроводжується:
- підвищенням тригліцеридів крові до 1,7 мМ / л і вище,
- підвищенням ліпопротеїдів низької щільності до 3,0 мМ / л і більше,
- зниженням ліпопротеїдів високої щільності менше 1,0 мМ / л у чоловіків (1,2 мМ / л у жінок).
Гемостаз оцінюють за критеріями швидкості згортання, часу кровотечі і т.д. Метаболічний синдром характеризується гіперкоагуляції і підвищенням концентрації інгібітора активатора плазміногену.
Гіпертонію виявляють за допомогою повторних вимірів тиску і добового моніторування.
Артеріальну гіпертензію діагностують при тиску більше 140/90 мм рт.ст. Навіть підвищення до 135/80 мм рт. ст. вже відповідає критеріям синдрому Х.
Тонус симпатичної нервової системи можна оцінити за допомогою спеціальних проб і апаратних вимірювань. На практиці для скринінгу застосуються простий тест дермографізму.
Абдомінальне ожиріння діагностують за даними антропометрії. У пацієнта вимірюють обсяг талії і стегон. Потім обчислюють співвідношення між цими показниками. Метаболічний синдром призводить до збільшення співвідношення талія / стегна більше 0,95 у чоловіків і більше 0,86 у жінок. Як критерій використовують і просто обсяг талії. Абдомінальне ожиріння діагностують при значенні більше 96 см у чоловіків і 88 см у жінок.
Обмін білків оцінюють за рівнем сечової кислоти в крові. У чоловіків її рівень може перевищувати 416 мкм / л, а у жінок — 387 мкМ / л. Багато пацієнтів стикаються з клінічними проявами подагри.
Причини патології
Симптоми метаболічного синдрому вчені пояснюють инсулинорезистентностью. Саме низьку чутливість тканин до гормону бета-клітин підшлункової залози вважають пусковим механізмом для інших порушень обміну речовин.
Дефект рецепторів до інсуліну успадковується. Якщо у батьків є ця патологія, то ймовірність її передачі дітям — 50-70%.
Инсулинорезистентность проявляється у відсутності достатньої реакції тканин на гормон. Клітини не сприймають сигнали через малого числа рецепторів або їх низьку ефективність. В результаті інсулін в фізіологічних концентраціях не виявляє свого дії. Це призводить до підвищення цукру крові, енергетичного дефіциту всередині клітин, дегідратації і т.д. Щоб подолати інсулінорезистентність підшлункова залоза починає секретувати більше гормону. Коли його рівень в крові перевищує верхню межу норми, починають розвиватися несприятливі наслідки.
Надлишок інсуліну провокує:
- активацію симпатичної нервової системи,
- підвищення артеріального тиску,
- пошкодження судинної стінки,
- розвиток полікістозу яєчників і гіперандрогенії у жінок,
- розвиток еректильної дисфункції у чоловіків.
Инсулинорезистентность печінкової тканини особливо несприятливо позначається на обмін речовин. Гепатоцити синтезують надлишок атерогенного холестерину і тригліцеридів. Також за рахунок змін в роботі печінки розвивається гіперглікемія (активується глюконеогенез).
У пацієнтів з основними ознаками метаболічного синдрому (гіпертонією, ожирінням, дисліпідемією, гіперурікіміей і гіперглікемією) інсулінорезистентність виявляють в 95-100% випадків. Це підтверджує провідну роль низької чутливості до гормону в розвитку інших компонентів.
Профілактика порушень метаболізму
Неможливо усунути генетичну причину патології обміну речовин. Але можна подіяти на фактори ризику розвитку захворювання.
До посилення інсулінорезистентності призводить:
- малорухливий спосіб життя,
- надлишкова маса тіла,
- надмірна калорійність їжі,
- хронічний стрес,
- куріння.
Для профілактики метаболічного синдрому чоловікам і жінкам рекомендують правильний спосіб життя:
- відмова від шкідливих звичок,
- збалансоване харчування,
- дозовані фізичні навантаження.
Особливо важливо підтримувати масу тіла в межах норми. Для виявлення ожиріння використовують індекс маси тіла. Цей параметр розраховують за спеціальною формулою. У нормі індекс не перевищує 25 кг / м 2 .
Якщо у пацієнта діагностується ожиріння, то йому необхідний підрахунок калорій в раціоні, обмеження жирного і солодкого, регулярні тренування.
Іноді позбудеться від зайвих кілограмів дуже важко. Якщо модифікація способу життя не дає видимих результатів, то ожиріння лікують за допомогою ліків або хірургічним методом.
Лікування синдрому Х

Все компоненти метаболічного синдрому вимагають постійного медичного контролю. Пацієнти повинні спостерігатися у фахівців і регулярно здавати аналізи.
Кожному хворому спочатку рекомендують заходи щодо зміни способу життя — правильне харчування, заняття фізкультурою, відмова від куріння. Більшості чоловіків і жінок потрібно і лікарська терапія.
Медикаментозне лікування метаболічного синдрому включає:
- статини і фібрати,
- гіпотензивні засоби,
- антиагреганти і антикоагулянти,
- цукрознижувальні препарати,
- аллопуринол і аналогічні засоби,
- орлістат, сибутрамін і т.д.
Метаболічний синдром вимагає лікування у лікарів різних спеціальностей: терапевта, ендокринолога, кардіолога, гінеколога або андролога, гастроентеролога.
у синдрому є загальна причина — інсулінорезистентність. Для патогенетичного лікування використовуються препарати, що усувають цей дефект.
Медики застосовують:
- бігуаніди,
- інкретіна,
- тіазоліндіони,
- інгібітори альфа-глюкозидази.
Зазвичай препаратом вибору у чоловіків і жінок стає бігуанід метформин. Його вплив на організм реалізується на рівні печінки, жирової і м'язової тканини.
Метформін:
- знижує вироблення глюкози гепатоцитами,
- гальмує всмоктування глюкози в кишечнику,
- коригує дислипидемию,
- знижує вираженість гіпертензії,
- Зменшує схильність до тромбозів,
- збільшує число рецепторів до інсуліну,
- знижує концентрацію ендогенного інсуліну,
- сприяє зниженню маси тіла.
Метформін не викликає гіпоглікемічних станів, тому що не активує синтез інсуліну в бета-клітинах.
Також можуть бути призначені інкретіна. Ці сучасні препарати вже більше 10 років використовуються для боротьби з інсулінорезсітентностью і гіперглікемією. Вони діють на клітини підшлункової залози. Інкретіна покращують синтез інсуліну. Також вони приводять у норму вироблення глюкагону. Цей гормон перестає виділятися в кров при гіперглікемії, а значить долається інсулінорезистентність. Також інкретіна впливають на печінку. В результаті підвищується чутливість гепатоцитів до інсуліну.
Ще одна група препаратів для боротьби з інсулінорезистентністю — тіазолідиндіони. Вони більшою мірою діють на м'язи і жирову тканину. Саме на периферії тіазоліндіони відновлюють роботу клітинних рецепторів. В результаті активується утилізація глюкози тканинами.
Метаболічний синдром коректують і за допомогою інгібіторів альфа-глюкозидази. Ці препарати діють в тонкому кишечники. Вони пригнічують деякі травні ферменти. В результаті переробка вуглеводів сповільнюється. Також інгібітори альфа-глюкозидази зменшують швидкість всмоктування в кров простих вуглеводів. Все це призводить до зниження глікемії після їжі. Відповідно падає і пікова секреція інсуліну. Лікування метаболічного синдрому препаратами цього класу безпечно для організму. Доведено високу ефективність терапії щодо надмірної ваги і гіпертонії.
