Що це таке? Паратонзіллярний абсцес це найбільш важка стадія паратонзілліта, що представляє собою запалення клітковини, що оточує піднебінні мигдалини.
Пік захворюваності паратонзілліта доводиться на вік від 15 до 30 років, інші вікові групи страждають їм значно рідше. Патологія зустрічається з однаковою частотою у чоловіків і жінок.
Про хвороби і причини
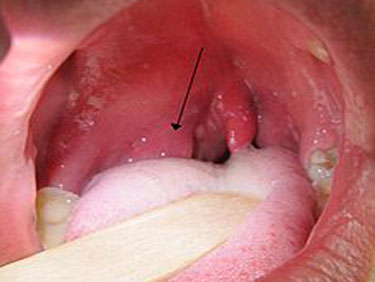
Якщо мигдалини, які зазвичай називають гландами, схильні до частих запалень, (ангіна), то в результаті в них формується хронічний процес (хронічний тонзиліт). У 80% саме хронічний тонзиліт призводить до розвитку паратонзілліта з його переходом в навколомигдаликовій абсцес.
Виникнення паратонзиллярного абсцесу пов'язане з анатомічними особливостями будови піднебінних мигдалин і оточуючих їх тканин. У мигдалинах є поглиблення — крипти, які при захворюванні заповнюються гнійним вмістом. Особливо глибокі крипти розташовуються у верхній частині мигдалини, де і запальний процес при тонзиліті спостерігається найчастіше.
Згодом на місці запальних вогнищ утворюється рубцева тканина, яка заважає нормальному відтоку запальної рідини і гною з поглиблень в мигдалинах .
У разі виникнення нового запалення, очищення змінених крипт сповільнюється, а інфекція з мигдалин поширюється вглиб: через залози Вебера в клітковину, розташовану навколо мигдалин, тобто в паратонзиллярную простір.
Область навколо верхнього полюса мигдалин, знову ж таки, найбільш схильна до розвитку в ній інфекції за рахунок вираженої рихлості її клітковини, тому локалізація абсцесу там найчастіша.
З огляду на обставину, що при хронічному тонзиліті відбувається місцеве і загальне ослаблення захисних сил організму — розвиток запалення в паратонзіллярном просторі при попаданні інфекції може виникнути дуже легко.
Іншими причинами паратонзиллярного абсцесу можуть стати будь-які нагноїтельниє процеси в роті: карієс «зубів мудрості» нижньої щелепи, періостит, гнійне запалення слинних залоз, а також травма глотки і шиї. Рідко інфекція може потрапити отогенний шляхом, тобто через внутрішнє вухо, і гематогенним — через кров.
До групи ризику по розвитку паратонзиллярного абсцесу входять категорії пацієнтів, які страждають такими захворюваннями:
- Цукровий діабет;
- Анемія;
- Імунодефіцит ;
- Онкологічні процеси і т.д.
На тлі перерахованих вище патологічних станів спостерігається пригнічення імунітету. В першу чергу, страждає місцевий імунітет. Тому проникнення патогенних мікроорганізмів в мигдалини відбувається легко.
З такою ж легкістю вони долають і інші захисні бар'єри, і потрапляють в кровотік і простір, що оточує мигдалини. Згодом процес з катарального переходить в гнійний, що і трактується як паратонзіллярний абсцес.
Види і класифікація
Паратонзиліт може проявлятися у вигляді трьох клініко-морфологічних форм, які є послідовними стадіями запального процесу. Виявлення та лікування ранніх форм паратонзілліта може запобігти розвитку абсцесу. Але зазвичай вони маскуються під ознаки звичайного запалення горла при гострої респіраторної інфекції вірусного походження.
Формами паратонзілліта є наступні:
1. Набрякла. Ця форма рідко діагностується, так як проявляється невеликим болем у горлі, що може бути пояснено іншими причинами, наприклад, переохолодженням. Тому захворювання з легкістю переходить в наступну більш важку стадію.
2. Инфильтративная. З цією формою до лікаря потрапляють вже приблизно 10-15% всіх хворих паратонзілліта. Вона характеризується появою ознак інтоксикації, таких як підвищення температури, головний біль, розбитість, і місцевих симптомів — біль і почервоніння горла, болем при ковтанні. Як правило, лікування хворим з паратонзілліта призначається на даній стадії.
3. Абсцедуюча форма , яка і являє собою власне паратонзіллярний абсцес. Розвивається у 80-85% хворих з паратонзілліта, якщо не проведена своєчасна діагностика і лікування. Паратонзилярний абсцес може мати різну локалізацію. З огляду на це виділяють 4 види абсцесу:
- Супратонзіллярний і передній — розташовується над миндалиной, між нею і передньої піднебінної дужкою, спостерігається в 70% (найчастіший вид);
- Задній — розвивається між миндалиной і задньої дужкою, другою за частотою 16% випадків;
- нижній — формується між нижньою частиною мигдалини і бічною частиною глотки, спостерігається у 7% хворих;
- бічний або латеральний , розташовується між середньою частиною мигдалини і горлом. Це найрідкісніша локалізація, яка буває в 4% випадків. Але найбільш важка, так як при такому розташуванні найгірші умови для самостійного прориву і очищення порожнини абсцесу. В результаті гнійнийексудат накопичується в даному просторі і починає руйнувати навколишні тканини.
Сторона ураження при абсцесі не має прямої залежності. Так, лівобічний паратонзіллярний абсцес спостерігається з такою ж частотою, як і правобічний.
Будь-яких анатомічних передумов для більш частого розвитку абсцесу з тієї чи іншої сторони не існує. Тому в процесі діагностики слід орієнтуватися на вираженість і характер клінічної симптоматики.
Симптоми паратонзиллярного абсцесу
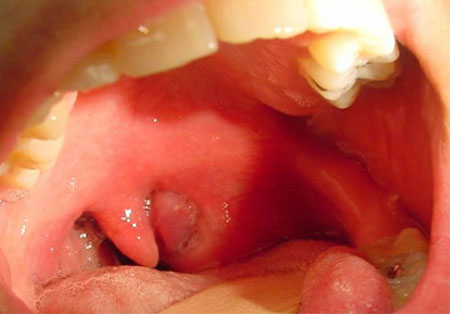
При паратонзіллярном абсцессе симптоми первинно з'являються на стороні формування гнійного вогнища. Згодом вони можуть перейти на протилежну сторону, що призведе до збільшення стану пацієнта.
На розвиток нагноєння клітковини вказуватимуть:
- Погіршення загального самопочуття;
- Підвищення температури до високих цифр — 38,5-39 ° С (проте у пацієнтів з різко зниженим імунітетом температура може залишатися в межах норми або навіть нижче — гіпотермія);
- Наростання болю в горлі. Вона стає «смикає», поширюється в область вуха, щелепи;
- Посилення болю при ковтанні, яке настільки виражено, що хворий відмовляється від їжі і пиття, щоб не провокувати це посилення. У підсумку в організмі розвивається дефіцит вітамінів та інших корисних речовин;
- Рясне слиновиділення. Виникає як рефлекс на подразнення слинних залоз. Слина стікає з рота, так як хворий побоюється зайвий раз зробити ковтальний рух через біль. Це призводить до мацерації шкіри навколо рота і утворення в його кутах заїду;
- Гнильний запах з рота, пов'язаний з життєдіяльністю гноєтворних бактерій, які привели до розвитку абсцесу;
- Тризм жувальної мускулатури — спазм м'язів, різного ступеня вираженості, який не дозволяє широко відкрити рот;
- Невиразність мови, гугнявість, обумовлені щажением для попередження болю;
- Біль у шиї при поворотах голови спостерігається при поширенні запалення на м'язи і лімфовузли шиї. Вона завжди свідчить про занедбаності патологічного процесу;
- поперхіванія при спробі проковтнути рідку їжу.
Загальний стан хворого посилює психологічна напруженість, пов'язана з постійною сильним болем, яка вимотує емоційно, порушує нормальний сон, а також призводить до вимушеного голодування.
Слинотеча змушує приймати вимушену позу — або лежачи на боці, або сидячи, нахиливши голову вперед, щоб забезпечити стікання слини без здійснення ковтальних рухів.
На 4-5-й день розвитку захворювання може статися мимовільне розтин «дозрілого» абсцесу. Стан хворого при цьому різко поліпшується, падає температура, зникає болісна біль в горлі. В такому випадку штучне хірургічне розтин абсцесу не проводиться.
Хворому рекомендуються тільки полоскання і обробка вскрившіхся порожнини антисептиками.
Паратонзіллярний абсцес при типовою верхньої локалізації можна самостійно виявити при огляді горла. Він вигладить як кулясте утворення з напруженою поверхнею, вибухає над миндалиной вгору і до середньої частини глотки.
Слизова над освітою яскраво-червона, іноді через неї просвічує гнійний вміст біло-жовтого кольору. При пальпації може визначатися зона флуктуації — гнійного розм'якшення. Найчастіше прорив відбувається в даній зоні через ферментативного розплавлення покриває оболонки.
Лікування паратонзиллярного абсцесу
Після діагностики паратонзиллярного абсцесу, лікування завжди проводять в стаціонарі, способи домашньої терапії неможливі. У цьому випадку відразу роблять хірургічне розтин паратонзиллярного абсцесу.
Попередньо виконують місцеве знеболення розчином дикаїну, лідокаїну або іншого місцевого анестетика. Після чого роблять надріз скальпелем на найбільш виступаючому ділянці з подальшим розширенням порожнини абсцесу глотковими щипцями і вичищені гнійної порожнини.
На заключному етапі рану обробляють розчином антисептика. Для кращого відтоку гною в розкритій порожнині залишають дренаж (гумовий випускник), за яким патологічний ексудат виходить назовні.
При «холодному» абсцессе для вибору найбільш раціональної тактики важливо врахувати частоту загострень. Якщо у хворого при опитуванні виявляються часті ангіни, відразу проводять видалення мигдалин з обох сторін з метою профілактики рецидивів абсцесів.
Якщо ангіни не часто, то мигдалини після розтину абсцесу не видаляють, а рекомендують це зробити через 1-1, 5 місяці після поточного лікування. У цьому випадку ризик запальних ускладнень в післяопераційному періоді мінімальний.
Після проведеної операції здійснюють консервативне лікування. Воно має на увазі прийом медикаментів і обробки розкритої порожнини.
Принципами консервативного лікування є:
- Режим постільний, їжа рідка, рясне тепле питво. При вираженій болю і неможливості ковтання до розтину абсцесу, виробляють годування спеціальними сумішами через зонд або призначають внутрішньовенне крапельне введення 5% розчину глюкози, декстрану, 0,9% розчину натрію хлориду;
- Прийом антибактеріальних препаратів всередину і внутрішньом'язово: цефазолін, цефуроксим, цефтріаксон, гентаміцин, амікацин, пеніцилін, амоксицилін. Вибір антибіотика залежить від клініко-епідеміологічної характеристики захворювання, яка дозволяє припустити найбільш ймовірного збудника абсцесу;
- З метою детоксикації внутрішньовенно крапельно вводять гемодез та інші препарати (цей напрямок показано при середньотяжкому і тяжкому стані пацієнта);
- Полоскання горла розчином фурациліну, мірамістин та іншими препаратами антисептичний ряду;
- Для профілактики грибкових ускладнень при антибіотикотерапії призначають интраконазол;
- Для знеболення використовують анальгін внутрішньом'язово, парацетамолвсередину;
- Антигістамінні препарати для попередження алергізації організму;
- Протизапальні засоби, які допомагають додатково купірувати біль.
Слід врахувати, що в гострому періоді при наявності виражених болів препарати призначаються парентерально — внутрішньом'язово, внутрішньовенно або ректально (в пряму кишку).
Введення через рот (перорально) неприпустимо, тому що посилює наявні клінічні прояви. Такий шлях можливий при стиханні запальних змін.
Ускладнення абсцесу
При паратонзіллярном абсцессе горла ускладненнями будуть варіанти подальшого розвитку гнійного процесу. При поширенні інфекції в заглотковий простір розвиваються парафарінгеальний абсцес і флегмона.
Ці ускладнення можуть виникнути при проривах паратонзиллярного абсцесу і при випадковому пошкодженні стінки глотки під час розтину абсцесу. Парафарінгеальний абсцес може бути обмеженим і швидко виліковуватися при своєчасному виявленні та хірургічному лікуванні. Без лікування він небезпечний розвитком і флегмони шиї, а також різким порушенням дихання через стискання глотки ззовні.
Флегмона шиї небезпечне і загрожує життю стан, пов'язаний з анатомічно можливим швидким поширенням інфекції по клітковині шиї.
Вимагає хірургічного лікування в найкоротші терміни, оскільки не має можливості самостійно прорватися назовні в силу глибини розташування, а тому небезпечна розвитком медіастеніта і сепсису. Медіастеніт — це запальний процес середостіння, яке містить в собі серце, великі судини (аорта, порожнисті і легеневі вени) і ін.
Гнійний медіастеніт — нагноєння клітковини середостіння (ділянка за грудною кліткою). Одна з найважчих форм гнійної інфекції м'яких тканин.
Її особливість утруднена діагностика на ранніх стадіях. Лікування полягає в усуненні першопричини, хірургічному вичищення нагноившихся порожнин. Успіх лікувальних заходів залежить від своєчасності їх початку. Зволікання створює серйозну загрозу життю.
Все гнійні ускладнення підлягають інтенсивному лікуванню антибактеріальними препаратами. Доведену ефективність мають цефалоспорини 3 і 4-го покоління: цефоперазон, цефтріаксон, цефтазидим, цефепім. Доповнюють лікування імуномодулюючими препаратами.
При правильному підборі антибіотиків їх ефективність вдається оцінити через 48 годин. Якщо стан пацієнта не покращується, то потрібна зміна антибактеріальних препаратів.
