Визначення
ВІЛ-інфекція (human immunodeficiency virus infection) — повільно прогресуюче антропонозное інфекційне захворювання з контактним механізмом передачі, що характеризується специфічним ураженням імунної системи з розвитком важкого набутого імунодефіциту (СНІД), який проявляється опортуністичними (вторинними) інфекціями, виникненням злоякісних новоутворень і аутоімунних процесів, що призводять до загибелі людини.
Епідеміологія
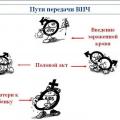
Шляхи передачі ВІЛ — контактний, вертикальний і штучний (артіфіціальной).
До середини 1990-х років в Росії основним шляхом передачі ВІЛ був статевий, що визначало своєрідність епідемічного процесу. З другої половини 1996 року на перше місце вийшов ін'єкційний шлях — серед наркоманів, які практикують парентеральневведення психоактивних речовин. В останні роки відзначають активізацію гетеросексуального механізму передачі ВІЛ-інфекції, про що свідчить не тільки збільшення числа осіб, основним фактором ризику яких були гетеросексуальні контакти, а й зростання частки інфікованих жінок. Внаслідок цього збільшується і ризик передачі ВІЛ від матері до дитини.
Профілактика
Існує тільки неспецифічна профілактика:
• профілактика статевої і перинатальної передачі ВІЛ,
• контроль за переливають компонентами крові та її препаратами,
• попередження передачі ВІЛ під час медичних маніпуляцій,
• надання медичної допомоги та соціальної підтримки ВІЛ-інфікованим, їх сім'ям і оточуючим.
Спроби створити вакцини в даний час успіху не мають.
Класифікація
Відповідно до класифікації В.І. Покровського (2001), виділяють наступні стадії.
I. Інкубація.
II. Первинні прояви. За перебігом виділяють:
• бессимптомную,
• гостру ВІЛ-інфекцію без вторинних захворювань,
• гостру ВІЛ-інфекцію з вторинними захворюваннями.
III . Латентна (субклінічна).
IV. Вторинні захворювання.
А. Втрата маси тіла менше 10%, грибкові, вірусні, бактеріальні ураження шкіри і слизових оболонок, повторні фарингіти, синусити, оперізуючий лишай.
Фази:
прогресування:
— при відсутності антиретровірусної терапії,
— на тлі антиретровірусної терапії,
— ремісія:
— спонтанна,
— після раніше проведеної антиретровірусної терапії,
— на тлі антиретровірусної терапії.
Б. Втрата маси тіла більше 10%, незрозуміла діарея або пропасниця більше 1 міс, волосиста лейкоплакія, туберкульоз легенів, повторні стійкі вірусні, бактеріальні, грибкові, протозойні ураження внутрішніх органів, локалізована саркома Капоші, повторний або дисемінований оперізуючий лишай. Фази:
прогресування:
— при відсутності антиретровірусної терапії,
— на тлі антиретровірусної терапії, «| ремісія:
— спонтанна,
— після раніше проведеної антиретровірусної терапії,
— на тлі антиретровірусної терапії.
В. Кахексія. Генералізовані вірусні, бактеріальні, мікобактеріальні, грибкові, протозойні, паразитарні захворювання, в тому числі кандидоз стравоходу, бронхів, трахеї, легенів, пневмоцистна пневмонія, позалегеневий туберкульоз: диссеминированная саркома Капоші, атипові мікобактеріози, злоякісні пухлини, ураження ЦНС різної етіології.
Фази:
прогресувати:
— при відсутності антиретровірусної терапії,
— на тлі антиретровірусної терапії,? ремісія:
— спонтанна,
— після раніше проведеної антиретровірусної терапії,
— на тлі антиретровірусної терапії.
V. Терминальная.
Етіологія
Систематика ВІЛ: Царство Viridae. Сімейство Retroviridae. Підродина Lentiviridae. В даний час описані два серотипу вірусу: ВІЛ-1, ВІЛ-2, що розрізняються за структурними і антигенними характеристиками. Більша епідеміологічне значення має ВІЛ-1, який домінує у сучасній пандемії і має найбільше поширення на території РФ.
Нагрівання до температури 56 ° С протягом 30 хв призводить до зниження інфекційного титру вірусу в 100 разів, при 70-80 ° С вірус гине через 10 хв. Через 1 хв ВІЛ інактивується розчинами етанолу (70%), натрію гіпохлориту (0,5%), водню пероксиду (6%), а також діетиловим ефіром і ацетоном.
ВІЛ щодо малочувствітелен до ультрафіолетового опромінення і іонізуючої радіації.
Патогенез
Потрапляючи в організм людини, ВІЛ в першу чергу вражає клітини, що несуть маркер CD4 +. В ураженій клітині починають створюватися структурні елементи ВІЛ, з яких за допомогою ферменту протеази збираються нові повноцінні віруси, в свою чергу вражають нові клітини-мішені. З плином часу більшість їх гине. Зменшується кількість клітин, які мають рецептор CD4 +, що призводить до ослаблення цитотоксичної активності CDS'-лімфоцитів, в нормі знищують уражені вірусом клітини. В результаті втрачається контроль за проникаючими в організм збудниками бактеріальних, вірусних, грибкових, протозойних та інших опортуністичних інфекцій, а також за малігнізуватися клітинами.
Одночасно порушується функція В-лімфоцитів, поліклональних активація яких призводить , з одного боку, до гипергаммаглобулинемии, а з іншого боку — до послаблення їх здатності продукувати вируснейтрализующие антитіла. Підвищується кількість циркулюючих імунних комплексів, з'являються антитіла до лімфоцитів, що в більшій мірі знижує число CD4-лімфоцитів. Розвиваються аутоімунні процеси.
У початкових стадіях захворювання в організмі виробляються вируснейтрализующие антитіла, які пригнічують вільно циркулюють віруси, але не впливають на віруси, що знаходяться в клітинах (провіруси). З плином часу (зазвичай після 5-7 років) захисні можливості імунної системи виснажуються, відбувається накопичення вільних вірусів в крові (зростає так звана вірусне навантаження). Найважливіші прогностичні показники виникнення опортуністичних інфекцій — кількість СБ4 + -лімфоцитів і вірусне навантаження.
Опортуністичні інфекції, як правило, мають ендогенний джерело і виникають за рахунок активації власної мікрофлори людини, викликаної зниженням напруженості імунітету (ендогенна активація мікобактерій туберкульозу з вогнищ Гона, поява саркоми Капоші та інвазивного раку шийки матки в результаті активації вірусів герпесу різних типів, розвиток маніфестних форм грибкової, цитомегаловірусної інфекцій).
Цитопатична дію ВІЛ викликає ураження клітин крові, нервової, серцево-судинної, кістково-м'язової, ендокринної та інших систем, що визначає розвиток поліорганної недостатності, яка характеризується різноманітністю клінічних проявів і неухильним прогресуванням захворювання.
у всіх стадіях ВІЛ-інфекції, крім інкубаційного періоду, відзначають прояви різноманітних СНІД-індикаторних захворювань ЛOP-органів.
Клінічна картина
Різноманітність клінічних проявів ВІЛ-інфекції обумовлено приєднанням опортуністичних інфекцій, серед яких найбільше значення мають грибкові, бактеріальні та вірусні інфекції. Поразки порожнини рота і слизових оболонок ЛОР-органів у ВІЛ-інфікованих відносять до одних з перших клінічних проявів хвороби.
грибкова інфекція
• Кандидоз носоглотки, порожнини рота, грибковий тонзиллофарингит.
• Гістоплазмоз — інфекційна хвороба з групи системних мікозів, що викликається Histoplasma capsulatum.
• криптококових інфекцій (Cryptococcus neoformans) — повсюдно зустрічається дріжджовий грибок, який зустрічається головним чином в екскрементах птахів. Менінгіт, обумовлений С. neoformans, спостерігається виключно у пацієнтів зі зниженим Т-клітинним імунітетом.
• Пневмоцистная інфекція.
Бактеріальні ураження слизових оболонок і шкіри
Насторожувати повинні такі особливості клінічного перебігу захворювання: часте виникнення отиту, синуситу, ангіни, фурункулів і карбункулів з подовженим циклом розвитку, відсутність вираженого ефекту від проведеного лікування, в разі хронізації — часті загострення.
Бактеріальні інфекції у ВІЛ-інфікованих обумовлені формуванням асоціацій збудників. Їх проявами може бути гінгівіт (некротичні ураження ясен або слизових оболонок щік, неба, мигдалин, задньої стінки глотки, порожнини носа, аж до утворення тотальної перфорації перегородки носа), хронічний пародонтит, стоматит. Характерно часте розвиток гострих синуситів, гнійних середніх отитів з ускладненнями, загострень хронічної ЛOP-патології. Некротичні ураження ясен, слизової оболонки щік, неба, мигдалин і порожнини носа у вигляді глибоких кратероподібної виразок відзначають у хворих з генералізованою лімфаденопатією в стадії переходу в СНІД.
В останні роки особливу актуальність становлять ураження ЛОР-органів при захворюваннях, що передаються статевим шляхом [хламідійні фарингіт, уран (запалення твердого неба), гонококовий фарингіт, сифіліс], і позалегеневий туберкульоз (туберкульозні отити, туберкульоз глотки і гортані).
Вірусні інфекції
• Простий герпес (Herpes simplex) — ДНК-вірус із сімейства Herpesviridae. Виділено шість типів вірусу антигенним складом, найбільш поширений серед них перший.
• Оперізуючий герпес (лишай). Це хвороба, що викликається вірусом вітряної віспи (ДНК-вірус Varicellazoster з сімейства Herpesviridae). Синдром Ханта (описаний Р. Хантом в 1907 р) — форма оперізуючого лишаю при ураженні ганглія колінця, проявляється висипаннями в області зовнішнього слухового проходу і вушної раковини, сильними болями в вусі, иррадиирующими в область обличчя, потилиці і шиї, часто явищами невриту лицьового нерва.
• Рецидивуючий герпес. Характеризується постійною появою висипань в одній і тій же області, пов'язаним з будь-яким екзо- або ендогенних фактором (пору року, фаза менструального циклу та ін.), Вважають СНІД-індикаторним захворюванням.
• Поразки, що викликаються папіломавірусом людини: внутріротова папіломи (бородавки), кондиломи, епітеліальна гіперплазія.
• волосиста лейкоплакія, викликається вірусом Епштейна-Барр або папіломавірусом людини.
• Бородавка вірусна — викликається вірусом папіломи людини (ДНК-) з сімейства паповавирусов групи Papillomavirus і передається контактним шляхом.
• Цитомегаловірусна інфекція. Збудник — ДНК-вірус Cytomegalovirus homini, що відноситься до сімейства Herpesviridae роду Cytomegalovirus.
• Контагіозний молюск — дерматоз дітей, що викликається однойменним вірусом і передається при контакті.
Новоутворення
Саркома Капоші — хвороба, до провокуючих чинників розвитку якої прийнято відносити вірус герпесу 8-го типу (HHV-8, ВГЧ-8), з переважним ураженням шкіри і слизових оболонок, що характеризується великою кількістю хаотично розташованих тонкостінних новоутворених судин і пучків веретеноподібних клітин. Характерна інфільтрація пухлини лімфоцитами і макрофагами. Судинний характер пухлини різко збільшує ризик кровотеч. Посідає перше місце серед бластоматозная поразок у ВІЛ-інфікованих.
Неходжкінскаялімфома. Описана в 1982 р Прояви — червонуваті щільні еластичні розростання під неушкодженим епітелієм в ретромолярной області на яснах, що розвиваються у ВІЛ-серопозитивних осіб.
Діагностика
Фізикальне обстеження
Необхідно виявити ознаки гострої інфекції, збільшення лімфатичних вузлів, епізоди невмотивованою лихоманки, кашлю або діареї в анамнезі, ураження шкіри і слизових оболонок, втрату маси тіла. Важливо оцінити гостроту розвитку захворювання, порядок появи різних симптомів протягом останніх 2-10 років. Необхідно зібрати епідеміологічний анамнез, уточнити давність і характер парентеральних маніпуляцій, виявити можливий ризик інфікування.
Лабораторні дослідження
Для підтвердження діагнозу ВІЛ-інфекції використовують вірусологічний, молекулярно-генетичний (ПЛР) і серологічний (ІФА, імунний блот) методи. Стандартна і найбільш доступна процедура — виявлення антитіл до ВІЛ в ІФА з наступним підтвердженням їх специфічності в реакції імунної блоттинга.
Антитіла до ВІЛ з'являються в період від 2 тижнів до 3 місяців з моменту зараження. У деяких випадках цей строк подовжується до 6 місяців і більше. При виявленні першого позитивного результату в ІФА аналіз повторюють і, якщо отримано позитивну відповідь, сироватку крові направляють на дослідження в реакції імунної блоттинга. Результати останнього оцінюють як позитивні, сумнівні або негативні.
Останнім часом стали застосовувати метод ПЛР. Постановка кількісного варіанта дозволяє оцінити репликативную активність ВІЛ, тобто «Вірусне навантаження». Д
іфференціальная діагностика
Диференціальна діагностика ВІЛ-інфекції досить складна і залежить від стадії процесу. При первинних проявах, в фазі гострої інфекції ІВ при наявності мононуклеозоподібних синдрому, захворювання необхідно диференціювати від інфекційного мононуклеозу, краснухи, аденовірусної інфекції, ієрсиніозу, гострого лейкозу, вторинного сифілісу, гіперкератозу слизової оболонки.
У фазі генералізованої персистуючої лимфаденопатии потрібно диференціювати ВІЛ-інфекцію від захворювань, що протікають зі збільшенням лімфатичних вузлів: від лімфогранулематозу, хронічний лімфолейкоз, токсоплазмозу, вторинного сифілісу, саркоїдозу. На відміну від них, вказаний симптом при ВІЛ-інфекції в цій фазі не супроводжується погіршенням самопочуття хворого.
В стадії вторинних захворювань (IVA-B) виникає необхідність у диференціальної діагностики з імунодефіцитом, не пов'язаним з ретровірусної інфекцією, який може бути наслідком тривалого лікування високими дозами глюкокортикоїдів, цитостатиків, променевої терапії. Імунодепресивний ефект може бути виражений прилімфогранулематозі, лімфоїдної лейкемії, мієломної хвороби та інших онкологічних захворюваннях. При проявах ВІЛ-інфекції в порожнині рота необхідно диференціювати їх від різноманітної патології слизових оболонок. Так, при кандидозі слід виключити лейкоплакию мови, червоний плоский лишай, вторинний сифіліс, гіперкератоз. Кандидоз кутів рота подібний зі стрептококової заїди. Гістоплазмоз за клінічними проявами аналогічний раку слизової оболонки порожнини рота. Гострий герпетичний стоматит і виразково-некротичний гінгівостоматит необхідно диференціювати від ящуру, гострого лейкозу, агранулоцитозу, багатоформна еритема, оперізуючого лишаю, розпадається злоякісної пухлини, важкої форми кандидозу слизової оболонки рота, вторинного сифілісу, алергічного (медикаментозний) стоматиту. Волосиста лейкоплакія подібна до кандидозом слизової оболонки порожнини рота, з гіперкератозной формою червоного плоского лишаю, карциноматозі. Розпадається саркому Капоші в порожнині рота диференціюють від ракової, туберкульозної, трофічних виразок і твердогошанкра.
Лікування
Показання до госпіталізації
Госпіталізацію ВІЛ-інфікованих здійснюють на підставі тяжкості стану, в залежності від виявленого вторинного або супутнього захворювання: оцінюють ступінь інтоксикації, недостатності органів і систем організму.
Медикаментозне лікування
Сучасний арсенал лікарських засобів дозволяє придушити реплікацію вірусів у більшості хворих на певний, іноді досить тривалий термін, перевести захворювання в хронічну течію. Терапія дозволяє продовжити життя хворого, проте не здатна повністю зупинити інфекційний процес.
У Росії, згідно з переліком в стандарті, застосовують такі лікарські засоби.
• Нуклеозидні інгібітори зворотного транскриптази: абакавір, диданозин, зидовудин, ламівудин, ставудин, Фосфазід.
• Ненуклеозидні інгібітори зворотної транскриптази: невірапін, етравірин, ефавіренз.
• Інгібітори протеази: ампренавір, атазанавір. дарунавір, індинавір, лопінавір / ритонавір, ритонавір, саквінавір, фосапренавір.
• Інгібітори фузії / пенетрации: маравірок, енфувіртід.
• Інгібітор інтегрази: ралтегравір.
Принцип лікування ВІЛ-інфікованих хворих — довічне застосування антиретровірусних препаратів.
При лікуванні таких пацієнтів в оториноларингологічній практиці важливу роль відіграє терапія вторинних та супутніх захворювань. У більшості випадків вона має пріоритет перед початком високоактивної антиретровірусної терапії, так як тяжкість стану хворого визначається наявністю тієї чи іншої нозології. Нижче наведені найбільш поширені вторинні захворювання і схеми їх лікування.
Цитомегаловірусна інфекція
Лікування маніфестной форми:
• ганцикловір 5 мг / кг внутрішньовенно (не менше 1 ч) два рази на добу в протягом 21 дня або валганцикловіру 900 мг два рази на добу всередину протягом 21 дня (менш переважно).
Лікування активної форми, вторинна профілактика:
• ганцикловир 1 г три рази на добу або валганцикловіру 900 мг / добу протягом 30 днів всередину або ганцикловір 5 мг (кг-добу) внутрішньовенно крапельно (не менше 1 год) протягом 30 днів (менш переважно).
Інфекція, спричинена вірусом Varicella-zoster
• Ацикловір 800 мг всередину п'ять разів на добу, або 750-1000 мг внутрішньовенно три рази на добу, або валацикловір 1 г всередину три рази на добу, або фамцикловір 500 мг всередину три рази на добу протягом 7-10 днів.
Пневмоцистная інфекція
Схема вибору:
• котрімоксазол (сульфаметоксазол / триметоприм) 120 мг / кг чотири рази на добу протягом 21 дня.
Альтернативна схема:
• клиндамицин 600-900 мг внутрішньовенно кожні 6-8 год або 300-450 мг всередину кожні 6 год в комбінації з примахіном 15-30 мг / кг всередину.
Профілактика первинна і вторинна (при концентрації CD4 * лімфоцитів менше 200 / мкл):
• котрімоксазол (сульфаметоксазол / триметоприм) 480 мг два рази на добу (через день).
токсоплазмоз (частіше зустрічається церебральна форма)
При найменшій підозрі на токсоплазмоз починають лікування, не чекаючи результатів обстеження.
Схема вибору:
• сульфадоксин / піриметамін 2 таблетки два рази на добу в комбінації з кальцію фолінатом 25 мг внутрішньом'язово через день протягом 6 тижнів.
Альтернативні схеми:
• котрімоксазол (сульфаметоксазол / триметоприм) 60 мг / кг два рази на добу,
• фторурацил 1,5 мг (кг-добу) всередину в комбінації з кліндаміцином 1,8-2,4 г всередину або внутрішньовенно два рази на добу,
• доксициклін 300-400 мг / добу всередину або внутрішньовенно в комбінації з кларитроміцином 500 мг всередину двічі на добу або сульфадіазином 1000-1500 мг всередину кожні 6 год.
Саркома Капоші
Високоактивна антиретровірусна терапія безумовно показана як спосіб запобігти прогресуванню захворювання і досягти клінічного поліпшення. Її вважають основною, і при тяжкому перебігу з ураженням внутрішніх органів призначають проспідія хлорид у дозі 100 мг внутрішньом'язово протягом 30 днів.
Кандидозная інфекція
Кандидозний стоматит.
Схема вибору:
• клотримазол 10 мг п'ять разів на добу до зникнення симптомів.
Альтернативні схеми:
• флуконазол 100 мг / сут,
• ністатин 500 000 ОД 4-5 разів на добу,
• ітраконазол 100 мг / сут.
Усі ліки потрібно приймати у формі суспензії до зникнення симптомів.
Кандидозний езофагіт
Схема вибору:
• флуконазол 200 мг / добу всередину (до 800 мг / добу) протягом 2-3 тижнів.
Альтернативні схеми:
• ітраконазол в капсулах 200 мг / сут,
• амфотерицин В 0,6 мг (кг-добу) внутрішньовенно протягом 10-14 днів (рідко — у випадках, якщо неможливо застосувати іншу схему).
Криптококовий менінгіт
Схема вибору:
• Амфотерицин В 0,7 мг (кг-добу) внутрішньовенно в комбінації з флуцитозином 100 мг / (кг-добу) всередину протягом 2 тижнів, потім флуконазол 400 мг / добу протягом 8 тижнів або до санації ліквору, згодом — підтримуюча терапія флуконазолом 200 мг / сут.
Альтернативні схеми:
• амфотерицин В 0,7-1,0 мг (кг-добу) внутрішньовенно протягом 2 тижнів, потім флуконазол 400 мг / сут протягом 8-10 тижнів,
• флуконазол 400-800 мг / сут всередину в комбінації з флуцитозином 100 мг (кг-добу) всередину протягом 6-10 тижнів,
• амфотерицин в ліпосомальний 4 мг (кг-добу) внутрішньовенно протягом 2 тижнів, потім флуконазол 400 мг / добу протягом 8-10 тижнів.
МАК інфекцій
Лікування проводять за допомогою аналогічних препаратів і схем, що застосовуються у хворих без ВІЛ-інфекції. Подальше ведення
Питання тимчасової непрацездатності вирішують строго індивідуально, залежно від тяжкості захворювання, тривалості тих чи інших клінічних проявів, керуючись «Інструкцією про правила експертизи тимчасової непрацездатності для застрахованих» з наступними доповненнями і виправленнями.
Все обстеження ВІЛ-інфікованого проводять з його добровільної інформованої згоди.
Прогноз
Прогноз абсолютно несприятливий, препаратів, повністю виліковуються ВІЛ-інфекцію, не існує. Впровадження високоактивної антиретровірусної терапії дозволило значно збільшити тривалість і якість життя ВІЛ-інфікованих.
Новини по темі:
 Численні медичні та соціальні проекти довгий час боролися з розповсюдженням ВІЛ за допомогою консультацій і лекцій про безпечний секс, проте результати таких не дають 100% ефекту. Тому в «гру» вступають вчені. Нещодавно в США пройшли клінічні випробування препарату, що блокує зараження. Розробка належить компані
Численні медичні та соціальні проекти довгий час боролися з розповсюдженням ВІЛ за допомогою консультацій і лекцій про безпечний секс, проте результати таких не дають 100% ефекту. Тому в «гру» вступають вчені. Нещодавно в США пройшли клінічні випробування препарату, що блокує зараження. Розробка належить компані  останнім часом вчені досягли чималих результатів в області боротьби з даними небезпечним захворюванням. Недавні доповіді груп дослідників і розробників фармацевтичних препаратів чимало порадували тих представників світової спільноти, хто проходить лікування в зв'язку з вірусом імунодефіциту людини. Зараз же повідомлення про новий
останнім часом вчені досягли чималих результатів в області боротьби з даними небезпечним захворюванням. Недавні доповіді груп дослідників і розробників фармацевтичних препаратів чимало порадували тих представників світової спільноти, хто проходить лікування в зв'язку з вірусом імунодефіциту людини. Зараз же повідомлення про новий  Дослідження небезпечних і поки ще невиліковних захворювань триває. До їх списку входить і вірус імунодефіциту людини, про який вчені з кожним днем знають все більше. Чергове просування в бік перемоги над захворюванням відкрило справжню ахіллесову п'яту хвороби. Виявилося, що в процесі своєї життєдіяльності
Дослідження небезпечних і поки ще невиліковних захворювань триває. До їх списку входить і вірус імунодефіциту людини, про який вчені з кожним днем знають все більше. Чергове просування в бік перемоги над захворюванням відкрило справжню ахіллесову п'яту хвороби. Виявилося, що в процесі своєї життєдіяльності  Вірус імунодефіциту людини поступово здається під впевненими кроками фахівців. Факти, що підтверджують це недавно були озвучені в рамках доповіді на засіданні ООН. Зокрема, було сказано про те, що нові випадки захворювання стали рідше, помітно впала смертність людей з діагнозом ВІЛ. У доповіді зазначено, що в період останніх 15 років
Вірус імунодефіциту людини поступово здається під впевненими кроками фахівців. Факти, що підтверджують це недавно були озвучені в рамках доповіді на засіданні ООН. Зокрема, було сказано про те, що нові випадки захворювання стали рідше, помітно впала смертність людей з діагнозом ВІЛ. У доповіді зазначено, що в період останніх 15 років
