Інсульт є гостре порушення мозкового кровообігу, що супроводжується раптовим розвитком симптомів осередкового або загальмозкові ураження, яке може приводити до інвалідизації хворого аж до летального результату.
до інсультів відносяться інфаркт головного мозку, крововилив в мозок або в порожнину між павутинною і м'якими оболонками.
Поширеність і статистика смерті
Перше місце серед всіх видів гострого порушення кровопостачання займає ішемічне ураження. На його частку припадає до 85% випадків. Геморагічний інсульт з крововиливом в область мозку і субарахноїдальні геморагії посідають друге місце і складають до 25% всіх випадків патології.
 Чисельність інсультів досягає 12 мільйонів випадків щороку. При цьому число має чітку тенденцію до збільшення, а патологія поступово стає справжньою соціально-медичною проблемою.
Чисельність інсультів досягає 12 мільйонів випадків щороку. При цьому число має чітку тенденцію до збільшення, а патологія поступово стає справжньою соціально-медичною проблемою.
Одним з найбільш негативних наслідків порушення є високий ступінь інвалідизації, що становить понад 70% від загальної чисельності хворих, з яких близько 30% необхідна стороння допомога і догляд.
У статистиці смертності інсульт посідає друге місці, поступаючись тільки ішемічній хворобі серця. Щорічно число летальних випадків становить 6,2 мільйона чоловік. Летальність сильно залежить від умов лікування патології в гострій фазі. Смертність чоловічої статі вище.
Види інсульту
Класифікація інсультів дуже обширна і включає в себе причини, механізм розвитку, локалізацію і величину області поразки.
- Ішемічний: називається також інфаркт мозку, є найбільш частим ураженням головного мозку серед всіх типів інсульту. Причинами є порушення доставки клітинам мозку поживних речовин і кисню, яке розвивається при звуженні або оклюзії судин головного мозку.
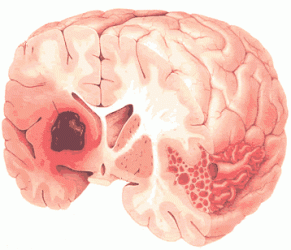
- Геморагічний: є наслідок розриву судин головного мозку, в результаті чого вийшла з посудини кров заповнює мозкові порожнини з розвитком набряку і утворенням внутрішньомозкової гематоми.
- Великий: відповідає будь-яким потужним поразок. Вони мають найбільш виражені симптоми і найчастіше призводять до летального результату або дуже тривалої втрати працездатності. Найчастіше, вони локалізуються в області великих прецеребральних і церебральних магістральних артерій;
- Лакунарний: вид ішемічного інсульту, виникає при ураженні однієї з малих перфорантних артерій і характеризується утворенням порожнин (лакун) округлої форми, заповнених ликвором;
- Спинальний: є порушенням кровообігу в спинному мозку. Причинами його можуть бути як ішемічний, так і геморагічний інсульт. Локалізується він в великих артеріях шийного і поперекового відділів, або дрібних відгалуженнях ретикуло-мозкових артерій;
- Гострий: це початок порушення мозкового кровообігу і характеризується наростанням патологічних процесів в церебральних тканинах;
- Мікроінсульт: має таку назву через швидке зникнення неврологічної симптоматики. Схожий з транзиторними ішемічними атаками і також характеризується можливістю розвитку завіреного інсульту;
- Повторний: є наслідком незакінченого усунення причин першого інсульту, або не виняток чинників ризику виникнення інсульту.
Симптоми
Рання симптоматика носить назву провісників інсульту, завдяки яким можна розпізнати порушення кровообігу і звернутися за швидкою медичною допомогою. Фахівці стверджують, що при зверненні людини з інсультом до лікаря в перші 3-6 годин, наслідки порушення кровообігу можна звести до мінімуму.
Для того щоб швидко розпізнати проблему, необхідно здійснити кілька простих дій:
- Потрібно посміхнутися і подивитися на себе в дзеркало. При інсульті звичайна усмішка має вигляд кривої дуги: куточок рота з одного боку буде опущений вниз, навіть якщо сильно постаратися;
- Потрібно спробувати представитися або вимовити будь-яке просте речення: мова при цьому буде повільної з запинки і невиразно, як зазвичай у людей в стані алкогольного сп'яніння;
- Потрібно підняти руки вгору: одна рука або не послухається, або буде нижче другої;
- Потрібно висунути язик: він буде западати на одну сторону або мати кривої вид.
Передвісниками інсульту є головний біль, запаморочення, слабкість. Пізніше можливе посилення даних симптомів і поява нудоти і блювоти.
Симптоми ураження головного мозку можуть мати загальномозкові прояви і осередкову (локалізовану) симптоматику при ураженні окремої ділянки.
Загальмозкові симптоми:
- запаморочення;
- головний біль;
- короткочасна втрата свідомості;
- порушення свідомості , оглушення;
- дезорієнтація в часі і просторі;
- сонливість або збудження;
- нудота, блювота в результаті сильного головного болю;
- підвищена пітливість, відчуття жару, сухість у роті;
- прискорене або посилене серцебиття.
Осередкові прояви носять характер ураження тієї ділянки, який піддався ішемії, або симптоми порушення в тій області, куди стався крововилив.
При крововиливі в півкулі симптоми геморагічного інсульту, найчастіше, представлені:
- гемипарезом (ослаблення або порушення рухів, неповний параліч) або геміплегією (параліч верхньої, нижньої кінцівки або половини тіла) на протилежному боці тіла;
- парезом зору в напрямку паралізованою частини;
- можуть спостерігатися полушарние симптоми: афазія (порушення мови), гемианопсия (двостороннє відсутність половини поля зору), анозогнозия (відсутність усвідомлення хворим свого критичного стану) і ін.
Кровоизлияния в півкулі, мають масивний характер, можуть супроводжуватися вторинним стовбуровим синдромом, який проявляється:
- окоруховими порушеннями, такими як, зміна розміру зіниці з розширенням на стороні ураженого півкулі;
- зниженням або відсутністю реакції зіниць на світло;
- косоокістю;
- зміною руху очних яблук, що нагадують їх плавання або коливання маятника;
- розладами тонусу м'язів (горметония — тонічні спазми, децеребрационная ригідність — збільшення тонусу м'язів-розгиначів);
- розвитком різних патологічних рефлексів з двох сторін;
- порушенням життєво важливих функцій.
Кровоизлияния в стволовую область мозку також супроводжуються симптомами ураження ядер черепних нервів. Вони проявляються ністагмом (швидкими маятникоподібними коливаннями очних яблук), страбізмом (відсутністю паралельності зорових осей), порушенням ковтання і ін.
Осередкові неврологічні симптоми ішемічного інсульту, превалюють над загальмозкові симптоматикою і залежать від локалізації інфаркту мозку. Спостерігаються:
- парези та паралічі кінцівок з протилежного ураженої частини боку в комбінації з центральними парезами лицьового і під'язикового нервів і змінами чутливості;
- при осередках, локалізованих в лівій півкулі, можливі розлади мови (афазія, дизартрія) та інших вищих функцій коркового речовини;
- при осередках, локалізованих в правій півкулі, відбувається зміна схеми тіла, анозогнозия;
- також нерідко розвивається ураження черепних нервів, розлади зору, запаморочення, порушення руху і координації, мови,розлади глотательного акту та інших життєво важливих функцій.
Причини і фактори ризику
Причиною, що викликала ішемічний інсульт, як правило, є повна або часткова закупорка судини тромбом або емболом. Іноді він виникає на тлі сильного спазму судин, але ця патологія, як правило, носить тимчасовий характер, в зв'язку, з чим має оборотні наслідки і більш сприятливий прогноз.
Крововилив в мозок відбувається при розриві судини, який може бути спровокований підвищеним тиском, поступовим розтягуванням стінки судин і розвитком аневризми судин головного мозку. Крім цього, судинна стінка може мати підвищену ламкість внаслідок її атеросклеротичного ураження.
Найчастішою причиною інсульту є церебральний тромбоз.
Фактори розвитку першого інсульту мають класифікацію відповідно можливості їх корекції. Таким чином, вони діляться на модифікуються і немодіфіціруемих.
немодіфіціруемих фактори це стать, вік, расова приналежність, спадкову схильність.
Модифікуються фактори представлені:
- курінням тютюнових виробів. Припинення куріння характеризується істотним зниженням ризику розвитку інсульту до рівня некурящого людини. Тютюнопаління двічі підвищує захворюваність інсультом та інфарктом мозку. Це пов'язано з підвищенням коагуляції крові і атерогенеза (формування атеросклеротичних бляшок) у курців. У більшості з них виявляється гиперхолистеринемия (підвищена кількість холестерину в крові) і дисліпопротеїнемія (підвищена концентрація фракції шкідливих жирів в крові по відношенню до корисних). Також, куріння стимулює процес перекисного окислення ліпідів, в результаті чого атерогенні фракції ліпопротеїдів набувають більш високий атерогенний потенціал. Вони надають цитотоксичну дію на артеріальну стінку і сприяють розвитку атеросклерозу;
- вживанням підвищених доз алкоголю. Відмова від зловживання алкогольною продукцією поступово знижує ризик розвитку інсульту. Надмірне вживання алкоголю може викликати ожиріння, підвищення тиску, аритмію, жировій дистрофії печінки і чинити негативний вплив на жировий обмін;
- гіподинамією. Виконання регулярних фізичних вправ зменшує ризик інсульту, що пов'язано з їх позитивним впливом на вагу пацієнта, показники тиску, рівень загальної кількості холестерину і його корисних фракцій в сироватці крові, толерантність до глюкози. Всім пацієнтам групи ризику необхідно підвищення фізичної активності з урахуванням їх вікової категорії, стану системи кровообігу, кістково-м'язового апарату, інших органів;
- ожирінням і відсутністю поміркованості в споживанні їжі, які ведуть не тільки до порушення метаболізму ліпідів, але і до розвитку дислипопротеинемии. Для зниження ризику розвитку інсульту у таких пацієнтів рекомендується призначення відповідної дієти і засобів, що володіють гіпохолестеринемічною дією;
- на цукровий діабет. Незважаючи на те, що він відноситься до немодифікованим факторам ризику, нормалізація тільки рівня глюкози крові попередить розвиток змін в дрібних судинах організму, що знизить ризик виникнення змін великих судин;
- на артеріальну гіпертензію, в результаті якої судини головного мозку можуть не витримати тиску на стінки. Постійно підвищений тиск може зменшувати еластичність судин, що підвищує ризик виникнення крововиливу. При контролі тиску, показник не повинен перевищувати 140/85 мм. рт. ст. Ранній початок лікування дає сприятливі результати для стану серцевого м'яза і судин організму в цілому. Для корекції призначається антигіпертензивне лікування у вигляді монопрепарата, а при неефективності даної терапії комбінують декілька гипотонических засобів одночасно;
- миготливою аритмією, яка є значущим незалежним чинником ризику розвитку інсульту. Фібриляція передсердь самі поширене порушення серцевого ритму. Інсульт, пов'язаний з миготливою аритмією, характеризується поганим відновленням порушених функцій і високою смертністю. Розвиток цієї патології може розвиватися на тлі різних кардіологічних захворювань. Для профілактики інсульту та інших тромбоемболічних ускладнень рекомендується застосування аспірину або пероральних антикоагулянтів. Варфарин на сьогоднішній день найбільш вивчене засіб групи оральних антикоагулянтів, яке дає доведене зниження ризику розвитку інсульту;
- підвищеним тромбоутворення. Використання ацетилсаліцилової кислоти з метою первинної профілактики інсульту залишається дискусійним питанням. Можливо її призначення в якості препарату для первинної профілактики у схильних до розвитку інсульту пацієнтів;
- зниженням рівня статевих гормонів у жінок, так як зменшення захисної дії естрогенів на серцево-судинну систему в постменопаузальному періоді призводить до збільшення числа захворювань системи кровообігу. Естрогени збільшують концентрацію оксиду азоту та простацикліну, знижують утворення ендотеліну, який може сприяти розвитку спазму судин. Дефіцит естрогенів в постменопаузі змінює обмін глюкози і інсуліну і сприяє формуванню інсулінорезистентності, підвищує рівень фібриногену;
- депресіями, які зустрічаються в 46% випадків при різних захворюваннях системи кровообігу. Причинами їх розвитку служать соціально-економічні несприятливі фактори. Жінки схильні до розвитку депресивних станів у 2 рази частіше, ніж чоловіки, що обумовлено, крім усього іншого, фазами менструального циклу і гормональним фоном;
- стенозом сонних артерій, які не мають клінічних симптомів. Ця патологія виявляється методом ультразвукового дослідження. Корекція порушення включає в себе прийом гіпотензивних, антихолестеринемічну і антитромбоцитарних засобів.
Іншими факторами, які потенційно можливо модифікувати, є метаболічний синдром, зловживання алкоголем, використання пероральних контрацептивних засобів, апное під час сну, мігрень, гіпергомоцистеїнемія, концентрація атерогенних ліпопротеїдів, підвищене згортання крові.
діагностика і диференціальна діагностика
діагностика залежить від виду ураження. При підозрі на геморагічний інсульт більш інформативним методом буде комп'ютерна томографія, так як вона дозволяє чітко диференціювати тільки те, що сталося крововилив від інших видів інсультів. При підозрі на ішемічний інсульт кращим вибором діагностики буде магнітно-резонансна томографія, яка більш детально візуалізує ділянки ішемії, поширеність ішемічного процесу та оцінки стану ураженої області.
При неможливості виконати МРТ або КТ можна скористатися методом ехоенцефалографії в поєднанні з люмбальної пункцией.
Диференціальну діагностику за клінічними симптомами проводять при наявності симптомів, характерних для інших захворювань мозку:
- інсульт, при якому мали місце судомний напад, втрата свідомості, мимовільне сечовипускання можна прийняти за прояв епілепсії . В такому випадку верифікація діагнозу проводиться методом електроенцефалографії;
- ІНСУЛЬТОПОДІБНИМ симптоми можуть мати алкогольні інтоксикації, а також отруєння чадним газом, які диференціюються за відсутності осередкової симптоматики (порушення мови, рухів та інше);
- енцефалопатії, пов'язані з порушенням метаболізму, мають схожі з ішемічним інсультом симптоми;
- станами, схожими на інсульт, є гіпо- та гіперглікемічна кома, виражена гіпоксія, печінкова недостатність, уремія. Однак всі ці стани не супроводжуються осередковими симптомами. Для диференціювання діагнозу проводять біохімічний аналіз крові;
- черепно-мозкова травма може проявляти ІНСУЛЬТОПОДІБНИМ симптоми. Диференціюється за наявності пошкоджень голови, кісток черепа або наявності удару голови в минулому;
- дуже рідко при розвитку розсіяного склерозу можливий гемипарез і інші неврологічні розлади, однак такі хворі, найчастіше, мають молодий вік і тимчасові неврологічні розлади в анамнезі;
- церебральні новоутворення можуть мати схожу з інсультом картину, але відсутність симптомів подразнення мозкових оболонок, таких як светофобія і ригідність потиличних м'язів, будуть відрізняти пухлина від геморагії в область субарахноїдального простору;
- сильні головні болі, светофобія, ригідність потиличних м'язів, нудота і блювота при менінгіті і менінгоенцефаліті можуть нагадувати субарахноїдальний крововилив, але відрізнятися наявністю високої температури в результаті інфекційного ураження. Для диференціювання проводять дослідження спинномозкової рідини;
- мігренеподібні стану також можна сплутати з крововиливом в порожнину між павутинною і м'якими оболонками мозку. Однак відмінність полягає в присутності подібних станів раніше, а також відсутність ригідності потиличних м'язів і блефароспазму.
Лікування
Лікування гострого порушення мозкового кровообігу залежить від виду перенесеного інсульту, обсягом і наслідків.
Основними напрямками терапії ішемічного ураження є відновлення кровотоку в ураженій зоні і відновлення ішемізованих ділянок. Для цього призначають:
- для розрідження крові: антиагреганти кошти (ацетилсаліцилову кислоту, дипіридамол, тиклопідин, клопідогрель, пентоксифілін);
- для зниження тромбоутворення: антикоагулянти (гепарин, надропарин кальцію, еноксапарин, фенилин, варфарин);
- судинні препарати (вінпоцетин, ніцерголін, інстенон, амінофілін, вазобрал, цинаризин);
- протектори судин (пармидин, аскорутин, троксерутин);
- інфузійні розчини, що впливають на реологічні властивості крові (плазма, альбумін, реополіглюкін);
- для захисту клітин головногомозку призначають: блокатори кальцієвих каналів (німодипін), антиоксиданти (Емоксипін, мексидол, мілдронат, вітамін Е, аскорбінова кислота);
- кошти, що володіють нейротрофическим ефектом (пірацетам, церебролізин, церебромедін, семакс, карнітину хлорид, аминалон , пикамилон);
- стимулятори енергетичного обміну (цитохром С), актовегін, солкосерил, діавітол, a-гліцерілфосфорілхолін, рибоксин, ліпоєва кислота);
- гіпохолестеринемічну препарати (аторвастатин, розувастатин);
- гіпотензивні засоби.
Основним лікуванням при розриві судини і освіті внутрішньомозкової гематоми є хірургічне втручання. Терапевтичне лікування повинно бути спрямоване на корекцію артеріального тиску, усунення набряку головного мозку, зупинку і попередження розвитку кровотечі та зміцнення судинної стінки.
Лікування будь-якого виду інсульту повинно проводитися під наглядом лікаря в умовах стаціонару.
перша допомога при інсульті
- найпершої допомогою при інсульті є виклик швидкої допомоги. Необхідно якомога чіткіше описати всі симптоми, щоб диспетчер направила саме ту бригаду, яка необхідна;
- необхідно покласти потерпілого людини таким чином, щоб голова і плечі перебували трохи вище рівня тіла, що допоможе знизити навантаження на мозок;
- при інсульті можна пересуватися, так як це може погіршити стан;
- необхідно забезпечити дихання, відкрити вікно або зняти вузьку одяг з хворої при наявності такої;
- можливо порушення ковтання, тому при підозрі на інсульт не можна нічого їсти і пити, їжа може потрапити вдихальні шляхи;
- не можна давати ніякі лікарські засоби;
- при наявності в роті слини, їжі, блювотних мас, крові, голову необхідно пожити набік і очистити ротову порожнину;
- якщо людина без свідомості, але може дихати самостійно, необхідно перевернути його на бік так, щоб голова лежала на руці і була нахилена вперед, а ногу зігнути в коліні, щоб хворий не зміг перекинутися;
- якщо людина не дихає необхідно зробити штучне дихання і масаж серця, але тільки в тому випадку, коли є навички;
- при прибутті швидкої допомоги необхіднодуже коротко і інформативно розповісти про те, що трапилося.
Необхідно пам'ятати, що допомога в перші хвилини після інсульту визначить подальший розвиток ситуації. Інсульт, будучи одним з найсерйозніших поразок головного мозку, вимагає якнайшвидшого реанімаційного лікування в умовах спеціалізованого закладу.
Наслідки інсульту
Наслідки після перенесеного інсульту залежать від багатьох факторів, таких як, ступінь ураження, область, швидкість надання екстреної медичної допомоги та інші. Деякі наслідки можуть мати тимчасових характер і приходити в норму. Стійкі ж наслідки перенесеного ураження головного мозку мають наступні прояви:
- правобічний і лівобічний геміпарез дуже поширений, і являє собою зниження м'язової сили в половині тіла, протилежної ураженому півкулі. Повна відсутність сили в м'язах в половині тіла носить назву геміплегія. У першому випадку, пересування потерпілого утруднені, в другому — порушуються звичні руху аж до відсутності здатності до самообслуговування. Людині доводиться знову вчитися ходити, сидіти, приймати їжу і виконувати звичні раніше руху. В результаті зміни ходи, можливо, знадобитися застосування опори: ходунки, тростину або милиця;
- центральний прозопареза проявляється ураженням мімічних м'язів обличчя і розвитком асиметрії. При цьому страждає, як правило, не вся половина особи, а її нижня частина, включаючи рот, щоку і губи. Прозопареза викликає сильний дискомфорт при прийнятті їжі або споживанні рідини, а також призводить до відімомукосметіческому дефекту, проте має регресивний характер і зменшується в міру реабілітації;
- порушення мови розвивається при ураженні мовних центрів. Порушення мови можуть проявлятися афазією і дизартрією. Афазія є дефект мови, який може проявлятися відсутністю або частковою втратою здатності говорити і сприймати чужу мову. Дизартрія також є порушенням мови, яке відбувається в результаті порушення іннервації апарату мови і обмеження рухливості його органів (м'якого піднебіння, язика, губ);
- порушення координації рухів відбувається в результаті порушення кровообігу в відповідних відділах, і називаються атаксией ;
- порушення зору залежить від локалізації інсульту і величини вогнища. Вони можуть проявлятися гемианопсией — двостороннім відсутністю половини зорового поля або іншими порушеннями зору;
- інші наслідки можуть проявлятися порушеннями слуху (гіпоакузія), нюху (гіпо, аносмия), втрата навичок рухів при збереженої в них силі (апраксія ) та інші порушеннями, які необхідно якомога швидше почати відновлювати;
- порушення чутливості після інсульту характеризуються відсутністю здатності відчувати біль, тепло, холод або саму частину тіла. Також вони можуть проявлятися розвитком больового синдрому, різноманітного за характером і локалізацією. Найчастіше спостерігається зниження чутливості, яке називається гіпестезією;
- депресивний стан, яке значно погіршує стан пацієнта і ускладнює проведення подальших заходів по реабілітації хворого.
Ускладнення після поразки
Ускладнення після перенесеного інсульту пов'язані, як правило, не з самим порушенням, а з тривалим перебуванням в лежачому положенні. Найбільш часто спостерігаються пролежні, запалення легенів, тромбоз кінцівок:
- Пролежні виникають в результаті тривалого лежачого положення хворого. Їх розвиток починається з освіти синьо-червоних ділянок, тканини яких поступово мертвеют. Освіта пролежнів дуже неприємний процес, так як вони дуже болючі і важко піддаються лікуванню. Найбільш часто вони локалізуються на сідницях, стегнах, крижах, п'ятах або ліктях. Профілактика полягає в тому, щоб кожні 3-4 години перевертати хворого. Постільна білизна під лежачим людиною має бути весь час сухим і добре разглажени. Будь-які складки будуть провокувати утворення пролежнів.
- Запалення легенів одне з найбільш грізних ускладнень лежачого хворого. Розвиток його пов'язано з тим, що порушений процес відхаркування мокротиння. Через застій, відбувається накопичення і інфікування. Для профілактики необхідно провітрювати приміщення і намагатися забезпечити хворому рух.
- Тромбоз у лежачих хворих, в переважній більшості випадків, прихований набряком паралізованих кінцівок, що погіршує ситуацію. При відриві тромбу, наслідки можуть мати дуже сумні наслідки. Для попередження утворення тромбів необхідно стимулювати хворого до здійснення самостійних рухів або із застосуванням сторонньої допомоги. По можливості, з потерпілим людиною необхідно щодня займатися зарядкою і відновними вправами.
- Відсутність рухів часто призводить до зниження перистальтики травного тракту, що може проявлятися різними запальним процесами шлунка і кишечника, а також атонией кишечника з розвитком закрепів і кишкової непрохідності.
Кома після інсульту
Кома є досить частим ускладненням інсульту. Прогноз при даному стані різний і строго індивідуальний, проте варто підготуватися до тривалого реабілітаційного періоду і з додатком максимальних зусиль для відновлення.
При розвитку коми, стан хворого виглядає наступним чином:
- людина знаходиться в несвідомому стані;
- відсутня реакція на зовнішні впливи: світло, звук, дотик, біль;
- мимовільно здійснює випорожнення;
- ковтальний рефлекс може бути присутнім і відсутнім.
Постинсультная кома має 4 ступеня:
- Невелике ураження мозкових клітин, що характеризується загальмованістю або відсутністю свідомості зі збереженням рефлексів. Прогноз при цьому частіше сприятливий.
- Глибокий сон, який характеризується відсутністю шкірних рефлексів і відчуття болю, переривчастим диханням і судомами.
- Повна відсутність свідомості супроводжується зниженням артеріального тиску і температури тіла;
- Шансів практично немає, значна частина клітин мозку не підлягає відновленню.
кома — це той випадок, коли час вирішує практично все, якщо мова йде про надання першої допомоги.
Постинсультная кома може тривати мінімум годину, а максимум може розтягуватися на кількох років. Чим більшу тривалість має цей період, тим менше шансів на успішний результат ситуації. Найчастіше, при тривалому знаходженні в коматозному стані, зміни в мозку набувають незворотного характеру.
Специфічних ознак наближення коми не існує. Багато з них можуть проявлятися при інших захворюваннях і не викликати підозр. До них відносяться:
- сильне запаморочення;
- слабкість і позіхання;
- блідість шкіри;
- порушення мови;
- оніміння або поколювання в кінцівках;
- прискорене дихання.
Вихід з коматозного стану відбувається, як правило, в два етапи:
- Поява рефлексів на зовнішні подразники.
- Розвиток м'язової рухової активності (ворушіння пальців, кінцівок).
після виходу з несвідомого стану поступово відбувається відновлення свідомості й мови.
Прогнози лікарів щодо стану хворого після коми є лише припущенням, заснованим на загальній статистикою в разі схожій ситуації, однак не варто впадати у відчай і опускати руки. Ніхто не може достовірно оцінити зміни, що відбулися і дати точний прогноз.
Скільки років живуть після інсульту
Ніхто не зможе дати однозначну відповідь на це питання. Кожен випадок інсульту і людина, яка постраждала від нього, індивідуальний.
Згідно зі статистикою, 35% летальних випадків настає протягом першого місяця. 50% летальних випадків припадає на перший рік після перенесеного ураження. Іноді смерть настає майже відразу, а іноді людина може прожити ще довгий період часу і майже повністю відновитися.
Подальший прогноз залежить від багатьох факторів:
- вік людини;
- стан здоров'я до порушення кровообігу;
- спосіб життя людини, що передує інсульту;
- виконання реабілітаційного режиму;
- повноцінне усунення причин інсульту;
- наявність стресових ситуацій;
- супутні хвороби.
Найбільш частими причинами, що сприяють розвитку смертельного результату, є куріння, артеріальна гіпертензія, цукровий діабет, гіпертрофія лівого шлуночка серця, атеросклероз і гиперхолистеринемия. При поєднанні двох або більше цих факторів разом, ризик несприятливого результату значно підвищується.
Для того щоб збільшити тривалість життя після перенесеного інсульту, необхідно дотримуватися здорового способу, правильно харчуватися, контролювати стан крові і судин, а також дотримуватися всіх вимог лікуючого лікаря. Особливо ретельно це необхідно здійснювати в перші місяці після поразки головного мозку, так як в цей період висока ймовірність повторного порушення мозкового кровообігу.
Максимальна постинсультная реабілітація, як правило, відбувається протягом першого року, тому після стабілізації стану необхідно почати відновлювальні заходи якомога раніше. При цьому не можна перевантажувати себе і сильно поспішати. Починати необхідно з легких вправ, поступово нарощуючи їх складність і інтенсивність.
Реабілітація після інсульту
Реабілітаційні заходи після перенесеного інсульту підбираються індивідуально в кожному випадку і залежать від тяжкості стану пацієнта, обсягом і характеру пошкодження головного мозку.
Виділяють основні реабілітаційні заходи:
- Корекція рухових порушень за допомогою лікувальної фізкультури та масажу.
- Відновлення мови і пам'яті.
- Психологічна і соціальна адаптація пацієнта.
- Попереджень ускладнень інсульту і його рецидиву на тлі наявних факторів ризику.
Відновлювальний період після інсульту може бути дуже тривалим, тому ефективність реабілітації залежить від терпіння і завзятості близьких людей і самого потерпілого. У цей складний кризовий час необхідно бути максимально оптимістичним і вірити в успішний результат проведених заходів.
Після перенесеного інсульту пацієнт дуже часто може перебувати в стані депресії, в результаті чого, може відмовлятися від надання допомоги або виконання необхідних вправ або масажу. Тому не потрібно змушувати його робити вправи насильно, потрібно намагатися його підтримати і допомогти, полегшити його моральний стан.
Відновлення рухових функцій
постінсультні порушення рухової активності можуть проявлятися у вигляді парезу (часткового обмеження рухів) і паралічу (повного знерухомлення) верхньої або нижньої кінцівки. Одночасне порушення руху руки і ноги носить назву гемипареза або геміплегії.
Основними методами реабілітаційних заходів щодо відновлення рухового режиму є:
- виконання лікувальної фізкультури;
- м'язова електростимуляція ;
- застосування методу зворотного зв'язку.
Лікувальна фізкультура один із самих основних і доступних методів реабілітації. Її завданням є допомогти постраждалій людині знову навчитися ходити, стояти, тримати рівноваги, виконувати необхідні рухові руху і обслуговувати себе самостійно.
Вид і обсяг рухів підбирається індивідуально в залежності від тяжкості стану пацієнта. У важких випадках реабілітація починається з пасивної гімнастики: фахівець або близькі самі рухають ураженими кінцівками для того, щоб розробляти суглоби і стимулювати кровообіг в м'язах.
У випадках невеликих уражень головного мозку, пацієнти, налаштовані оптимістично, що володіють великим потенціалом відновлення, починають пересуватися самостійно або за допомогою опори вже на першому тижні після інсульту. Як правило, при цьому зберігається працездатність, що вельми важливо для пацієнтів в молодому віці.
Поступово інтенсивність і тривалість виконуваної гімнастики повинна наростати, але так, щоб це не викликало у пацієнта дискомфорту або сильної втоми.
Важливою стадією відновлення є розробка і виконань дрібних моторних функцій руки. Для цього слід здійснювати масаж, використовувати спеціальні тренажери і еспандери. Результатом зусиль і завзятості стане можливість знову писати, зав'язувати шнурки, готувати їжу і здійснювати багато інших руху, які виконувалися раніше.
В процесі реабілітації дуже важливо домогтися того, щоб хворий відчував себе повноправним членом сім'ї, а не інвалідом.
Метод електростимуляції м'язів здійснюється шляхом дії імпульсних струмів різної частоти. Це значно покращує живлення тканин, скоротність м'язів, нормалізує їх тонус. Для здійснення електростимуляції використовуються різні апарати, які можна використовувати навіть в домашніх умовах.
Метод біологічного зворотного зв'язку полягає у виконанні хворим певних завдань, що супроводжується звуковими чи зоровими сигналами про різні функції організму пацієнта. Це необхідно лікаря для вивчення динаміки реабілітації, а хворому для підвищення швидкості реакції, швидкості і точності рухів. Для реалізації методу використовуються спеціальні комп'ютерні програми.
При тривалому періоді відновлення і схильності до спазмів, дуже сприятливий вплив робить масаж. Правильне виконання масажних рухів покращує кровообіг в тканинах, сприяє зменшенню застійних явищ, регулює м'язовий тонус.
Відновлення мови і пам'яті
Для соціальної реабілітації хворого одним з найважливіших етапів відновлення стане нормалізація функції мови. Це допоможе знову спілкуватися з оточуючими людьми і психологічно позбавить пацієнта від відчуття ізольованості і непотрібності.
Для лікування розладів мови необхідна допомога логопеда? афазіолога. Виконуючи тренувальні вправи за спеціальними методиками, пацієнт зможе швидше почати вимовляти окремі слова, а потім фрази і цілі речення.
Більшість людей, після перенесеного інсульту, страждають розладами пам'яті. Вони погано пам'ятають події з життя до поразки, можуть не дізнаватися близьких людей і родичів. У таких випадках необхідно наполеглива тренування за допомогою виконання різних вправ і прийомів. Це може бути заучування коротких віршів або приказок, які легко запам'ятовуються і вимовляються. Також рекомендується згадувати і спільно обговорювати події з життя хворого, як пройшов день, що сталося рік або місяць тому. При вдалій реабілітації пам'яті, поступово можна переходити до вирішення кросвордів і запам'ятовування пізнавальних текстів. Поступово необхідно нарощувати обсяг і кількість запам'ятовуються рядків.
Психологічне і соціальне відновлення
Люди, які перенесли інсульт, дуже часто схильні до різного роду депресивних станів, так як можлива наявність болів, нездатності до самообслуговування, участі в суспільному житті. Все це призводить до розвитку замкнутості і підвищеної дратівливості.
В таких випадках, необхідно максимально підтримати хворого, допомогти відчути себе потрібним для оточуючих. В умовах психологічного комфорту і оптимістичного настрою близьких людей, постраждала людина буде більш повноцінно відновлюватися,
Найчастіше, дуже сприятливий ефект роблять заняття з психотерапевтом, а також призначення антидепресантів.
Для зміни обстановки можна скористатися послугами спеціалізованих санаторіїв, де хворий отримає необхідні фізіотерапевтичні процедури і пройде необхідні заняття з фахівцями, отримавши додаткове спілкування ззовні.
Реабілітація після ішемічного інсульту відбувається швидше і легше, ніж після геморагічного. Більшість хворих досить швидко повертаються до звичного способу життя. Ступінь відновлення після інсульту безпосередньо залежать від терпіння, наполегливості і бажання до повернення до звичного життя самої людини, а також його рідних. Головне в цей складний період — вірити в успіх проведених заходів.
