Що це таке? Паротит це захворювання вірусної етіології, яке характеризується гарячковим станом, загальним інтоксикаційним поразкою організму, розвитком сіаладеніта (), ураженням залізистих тканин інших органів і мережу структур ЦНС.
Викликає хвороба — вірус Paramyxoviridae , роду Paramyxovirus, добре переносить холодну середу (-70 ° С) і на протязі 10 хвилин втрачає активність і гине при нагріванні (+70 ° С).
Латентний період вірусу становить проміжок від півтора до трьох тижнів. Інфекційним джерелом служить хвора людина, виділяючи вірус зі слиною і поширюючи його аерозольним шляхом (повітряно-крапельним) в самому розпалі захворювання — протягом перших п'яти днів.
Видужуючий пацієнт вже не є вірусним джерелом (після 9-го дня хвороби). Інфікування можливо і контактним шляхом — через особисті речі і предмети, що належать хворому. Не виключається зараження і вертикальним шляхом — внутрішньоутробному. Схильні до інфекції переважно хлопчики у віці від 1 року до пубертату (15 років).
Люди, які не перехворіли паротит, сприйнятливі до вірусу протягом усього життя, що пояснює можливість інфікування пацієнтів різних вікових категорій. Типова сезонність хвороби — зима-весна. Виявляється одиничними випадками і у вигляді спалахів епідемічного паротиту. У перенесли інфекцію людей, залишається стійкий імунітет до вірусу.
Ознаки і форми паротиту
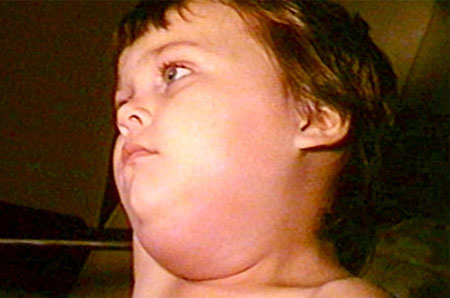
За етіологічним ознаками паротит має дві форми прояву — епідемічний паротит, обумовлений інфекційної природою параміксовірусу і неепідемічний, який може проявлятися і з інших причин. Кожна з них, має свої клінічні характеристики та прояви.
1) Наприклад, при типовому природному перебігу, відзначаються прояви залозистого поразки, патології нервової системи або їх комбінації. Клініка залозистого паротиту проявляється виключно патологічними реакціями в залізистих тканинах (в основному привушної області). Патологічний процес може розвиватися як ізольоване, так і з залученням до процесу інших залоз — наприклад, підщелепних.
2) Проявляючись клінікою нервового поразки пораженські процес ізольовано спрямований на ЦНС, викликаючи менінгеальну і менінгоенцефалітную симптоматику. Свою агресію збудник проявляє ще в період безсимптомного латентного перебігу, за один або два дні до прояву характерною симптоматики.
3) При комбінованому перебігу, паротит може проявлятися виключно патологіями залоз, або тільки ЦНС, а й залучати до патологічного процесу одночасно дві клінічні форми.
Симптоми епідемічного паротиту
Симптоми епідемічного паротиту проявляються у вигляді маніфестной гострої інфекції в супроводі процесів запалення в привушних залозах (переважно з одностороннім ураженням). Гнійні процеси розвиваються рідко. Запалюються в основному, залізяки вушної зони.
Запальним реакцій одночасно можуть бути схильні до залози слинні, під'язикової і підщелепної зони, молочні, підшлункові і статеві.
Можливо розвиток:
- патологічного запалення периферичних нервів;
- дифузних патологій в нирках;
- загальномозкових порушень (енцефаліти);
- менінгеальної симптоматики;
- запального ураження серцевого м'яза;
- патологічних змін в підшлунковій залозі.
Симптоми епідемічного паротиту супроводжуються високою фебрильною температурою, м'язової тремтінням і лихоманкою, ознаками астенії (загальна слабкість) і мігрені. Одностороння або двостороння набряклість залоз в області вух відбивається різким болем при прийомі їжі або розмові. Шкірний покрив над припухлими залозами натягнутий блищить і відсвічує. Можливо поширення набряклості на шийну зону.
неепідеміческая форма паротиту розвивається в основному внаслідок:
- травматичного пошкодження слинних залоз;
- непрохідності їх вивідних каналів;
- гіпотермії або слюннокаменной патології;
- зараження бактеріальною флорою з слизової порожнини рота.
Важке прояв хвороби відзначається при фонових патологіях інфекційної природи, викликаних кокової інфекцією (пневмонії, ГРВІ, тифі, епідемічному енцефаліті і інших інфекціях). У залізяки вушної зони збудник проникає по вивідним протоках, лімфі або крові.
Симптоми схожі з ознаками епідемічного паротиту з характерним проявом астенії, високої температури і ксеростомии (сухість в ротовій порожнині).
Симптоми паротиту у дітей

Розвитку паротиту у дитини сприяють багато факторів, але ризик підвищення захворюваності обумовлений ослабленням імунітету, особливо після сезонних холодних періодів — зима, весна. Або внаслідок частих захворювань простудного характеру, лікування яких проводилося тривалим лікуванням кортикостероїдними препаратами і терапією антибіотиками.
Основний фактор, що підвищує ризик захворювання у дітей — це відсутність вакцинації.
Перші симптоми паротиту у дітей схожі з ознаками звичайних простудних інфекцій. У дитини підвищується температура, з'являється озноб, суглобова ломота і м'язові болі. Через 2-3 дні симптоматика доповнюється запальними реакціями в піднижньощелепних слинних залозах з проявом основних ознак хвороби.
Появі гіпертермії з високою температурою, які триматися на протязі тижня. Нормалізація і новий сплеск температури свідчать про розвиток нових вогнищ ураження. Відзначається сильна біль в залозках в зоні вух, вони збільшуються і набрякають.
Припухлість особи надає йому грушоподібної форми, нагадуючи голову поросяти ( «свинка»). З'являється специфічний для паротиту симптом — відстовбурчені в сторони вушні мочки і втягнути голови в плечі, при двосторонньої локалізації запалень. Больові симптоми посилюються при їжі і відкриванні рота. Іноді біль віддає в саме вухо.
Може проявлятися:
- переривчастим або постійним тиннитус (шум, дзвін у вухах);
- ознаками астенії, ксеростомии, безсоння ;
- гіпергідрозом і мігренню;
- голос ставати «гугнявим» і приглушеним;
- припухлістю в передній зоні вуха з подальшим поширенням на задню його область;
- деформирующей набряком великих статевих губ у дівчаток пубертатного віку.
- набряком і припухлістю яєчок у підлітків і чоловіків, що згодом загрожує їх атрофією.
паротит у дітей може мати стерте або навіть безсимптомний перебіг, проявляючись клінікою легкого, середньотяжкого і тяжкого перебігу.
- 1) Клініка легкого перебігу «свинки» відзначається швидким підвищенням температури, але тримається вона дуже недовго. Уражаються тільки фасциальні капсули слинних залоз.
- 2) Среднетяжелая клініка обумовлена тривалою лихоманкою, запальними реакціями поширюються на залози інших органів. У дитини відзначаються ознаки загальної слабкості, порушення апетиту і сну.
- 3) При важкої патології відбувається велика поразка залоз багатьох органів в організмі, поширюючись на ЦНС. На цьому тлі можливий розвиток менінгіальних ознак, глухоти і панкреатиту.
Наслідки паротиту у дітей
Найнебезпечніше наслідок паротиту у хлопчиків — орхіт. Зазвичай хвороба ускладнюється у не щеплених дітей в підлітковому віці. Має важку форму, запальний процес протікає відразу в двох яєчках. Часто закінчується безпліддям.
При ураженні вірусом підшлункової залози відбувається її структурна зміна що призводить до розвитку панкреатиту. Часто йому сприяють секреторні порушення вироблення універсального гормону — інсуліну в організмі, що може спровокувати ЦД.
У дівчаток підліткового віку можливий розвиток оофоріта (запалення яєчників), воно зустрічається рідко і безпліддям не загрожує. До рідкісних ускладнень відноситься тиреоїдит. Наслідком його, можуть бути аутоімунні патології, спровоковані реакціями запалення в щитовидці.
Підбір неадекватного лікування провокує розвиток , менінгоенцефаліту і патології слухового нерва. Ураження центральної нервової системи може проявитися плевральним запаленням легенів і нирок, множинним ураженням нервових волокон в кінцівках або артритом.
Лікування паротиту у дітей і дорослих
 Основне лікування паротиту у дітей і дорослих симптоматичне. З ознаками патологій в підшлункової залозах (ендокринної та екзокринної), необхідність в строгій дієті однозначна. З раціону виключається провокаційна їжа — смажена, солона і гостра, копченості та жирні продукти. Дотримуватися щадного раціону рекомендовано ще рік після хвороби. Порушення цих правил може стати причиною СД.
Основне лікування паротиту у дітей і дорослих симптоматичне. З ознаками патологій в підшлункової залозах (ендокринної та екзокринної), необхідність в строгій дієті однозначна. З раціону виключається провокаційна їжа — смажена, солона і гостра, копченості та жирні продукти. Дотримуватися щадного раціону рекомендовано ще рік після хвороби. Порушення цих правил може стати причиною СД.
На зону ураження накладається холодний компрес. Якщо больовий синдром сильно виражений, призначаються препарати спазмалітіков — «Но-шпа» або «Дротоверін», диспепсичні розлади купіруються ферментними засобами «Креоном» або «Мезим».
Проводиться терапія дезінтоксикації, методом внутрішньовенного введення сольових розчинів.
- У якості етіотропної терапії призначаються противірусні препарати — «Изопринозин» (дозування і тривалість курсу визначається лікарем).
- Іммуномодулірующие (Інтерферон, Віферон) і імуностимулюючі (Циклоферон) кошти.
- Нестероїдні жарознижуючі препарати — «Нурофен», «Парацетамол» або «Ібупрофен»
- у якості місцевого лікування — сухе тепло у вигляді компресів на уражену зону.
У період лікування паротиту у дітей, рекомендується обмежити активність, бажаний молочно-рослинний раціон, місцеве зігрівання сухими компресами. Набряклі місця можна змащувати (не втираючи) маслом камфори.
При розвитку гнійного запалення в вусі, робляться спринцювання вуха злегка теплим розчином аптечної ромашки.
Необхідно стежити за гігієною рота дитини — обов'язкове полоскання слабким, злегка рожевим розчином марганцю або аптечним розчином борної кислоти. Проводиться вітамінотерапія. Бажано рясне вживання вітамінізованих напоїв, в тому числі і дорослим.
При важких гнійних процесах не виключено хірургічне втручання.
Профілактика паротиту, щеплення
Профілактика паротиту обумовлена вакцинацією і ревакцинацією (повторними щепленнями). Застосовують потрійну вакцину (тривакциною). Щеплення від кору, краснухи, паротиту, дітям вперше проводиться в однорічному віці з наступною ревакцинацією в шість років.
Раніше не щепленим дітям, щеплення роблять в13 річному віці. Кожна наступна вакцинація проводиться після закінчення 9-ти років.
Зазвичай однорічні діти вакцинацію переносять непогано. Негативні реакції від щеплення виявляються дуже рідко, але знати про них все ж слід. У малюків це може проявитися незначним підвищенням температури, почервонінням і ущільненням в області уколу, або злегка збільшеними лімфовузлами.
Виникає така симптоматика за сповільненим типом реакції, в перебігу однієї, двох тижнів це пояснюється введенням в організм сильно ослаблених вірусів.
Реакція мікроорганізмів на антитіла проявляється у вигляді імунної відповіді саме в цей час — в пік розвитку антитіл. Це цілком природний процес і лікування не потрібно. А ось у підлітків і дорослих, такі симптоми можуть доповнитись:
- алергічним висипом на будь-яких ділянках тіла;
- привушних потиличних і шийних лимфаденитом;
- ознаками артралгії і артриту.
Зазвичай це пов'язано з неправильно проведеною вакцинацією. А часта причина ускладнень після щеплення у дітей — це ігнорування протипоказаннями і повним обстеженням дитини. Перед щепленням він повинен бути повністю здоровий.
