Рідкісного представника сильної статі не хвилює власне чоловічу гідність, а захворювання статевої сфери, як правило, психологічно складно переносяться і часто викликають депресивний стан, якщо спостерігається дисфункція статевого члена. Для того щоб зрозуміти, чи правильно функціонує цей важливий орган, необхідно знати, яке будова має член. Про це ми і поговоримо нижче.
Анатомія
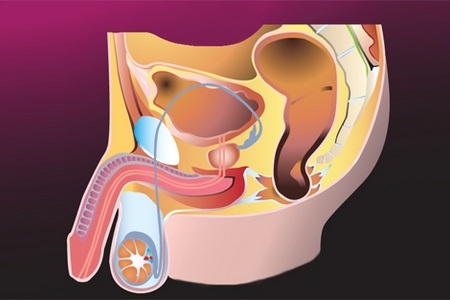
Будова статевого переваги достатньо добре вивчено анатомами, як і функції цього важливого органу. Виділяють 2 частини:
- Корінь, що прикріпляється до кісток лонного зчленування. Інакше корінь називається підставою.
- Ствол, що закінчується голівкою.
Крім того, виділяють спинку пеніса, що представляє собою верхню поверхню стовбура.
Якщо говорити про внутрішню будову чоловічого пеніса, то воно включає:
- 2 печеристих тіла (корпус кавернозум, corpus cavernosum). Являють собою циліндричної форми анатомічні формування, які мають передні кінці, приховані під головкою пеніса. Задні загострені відділи печеристих тіл — ніжки — розходяться і прикріплюються до тазових кісток.
- Губчате тіло (корпус спонгінозум, corpus spongiosum), всередині якого йде уретра. Губчасте тіло біля основи закінчується цибулиною, а спереду переходить в головку. Діаметр губчастого тіла становить приблизно 1 см.
Потовщення головки і 2 печеристих тіл називається віночком, який в сторону підстави члена обмежений вінцевої борозною. Запалі тіла статевого члена зрощені між собою і зверху покриті єдиної оболонкою, званої білкову. Вона утворює між ними перегородку. Від білкової оболонки всередину губчастого і печеристих тіл відходять численні відгалуження — трабекули. Завдяки такій особливості будова у статевого члена виходить пористу.
Ніздрюваті будова дозволяє статевого члена нормально функціонувати. Каверни, тобто комірки, заповнюються кров’ю під час статевого збудження, що і забезпечує ерекцію. Будова головки не передбачає пористого будови, тому вона завжди залишається м’якою. Подібна особливість будови допомагає здійсненню статевого акту: головка є своєрідним амортизатором між ніжними тканинами статевих органів жінки і твердими тканинами статевого члена чоловіка.
<! — noindex -> <! — / noindex ->
Одне непарне і два парних тіла покриті фасції — парній і непарній. Фасциальні листки товщають біля кореня статевого члена, де переходять в сухожилля промежини. Над фасциями розташована шкіра.
Деякі молоді люди, особливо тільки вступили в статеву зрілість, відзначають наявність на шкірі власної гідності кілька дрібних підшкірних безболісних прищиків. Вся справа в тому, що член має деяку кількість сальних залоз. У нормальній ситуації і при дотриманні правил особистої гігієни їх робота непомітна. В період гормональної перебудови в підлітковому віці або при поганій гігієні протоки залоз закупорюються, що і призводить до збільшення розмірів залоз за рахунок скупчення вмісту.
Будова пеніса передбачає, що на шкірі може бути невелика кількість волосків і родимки. Ніяких інших утворень чоловік виявляти не повинен. Будь-які висипання, нарости — реальний привід звернутися за консультацією до фахівця.
Сечівник
Як було сказано вище, всередині губчастого тіла розташований сечовипускальний канал. Він відкривається на голівці отвором. Функції уретри:
- Виділення сперми.
- Сечовиділення.
За будовою сечовипускальний канал являє собою порожню трубку. У звичайному стані уретра зімкнута і являє собою щілину, в яку проти струму сечі відкриваються канальці.
Особливе потовщення шкіри
На голівці статевий орган має особливе потовщення шкіри — складку , звану крайньою плоттю. У нижній частині вона з’єднується вуздечкою статевого члена, що представляє собою поздовжню складку, з головкою. Вуздечка не дає зрушити крайньої плоті далі певної межі.
Анатомічної особливістю будови крайньої плоті є те, що в міру дорослішання вона зазнає змін:
- У новонароджених хлопчиків спостерігається фізіологічний фімоз, тобто неможливість оголити головку.
- З віком головка повністю безболісно відкривається.
На самій крайньої плоті розташовуються численні залози, що виділяють секрет — смегму. У дорослих чоловіків Смегма може накопичуватися в «кишені», званому препуціальной порожниною. Сальний секрет є хорошим середовищем для розмноження мікроорганізмів, тому будь-якому чоловіку вкрай важливо дотримуватися гігієни, щоб уникнути можливого запалення.
Також у багатьох народів, які проживають переважно в жаркому кліматі, практикується видалення крайньої плоті в ранньому віці. Можливо, що обрізання пов’язано з кліматичними особливостями і великою частотою запальних реакцій у хлопчиків і чоловіків. Вже пізніше на дану практику нашарувався релігійний аспект.
Над сполучнотканинноїоболонкою член має невеликий прошарок підшкірно-жирової клітковини. Зовні член покритий тонкою шкірою, рясно забезпеченою судинними і нервовими закінченнями, яких особливо багато в районі головки.
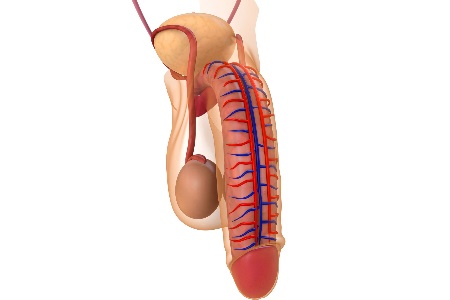
Кровопостачання
<! — noindex -> <! — / noindex ->
Уявити, що пеніс буде нормально функціонувати без нормального кровопостачання, не можна. Надходження крові до пеніса забезпечується не єдиною артерією, а групою судин:
- Передніми мошоночних артеріями, що виходять із зовнішніх статевих органів.
- Дорсально артерією, що виходить із внутрішньої статевої артерії.
Перераховані артеріальні магістралі кровопостачають зовнішні структури органу. Внутрішні освіти отримують кровопостачання наступним чином:
- З глибокої артерії статевого члена.
- З дорсальній артерії статевого члена.
Обидва судини є більш дрібними гілками внутрішньої статевої артерії.
Відтік крові не менш важливий. Венозний кровотік представлений:
- Глибокої веною статевого члена.
- Віднем цибулини статевого члена.
Вони вливаються в сечоміхуреві сплетіння, потім по висхідній системі судин — у внутрішню статеву вену.
Ох вже ці розміри
Опис будови статевого гідності чоловіка було б не повним, що не згадаєш ми про розміри. Ні для кого не секрет, що член може мати різні обсяг і довжину, але чи є норма?
Згідно з уявленнями анатомів, середній розмір статевого органу становить:
- 5-10 см в неерегірованном.
- При порушенні довжина члена збільшується до 14-16 см , хоча останні дослідження французьких хірургів виявили, що середня довжина ерегированного органу в групі обстежуваних була порядку 10-10,5 см, що ще більше підтверджує варіабельність розмірів чоловічого достоїнства.
Член більше 18 см називається гігантським, а 16 см просто великим. Середній діаметр дітородного органу 3-5 см.
Що ж стосується невеликих розмірів, то існують такі градації:
- До 2 см в розтягнутому вигляді. Такий член носить назву мікропеніс.
- До 9,5 см у збудженому стані. Член вважається малим.
Багато хто вважає, що розмір члена корелює з розміром носа або товщиною пальців, однак такі гіпотези не підтверджені. Існує певний зв’язок з ростом, не більше того.

<! — Noindex -> <!- / Noindex ->
Якщо повернутися до вищезгаданого дослідження французьких хірургів, то вчені відзначили, що в більшості ситуацій проблема розмірів статевого гідності надумана чоловіком. Більшість коригуючих розмір операцій проводяться за наполяганням самого представника сильної статі, а не за життєвими показниками.
А що форма?
Виділяють кілька форм чоловічого статевого гідності. Член може бути:
- Циліндричний. Член має приблизно рівні підставу і головку.
- Загострений. Член має широку основу.
- Грибоподібний. Головку член має масивну, а підстава щодо тонке.
Відзначимо, що у деяких чоловіків можуть спостерігатися викривлення члена. Кут викривлення може бути різний, що в деяких ситуація буде заподіювати дискомфорт.
Трохи фізіології
Говорячи про фізіологію, ми, природно, маємо на увазі можливість здійснення статевого акту — одну з основних функцій пеніса. Максимальне збудження відбувається під час стимуляції чутливих нервових закінчень головки, яка є однією з основних ерогенних зон чоловіка. Умовно весь процес можна розділити на 2 частини:
- Порушення. Кров при порушенні по відмінно розвиненій системі судин приливає до дітородного органу. Вона надходить в вищеописані осередки, утворені відростками фасції. В результаті каверни печеристих тел розширюються і член збільшується в об’ємі і по довжині.
- Наступною стадією — завершальній або кульмінаційної — статевого збудження вважається оргазм і сім’явиверження, в нормі незмінно йому супутнє. Під час кульмінації мускулатура сім’явивідної протоки активно скорочується, що і призводить до еякуляції.
Без нормального здійснення статевої функції неможлива ще одна важлива функція — репродуктивна. Безумовно, можливість зачати дитину має велике значення практично для кожної людини. Тому статева функція і функція дітородна практично нероздільні.
В цілому довжина статевого акту — поняття досить вариабельное, як і розміри пеніса. Головне, задоволеність від процесу, а це багато в чому залежить від впевненості чоловіки у власних силах. Тому працювати потрібно саме над цією частиною питання, якщо, звичайно, з анатомією і функціями органу все в порядку. Удачі!


 Засіб вважається гіпоалергенним і призначене для введення безпосередньо в анальний прохід.
Засіб вважається гіпоалергенним і призначене для введення безпосередньо в анальний прохід.  При зневодненні порушується водно-сольовий баланс, що, в свою чергу, призводить до деяких збоїв в роботі внутрішніх органів. Його симптоми — сухість у роті, сеча темного кольору, підвищена дратівливість, слабкість, температура.
При зневодненні порушується водно-сольовий баланс, що, в свою чергу, призводить до деяких збоїв в роботі внутрішніх органів. Його симптоми — сухість у роті, сеча темного кольору, підвищена дратівливість, слабкість, температура.  При недостатній кислотності, забороняється — свіжа випічка з будь-якого тесту, газовані соки, слизові перші страви.
При недостатній кислотності, забороняється — свіжа випічка з будь-якого тесту, газовані соки, слизові перші страви.  Поряд з виключенням вищевказаних типів їжі, бажано включити в дієту легкозасвоювані продукти : картопляне пюре, фрукти, молочні вироби і каші.
Поряд з виключенням вищевказаних типів їжі, бажано включити в дієту легкозасвоювані продукти : картопляне пюре, фрукти, молочні вироби і каші. 
