Під діабетичною нефропатією розуміють діабетичне ураження клубочків і канальців нирок, а також живлять їх судин. Є найбільш небезпечним , що призводить до смерті. У разі розвитку термінальної стадії хронічної ниркової недостатності для збереження життя пацієнтові треба робити гемодіаліз або пересадку нирки.
Дегенерація нирок є найголовнішою причиною летальності при діабеті інсулінозалежного типу. При діабеті инсулинонезависимого типу діабетична нефропатія — друга за значимістю причина смерті після серцево-судинних хвороб.
Причини
Основний провокуючий фактор нефропатії при діабеті — підвищена глюкоза крові. Нирка має велику кількість клубочків — фільтрів, що видаляють отрути з крові. Вона фільтрується завдяки тому, що проходить в них під тиском. Відходи життєдіяльності транспортуються в сечовий міхур, звідки їдуть.
При діабеті через нирки проходить кров з високим вмістом цукру. Він витягує багато води, через що тиск в клубочку зростає. Навколо ж такого клубочка знаходиться клубочковая базальнамембрана. Через підвищений клубочкового тиску мембрана потовщується, і кількість капілярів в такому клубочке зменшується. Так клубочок гине, і нирки гірше справляються з фільтрацією крові.
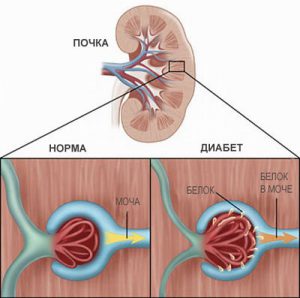
Поки людина має достатній запас клубочків, то очищення крові йде далі. Однак цей запас виснажується, і у людини розвиваються симптоми хронічної недостатності нирок. Таким чином, гіперглікемія, без перебільшення, є вбивцею нирок.
Інші фактори, що сприяють розвитку діабетичної нефропатії:
- зростання кількості холестеролу і тригліцеридів в крові;
- стійке підвищення тиску;
- анемія;
- куріння.
Симптоми хронічної ниркової недостатності (ХНН) посилюються, як правило, після 15, іноді 20 років прогресування діабету за умови, що його погано або неправильно лікували. У крові збирається велика кількість азотистих з'єднань, а це означає, що організм самоотравляется. Швидкість же клубочковоїфільтрації при цьому неухильно знижується, що посилює ознаки ХНН.
У нормі швидкість клубочкової фільтрації — більше 90 мл / хв / 1,73 м ?. Показник менше 30 свідчить про вираженому ураженні нирок. А показник менше 15 мл / мл / 1,73 м? говорить про те, що у пацієнта прогресує ХНН. Головний же фактор прогресування діабетичної нефропатії — гіперглікемія, а не білки. Якщо цукор крові зменшити і підтримувати його в межах норми постійно, то руйнування нирок припиняється, а в органі з'являються нові клубочки.
Початкові стадії діабетичної нефропатії нічим себе не проявляють. Цим вона особливо небезпечна для людини.
Стадії і ознаки ураження нирок
Якщо у пацієнта формується діабетична нефропатія, гранично важливо визначити її на самих ранніх стадіях. На сьогодні лікарі користуються п'ятиступінчастою класифікацією хронічного ураження нирок. Стадії цього захворювання визначають залежно від швидкості клубочкової фільтрації (СКФ).
- Перша стадія — швидкість вище 90 мл / хв / 1,73 м ?. Аналізи вказують на наявність захворювання нирок.
- Друга стадія — незначне порушення ниркової функції. Швидкість клубочкової фільтрації — вище 60.
- Третя стадія — помірне ураження нирок. Швидкість клубочкової фільтрації — більше 30.
- При вираженому ураженні нирок СКФ — менше 30, але більше 15.
- При СКФ менше 15 розвивається хронічна ниркова недостатність. На її термінальній стадії проводиться діаліз.
Якщо діабетична нефропатія та далі прогресує, то патологічні явища розвиваються так:
- Гіперфільтрація — збільшення клубочкового кровотоку і об'єму нирок.
- Мікроальбумінурія.
- Протеїнурія — підвищення кількості виведеного білка з сечею.
- Нефротичний синдром.
- Недостатність нирок.
Початкові симптоми нефротичного синдрому наступні:
- втрата апетиту;
- больовий синдром в животі;
- набряки через накопичення в організмі рідини;
- збільшення живота через асциту;
- задишка, пов'язана з накопичення рідини в плевральній порожнині;
- зниження артеріального тиску.

Через подальшого розвитку захворювання зменшується добове виділення сечі і розвивається хронічна ниркова недостатність.
Симптоми ХНН такі:
- виражена слабкість, млявість;
- головні болі;
- нудота і блювота;
- пронос;
- свербіж шкіри;
- наявність присмаку металу в роті;
- неприємний запах урини з рота;
- задишка, яка з'являється навіть у стані спокою;
- судоми ніг;
- втрата свідомості.
Лікування ураження нирок
Діабетична нефропатія може ефективно лікуватися тільки за умови зниження цукру в крові. При артеріальній гіпертензії необхідно також знизити тиск і вжити заходів для зменшення набряків. Без цього будь-які інші лікувальні заходи будуть марними.
Контроль артеріального тиску при лікуванні захворювання обов'язковий. Для цього часто призначаються інгібітори АПФ. Застосування інгібіторів знижує ризик розвитку термінальної стадії недостатності нирок. При розвитку у хворого кашлю інгібітори АПФ змінюються на блокатори рецептів ангіотензину-II. Препарати набагато рідше викликають небажані ефекти.
Для хворих на діабет цільовий рівень їх артеріального тиску — нижче 130/80 мм рт. ст.
Приймати Метформін можна тільки у випадках, якщо СКФ нирок більше 60 мл / хв / 1,73 м ?. Інакше у хворого може розвиватися лактатацидоз. У разі розвитку анемії призначаються стимулятори еритропоезу. Вони знижують ризик розвитку термінальної стадії ХНН. Препарати заліза можуть призначатися в тому випадку, якщо діабетикові не робиться діаліз.
Критерії переведення пацієнта на діаліз наступні:
- Зниження СКФ до 15 мл / хв / 1,73 м? і менше.
- Гіперкаліємія — більше 6,5 ммоля.
- Затримка рідини з ризиком розвитку набряку легень.
- Ознаки білкової недостатності.
Хворі повинні прагнути до таких цільових показників аналізів крові:
- Глікозильований гемоглобін — не більше 8%.
- гемоглобін — 120 г / л.
- Паратгормон — 150-300 г / мл.
- Кальцій — 2,10-2,37 ммоля / л.
- Са х р має бути менше 4,44 ммоля? / л ?.
При хронічній нирковій недостатності в термінальній стадії основне лікування — трансплантація нирки. Діабетична нефропатія після цього стабілізується, а пацієнт виліковується від ниркової недостатності. При плануванні трансплантації необхідно оцінити ймовірність інфаркту або інсульту під час або після операції.
Дієта при нефропатії
За допомогою правильного харчування вдається ефективно загальмувати діабетичне ураження нирок. Відомо, що підвищений цукор крові набагато більше вражає нирки, ніж білкові продукти. Так що коли клубочкова фільтрація збережена на рівні не менше 40 мл / хв / 1,73 м ?, то обмежувати білок не варто. Набагато ефективніше для стабілізації цукру — низкоуглеводная дієта.
Якщо у хворого показник СКФ більше 60, то низкоуглеводная дієта допомагає повністю відновити діяльність нирок. Це досягається тим, що таке харчування стабілізує рівень цукру в крові, і він протягом тривалого часу залишається низьким. Однак при зниженні швидкості клубочкової фільтрації така дієта не підходить. При вираженому ураженні нирок нормалізація рівня цукру крові вже не дозволить уповільнити патологічний процес, і діабетична нефропатія буде прогресувати.
При низьковуглеводній дієті пацієнт повинен бути нетерпимий до заборонених солодощів і борошняних страв. Цукор треба вимірювати не рідше ніж п'яти разів на день. Це необхідно для того, щоб тримати такий показник стабільно низьким.
Знижений споживання вуглеводів дозволяє також знизити показники холестерину в крові. Статини треба споживати тільки за умови, що обмеження вуглеводів не допомагає збити холестерин і тригліцериди. Втім, утримання від заборонених продуктів робить підвищення концентрації цих речовин в крові малоймовірним.
До заборонених продуктів належать:
- всі солодощі і борошняні страви, в тому числі хліб, хлібці;
- картопля;
- вівсянка , рис, мюслі, пластівці;
- кукурудза;
- фрукти;
- буряк, морква, гарбуз, бобові;
- кетчуп;
- молоко, йогурт (крім знежиреного);
- згущене молоко;
- все напівфабрикати;
- продукти із замінниками цукру.
На стадії діалізу людині потрібно обмежити споживання білка і рідини. Низкоуглеводная дієта не повинна застосовуватися ні за яких умов, так як вона містить багато білка. У таких випадках білок замінюється вуглеводами. Можлива заміна частини вуглеводів оливковою олією.
Отже, нефропатія розвивається головним чином через хронічно високого рівня цукру в крові. Споживання білка не викликає розвитку ХНН. Тільки якщо сталося непоправне ураження нирок, ймовірно, споживання білка прискорює розвиток термінальної стадії недостатності. Підтримка цукру в нормі дуже важливо для хворого, так як в цих умовах діабетичне ураження нирок не розвивається.






 Для лікування використовуються наступні групи лікарських засобів:
Для лікування використовуються наступні групи лікарських засобів: 

 Якщо у хворого симптоми захворювання виникли вперше і пов'язані з недавнім вживанням деяких недоброякісних продуктів, у нього найчастіше виявляється отруєння або гострий гастрит. У таких випадках в якості основних лікувальних заходів виступають:
Якщо у хворого симптоми захворювання виникли вперше і пов'язані з недавнім вживанням деяких недоброякісних продуктів, у нього найчастіше виявляється отруєння або гострий гастрит. У таких випадках в якості основних лікувальних заходів виступають: