Хламідіоз це дуже серйозне захворювання, що передаються статевим шляхом, так як здатне викликати цілу плеяду складно виправних ускладнень. Методи лікування як гострої, так і хронічної форми хламідіозу у чоловіків викликають масу дискусій серед лікарів, які спеціалізуються в цій галузі, і до сих пір не існує єдиної думки як побороти цю підступну інфекцію.
Вся проблема полягає в тому, що дуже часто після антимікробної терапії, хвороба повертається до пацієнта, особливо якщо у чоловіка була діагностована хронічна форма інфекції. Це відбувається через освіту патологічного або невластивого для організму імунної відповіді.
Але, не потрібно впадати у відчай. Адже згідно з міжнародними дослідженнями зарадити біді можна за допомогою додаткової іммунокореккціі (у 70% пацієнтів підтвердилося успішне лікування хронічного хламідіозу за допомогою даної методики). Однак, прийом різного роду імуностимуляторів повинен призначатися чоловікові тільки високопрофесійним фахівцем і тільки після ретельного імунологічного дослідження, так як інфекція може бути індивідуально нечутлива до того чи іншого ліків.
Препарати для лікування хламідіозу
При гострій формі захворювання пацієнтові повинна призначатися повноцінна комплексна схема терапії, в якій необхідно підбирати суто індивідуально, виходячи від особливостей чоловічого організму пацієнта, що проявляються симптомів, результатів аналізів (ПЛР, ІФА, аналізу сечі) і ступеня розвитку ускладнень. У будь-якому випадку обов'язковим компонентом повинен бути медикамент, який стимулює імунітет, оскільки без адекватної імунної відповіді жоден, навіть самий сильний антибіотик, не дасть позитивних результатів.
При хламідіозі як антибіотики найбільш часто виступають такі групи препаратів:
- медикаменти на основі тетрациклінового ряду;
- медикаменти на основі фторхінолоновими ряду;
- медикаменти на основі макролідного ряду.
Схеми застосування і дозування ліків представлений у Таблиці 1.
Таблиця 1
| Група препарату | Назва | Схема застосування |
| Тертацікліновий ряд | Доксициклин | 10-14 днів по 0,1 гр. на день |
| Метациклин | 7-10 днів по 150 мг 4 рази на добу або по 300 мг 2 рази на добу | |
| фторхінолоновими ряд | Офлоксацин | 7-10 днів по 0,2 гр. 2 рази на день |
| Ципрофлоксацин | 5 15 днів. При неускладненому перебігу хвороби по 0,125 0,5 грама 2 рази на добу. В інших випадках по 0,25 -0,5 грама 2 рази на добу | |
| макролідний ряд | Мидекамицин | 7-10 днів по 1,2 грама (0,4 грама 3 рази на добу) |
| Ровомацін | При неускладненому перебігу хвороби — 5 днів у формі таблеток по 3 млн. МО (2 рази на день). В інших випадках у формі розчину для ін'єкцій по 1,5 млн. 3 рази на день (тривалість курсу — 7 днів) | |
| Вільпрафен | Приймається один день в дозі 2 грама, яку слід розділити на три прийоми, причому перша доза повинна бути — 1 грам препарату. |
Так як хламідії за своєю природою досить життєздатні організми, то дуже часто доводиться призначати пацієнтам відразу кілька антибіотиків з різного фармакологічного ряду. Також схема застосування медікаметов повинна доповняться протигрибковим препаратом, який відновить мікрофлору. Як правило, це флуконазол.
У процесі лікування варто пам'ятати, що нелікований статевий партнер — це найсуворіше табу, тому сексуальний контакт повинен відбуватися тільки з презервативом.
Діагноз «заживається хламідіоз» ставиться тільки після контрольних аналізів, які повинні обов'язково проводиться через місяць після першого негативного аналізу на інфекцію після терапевтичного курсу лікування.
Як приймати сумамед дорослим людям
Коли більше 30 років тому був розроблений препарат під назвою Сумамед, вчені заявляли, що це антибіотик нового покоління. Довгий час вважалося, що цей потужний препарат широкого дії не робить шкідливої дії на організм, тобто не має побічних дій.
Популярність медикаменту поширилася по всьому світу. Всесвітня організація здоров'я включила Сумамед в список життєво важливих препаратів. Хоча є країни, в яких цей антибіотик не особливо популярний. Наприклад, в Швеції його призначають лише 4% випадках. А в 2013 році вчені в ході експериментів виявили, що діюча речовина іноді може чинити негативний вплив на серцевий м'яз.
Історія створення
Азитроміцин — діюча речовина Сумамеду був синтезований групою вчених із Загреба. У 2000 році вчені були нагороджені престижною премією від Американського хімічного товариства.
Сам антибіотик широкого дії макролідного класу був розроблений в ході досліджень, проведених вченими з хорватської компанії Pliva. Фірма Pliva — справжня гордість хорватів, оскільки в ній працюють вчені зі світовим ім'ям, включаючи нобелівського лауреата Володимира Прелога. На рахунку компанії не одне розроблене ліки, визнане в усьому світі. Але справжнім досягненням вважається винахід Сумамеду. Спочатку препарат вважався мало не панацеєю від усіх хвороб. 
За підрахунками фахівців, щорічно антибіотик реалізується на суму близько 1,5 млрд. доларів. Препарат користується величезна популярністю в США. У цій країні випуском азитроміцину займається компанія Prizer, що є фармацевтичним гігантом. Випускається препарат носить назву Zithromax.
Сумамед — антибіотик-макролід
Азитроміцин належить до антибіотиків групи макролідів. Нерідко лікарі призначають антибіотики широкого спектру. Вони поділяються на групи. Пеніцилінові антибіотики знайомі більшості людей, оскільки вони часто призначаються при гострих респіраторних захворюваннях. А ось препарати-макроліди для більшості пацієнтів — нерозгадана загадка.
Головна особливість антибіотиків групи макролідів полягає в тому, що їх хімічна структура представлена ЛАКТОН кільцем, яке нараховує 14-16 членів. Всі представники цієї групи мають подібну дію, тому і призначають їх в подібних ситуаціях.
Хоч Сумамед і відноситься до макролідів, своїми властивостями відрізняється від звичайних представників цієї групи антибіотиків. Головна відмінність полягає в лактонному кільці, що складається з 15 членів. Саме, через відмінною хімічної структури азитроміцин був виділений в окрему підгрупу макролідів — азаліди, і став першим її представником. У зв'язку з цим Сумамед має й інші відмінності:
- активно впливає на багато бактерій;
- довго виводиться з організму, завдяки чому приймати ліки потрібно раз в день, а курс лікування зазвичай складає 3, рідше — 5 днів.
Особливості фармакокінетики або як розподіляється Сумамед по організму
Азитроміцин стійкий до кислого середовища, тому він не руйнується під впливом соляної кислоти. А значить, і не потребує додаткового захисту. При попаданні в шлунково-кишковий тракт Сумамед починає активно всмоктуватися. Через 3 години, а іноді і раніше, наступає його максимальна концентрація.
До головних особливостей фармакокінетики даного антибіотика можна віднести наступні моменти:
- Препарат має здатність проникати крізь клітинні мембрани і накопичуватися в лізосомах, які відповідають за перетравлення чужорідних бактерій, тому допомагає боротися з внутрішньоклітинними збудниками, наприклад, хламідіями.
- Після всмоктування в кров антибіотик концентрується в місцях, де виявлений запальний процес. Концентрація ліки в уражених тканинах на 30% вище, ніж у здорових. Доставляється антибіотик до уражених тканин фагоцитами. При цьому шкода фагоцитам не завдається.
- Оскільки Сумамед поглинається ліпідами, його концентрація в тканинах значно перевищує концентрацію в крові.
- Після останнього прийому ліки виводиться з організму ще кілька діб, тому курс лікування зазвичай становить не более3 -5 днів.
- Ліки виводиться з плазми через печінку в кілька етапів, тому приймати його потрібно один раз в день.
Коли азитроміцин потрапляє в бактеріологічну середу, він припиняє вироблення білків та інших ферментів, важливих для життєдіяльності бактерій. В результаті, активність бактерій пригнічується і припиняється їх розмноження, а після вони гинуть.
Форми випуску препарату
Сумамед випускається в різних фармакологічних формах:
- таблетки;
- капсули;
- порошок для приготування суспензії;
- ліофілізат або порошок для приготування розчину для ін'єкцій.
Дорослі при легкій або середній формі захворювання вживають антибіотик в таблетках або капсулах. Вони можуть містити різну кількість діючої речовини (від 125 до 500 мг). Порошок, з якого роблять суспензію, частіше використовується для лікування дітей, хоча може застосовуватися і для дорослих. Все залежить від змісту діючої речовини в порошку. У важких випадках Сумамед застосовують в якості уколів, які роблять в стаціонарі.
Показання: широкий спектр антибактеріальної дії 
Сумамед ефективний проти цілого ряду патогенних мікроорганізмів. Препарат використовується для боротьби із захворюваннями, викликаними такими бактеріями:
- стрептококками;
- збудником гонореї;
- хламідіями;
- пневмококами;
- золотистим стафілококом;
- микоплазмами;
- гемофільної палички;
- легионеллами;
- уреаплазмами.
Азитроміцин має високу активність до штамів стрептокока, що характеризуються чутливістю до метициліну. Ці мікроорганізми не тільки викликають важкі ускладнення, а й стійкі до більшості антибіотиків. Використання Сумамеду дозволяє швидко і ефективно позбутися від збудника хвороби.
Завдяки тому, що препарат має високу активність по відношенню до різних мікроорганізмів, його застосовують для лікування респіраторних, сечостатевих і інших захворювань.
Нерідко Сумамед призначають при таких респіраторних захворюваннях:
- бактеріальний бронхіт;
- позалікарняна пневмонія;
- гострий бактеріальний синусит.
Для лікування фарингіту, тонзиліту та ангіни частіше призначають антибіотики пеніцилінового ряду. Але доведено високу ефективність і застосування азитроміцину, тому його призначають пацієнтам, які мають індивідуальну непереносимість до вищевказаних препаратів.
Сумамед допомагає позбутися від деяких дерматологічних проблем. У деяких випадках застосовуються для лікування хвороби Лайма.
Сумамед в лікуванні ЗПСШ
Азитроміцин часто використовують для лікування захворювань, що передаються статевим шляхом. Висока активність препарату до хламідій, збудника гонореї, микоплазмам, уреаплазмам і іншим мікроорганізмам дозволяє проводити ефективне лікування. Антибіотик можуть призначати як в складі комплексної терапії, так і для проведення монотерапії.
Важливо знати, що при застосуванні Сумамеду у великих дозах маскуються симптоми сифілісу. У зв'язку з цим перед початком лікування будь-яких запальних процесів в області малого тазу необхідно провести дослідження на встановлення збудника хвороби. Це допоможе визначити, що захворювання не викликано спірохети — мікроорганізмом, що викликає сифіліс. 
При найменших симптомах на венеричні хвороби або запальні процеси сечостатевої системи необхідно звернутися до лікаря. Не можна займатися самолікуванням. Прийом антибіотика в недостатніх дозах або малий курс лікування призведе до того, що мікроорганізми вироблять стійкість до препарату. Вилікувати хворобу в цьому випадку буде значно складніше.
Як приймати препарат
Дорослим, а також дітям, вага яких перевищив 45 кг, в день необхідно приймати по одній таблетці або капсулі. Препарат бажано пити, не розжовуючи. Обов'язково необхідно запивати великою кількістю води, щоб залишки антибіотика в роті змивалися в шлунок.
Середньостатистична схема лікування виглядає так: пацієнт приймає раз в день 500 мг діючої речовини, курс лікування — 3 дні. Але в залежності від тяжкості захворювання, а також індивідуальних особливостей хворого курс лікування, як і дозування, можуть бути змінені лікарем. Навіть якщо ви знаєте, як приймати Сумамед дорослим, пам'ятайте, що лікування антибіотиком може призначати тільки лікар.
Особливості прийому
Щоб лікування азитроміцином було ефективним, необхідно знати особливості прийому цього препарату:
- Прийом антибіотика разом з їжею уповільнює його дію, тому приймати його потрібно за годину до їди або через 2 години після прийому їжі.
- Приймати ліки потрібно кожні 24 години. Якщо прийом з якихось причин пропущено, потрібно швидше випити таблетку або капсулу. Наступним прийом повинен бути через добу.
- Діабетикам потрібно знати, що суспензія містить сахарозу.
- Якщо антибіотик приймати з дигоксином, то концентрація останнього збільшується в крові.
- Не можна тривалий час приймати Сумамед, так як це викличе побічні дії та ускладнення.
- При прийомі азитроміцину не можна вживати алкоголь.
Протипоказання
Прийом Сумамеду протипоказаний в таких випадках:
- при індивідуальній непереносимості до азитроміцину;
- при гіперчутливості до антибіотиків-макролідів;
- при гострій дисфункції нирок;
- при сильних порушеннях в роботі печінки.
Під час вагітності лікар оцінює ризик для плоду і позитивний вплив для здоров'я матері. Лабораторно на щурах було доведено, що прийом Сумамеду не призводить до розвитку патологій у плоду.
Побічні дії
При прийомі Сумамеду у пацієнта можуть виникати побічні дії у вигляді проносу, нудоти і болю в животі. Іноді може спостерігатися поява головного болю, безсоння або сонливість, запаморочення, поява набряків, порушення в роботі шлунково-кишкового тракту, печінки чи нирок.
Принципи лікування хламідій у чоловіків
Хламідіоз — інфекційне захворювання, що вражає сечостатеву систему у чоловіків. Основним шляхом передачі є незахищений статевий акт. Але відомі випадки зараження хламідіями при контакті з нижньою білизною, на якому були виділення.
Хвороба часто протікає в прихованій формі, при якій відсутня типова симптоматика. Млява картина захворювання послаблює організм і до моменту появи характерних симптомів хламідіоз набуває запущену форму. І як результат — довгий і важкий процес лікування хламідій у чоловіків.
Симптоматика при хламідіозі
Перші симптоми проявляються через 2-4 тижні, які є інкубаційним періодом для збудника хвороби (Chlamydia trachomatis).
Ознаки зараження хламідіями у чоловіків:
• часті позиви до сечовипускання;
• болі під час сечовипускання;
• печіння, а в деяких випадках гостра біль в області виводить каналу;
• виділення з сечовипускального каналу, що мають слизовий або гнійний характер;
• тривалі больові відчуття в області мошонки;
• ниючий біль в промежині.
Можливі наслідки і ускладнення хламідіозу
Для чоловіків захворювання небезпечне ймовірністю виникнення хронічного простатиту і звуженням виводить каналу.
Існує ймовірність розвитку синдрому Рейтера, що супроводжується болями в суглобах, запаленням очей та сильними болями при сечовипусканні.
Діагностичні заходи для виявлення хламідіозу у чоловіків
В процесі діагностики хламідіозу у чоловіків можуть знадобитися такі аналізи:
1. Бактеріологічний мазок з виводить каналу. Цей аналіз дозволяє виявити збудників інших захворювань, які можуть протікати паралельно з хламідіозом.
2. Аналіз крові, спрямований на виявлення кількості антитіл проти хламідій.
3. ЦПР аналіз на хламідіоз, при якому виділяється ДНК збудника.
4. посів культури хламідій.
Лікування хламідій у чоловіків
Сучасна схема терапевтичних заходів — це комплексний підхід, що припускає вирішення декількох задач одночасно:
1. Усунення вогнища зараження, для цієї мети використовується комплекс антибіотиків.
2. Зменшення можливих ризиків поширення грибкової інфекцій. Результат досягається за допомогою антимикотические кошти.
3. Відновлення захисних функцій імунної системи.
Успішне лікування полягає в одночасній терапії хламідіозу у обох партнерів. Відсутність симптомів у одного з них не є гарантією того, що він здоровий. Обстеження повинні пройти обидва статевих партнера.
 Лікування хламідіозу має на увазі відмову від інтимних стосунків протягом всього курсу терапії.
Лікування хламідіозу має на увазі відмову від інтимних стосунків протягом всього курсу терапії.
Попередня схема терапії хламідіозу
Терапевтичний курс за застарілою схемою становив кілька місяців. Весь процес зводився до застосування різних груп антибіотиків. Застосування протигрибкових засобів доповнювало лікування.
У комплексі терапія послаблювала і без того пригнічену імунну систему пацієнта, надаючи масу побічних дій. Позитивний результат не був гарантований.
Сучасна схема лікування
На початку століття з'явилися зовсім нові препарати, що відрізняються більш високою ефективністю і безпекою. Курс терапії скоротився до 3 тижнів, а широкий вибір лікарських препаратів дозволив підбирати для кожного пацієнта індивідуальний курс терапевтичних заходів.
Це залежить не тільки від ступеня тяжкості недуги, а й від мікрофлори, що супроводжує хламідіоз.
Лікарські засоби та дозування
Схема лікування включає застосування наступних антибіотиків:
• Доксициклін (двічі на добу по 100 мг після їжі, курс становить від 2 тижнів і більше);
• Еритроміцин (4 рази на добу 500 мг до їжі, тривалість прийому аналогічно Доксицикліну);
• Сумамед (раз на добу по 250 мг);
• Ломефлоксацин (раз на добу по 600 мг, курс прийому 2 тижні, при ускладненнях курс може бути продовжений);
• Офлоксацин (двічі на добу по 300 мг після їжі, приймати від 10 до 14 днів);
•Роваміцин (тричі на добу по 3 млн. МО після їжі протягом 10-14 днів);
• вільпрофен (двічі на добу по 500 мг після їжі, від 10 до 14 днів);
• Пефлоксацин (двічі на добу по 400 мг під час прийому їжі, прийом до 2 тижнів);
• Левофлоксацин (двічі на добу по 400 мг курсом 7-10 денним курсом).
схема допускає застосування пробіотиків (Біфікол, Лактобактерин, Ентерол), спрямованих на профілактику дисбактеріозу, який може бути спровокований прийомом антибіотиків.
Лікар може призначити прийом декількох антибіотиків одночасно, якщо існує підозра на наявність іншої інфекції поряд з хламідіями. Наприклад, препарати, що мають у своєму складі метронідозолом, або протигрибкові засоби.
На додаток до антибіотиків призначають імуномодулюючі препарати, так як хламідії здатні пригнічувати захисні системи організму:
• Полиоксидоний (внутрішньом'язово через день , по 6 мг);
• Тималин (щоденні внутрішньом'язовіін'єкції).
Ензимотерапія — ще один спосіб успішної боротьби з хламідіозом. Використання ензимів дозволяє домогтися максимальної концентрації антибіотиків у вогнищі поширення інфекції.
Ензимотерапія сприяє більш швидкому відновленню організму.
Препарати:
• Вобензим (щодня по 3 таблетки до їди, курс становить 1 місяць);
• Флогензім (щодня по 2 таблетки, курс становить 1 місяць).
Точне дозування і схема курсу визначає лікуючий лікар на підставі діагностичних заходів та аналізів.
Схеми лікування хламідій у чоловіків
Схема лікування неускладнених форм хламідіозу:
1. Підготовчий етап, його тривалість становить 1 тиждень. У цей період приймають: імунні препарати (Аміксин або Полиоксидоний), ензими (Трипсин або Вобензим). Використовується місцева терапія: мікроклізми з хлоргексидином, ванночки. Лікар призначає вітамінні комплекси.
2. Базисна терапія, яка триває 2 тижні. На цьому етапі використовуються антибіотики, протигрибкові препарати. Терапія проходить на тлі триваючого підготовчого етапу.
3. Відновлювальна фаза триває 2 тижні. Етап спрямований на відновлення кишкової мікрофлори. Застосовуються пробіотики і фізіотерапія, якщо є показання.

Схема лікування хронічного хламідіозу:
1. Базисна терапія. Лікар призначає антибіотики, імуномодулятори, комплекс вітамінів. Через 7 днів після початку прийому антибіотиків починається паралельний прийом антимикотических препаратів і ензимів.
2. Відновлювальна фаза полягає в физиолечения: ультразвукове або лазеромагнітної вплив. Терапію доповнюють місцевим впливом: ваннами, мікроклізмами.
Схема лікування при уповільненої картині захворювання:
Підготовчий етап тривалістю 2 тижні. У цей період призначають імунні препарати і комплексні ензими, застосовують місцеве лікування.
1. Базисна терапія починається через 7 днів після початку першого етапу. За призначенням лікаря пацієнт приймає антибіотики, антимикотические препарати, комплекс вітамінів.
2. Відновлювальний етап характеризується застосуванням фізіотерапії, місцевим лікуванням, використанням пробіотиків.
Успішне лікування хламідій у чоловіків гарантовано у випадках, якщо:
• застосовуються препарати, здатні проникнути всередину клітини і володіють антихламідійний активністю;
• лікарем враховується загальна картина запалення (гостре , хронічне, неосложненное), а також терміни інфікування;
• період лікування триває більше 2-4 тижнів, це пов'язано з циклом розвитку збудника, який становить 2-3 дня. Для успішного лікування необхідно пройти 5-6 циклів розвитку хламідій.
Як видно, якщо вчасно звернутися за медичною допомогою, захворювання піддається лікуванню. Запущені випадки лікуються значно складніше, в силу виникаючих ускладнень.
Хронічний уреаплазмоз у чоловіків: лікування
Уреаплазмоз — захворювання, яке відноситься до класу інфекцій, що передаються статевим шляхом, що зумовлюється присутністю в організмі мікроорганізмів під назвою уреаплазми. Як правило, виникає на тлі ослабленого імунітету. Уреаплазмоз, згідно зі світовою статистикою, виявляється найчастіше у пацієнтів у віці від 14 до 29 років. Це пояснюється тим, що саме в цей життєвий період спостерігається пікова сексуальна активність.
Інкубаційний період уреаплазмоза 2-3 тижні. Як і більшість хвороб має гостру і хронічну форму.
У більш ніж 85% випадків, чоловіки самі винні в тому, що страждають від хронічного уреаплазмоза, тому що виявивши у себе ті чи інші симптоми не звертаються до лікаря, а починають займатися самолікуванням або взагалі нічого не роблять, покладаючись на те, що це все само пройде. Але бувають і випадки, коли уреаплазмоз протікає безсимптомно і уникнути запущеної хронічної форми хвороби практично неможливо.
Симптоми хронічної форми уреаплазмоза у чоловіків
Якщо ви почали помічати, що у вас погіршився загальний стан, з статевого члена почали з'являтися прозорі виділення, а процес сечовипускання став болючим і почав відбуватися досить часто, то це сигнал звернеться до венеролога і перевіритися на ІПСШ, так як подібні симптоми говорять про те, що в організмі паразитує уреаплазма. До вищеописаних симптомів також можуть додатися еріктільная дисфункція і нервовий розлад. На тлі хронічного уреаплазмоза у чоловіків також існують шанси «заробити» запалення придатків яєчок. 
Чим небезпечний уреаплазмоз
На жаль, дуже часто багато чоловіки не надають особливого значення уреаплазмозу, вважаючи цю інфекцію дрібницею, яка може пройти сама по собі. Але це зовсім не так. Уреаплазмоз, який перейшов в хронічну форму може викликати досить серйозні ускладнення, серед яких хронічний цистит, чоловіче безпліддя, пієлонефрит, уретрит, не кажучи вже про те, що якість інтимного життя також постраждає.
Діагностика захворювання
Оскільки симптоми цього захворювання досить схожі зі симптомами інших захворювань та ІПСШ, то для постанови діагнозу — уреаплазмоз необхідно використовувати або простий бактеріологічний метод, принцип якого полягає в тому, що матеріал з уретри поміщається в спеціальне середовище, де за рахунок сприятливих умов паразити, присутні в ньому, починають активно розмножуватися, або більш складний і точний метод, під назвою «Полімеразно-ланцюгова реакція» або просто ПЛР. За допомогою останнього методу визначається наявність генетичного матеріалу в вилученому у пацієнта матеріалі. При його виявленні можна зі 100% впевненістю говорити про наявність уреаплазми. Але з його допомогою неможливо встановити титр збудника і провести антибіотикограму.
В кожному окремому випадку чоловікові необхідно відвідати висококваліфікованого фахівця, пройти зовнішній огляд, здати мазок з уретри і зробити УЗД передміхурової залози (якщо лікар виявить, наявність ускладнень). Варто зазначити, що матеріал для аналізу береться тільки вранці перед сечовипусканням, тобто перед здачею аналізів на патогенні мікроорганізми вам доведеться трохи потерпіти і не мочитися. 
Лікування уреаплазмоза
Традиційно лікування хронічного уреаплазмоза проводять, включаючи три основних напрямки.
противобактериальной терапія
Складається з застосування антибіотиків, до яких чутливий паразитує мікроорганізм. Зазвичай, це антибіотики з тетрациклінового, макролідного або фторхінолоновими ряду. Варто зауважити, що всі вони досить сильні препарати, тому крім бажаного ефекту, вони також нададуть на печінку чоловіка сильне токсичну дію, знизять імунітет і вб'ють його власну мікрофлору. Якщо ваш лікуючий лікар, призначив вам препарати на основі аминогликозида, то варто задуматися над його професіоналізмом, так як на даний момент часу препарати цієї групи для лікування уреаплазмоза не використовуються через їхню малу ефективності.
В ході стандартної терапії антибіотиками з вищезгаданого ряду, також може відбутися збій, тому що іноді уреаплазми є нечутливими до призначеного препарату. У такому випадку необхідно провести антибіотикограму, яка визначить ступінь чутливості паразитує мікроорганізму до того чи іншого виду антибіотиків.
Препарати і спосіб застосування дивіться нижче:
- Азитроміцин одноразово 1 грам (2таблетки по 0,5 грам);
- Доксициклин 10-14 днів по 0, 1 граму;
- Еритроміцин 7 днів по 0,1 граму 4 рази на день;
- Офлоксацин 7 днів по 0,1 граму 2 рази на день;
- левофлоксацин 7 днів по 0,1 граму 2 рази на день.
Якщо в ході противобактериальной терапії не досягається бажаний результат, то причиною цього може бути наступне:
- вибір препарату, до якого не чутливий паразит;
- пацієнт мав сексуальний контакт з неизлеченного партнером без презерватива;
- не був проведений повний курс терапії, через те, що пацієнт кинув лікування, так як зникли основні симптоми уреаплазмоза.
Стимуляція імунітету
Для цього призначають цілий ряд препаратів, які підвищують загальний і місцевий імунітет, як правило, це медикаменти з интерфероновой групи. Також пацієнтові повинні виписуватися вітаміни, особливо, груп В і С.
Відновлення організму
Починається відразу ж після закінчення процедури лікування антибіотиками і спрямована на повне відновлення чоловічого організму. На практиці, для цього використовують різного роду адаптогени, ферментативні препарати, біостимулятори, антиоксиданти. Для відновлення мікрофлори, убитої антибіотиками, повинні призначатися медикаменти, що містять в своєму складі лактобактерії та бафідобактеріі (наприклад, лінекс, лактобактерин).
Під час лікування уреаплазмоза рекомендується відмовитися від інтимних зв'язків або обов'язково використовувати презерватив. Також бажано дотримуватися дієти складається з кисломолочних продуктів і продуктів багатих на вітаміни, а також виключає гостру, пряну їжу і алкоголь. Дуже до речі після лікування провести очищення кишечника за допомогою сорбентів і почати прийом препаратів, що поліпшують роботу печінки.
Іноді лікарі призначають своїм пацієнтам фізіотерапію і масаж передміхурової залози. Залежно від стадії занедбаності хвороби може призначатися електрофорез з лікарськими препаратами, магнітотерапія і різного роду теплові процедури.
Варто пам'ятати, що курс лікування уреаплазмоза завжди повинен бути призначений тільки досвідченим фахівцем, виходячи з індивідуальних особливостей організму. Також під наглядом лікаря повинно здійснюватися і саме лікування. Як правило, це займає 2-3 тижні. Хвороба вважається излеченной, якщо після курсу терапії (і в перебігу наступних 2-х місяців — контрольна перевірка) в біологічному матеріалі пацієнта не виявлено паразитуючих мікроорганізмів.
Профілактика
так як уреаплазмоз — це хвороба з розряду ІПСШ, то кращої і обов'язкової його профілактикою є уникнення випадкових статевих зв'язків і використання під час сексуального акту презерватива.
Також варто зміцнити імунітет (дослідження показали, що у чоловіків, які мають сильний імунітет, ризик зараження практично мінімальний), вживаючи вітаміни.
Профілактикою хронічного уреаплазмоза є і регулярне обстеження у лікаря, а також здача всіх потрібних аналізів.
Народні методи лікування
Народні методи лікування уреаплазмоза можна приймати тільки в якості допоміжних засобів, оскільки без медикаментозної терапії, трав'яні настої впорається з інфекцією НЕ допоможуть. Як правило, використовуються для зняття того чи іншого симптому хвороби.
Так, наприклад, для зняття хворобливості і печіння вчасно сечовипускання можна провести процедуру спринцювання, використовуючи відвар кори дуба або кореня бадану. Для зміцнення імунітету використовують настоянку з наступних трав: подорожника, листя малини, кропиви, череди, березового листя і зерен кропу. Якщо уреаплазмоз дав ускладнення у вигляді уретриту, то ефективним засобом для зняття симптомів є золотарник, який можна приймати як у вигляді відвару, так і у вигляді настоянки.
Як проявляється хламідіоз у чоловіків
Однією з найбільш небезпечних бактерій для людини по праву вважається хламідія. Вона є збудником наступних захворювань: трахоми, хламідіозу і венеричного лімфогранулематозу. Досліджуючи статистику останніх років, можна прийти до висновку, що хламідіоз — один з найпоширеніших недуг на нашій планеті. За словами фахівців, кожен другий чоловік хоч раз в житті, але переносив це неприємне захворювання.
Що собою являє хламідіоз
Хламідіоз — це загальна назва для широкої близькоспоріднених групи хламідійних інфекцій. Збудник захворювання — Сhlamydia.
 Ці мікроорганізми здатні викликати найрізноманітніші інфекції, в більшості випадків вражають репродуктивні органи чоловіків.
Ці мікроорганізми здатні викликати найрізноманітніші інфекції, в більшості випадків вражають репродуктивні органи чоловіків.
Існує кілька різновидів хламідій, але венеричні захворювання провокує Сhlamydia trachomatis. Дана бактерія має більше 10 підвидів. Вона є збудником генітального хламідіозу та інших хвороб сечостатевої системи у чоловіків. Урогенітальний хламідіоз — це захворювання, яке відноситься до групи венеричних хвороб. Воно може супроводжуватися й іншими інфекціями статевих органів чоловіків, такими як мікоплазмоз, вірус папіломи та гарднерельоз.
Симптоми хламідіозу у чоловіків
Для початку варто відзначити, що в більшості своїй, хламідіоз передається статевим шляхом. Однак, в окремих випадках, може статися зараження цим венеричним захворюванням і побутовим способом.
Говорячи про симптоми хламідіозу, варто відзначити, що він має інкубаційний період. Через скільки проявляється хламідіоз у чоловіків — залежить від імунітету людини. Цей період може розтягнутися на одну або максимум три тижні після зараження.
Як проявляється хламідіоз у чоловіків? Першим тривожним дзвінком буде наявність склоподібних виділень з уретри. Вони супроводжуються сильним сверблячкою і болісними відчуттями в паховій області. При сечовипусканні ці симптоми можуть посилюватися. Організм реагує на наявність інфекції погіршенням загального самопочуття. Всі ці симптоми можуть доповнюватися наявністю в сечі гнійних ниток. Може бути присутнім слабкість і різке підвищення температури тіла. В особливо важких випадках, під час сім'явиверження або сечовипускання, можуть з'являтися кров'янисті вкраплення.
При появі перших симптомів необхідно якомога швидше звернутися до фахівця.
У деяких випадках, коли кваліфікована медична допомога не була надана вчасно, відбувається поліпшення загального самопочуття. Але це не означає, що чоловік самостійно вилікувався. Навпаки, венеричне захворювання подолало імунний захист організму, і хламідіоз придбав хронічну форму.
Групи ризику
Розглядаючи загальну статистику, можна зробити висновок, що хламідіоз найбільш часто хворіють чоловіки у віці від 18 до 40 років. Можна виділити чотири групи ризику, які в більшій мірі схильні до зараження хламідіозом.
Чоловіки, які перехворіли венеричними хворобами
Представники чоловічої статі, які вже хворіли захворюваннями, що передаються статевим шляхом і мають ослаблений імунітет. Внаслідок чого шанси на рецидив хламідіозу зростають.
Чоловіки до 25 років
Ця група була виділена у зв'язку з тим, що часто молоді люди безтурботно ставляться до питання незахищеного сексу, поки не зіткнутися з першими серйозними наслідками.
Чоловіки, які не мають постійного статевого партнера
У деяких випадках хламідіоз протікає абсолютно безсимптомно. Тому людина може навіть не підозрювати про своє захворювання. Часто міняючи статевих партнерів, чоловік ризикує заразитися хламідіозом від жінки, яка є носієм хламідій, але сама ще цього не знає.
Чоловіки, які не користуються презервативами
Тільки якісні бар'єрні контрацептиви здатні захистити організм чоловіка від проникнення бактерій. У разі відбувся незахищеного статевого контакту, якщо є підозри на наявність венеричного захворювання у статевого партнера, необхідно вжити таких заходів щодо запобігання можливого зараження. Це може бути одноразове вживання азитроміцину і обробка статевих органів антисептичними засобами.
Як діагностують хламідіоз у чоловіків
У рідкісних випадках, хламідіоз може мати бессимптомную форму. У таких випадках, розпізнати його без спеціальної діагностики — нереально.
Для виявлення хламідій в організмі чоловіка необхідно пройти кілька діагностичних процедур. В першу чергу здати на аналіз мазки. Але у цього методу дуже низька точність, тому рекомендується пройти такі діагностичні процедури: ІФА, РІФ і ПЛР.
Який спосіб буде більш підходящим, визначить лікар після першого огляду пацієнта. Для найбільш достовірного результату можливий варіант залучення всіх трьох методів діагностування. Вони допоможуть більш точно окреслити клінічну картину ураження організму хламідіями.
Як вилікувати хламідіоз
Лікування цього венеричного захворювання проходить дуже складно. Це відбувається через те, що хламідії мають всі властивості вірусів і бактерій. Їх складний період розвитку відбувається всередині клітини. Всі ці причини значно ускладнюють процес лікування цієї статевої інфекції.
Лікування хламідіозу має включати в себе:
- прийом антибіотиків широкого спектру дії;
- підтримувати організм иммуномодулирующими ліками;
- посилення захисних функцій організму за рахунок прийому полівітамінів;
- відмова від алкогольних напоїв і тютюнових виробів;
- створення спеціального збалансованого меню на кожен день;
- вживання великої кількості кисломолочних продуктів, а також свіжих фруктів і овочів;
- намагатися давати організму більше часу на відпочинок, щоб у нього були сили боротися зінфекцією;
- відмова, на час лікування, від статевих контактів.
Курс лікування необхідно проходити обом статевим партнерам. В іншому випадку, після тривалого періоду лікування, чоловік може знову заразитися венеричним захворюванням.
Курс лікування розрахований мінімум на місяць. Після закінчення цього періоду здаються аналізи. У випадках, коли за результатами досліджень у чоловіка знову були виявлені хламідії, підбираються нові лікарські препарати, і лікування починається заново. Якщо аналіз показав, що патогенні бактерії не виявлені — призначається ще один контрольний тест через місяць. Тільки коли і ці результати теж негативні, можна говорити про повне одужання чоловіка.

При неправильному лікуванні хламідіозу існує ризик появи персистуючої інфекції. Вона характеризується сплячої формою захворювання, яке може активізуватися з різною періодичністю. Ця форма дуже небезпечна за рахунок того, що вона надзвичайно стійка до антибіотиків різного спектру дії. Ще одним варіантом розвитку хламідіозу при неправильному його лікуванні є перехід інфекції в приховану форму.
Ускладнення, викликані хламідіозом
Ігноруючи всі симптоми, і затягуючи з візитом до лікаря уролога, чоловік сильно ризикує своїм здоров'ям. У такій ситуації, хламідіоз може почати поширюватися по всьому організму. Першим органом, який атакують бактерії, є уретра. Далі інфекція може поширитися по всьому організму, викликаючи множинні ускладнення.
Хронічний хламідійний простатит — найпоширеніше захворювання у чоловіків, хворих хламідіозом. У свою чергу, ураження передміхурової залози призводить до ряду таких ускладнень:
- висхідна інфекція сечових шляхів;
- виснаження функцій простати;
- доброякісні утворення в передміхуровій залозі ;
- склероз і атрофія передміхурової залози, внаслідок чого може відбуватися і звуження сечовипускального каналу.
Щоб уникнути постійних запальних процесів в передміхуровій залозі, необхідно вчасно звернутися до уролога, для призначення ефективного лікування. Внаслідок цього існує велика ймовірність частого рецидиву хламідіозу.
Наступним етапом прогресуючого хламідіозу буде поразка інших внутрішніх органів. Може проявитися захворювання суглобів (хвороба Рейтера) і навіть зараження патогенними бактеріями нервових волокон. Найнебезпечніший варіант подальшого розвитку хламідіозу — це ураження серцево-судинної системи людини.

У сечостатевій системі чоловіки бактерії групи Сhlamydia trachomatis можуть викликати такі захворювання:
- епідидиміт, в запущених випадках хвороби може статися двостороннє ураження обох придатків. Це прямий шлях до безпліддя, яке неможливо буде вилікувати;
- хламідійний вазікуліт характеризується ураженням сім'яних пухирців;
- куперит хламедійний вражає бульбоуретральние залози.
Все ці захворювання провокують передчасні еякуляції і сперматорею. При відсутньому кваліфікованому лікуванні, вони можуть послужити каталізатором для імпотенції і невиліковного безпліддя.
Профілактичні заходи, для захисту від хламідіозу
Щодо хламідіозу буде вірно вираз, про те, що деякі хвороби набагато легше запобігти, ніж потім їх лікувати. Можна назвати основні правила поведінки, які допоможуть, в більшості випадків, уникнути зараження венеричним захворюванням.
- Відсутність випадкових статевих контактів.
- Один постійний статевий партнер.
- Використання бар'єрних методів контрацепції.
При найменшому дискомфорті в паховій області, відразу звертатися за консультацією до лікаря — уролога.
Пам'ятайте, що головними складовими успішного лікування від хламідіозу є:
- якісні і професійні методи діагностики;
- використання в ході лікування тільки високоякісних медикаментів;
- висококваліфікована медична допомога;
- максимально швидке звернення за допомогою до лікаря-уролога.
Ні в якому разі не займайтеся самолікуванням: інфекція може просто перейти в хронічну форму і поширитися по всьому організму, викликаючи незворотні наслідки. Під суворою забороною знаходиться лікування хламідіозу виключно народними засобами.
Які препарати можна застосовувати для лікування уреаплазми
Інфекційні захворювання сечостатевої системи у чоловіків можуть викликати різні мікроорганізми, в тому числі уреаплазми. Вони являють собою дрібні бактерії без власної клітинної стінки і ДНК. Уреаплазми вбудовуються в структуру клітин слизових оболонок сечостатевих органів, тому боротися з ними складніше, ніж зі звичайними бактеріями. Чи можна вилікувати уреаплазму?
Уреаплазма — збудник статевих інфекцій
Зазначені мікроорганізми відносять до умовно-патогенної мікрофлори, постійно мешкає в організмі багатьох людей і при певних обставинах здатної викликати запалення. Раніше їх класифікували як мікоплазми. Пізніше, коли виявили здатність цих мікроорганізмів розщеплювати сечовину, виділили окремий рід уреаплазм.
запальне захворювання, що викликається зазначеними мікроорганізмами, носить назву уреаплазмоз. Передається воно статевим шляхом і часто виявляється в поєднанні з хламідіозом та токсоплазмозом. Уреаплазми, ізольовано виявлені у чоловіків, не дають симптомів захворювання і необразливо мешкають в сечівнику. При ослабленні загального і місцевого імунітету з якої-небудь причини, через приєднання іншої інфекції, ці бактерії викликають запальну реакцію. Даний стан вже вимагає обов'язкового лікування спеціальними антибактеріальними препаратами.
Лікування уреаплазмоза
Принципової відмінності терапії уреаплазмоза від інших захворювань, що передаються статевим шляхом, немає . Основними препаратами для лікування уреаплазми є антибіотики, до яких чутливі збудники інфекції. Доповнюють лікування імуномодулятори (підвищують імунітет) і гепатопротектори (захищають печінку).
Для антибактеріальної терапії застосовують:
- тетрациклін (доксициклін);
- фторхінолони (авелокс, таріцін, левофлоксацин);
- макроліди (сумамед, кларитроміцин, Вільпрафен).
При початковому незапущених процесі можливе призначення прийому одного з перерахованих антибіотиків протягом 7-14 днів, в залежності від препарату. Але частіше лікування проводять за планом, що складається з двох етапів прийому антибактеріальних засобів з різних груп. Спочатку призначають антибіотик з групи макролідів, потім — з групи фторхінолонів.
Прикладом такої послідовної терапії може бути наступна схема:
- перший тиждень: кларитроміцин по 500 мг в день;
- другий тиждень: авелокс 400 мг в день.
Вибір конкретного препарату і його дозування повинен вибирати лікар, залежно від інтенсивності і занедбаності запального процесу, наявності супутніх інфекцій і захворювань інших органів і систем.
На тлі прийому антибактеріальних засобів, застосовують імуностимулюючі препарати, такі як тималін, тактовно, Іммуномакс. Вони активізують імунітет, допомагають впоратися організму з виявленою інфекцією, що допомагає вилікувати уреаплазму.
Гепатопротектори необхідні для захисту печінки від згубного впливу прийому сильних антибіотиків. Більш слабкі антибактеріальні засоби не дадуть ефекту і не зможуть знищити уреаплазми.
Після закінчення протимікробної терапії необхідний обов'язковий курс прийому препаратів, що містять біфідобактерії, лактобактерії, для нормалізації мікрофлори кишечника. Буде корисна і вітамінотерапія для зміцнення організму.
Загальні рекомендації
Необхідно нагадати, що на час проведення лікування все статеві контакти виключаються. Їх поновлення можливе тільки після закінчення терапевтичного курсу і відсутність інфекційних збудників в організмі за результатами заключних досліджень.
Рекомендується дотримуватися дієти, що включає велику кількість кисломолочних продуктів, овочів, фруктів, яка виключає прийом алкоголю, гострої, сильносолених, пересмаженої, жирної їжі.
Через місяць після початку терапії уреаплазмоза проводять контрольні лабораторні дослідження для оцінки ефективності лікування.
Опортуністичні інфекції при ВІЛ: що це таке і як лікувати
ВІЛ-інфекція — захворювання, що характеризується пригніченням роботи імунної системи, в результаті чого організм не здатний чинити опір дії чужорідних агентів. Сама по собі патологія не є смертельною, але на її тлі розвиваються так звані опортуністичні інфекції, які можуть призводити до летального результату пацієнта.
Опортуністичні інфекції при ВІЛ — це звичайні захворювання, що відрізняються від проявів у здорової людини знайденої складністю на тлі імунодефіциту. Існує певний список патологій, що відносяться до інфекцій такого типу. Що це за хвороби і як вони проявляються, розглянуто далі.
Бактеріальна пневмонія
Збудниками запалення легенів на тлі ВІЛ-інфекції є:
- пневмококи;
- пневмоцисти ;
- мікобактерії;
- аспергілли;
- гриби.
Від ураження легень жінки страждають в кілька разів частіше, ніж представники чоловічої статі. Ризик розвитку збільшується при наявності шкідливих звичок (вживання наркотиків, тютюнопаління). Класичним проявом є пневмоцистна пневмонія. Пацієнти скаржаться на гіпертермію, утруднене часте дихання, відчуття нестачі повітря.
Допомога
Засіб вибору — Бісептол, який вводять внутрішньовенно. Паралельно призначають гормональні препарати. Після поліпшення стану переходять на поєднання гормон + Триметоприм + Сульфаметоксазол. Альтернативними комбінаціями є Дапсон + Триметоприм, Примахін + Тріндаміцін.
ВПЛ
Деякі штами вірусу папіломи людини є вирішальними в розвитку раку шийки матки, а на тлі імунодефіциту їх дію стає більш агресивним. Першими прояви є утворення на шкірі або слизових оболонках у вигляді невеликих наростів (папілом, кондилом).
Від ВПЛ позбутися за допомогою медикаментозних препаратів неможливо, але існує досить засобів для профілактики онкологічних процесів і лікування дисплазії епітелію шийки матки.
Мікози
Найбільш поширеним мікозів (захворюванням, викликаним грибками) є кандидоз. Збудник опортуністичної інфекції — дріжджоподібних грибів роду Кандида. Хвороба може поширюватися не тільки на слизову оболонку рота, але і вражати шлунковий тракт і внутрішні органи.
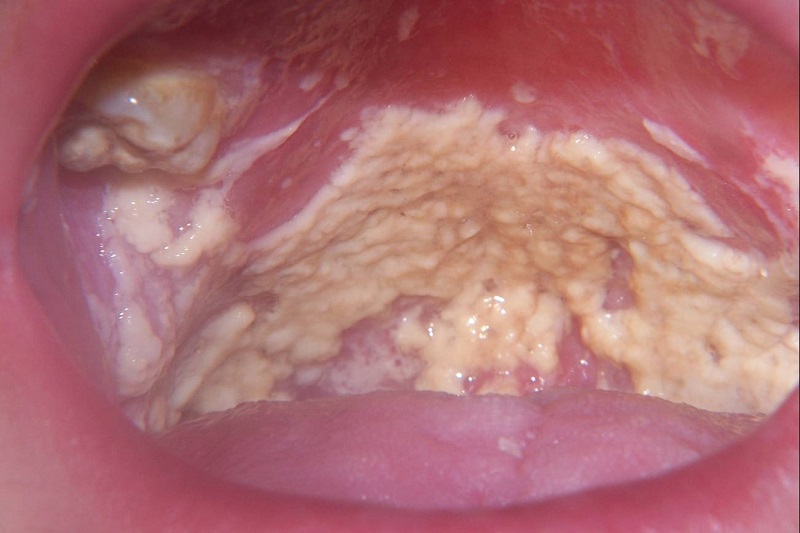
Проникненню грибів сприяють порушення цілісності шкіри і слизових оболонок:
- при травмах;
- при перфораціях;
- при хірургічних втручаннях;
- в процесі постановки катетерів;
- при внутрішньовенних інфузій.
Найбільш частими ураженнями, які супроводжують ВІЛ-інфекцію, є кандидоз порожнини рота, стравоходу, вагінальна форма, кандидоз кишечника, кандидозний сепсис. Діагностика грунтується на виділенні культури грибка з мокротиння, слизу зіва, мазків, зіскрібків з уражених ділянок.
Лікування
ПРОТИМІКОЗНІ препарати комбінують з вітамінами групи В і С. Часто використовувані препарати, що застосовуються в таблетованих формах і у вигляді суспензії:
- Ністатин;
- Кетоконазол;
- Дифлюкан;
- Амфотерицин В.
микобактериозом
До цієї групи належать кілька опортуністичних інфекцій, які об'єднані одним видом збудників — атиповими мікобактеріями (нетуберкульозні). Комплекс заражень характерний для тих пацієнтів, які не отримують терапію антиретровірусними препаратами.
Проявами інфікування стають шийний лімфаденіт, поява абсцесів, освіту шкірних виразок, пневмонія. Крім того, інфекція може набувати поширений (дисемінований) характер. Зазвичай це є показників важкого стану пацієнта і наявності глибокого імунодефіциту.
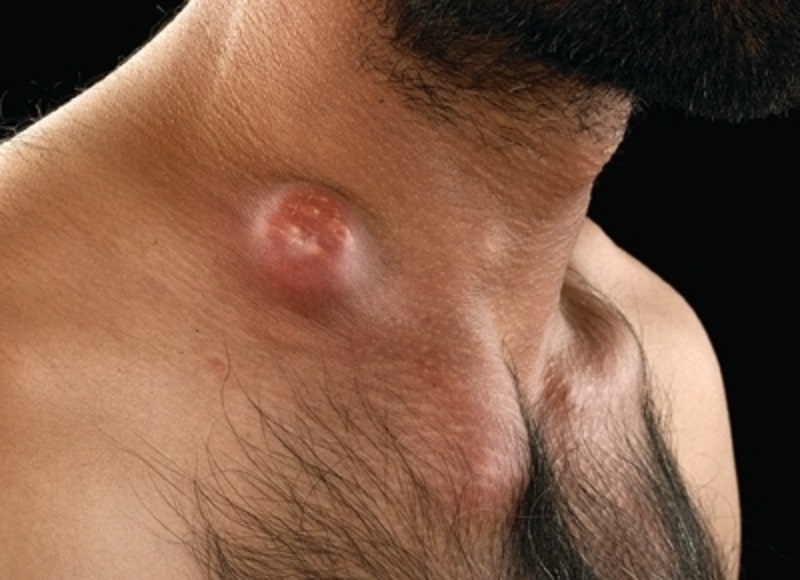
Диссемінований процес супроводжується наступними симптомами:
- слабкість;
- різке схуднення;
- гіпертермія;
- стомлюваність;
- диспепсичні прояви (пронос, біль в животі, блювота).
Діагностика й обстеження пацієнта вказує на ураження кісткового мозку, про що свідчать показники анемії, тромбоцитопенії та лейкопенії в клінічному аналізі периферичної крові, а також ураження печінки.
Допомога пацієнтові
Для лікування використовують традиційні протитуберкульозні засоби. Ефективними препаратами також є фторхінолони (Левафлоксацін, Ципрофлоксацин), цефалоспорини (Цефотаксим, Цефалексин) і аміноглікозиди (Стрептоміцин, канаміцин). Лікування досить тривале і може протікати від 2-3 місяців до 1 року.
Криптококовий менінгіт
Захворювання виникає в тому випадку, якщо кількість CD 4 стає менше 50. Збудником є грибок роду кріпотококков, що викликає розвиток запальних процесів в оболонках головного і спинного мозку.
Клінічна картина може бути різноманітною і варіювати від головного болю до стану коми. Якщо у ВІЛ-позитивного пацієнта головний біль тримається протягом тривалого часу, то це є приводом для проведення спинномозкової пункції і дослідження ліквору.
Лікування
Препаратом вибору стає Амфотерицин в, який вводять протягом 1,5 місяця в глибоку вену. У початковій стадії зараження і при появі легких симптомів призначають всередину Ітраконазол, Флуконазол. Після лікування противомікозні препарати використовують для профілактики рецидивів до тих пір, поки CD 4 не зросте до 150-200.
криптоспоридіозу
Захворювання , що супроводжується діарейним синдромом протягом місяця і більше, є індикатором ВІЛ-інфекції. Збудник — клас кокцид, сімейство криптоспоридіями. Кишкова інфекція передається фекально-оральним і контактним шляхом.
У людей, що мають імунодефіцитний стан, діарейнимсиндром, який є основним проявом захворювання, починається повільно і протікає дуже важко. Заражений може втрачати то 3 до 20 л рідини в добу. Клінічна картина супроводжується наступними проявами:
- субфебрильна температура тіла;
- головний біль;
- слабкість;
- біль в м'язах;
- ломота в кістках.
Кокцидії можуть вражати печінку і жовчовивідні шляхи, підшлункову залозу, бронхи і легені.
Терапія
Захворювання лікуванню не підлягає. Використання антиретровірусних засобів дозволяє зменшити прояви і полегшити стан пацієнта. Існує кілька засобів, застосування яких довело ефективність в разі інфікування: Паромоміцин, Азитроміцин, Атовакон, Нітазоксадін.
Фахівці призначають протидіарейні кошти, ферменти, мукопротектори, дезінтоксикаційні препарати. Окремо підбирається дієта і наголошується на необхідності вживання великої кількості рідини.
Токсоплазмоз
Збудник інфекції — токсоплазма — може тривалий час перебувати в організмі людини, не викликаючи розвиток захворювання. Перехід в активну фазу розмноження і патологічної дії відбувається на тлі імунодефіциту. Токсоплазма викликає розвиток енцефаліту при CD 4 менше 100.
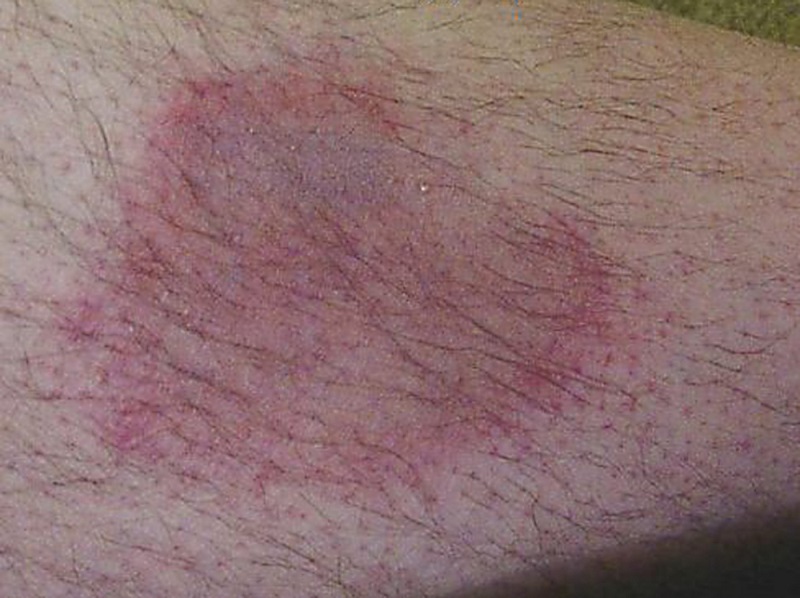
Токсоплазмозний енцефаліт — часта причина смертей при ВІЛ-інфекції. До ознак захворювання відносять цефалгію, озноб, слабкість, депресію, епілептичні припадки.
Саркома Капоші
Найчастіше вражає чоловіків. Пухлинний процес супроводжується такими ознаками:
- плями або вузлики на шкірі пурпурного забарвлення;
- при натисканні на пляма колір не змінюється;
- поразку часто симетричне і захоплює практично все тіло;
- больовий синдром відсутній;
- паралельно з'являються пухлини на слизовій порожнини рота і в лімфовузлах.
Фото проявів хвороби можна побачити на спеціалізованих сайтах і сторінках медичної літератури.
Для допомоги хворим використовують хіміотерапію (можливість проведення розглядається індивідуально), кріотерапію (випалювання азотом), радіаційне опромінення.
Цитомегаловирус
При ВІЛ інфекції збудник може викликати захворювання зорового аналізатора — ретиніт, яке призводить до повної втрати зору. Пацієнтам, які мають цитомегаловірус в організмі, призначають ряд противірусних препаратів для профілактики захворювання.
Профілактика опортуністичних інфекцій
Важливим моментом є превентивні заходи, що запобігають розвитку інфекцій і продовжують життя ВІЛ-інфікованій хворому . Такі заходи виявляються в наступному:
- дотримання правил особистої гігієни;
- ретельна термічна обробка, використання декількох обробних дощок для продуктів харчування;
- вживання тільки кип'яченої води ;
- дотримання правил догляду за домашніми тваринами, виключення використання в їх раціоні сирого м'яса;
- регулярні обстеження жінок у гінеколога;
- уникнення хворих з відкритою формою туберкульозу;
- уточнення у лікаря необхідність призначення препаратів з профілактичною метою;
- своєчасне лікуваннявиникли патологій.
Дотримання рад дозволить не тільки запобігти розвитку опортуністичних інфекцій, але і зберегти життя пацієнту, що є головним завданням в терапії ВІЛ-інфекції.
Як можна заразитися ВІЛ-інфекцією це повинен знати кожен!
ВІЛ — вірус імунодефіциту людини. Це збудник інфекційного захворювання, проявом якого є ураження імунної системи. Рівень імунодефіциту стає таким критичним, що організм не в змозі боротися навіть з застудою. Слід розібратися, як можна заразитися ВІЛ-інфекцією.
Статевий шлях
Поширений спосіб передачі захворювання — статевий шлях. Сперма, як і інші біологічні рідини організму, містить значну кількість вірусу. Запальні захворювання уретри і сім'яних канатиків провокують скупчення збудника ще в більшій кількості.
Ризик інфікування збільшується і при наступних станах:
- супутні інфекції, що передаються статевим шляхом;
- виразки і мікротріщини слизових оболонок;
- ерозія шийки матки;
- висипання різної етіології на шкірі та слизовій статевих органів.
Секрет, що виділяється бартолінових залозами, і цервікальна слиз також інфіковані збудником, і контакт з ними стає одним із способів зараження.

Особливості статевого шляху передачі
Гомосексуальні контакти підвищують ризик інфікування. Це пов'язано з травмуванням слизової оболонки прямої кишки і прямим контактом з кров'ю. Гетеросексуальні відносини характеризуються частим зараженням організму жінки чоловіком. Це пояснюється тривалістю контакту сперми зі слизовою піхви, що в рази перевищує час взаємодії жіночої слизової з чоловічим статевим органом.
Оральний секс також відноситься до групи ризику. Можливість зараження виникає на тлі наявності мікротріщин або виразок на слизовій оболонці порожнини рота.
Контакт з кров'ю інфікованого
Як заражаються через кров та її компоненти:
- При переливанні — збудник може бути присутнім в донорській плазмі, крові, тромбоцитарної маси. При переливанні ризик зараження досягає 90%. Імуноглобуліни не містять вірус, оскільки вони піддаються повній обробці на предмет сторонніх агентів.
- При використанні шприців, голок та інших пристосувань спільного споживання (момент наркоманії).
- Інфікування малюка при контакті з кров'ю матері в період ембріонального розвитку або при проході по родових шляхах.
- У процесі трансплантації органу або тканини.
від матері до дитини
Три способи передачі вірусу імунодефіциту від матері до малюка:
- в період внутрішньоутробного розвитку;
- в період родової діяльності;
- під час годування грудьми.
Згідно зі статистикою, ризик народження хворої дитини від інфікованої матері дорівнює 30%. Внутрішньоутробне зараження наздоганяє кожного десятого малюка, при пологах ВІЛ передається кожному восьмому. Період годування грудьми стає фатальним для кожного десятого. 65-70% дітей залишаються здоровими.
Діагноз «ВІЛ-інфекція» ставиться дитині після трирічного віку. До цього періоду в крові малюка залишаються материнські антитіла до вірусу, а після трьох років вони зникають. У разі наявності зараження організм дитини відповідає виробленням власних антитіл. Якщо в подальшому антитіла визначаються, то дитина вважається носієм вірусу, в разі відсутності — ВІЛ-негативним людиною.
Фактори-провокатори
Існує ряд факторів, які підвищують ризик зараження:
- вірусний статус матері — концентрація вірусу піхвових і крові;
- наявність симптоматики захворювання;
- соціальний статус жінки;
- кількість вагітностей (згідно зі статистикою, ризик інфікування підвищується з кожним наступною вагітністю);
- недоношеність дитини;
- ускладнення і родові травми;
- запальні процеси родових шляхів.
артіфіціальной шлях
Це штучний спосіб передачі за допомогою хірургічного або будь-якого іншого впливу, що супроводжується пошкодженням цілісності шкірних покривів і слизових оболонок. У сфері медицини це стосується використання ін'єкцій, хірургічних втручань. Сюди відносять і використання інструментів в умовах перукарень, стоматологий, тату-салонів.
Який відсоток може заразитися ВІЛ-інфекцією таким шляхом? Для пацієнта можливість інфікування становить близько 1%. Такий же ризик зараження існує для медичного персоналу.
Інші шляхи передачі
На питання про те, як можна заразитися ВІЛ-інфекцією в побуті, більшість відповідають, що це не представляє можливості. Однак існує ряд ситуацій, що підвищують можливість передачі вірусу від хворої людини до здорової:
- спільне використання колючо-ріжучих предметів;
- аналогічне застосування бритвених приладів;
- контакт шкіри, що має мікротріщини і пошкодження, з біологічними рідинами інфікованого.

Як можна заразитися
Вірус імунодефіциту не передається:
- при чханні і кашлі;
- при потиску рук;
- через поцілунки і обійми;
- при вживанні їжі і пиття з спільних ємностей;
- при відвідуванні бань, басейнів і саун.
Патологічна концентрація вірусу міститься в тих біологічних рідинах, які мають в складі видиму або приховану кров. Пот, слина, мокротиння, сльози, сеча і фекалії, блювотні маси не містять такої кількості вірусу імунодефіциту, щоб існувала можливість інфікувати здорову людину.
Виживання ВІЛ в умовах зовнішнього середовища досить низька і позначається рівнем вірусного навантаження. Таким чином, збудник залишається заразним протягом декількох хвилин після того, як залишається поза організмом. Це пояснює низький ризик інфікування в побутових умовах.
Уреаплазма: інкубаційний період
Бактерії Ureaplasma urealyticum мешкають на слизовій статевих органів і можуть передаватися від зараженої людини здоровому при статевому контакті. Бактеріальна інфекція провокує уреаплазмоз: запальний процес у всіх органах сечостатевої системи. Слизова оболонка статевих органів має постійний склад бактерій і найпростіших, який називається мікрофлорою. У поняття мікрофлори входить вся сукупність мікроорганізмів, які населяють слизову. Існує дві категорії мікроорганізмів:
- Корисні, які виконують для людини будь-які важливі функції.
- Умовно-патогенні. Чи не приносять шкоди, але якщо імунітет слабшає, можуть розмножитися до такої кількості, яке викличе хвороба.
До умовно-патогенних відносяться і уреаплазми. Кожна друга здорова жінка має деяку кількість уреаплазм, але їх розмноження пригнічується за рахунок власного імунітету. Якщо в організмі жінки або чоловіки при аналізах виявляються уреаплазми — це не є показанням до якого-небудь спеціального лікування. Але при ослабленому імунітеті бактерії починають розмножуватися і викликати системні порушення в роботі сечостатевої системи.
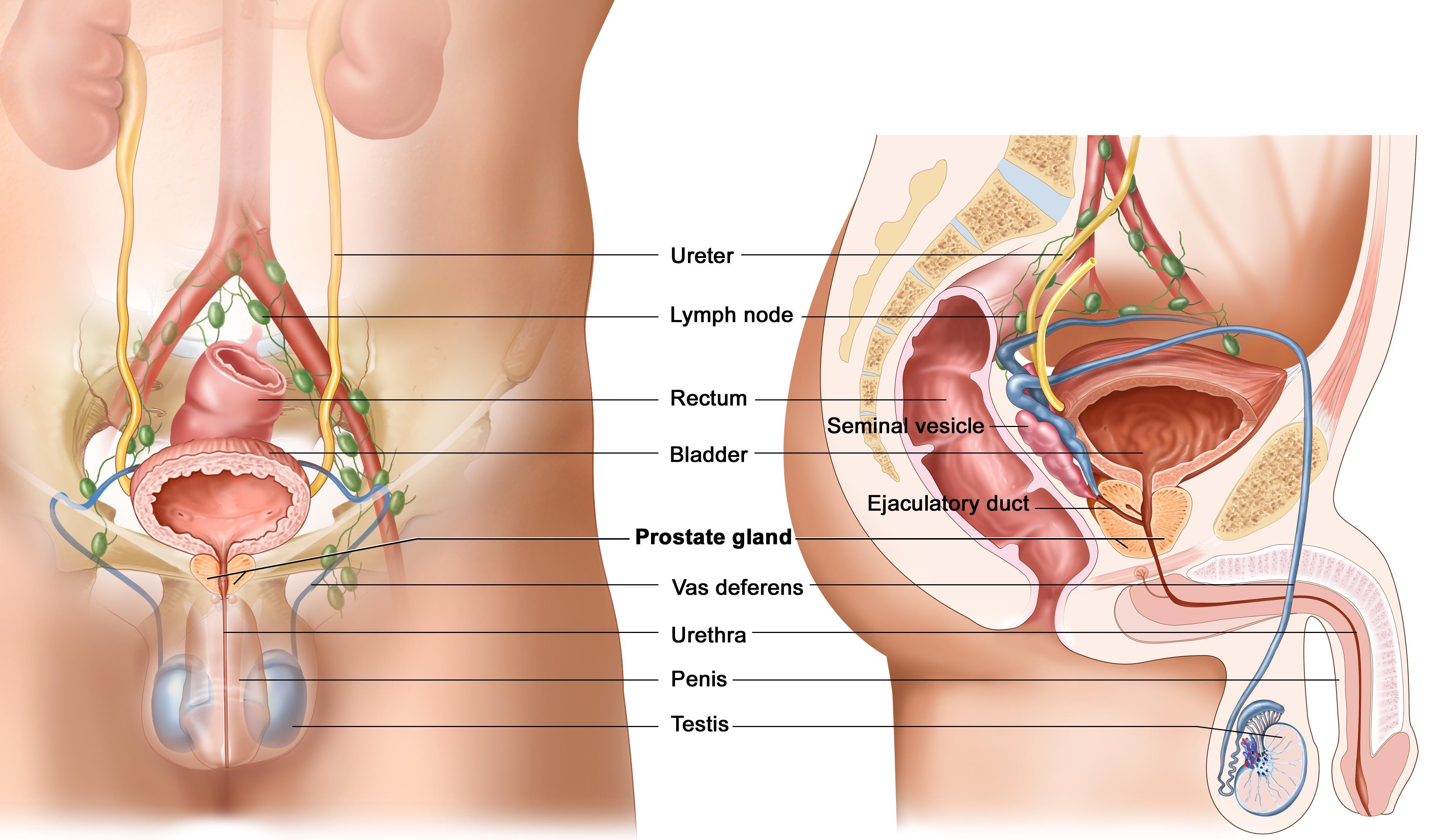
Що таке уреаплазма у чоловіків
Це запальний процес, викликаний придбаними бактеріями, який зачіпає :
- сечовипускальний канал;
- слизову сечового міхура;
- яєчка і їх придатки;
- передміхурову залозу.
Лікування уреплазмоза проводить уролог. Без своєчасного звернення до лікаря, пацієнту загрожує уретрит, цистит, простатит, безпліддя і епідидиміт, запалення придатків яєчка.
Поширення інфекції, симптоми, наслідки
Інкубаційний період, як правило, становить 3-5 тижнів, але може охоплювати період від 1 тижня до декількох місяців, і навіть років. Уреаплазма, інкубаційний період якої протікає без симптомів, може бути передана в цей час статевим партнерок.
Якщо чоловік має міцним імунітетом, його організм може знищити колонію бактерій, самостійно вилікуватися від уреаплазми. Якщо імунна система не може впоратися з інфекцією, проявляються симптоми уреплазми у чоловіків:
- незначне печіння в сечівнику:
- мізерні прозорі виділення з уретри;
- легкий дискомфорт в області простати;
- в рідкісних випадках температура підвищується до 37,5.
А потім, у міру поширення інфекції, починаються справжні неприємності:
- Уретрит, запалення сечовипускального каналу. Найбільш ймовірне наслідок уреаплазмоза, залишеного без лікування. Ознаки захворювання: печіння в уретрі, дискомфорт внизу живота, часті і непереборні позиви до спорожнення сечового міхура, хворобливе сечовипускання, білі або жовті виділення, можлива набряклість статевого члена. Уретрит може переходити в хронічну форму, мати важкі і затяжні загострення. При появі дискомфорту потрібно відразу ж звертатися до уролога.
- Цистит, запалення слизової сечового міхура. Виявляється сильними болями і печіння під час сечовипускання, неприємними відчуттями в промежині, підвищення температури, нетримання сечі, інтоксикація. При гангренозний формі циститу потрібна госпіталізація, в сечі з'являється кров, слиз, пацієнт відчуває різкий біль внизу живота. Лікуванням циститу займається уролог, а якщо інфекція поширилася на нирки — нефролог.
- Простатит, запалення передміхурової залози. У перспективі може викликати імпотенцію. Як проявляється? Хворобливість в мошонці, розлад еякуляції і ерекції, порушення сечовипускання.
- Епідідіміт, запалення придатків яєчка. При еякуляції пацієнт відчуває пекучий біль, мошонка набрякає, в спермі виявляється кров. Без лікування можливий інфаркт яєчок, відмирання тканин, безпліддя. Захворювання протікає важко, з підвищенням температури і масою неприємних відчуттів.
Діагностика захворювання
Розумні пацієнти звертаються до лікаря при перших ознаках уреаплазми. Нерозумні чекають, поки інфекція пошириться на всю сечостатеву систему. Для діагностики захворювання в урології використовується:
- Бактеріологічний посів. З уретри береться мазок, наноситься на ємність з живильним середовищем, мікроорганізми розвиваються, і можна ідентифікувати колонію Уреплазма.
- ПЛР, дослідження секрету передміхурової залози або мазка з уретри на ДНК збудника.
При плануванні вагітності обом партнерам потрібно здати аналізи на уреаплазму, щоб не передати інфекцію новонародженому. У ряді випадків уреаплазмоз можуть перешкоджати вагітності, тому лікування дозволяє усунути безпліддя.

Зараження уреаплазмою
уреаплазма у чоловіків лікується всього за 10-14 днів за допомогою антибіотиків. Урологи призначають засоби з вмістом тетрацикліну. Якщо колонія бактерій стійка до цього препарату, то старцюють препарати з азитроміцином або доксицикліном. Після курсу антибіотиків призначаються контрольні аналізи, щоб переконатися, що лікування пройшло успішно. Приймати курс антибіотиків потрібно одночасно з постійним статевим партнеркою, оскільки зараження відбувається тільки статевим шляхом. Щоб не отримати уреаплазму при випадковому статевому акті, слід протягом 2-х годин після контакту обробляти уретру і статевий член м'якими антисептиками (Мірамістин, Хлоргексидин).
Цей захід не є панацеєю, але дозволяє знизити ймовірність передачі інфекції. Кожна друга жінка має в складі мікрофлори піхви кілька уреаплазм, для жінок це не є патологією. Надійним захистом від уреаплазмоза служить власний міцний імунітет.
Контагіозний молюск: особливості сучасного лікування і профілактики у чоловіків
Контагіозний молюск — це вірусна інфекція, що вражає слизову оболонку і шкіру людини. Самі по собі освіти не загрожують життю хворого, але є джерелами зараження інших людей. Крім того, вид шишечок не надто естетичний. Контагіозний молюск у чоловіків вимагає ретельної диференціальної діагностики, що неможливо зробити в домашніх умовах. Про те, як визначається захворювання і якими методами можна від нього позбутися, читайте в статті. Також ви зможете подивитися фото і відео по темі.
Причини утворення шкірного молюска
Як ви вже дізналися, захворювання має вірусну природу. Всього лікарі виділяють 4 типи вірусу, які провокують появу контагіозний молюска:
- MCV-1;
- MCV-2;
- MCV-3;
- MCV-4.
Найбільшого поширення має вірус першого типу. Якщо зараження відбулося при статевому контакті, то мова йде про вірус MCV-2. Контагіозний молюск має вигляд висипань-вузликів, всередині яких знаходиться рідина. При терті шкіри, або інших пошкодженнях оболонка освіти пошкоджується, збудник проникає в зовнішнє середовище, передається іншим людям і розмножується.
Фактори зараження людини:
- безпосередній контакт чоловіка з хворою людиною;
- статевий акт;
- забруднені збудником побутові предмети, наприклад, рушник;
- купання в водоймах, якщо в воді присутній вірус.
Найчастіше захворювання зустрічається у маленьких хлопчиків, у віці від року до десяти років. Одним із супутніх факторів є порушення роботи імунної системи. Лікарі встановили, що у чоловіків, які перенесли раніше будь-яке інше захворювання, ризик заразитися контагіозний молюск зростає в 2-3 рази!
Симптоми контагіозний молюска
Інкубаційний період складає дві тижні чи кілька місяців. Тобто цей час контагіозний молюск ніяк не проявляє себе, що ускладнює розуміння причини захворювання. Далі вірус активізується і відбувається наступне.
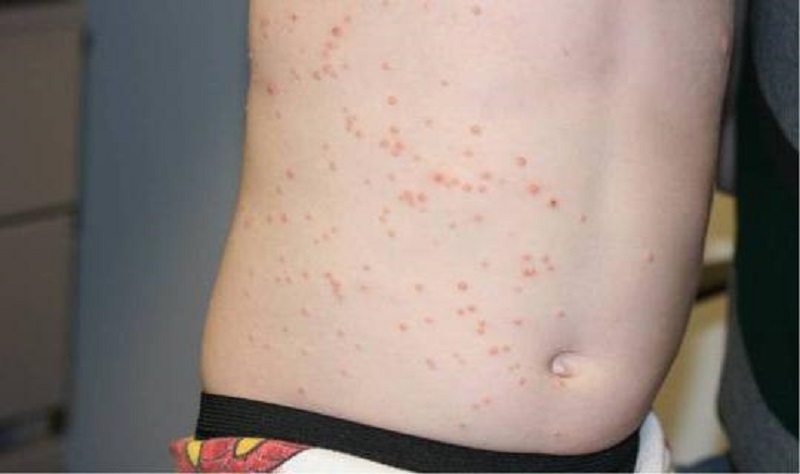
- На шкірі, часто біля статевих органів (в паху і на лобку), виникають невеликі вузлики білого або жовтого кольору.
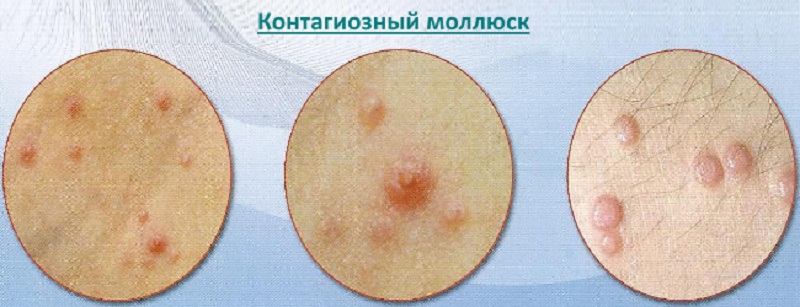
- Освіти швидко ростуть, досягають 5 мм, змінюють форму з плоскою на грушоподібної. Посередині вузла є поглиблення, вельми нагадує пупок. Це найбільш характерний симптом контагіозний молюска.
- Якщо на освіту натиснути — виділяється біла маса, творожистой консистенції.
Утворилися елементи найчастіше розташовуються окремо, не зливаються. У деяких випадках вузлики зливаються в один, розміром до двох сантиметрів. Ця форма називається гігантської. Якщо ж освіти з'являються на тонкій шкірі — лікарі кажуть про педікулярной формі.
Якщо у хворого чоловіка немає проблем з імунною системою, контагіозний молюск може пройти самостійно через кілька місяців або навіть років. Необізнані люди, часто, це «чудесне зцілення» приписують діям рецептів народної медицини.
Діагностика захворювання здійснюється на підставі мікроскопічного дослідження вмісту вузлика. Для цього лікар застосовує методи ПЛР і електронної мікроскопії.
Лікування контагіозного молюска у чоловіків
На сьогоднішній день немає ефективного медичного препарату, який впорався б із захворюванням. Дія лікарських речовин, включаючи різні мазі, направлено на усунення самих вузлів контагіозний молюска, але не на боротьбу з вірусом. Повністю вбити збудника неможливо. Всі методи спрямовані на боротьбу з проявами контагіозний молюска і на попередження його подальшого поширення по кожному покрову. Це, свого роду, умовно-патогенний вірус: він буде постійно перебувати на шкірі чоловіка і чекати слушного часу для активізації.
З медикаментозних засобів може застосовуватися оксолінова мазь. Правда, таке лікування буде виправданим для боротьби з шкірним молюском у дітей і підлітків. Дорослі чоловіки мають більш грубу шкіру, відповідно, і більш міцну оболонку вузлів. Тому застосування оксолінової мазі та інших медикаментозних засобів не буде ефективним.
Щоб впоратися з проблемою, проводяться маніпуляції з видалення утворилися вузлів. Рівень розвитку сучасної медицини дозволяє зробити це з мінімальними наслідками для пацієнта.
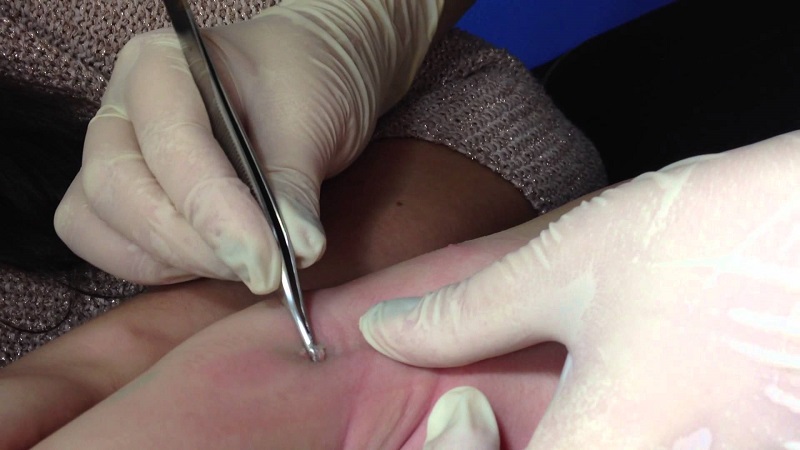
- Хірургічне видалення. Проводиться під дією місцевих анестетиків, тому не завдає чоловіки хворобливих відчуттів. Лікар обережно вискубує освіти за допомогою пінцета. Через час потрібно повторна операція: можуть з'явитися нові вузлики, правда, трохи меншого розміру.
- Кріодеструкція. На уражені ділянки шкіри пацієнта лікар впливає холодом. Перевагами перед хірургічним видаленням контагіозний молюска є абсолютна безболісність і мала тривалість сеансу — вузли видаляються буквально за пару хвилин.
- Електроліз. На молюска впливають електричним струмом високої частоти, завдяки чому освіту руйнується. Особливістю цього методу є швидке відновлення пошкоджених клітин шкіри.
- Вплив лазерним променем — оброблювану ділянку шкіри на глибині до 5 мм нагрівається. Підвищення температури призводить до загибелі вірусу, при цьому уражені клітини буквально випаровуються. Ефект від лазерного видалення шкірного молюска помітний вже після першої процедури.
У деяких випадках впоратися з проблемою можна припіканням вузлів йодом або перекисом водню. Однак, такий метод терапії пов'язаний з підвищеним ризиком травмування здорових ділянок шкіри хімічною речовиною. Тому подібне лікування застосовується дуже рідко.
Профілактика контагіозного молюска
Основним заходом профілактики захворювання є дотримання правил особистої гігієни:
- регулярна зміна постільної і натільної білизни;
- користування особистими предметами гігієни;
- ретельний душ після відвідування басейну або відкритих водойм.
Щоб не допустити передачу вірусу здоровому членам сім'ї, на час лікування необхідно ретельно дезінфікувати всі побутові предмети, особливо якщо вони загального користування (наприклад, пульт від телевізора). Під час лікування заборонені водні процедури, виключення — легкий душ.
Неприпустимо займатися самолікуванням, в тому числі і народними методами. Небезпека захворювання полягає в тому, що його можна сплутати з сифілісом. Тому, якщо у вас з'явилися вузли на шкірі незрозумілого походження — негайно зверніться до лікаря.
