 Гормональні збої діагностуються нерідко у сучасних жінок. Багато хто не зраджують цьому явищу належної уваги, і марно.
Гормональні збої діагностуються нерідко у сучасних жінок. Багато хто не зраджують цьому явищу належної уваги, і марно.
Адже порушення балансу гормонів в жіночому організмі тягне за собою серйозні патології, гінекологічні захворювання і проблеми з зачаттям.
Тому вкрай важливо вчасно виявити симптоми гормонального збою і вжити відповідних заходів.
Причини гормонального збою
Головними факторами ризику проблем з гормонами є:
- наявність ендокринних захворювань щитовидки , наднирників, підшлункової залози;
- інфекційні хвороби в анамнезі, як венерологічні (трихомоніаз, хламідіоз, гонорея, уреаплазмоз та ін.), Так і не мають відношення до статевій сфері (ангіни і бронхіти в дитинстві, часті ГРЗ, ускладнений грип і т. П.);
- вроджені дефекти гормональної системи, які починають проявлятися, як правило, тільки до 14-16 років;
- сильні стреси, переживання — все це вкрай негативно впливає на вироблення жіночих гормонів;
- хірургічні операції внутрішніх репродуктивних органів, зокрема, штучне переривання вагітності;
- деякі жіночі недуги — міома матки, полікістоз яєчників, кіста грудей і ін.

Імовірність появи гормонального збою у жінок навіть без наявності вищевикладених чинників підвищується в деякі періоди життя, що супроводжуються з гормональної перебудовою , статеве дозрівання, вагітність і лактація, клімактеричний період.
Ознаки недуги
Гормональні порушення проявляються у жінок по-різному в залежності від віку , але існують і загальні ознаки, які точно повинні насторожити:
- Нестабільний менструальний цикл. Помітні відхилення в часі настання «критичних днів» і великі проміжки між ними практично завжди вказують на проблеми з гормонами;
- Збільшення ваги без очевидних причин. Відхилення стрілки ваг вправо при колишньому режимі харчування і рухової активності рідко відбувається просто так; виною всьому — гормони;
- Перепади настрою і підвищена нервозність. Гормони, як відомо, багато в чому впливають на настрій жінок, і перебої в гормональній системі завжди відображаються на психоемоційної сфері неадекватним чином;
- Різке зниження статевого потягу, дискомфорт під час статевого акту;
- періодичні головні болі;
- Проблеми зі сном, постійна втома і розбитість;
- Випадання волосся на голові;
Пов'язано з підвищеним виробленням андрогенів (чоловічих гормонів) і зниженою — естрогенів .
Підвищена жирність шкіри. Сальні залози активізуються, коли «гормони пустують».
Які симптоми у жінок різного віку?
Отже, в чому ж особливість симптомів гормональних порушень у тому чи іншому віковому періоді жінки?
Розповімо вам про лікування растаженія зв'язок гомілкостопу: , дізнаємося симптоми.
Так, гормональний збій у дівчат-підлітків виражається відсутністю місячних у віці старше 15 років, або завжди нерегулярним циклом.
Також щось не в порядку з гормонами в цьому віковому періоді, якщо відзначається надмірна худоба (вага менше 45-48 кг), непропорційно довгі кінцівки при маленькому тулуб, нерозвиненість молочних залоз , відсутність волосся на тілі, або надмірне їх кількість.
 У репродуктивному періоді (18-40 років) симптоми гормонального збою теж дуже серйозні.
У репродуктивному періоді (18-40 років) симптоми гормонального збою теж дуже серйозні.
Найголовніша ознака порушення — проблеми з менструальним циклом — нерегулярність , дуже мізерні, рясні або тривалі місячні, сильний біль, виражений ПМС і кров'янисті виділення між менструаціями.
відзначаються відхилення в дітородної функції — неможливість зачати дитину, викидні.
І це проявляється колючими болями в нижній частині живота, мажучі виділеннями, загрозою мимовільного переривання вагітності , ускладненнями під час пологів.
А після народження малюка гормональний збій проявляється повільним відновленням, недостатньою лактацією і депресією.
У період клімаксу зміщення балансу гормонів виражається апатією, неуважністю, зниженням працездатності, безсонням, нічними «приливами» спека і нудоти.
як битсро вилікувати хворобу тріхіноміаз у жінок.
Хороші поради, ви дізнаєтеся як вилікувати бурсит колінного суглоба.
Починається загострення хронічних захворювань, часто наздоганяють напади болю в грудях, голові, скронях, ломота в суглобах.
Лікуємо правильно
Гормональний збій майже завжди ліквідується за допомогою замісної терапії — синтетичних або натуральних гормонів.
Часто призначаються кошти ціклодіон, мастодіон, клімадіон, цикл. Якщо гормональний збій викликаний якоюсь хворобою, то усувають першопричину і баланс гормонів поступово приходить в норму.
Іноді потрібне хірургічне втручання, наприклад, лапароскопія або видалення патологічних утворень в матці.
При незначних відхиленнях в роботі гормональної системи прийом синтетичних гормонів показаний не завжди, а зовсім молодим дівчатам і зовсім не рекомендується.
У такому випадку лікування відбувається гомеопатичними засобами і ліками на основі рослинних компонентів.
Призначає штучні гормони фахівець і в строгому дозуванні.
Нормалізація гормонального фону у жінок займає достатню тривалий час , але в переважній більшості випадків лікування проходить успішно, і баланс гормонів відновлюється , неприємні симптоми пропадають.
Відео-поради від лікарів
Хвороба трихомоніаз у жінок: перші симптоми. Причини і наслідки
 Серед захворювань сечостатевої системи одну з лідируючих позицій займає трихомоніаз — інфекція, викликана бактеріями виду trichomonas vaginallis.
Серед захворювань сечостатевої системи одну з лідируючих позицій займає трихомоніаз — інфекція, викликана бактеріями виду trichomonas vaginallis.
У жінок захворювання зустрічається здебільшого в репродуктивному віці і ведуть статеве життя. Мікроорганізм-збудник інфекції практично не виживає в зовнішньому середовищі, і основний шлях його перенесення — статевий. Вкрай рідко зараження може відбуватися через загальне рушник або мило.
Тому так важливо вчасно виявити захворювання і не допустити його поширення з подальшими ускладненнями.
Причини і симптоми
Передумовою до розвитку трихомоніазу є зниження кислотності в вагінальної мікрофлорі у жінок, що  сприяє активному розмноженню трихомонад .
сприяє активному розмноженню трихомонад .
У свою чергу кислотність знижується при частій зміні статевих партнерів, нехтування правилами особистої гігієни, а також в період вагітності у зв'язку з гормональною перебудовою.
При попаданні на слизову оболонку репродуктивних органів трихомонади виділяють особливі речовини для закріплення і розщеплюють поверхневі клітини слизової.
У відповідь відбувається запалення, яке проявляє себе такими симптомами:
- печіння і свербіж в області геніталій;
- пінисті виділення з піхви, що володіють неприємним запахом;
- збільшення місцевої температури;
- болю під час сечовипускання;
- дискомфорт під час статевого акту, при запущеній хворобі — різкий біль.
Однак, за цей час мікроорганізми встигають значно розмножитися і нанести шкоду. Виявлення хоча б двох з вищезазначених симптомів — вагомий привід звернутися до гінеколога.
Ознаки хвороби
Хвороба діагностується на прийомі у лікаря після огляду за характерними ознаками:
- набряки і почервоніння зовнішніх статевих органів;
- розпушення і набряк стінок піхви;
- дрібні крововиливи і мікроскопічні ранки;
- запалення шийки матки (НЕ завжди).
Для постановки остаточного діагнозу проводиться аналіз мазка з піхви під мікроскопом, або бактеріологічний метод, що відрізняється більшою точністю.
Наслідки хвороби
 З одного боку, ця хвороба — цілком невинна з венерологічних, що передаються статевим шляхом, а з іншого — при неправильному або запізнілому лікуванні може призводити до серйозніших і небезпечних захворювань, і на думку деяких лікарів, навіть онкологічним .
З одного боку, ця хвороба — цілком невинна з венерологічних, що передаються статевим шляхом, а з іншого — при неправильному або запізнілому лікуванні може призводити до серйозніших і небезпечних захворювань, і на думку деяких лікарів, навіть онкологічним .
В будь-якому випадку, трихомоніаз — НЕ дріб'язкова болячка, і іноді його наслідки можуть бути вкрай негативні для жінок: наприклад, безпліддя, ускладнена вагітність і високий ризик інфікування дитини під час пологів.
Розповімо вам про лікування струсу головного мозку: , дізнаємося симптоми.
При цьому трихомоніаз в хронічній формі не має симптомів і просто непомітний.
Препарати для лікування
Терапія трихомоніазу обов'язково повинна проводитися у обох партнерів, інакше не принесе успішних результатів, і зараження відбудеться повторно. Протягом всього періоду лікування слід утримуватися від статевих контактів.
Найпопулярнішими препаратами для позбавлення від трихомоніазу є Метронидазол (Трихопол) і Тинідазол. Дозування і частоту прийому таблеток встановлює лікар-гінеколог в кожному індивідуальному випадку. Однак, основних схем лікування може бути дві;
Далі виключити вживання алкогольних напоїв на добу і відмовитися від статевого життя на один тиждень.
Приймати Трихопол вранці і ввечері по 500 мг протягом тижня. Утримання при цьому має тривати два тижні.
Якщо лікування не справила належного ефекту, то препарат замінюється іншим. Але складності з повторним лікуванням виникають не більше, ніж в 5% випадків.
Місцеве лікування трихомоніазу у жінок може бути тільки додатковим до основного. Зазвичай призначаються вагінальні свічки Клотримазол, Орнісіл або Макмірол, супозиторії Прапори.
Досить ефективний вагінальний гель Метрогил . За 5 грам гелю вводять всередину два раз в день. Курс лікування — 5 днів. 
Відносно недавно існує вакцина для жінок Солкотриховак , яка підвищує імунітет і нормалізує мікрофлору піхви у пацієнток, які перенесли трихомоніаз або є носіями захворювання.
Вакцину роблять два рази з проміжком в 14 днів. Захисна сила вакцини діє протягом одного року.
Відсутність хвороботворних мікроорганізмів свідчить про лікування. Але організм не виробляє імунітет до інфекції, тому ніщо не виключає повторне поява трихомоніазу.
про причини і лікуванні шкірного недуги фурункулеза.
Хороші поради, ви дізнаєтеся як вилікувати розтягнення зв'язок гомілкостопу.
Для попередження цього неприємного захворювання потрібно всього лише впевненість у здоров'ї статевого партнера, уникнення випадкових незахищених зв'язків і регулярне відвідування гінеколога навіть при відсутності скарг і симптомів.
Відео-поради від лікарів
Уреаплазма у жінок методи з способи лікування.
 Уреаплазма відноситься до умовно-патогенних мікроорганізмів і наявна в мікрофлорі репродуктивних органів приблизно у 60% жінок, що є нормою. Тому при виявленні цих бактерій в організмі за результатами аналізів, але без симптомів захворювання лікування не призначається.
Уреаплазма відноситься до умовно-патогенних мікроорганізмів і наявна в мікрофлорі репродуктивних органів приблизно у 60% жінок, що є нормою. Тому при виявленні цих бактерій в організмі за результатами аналізів, але без симптомів захворювання лікування не призначається.
Лише за певних обставин, пов'язаних зі зниженням імунітету, уреаплазма збільшує свою чисельність і стає потенційно небезпечною, викликаючи патологічні процеси — так розвивається уреаплазмоз.
Заразитися може також дитина від інфікованої матері в процесі пологів. Імовірність передачі інфекції побутовим шляхом вкрай мала, але можлива при користуванні спільними предметами гігієни.
Розпізнати уреаплазмоз у жінок з одним симптомів практично неможливо, так як болі внизу живота, печіння при сечовипусканні і слизові виділення з піхви характерні для більшості сечостатевих інфекцій.
Діагностується захворювання за результатами посіву мазка на живильне середовище за допомогою лабораторного дослідження.
Загальні принципи лікування
До лікування уреаплазмоза варто підходити з усією серйозністю і відповідальністю і виключити самолікування. Спеціаліст призначає препарати і процедури тільки після точного підтвердження діагнозу.
При цьому терапевтичний курс необхідно проходити обом партнерам, щоб виключити повторне зараження.
Лікування уреаплазми у жінок завжди здійснюється комплексно і включає в себе:
- використання препаратів місцевого застосування;
- прийом антибіотиків і еубіотиків;
- дотримання дієти;
- прийом іммунноукрепляющіх препаратів.
В середньому курс терапії уреаплазмоза триває близько 2 тижнів. Важливо в цей період правильно харчуватися — виключити алкогольні напої, соління, маринади і будь-які гострі і важкі страви, віддати перевагу корисним продуктам. Захворювання обов'язково лікують і під час вагітності, але строго після 22 тижня. 
Призначає антибіотики і місцеві препарати фахівець для придушення діяльності патогенних бактерій уреаплазм. Рекомендовану дозу і тривалість прийому слід точно дотримуватися і не припиняти використання препаратів після зникнення симптомів.
Спільно з антибактеріальними ліками застосовуються еубіотики — допоміжні речовини для відновлення нормальної мікрофлори статевих органів і кишечника, на яку, як відомо, антибіотики впливають негативно.
Крім прийому призначених лікарем засобів рекомендується приймати вітаміни, включити в режим дня помірні фізичні навантаження і відмовитися від шкідливих звичок. Тобто природні іммунностімулятори як ніколи актуальні.
Препарати для лікування: антибіотики та імуномодулятори
Для знищення патогенних уреаплазм підходять антибіотики наступних груп:
- макроліди (Вільпрафен, сумамед, кларитроміцин);
- тетрациклін (доксициклін, оксіціклін);
- фторхінолони (авелокс, таріцін).
 Дані про ці кошти отримані після численних досліджень і в переважній більшості випадків дані антибіотики згубно діють на шкідливі бактерії виду ureplazm.
Дані про ці кошти отримані після численних досліджень і в переважній більшості випадків дані антибіотики згубно діють на шкідливі бактерії виду ureplazm.
дуже рідко деякі види бактерій не чутливі до препаратів, і тоді результат лікування залежить від імунітету пацієнта. Якщо лікування розпочато вчасно і хвороба ще не запущена, то призначається один антибіотик за схемою, зображеної в інструкції.
Дізнаємося про , обговоримо симптоми даного захворювання.
Розповімо вам про лікування синовіту колінного суглоба: , дізнаємося причини появи даного захворювання.
Курс лікування зазвичай не перевищує 10-14 днів, але ніяк не менше 5 днів. При ускладненому або хронічному уреаплазмозі показано комбінування двох-трьох антибактеріальних препаратів. Наприклад, в перший тиждень призначається засіб з групи макролідів, а в другу — фторхінолонів . Після курсу обов'язково проходження лабораторного контролю і здача аналізів.
Використовують його спільно з прийомом антибіотиків на 1 , 2, 3, 8, 9 і 10 день терапевтичного курсу. Додатково можуть прописуватися настоянка електроукокка, декаріс, тималін, пантокрин, метилурацил . Для підтримки мікрофлори — суміші з корисними бактеріями: хилак форте, біфідумбактерин, лактобактерин. Для підтримки нормального функціонування печінки — ессенціале, метіонін, Овесол .
Лікуємося препаратами місцевого застосування
Засоби місцевого впливу використовуються в комплексній терапії уреаплазмоза як допоміжний елемент. Вони добре усувають неприємні прояви хвороби і практично не мають побічні ефекти. Найпопулярнішими препаратами для лікування уреаплазми у жінок є Генферон і Гексикон .
Генферон є свічки з противірусною і антибактеріальним ефектом, додатково зміцнюють імунітет. Активні речовини препарату знімають запалення, активізують вироблення иммунноглобулинов і руйнують ядра уреаплазм.
Генферон сприяє зменшенню клінічних симптомів — різі, печіння і больових відчуттів. Свічки ставлять два рази на добу протягом півтора тижнів. При хронічному уреаплазмозі період застосування може бути збільшений за рекомендацією лікаря.
Розповімо вам як вилікувати , обговоримо різні варіанти лікування.
про те як вилікувати дисциркуляторную енцефалопатіюголовного мозку.
Хороші поради, ви дізнаєтеся як вилікувати хвороба трихомоніаз у чоловіків.
Гексикон містить активну речовину антисептичний дії. Свічки руйнівно впливають на уреаплазму, при цьому не зачіпаючи корисні бактерії вагінальної мікрофлори. Досить вводити по одній свічці на ніч протягом тижня для повного позбавлення від хвороби.
Гексикон дозволений до використання в період вагітності і лактації. Профілактика уреаплазмоза у жінок зовсім скрутна: слід регулярно вживати заходів щодо зміцнення імунітету, уникати статевих зв'язків з випадковими партнерами і регулярно перевірятися у гінеколога.
Відео-поради від лікарів
Захворювання дифузійної фібріозно-кістозною мастопатією. Які ознаки у захворювання?
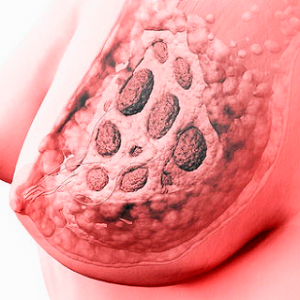 Серед патологій молочних залоз доброякісного виду найчастіше діагностується мастопатія .
Серед патологій молочних залоз доброякісного виду найчастіше діагностується мастопатія .
Підрозділяється хвороба на дифузну і вузлову, перший вид в свою чергу має особливу форму — фибриозно-кістозна, при якій відбувається розростання сполучних і залізистих тканин грудей з переважанням кіст.
Сама по собі фибриозно-кістозна мастопатія не представляє великої небезпеки, але приносить чималий дискомфорт і ускладнює діагностику раку молочної залози на ранньому етапі.
Імовірність розвитку захворювання приблизно однакова в репродуктивному віці і після настання менопаузи.
Однак, фибриозно-кістозна форма патології частіше зустрічається у жінок 25-40 років, і практично завжди буває двосторонньою.
Деякі фахівці розглядають мастопатію як фактор ризику розвитку онкологічних захворювань, але при легкої і помірної ступеня розростання тканин ймовірність подібних ускладнень не перевищує 1%.
Причини патології
Головна причина виникнення будь-якого виду мастопатії, в тому числі дифузно-кістозної, полягає в тривалому дисбалансі гормонів в організмі жінки тривалістю близько двох років і довше. Відомі також фактори, що провокують появу недуги:
- хвороби ендокринної системи;
- кілька абортів в анамнезі;
- пізні перші пологи (після 35 років);
- відмова від грудного вигодовування;
- наявність «жіночих» захворювань;
- травмування молочних залоз, навіть незначне;
- часте вплив на груди прямих сонячних променів або штучного світла в солярії;
- нерегулярне статеве життя, або її відсутність.
Ризикують захворіти на мастопатію також ті жінки, які часто піддаються стресам і психоемоційним перевантажень навантажень — це порушує гормональний фон.
Непрямими факторами може бути наявність ожиріння, цукрового діабету або хронічного гепатиту.
Ознаки патології
Запідозрити мастопатію нескладно, і найхарактерніший симптом її появи — невелике ущільнення в грудях, яке 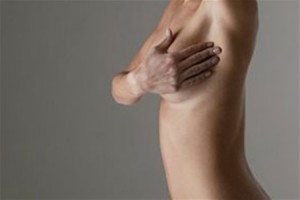 виявляється при тому, що промацує. У другій половині менструального циклу «кулька» в молочній залозі може стати болючим, бути присутнім тягнуть болі, іноді печіння.
виявляється при тому, що промацує. У другій половині менструального циклу «кулька» в молочній залозі може стати болючим, бути присутнім тягнуть болі, іноді печіння.
Ознаки дифузної фибриозно-кістозної мастопатії досить виражені, щоб звернути на них увагу і вчасно звернутися за лікарською допомогою:
- Збільшення обсягу молочної залози, особливо помітне в одній частині. Пов'язано з застоєм кровотоку і набряками сполучних тканин;
- Будь-які виділення із сосків — прозорі, зеленуваті, білясті, коричневі або кров'янисті;
- Відчуття тяжкості в грудях;
- збільшення лімфовузлів в області пахв;
- Біль, що віддає в пахвові западини і лопатки;
- Нервозність, головний біль, дискомфорт у животі (не завжди).
Мастопатія з переважанням кіст не завжди визначається при пальпації. Проте регулярна самодіагностика точно не буде зайвою, а профілактичні відвідини мамолога раз в декілька років — практично обов'язкова процедура для жінок старше 30-35 років.
Діагностика
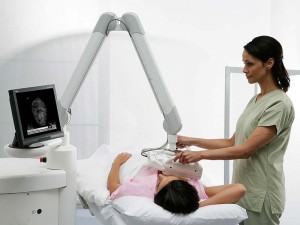 При виявленні перших ознак мастопатії звернення до лікаря і негайне лікування дає гарантію того, що хвороба буде повністю переможена .
При виявленні перших ознак мастопатії звернення до лікаря і негайне лікування дає гарантію того, що хвороба буде повністю переможена .
Після опитування пацієнтки, збору анамнезу, пальпації призначається ряд обстежень для підтвердження і діагнозу і з'ясування форми і ступеня дифузійної мастопатії.
Проводиться УЗД молочних залоз і мамограма , що дозволяє виявити утворилися кісти і вогнища запалення. Для встановлення точного характеру захворювання досліджується мазок з соска (якщо є виділення з грудей).
Дізнаємося як , обговоримо причини даної хвороби.
Розповімо вам про лікування хвороби трихомоніаз у чоловіків: , дізнаємося причини появи даного захворювання, а так само симптоми хвороби.
Додатково пацієнтці слід пройти консультації ендокринолога і здати кров на гормони — це допоможе у встановленні причини захворювання.
Лікування хвороби
Доброякісний процес дифузійної мастопатії підлягає лікуванню медикаментами. Хірургічне втручання здійснюється, тільки якщо виявлені злоякісні утворення.
Ефективно поєднання фармакологічних препаратів і засобів, виготовлених на основі рослинних компонентів, гормонального і негормонального методу.
Призначаються гормони в невеликих дозах і усувають симптоми захворювання в перші місяці лікування. Найчастіше мастопатію лікують тамоксифеном, утрожестаном, Дюфастоном, лівіалом (призначають женщінан в період менопаузи).
А з коштів місцевого застосування — Прожестожель. Це гель, в складі якого переважають натуральні компоненти.
 Негормональна частина терапії включає в себе прийом вітамінів А, Е, В, С, РР, фітопрепаратів та проходження оздоровчої дієти.
Негормональна частина терапії включає в себе прийом вітамінів А, Е, В, С, РР, фітопрепаратів та проходження оздоровчої дієти.
Часто пацієнткам прописуються седативні засоби, наприклад, валеріана і собача кропива і з тонізуючим ефектом — настоянка елеутерококу та женьшеню.
Дифузну фибриозно-кістозна мастопатію успішно лікують Фітолон — ліки містять екстракт бурих водоростей, спирт і сприяє розсмоктуванню кіст і ущільнень в тканинах грудей.
мастодинії є розчином на спирту з екстрактами цикламена і тигровій лілії. Препарат знімає набряки молочних залоз, зменшує больові прояви захворювання.
Розповімо вам як вилікувати , обговоримо симптоми хвороби.
про те як безслідно вилікувати уреаплазму у жінок.
Хороші поради, ви дізнаєтеся як вилікувати цистит за допомогою антибіотиків.
Правильно харчування — важливий пункт терапії дифузійної мастопатії. Пацієнткам з таким діагнозом рекомендується дієта, збагачена клітковиною (міститься в овочах, фруктах, злакових культурах) і виключає вживання чорної кави, какао, шоколаду, чаю, алкоголю.
Відео-поради від лікарів
Лікування хламідії у жінок. За якими симптомами виявити зараження цією хворобою?
 Хламідії — це грамнегативнібактерії , що є патогенними для людини і відсутні в нормі в організмі.
Хламідії — це грамнегативнібактерії , що є патогенними для людини і відсутні в нормі в організмі.
Вражають хламідії сечостатеву , серцево-судинну і дихальну систему, але виявити їх наявність зовсім не просто через відсутність чітко вираженої симптоматики при хламідіозі.
Головний спосіб передачі хламідной інфекції — статевої, і найбільш поширена хвороба серед сексуально активного населення у віці 16-45 років. Ймовірна також передача хламідій через загальне рушник або білизну і від матері до дитини під час пологів.
За якими симптомами виявити хламідії?
Після зараження патогенні бактерії не відразу видають свою присутність: інкубаційний період може тривати від 2 тижнів до 1 місяця. Все починається з потрапляння бактерій на слизові.
Потім хламідії починають впроваджуватися всередину клітин, і при настанні сприятливих для них умов активно розмножуються, а клітини, «прихистили» їх, відмирають. Після відбувається процес виходу хламідій в простір між клітинами і зараження нових здорових клітин.
Так розвивається запалення і порушення цілісності покриву слизових  оболонок.
оболонок.
Підступність хламідіозу полягає в тому, що у майже 70% відсотків жінок він протікає безсимптомно і виявити його (точніше, виявити підозру на хворобу) можливо лише після забору мазка на аналіз після відвідування гінеколога .
Деякі симптоми все ж можуть вказувати з великою часткою ймовірності на наявність хламідій у жінки:
рідкі безбарвні виділення зі статевих шляхів, що з'являються постійно;
- слабка біль і різь внизу живота і в області внутрішніх репродуктивних органів;
- відчуття печіння при сечовипусканні;
- кров'янисті виділення між менструаціями;
- незначне підвищення температури, зниження працездатності.
Вчасно виявлений хламідіоз дозволяє успішно вилікувати його і не допустити розвитку ускладнень .
Однак, перед призначенням лікування важливо з 100% -вою точністю діагностувати захворювання.
Діагностика захворювання
Після виявлення ознак інфекції в ході дослідження анамнезу і огляду пацієнтки призначається комплексне обстеження, яке включає в себе:
- загальний аналіз крові та сечі;
- мазок — бактеріологічний аналіз виділень з піхви ;
- посів на виявлення чутливості антибіотика до шкідливим бактеріям;
- ПЛР-діагностику — мазок з хворого ділянки слизових.
Наявність хламідій у жінок підтверджується присутністю в крові тел до цих бактеріям , а самі збудники хвороби є в мазку, взятому з ураженої області.
посів дозволяє виявити решту мікрофлору і провести аналіз чутливості до антибіотиків.
Якими медикаментами можна вилікувати цю хворобу?
Принципи лікування хламідіозу практично ті ж самі , що і при багатьох інших статевих інфекціях.
Приймати лікувальні препарати необхідно і жінці, і її чоловікові (партнеру) і в період проходження терапевтичного курсу виключити статеві контакти. 
Коригування харчування — важлива умова успішного позбавлення від захворювання .
Провокують зростання і розмноження патогенних мікроорганізмів спиртні напої, молочні продукти і гострі спеції, тому на час лікування їх слід викреслити з меню.
Основа терапії хламідіозу — антибіотики .
Призначаються препарати широкого кола дії з груп макролідів і фторхінолонів — наприклад, сульфаніламіди, тетрациклін, азитроміцин, пеніцилін.
У складних випадках використовується один з бактеріофагів — коліфаги, стафілококовий, або протейний.
Розповімо вам про лікування хвороби трихомоніаз у жінок: , дізнаємося симптоми.
Паралельно з антибіотиками зазвичай вживаються пробіотики для підтримки правильної вагінальної та кишкової мікрофлори — лактобактерин, ріофлора, ацефін, імунно і т. п.
За необхідності призначаються протигрибкові засоби ( флюконазол, піміафуцін, ністанін) і ферменти (панкреатин, мезим).
Зміцнення імунітету обов'язково при лікуванні хламид . З цією метою прописуються різні імуностимулюючі засоби — наприклад, циклоферон або віферон.
Рекомендується пити настоянку електроукокка, відвари трав, які мають протизапальну дію (ромашка, шавлія, календула, листя брусниці і др.)
Як вилікувати хламідії народними засобами?
Засоби народної медицини для лікування хламідіозу можуть бути лише допоміжним, але ніяк не основним засобом. Зате натуральні ліки добре усувають запалення і знижують вираженість симптомів .
Настоянка календули готується так: на 50 грам сухих подрібнених квіток знадобиться півлітра спирту.
Залишити посудину з настойкою на два тижні в затемненому місці і періодично струшувати.
Потім настоянку потрібно розбавити водою, причому води повинно бути в 10 разів менше і робити спринцювання.
Часник — теж непоганий помічник у боротьбі із захворюванням. 5-6 зубчиків часнику нарізати і залити холодною водою в кількості 1 стакан.
як швидко вилікувати бурсит колінного суглоба.
Хороші поради, ви дізнаєтеся про симптоми гормонального збою у жінок.
Через 12 годин віджати часник і процідити настоянку. Використовувати для спринцювань або як засіб для просочення тампона.
2 столові ложки стебел петрушки потрібно залити 500 грамами води, кип'ятити 5 хвилин. Потім наполягати протягом 25 хвилин, зцідити і пити 4 рази на добу протягом півтора тижнів.
Довгий лікування, слабка симптоматика і ймовірні ускладнення хламідіозу роблять профілактичні заходи ще більш значущими. Попередити недуга нескладно, а лікувати досить важко.
Тому простіше мати впевненість у здоров'ї статевого партнера, виключити випадкові зв'язки і ставитися зі здоровою педантичністю до особистої гігієни — мати окремий рушник і інші особисті речі, не дозволяти користуватися ними і т.д.
Відео-поради від лікарів
Кіста яєчника являє собою доброякісне утворення, порожнє всередині. Зустрічається переважно у жінок репродуктивного віку, а й іноді може з'явитися вже
Серед найбільш часто діагностуються онкологічних захворювань у жінок відзначається рак шийки матки. Хвороба характеризується злоякісною пухлиною в області шийки матки,
Період вагітності характеризується регулярними походами в поліклініку для здачі різноманітних аналізів. Велика частина досліджень проводиться на підставі вивчення крові. Одним
Як визначити збільшення яєчників у жінок? Причини виникнення захворювання
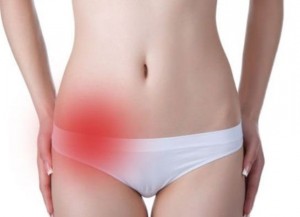 Збільшення яєчників саме по собі не є захворюванням. Швидше, це сигнал, що повідомляє жінці про те, що в організмі не все в порядку. Як правило, на ранніх стадіях збільшення одного або обох яєчників можна помітити тільки на УЗД.
Збільшення яєчників саме по собі не є захворюванням. Швидше, це сигнал, що повідомляє жінці про те, що в організмі не все в порядку. Як правило, на ранніх стадіях збільшення одного або обох яєчників можна помітити тільки на УЗД.
Якщо жінка вчасно не помітила аномалії, а органи стають більше і більше, то незабаром визначити їх збільшення зможе гінеколог на огляді без спеціальної апаратури.
Для того, щоб не пропустити слушний час для лікування хвороби, варто уважно прислухатися до власного організму і звертати увагу на різні нездужання, якщо вони мають місце бути.
Симптоми
 Для того, щоб вчасно помітити тенденцію до збільшення яєчників, варто звернути увагу на наявність наступних симптомів:
Для того, щоб вчасно помітити тенденцію до збільшення яєчників, варто звернути увагу на наявність наступних симптомів:
- підвищена стомлюваність;
- кровотечі в середині циклу ;
- тягнуть болі внизу живота;
- болю в районі спини;
- біль під час інтимної близькості;
- рясні щоденні виділення.
Лікування
 Багато в чому тактика лікування збільшення яєчників залежить від форми, в якій протікає захворювання. З огляду на велику можливість наявності інфекції, в ряді випадків застосовуються антибіотики, допоміжними заходами можна вважати використання імуномодулюючих засобів і фітотерапії.
Багато в чому тактика лікування збільшення яєчників залежить від форми, в якій протікає захворювання. З огляду на велику можливість наявності інфекції, в ряді випадків застосовуються антибіотики, допоміжними заходами можна вважати використання імуномодулюючих засобів і фітотерапії.
Наприклад, при хронічній формі допомагають теплі ванночки з відварами таких трав, як ромашка лікарська і деревій.
Прогноз лікування збільшених яєчників може бути дуже сприятливим, якщо жінка звернулася вчасно за допомогою. Вважається, що гостру форму вилікувати буває набагато легше, ніж хронічну.
З цієї причини необхідно помічати такі симптоми, як, наприклад, болю до і після менструацій. Останні також можуть свідчити про запальний процес, який йде в організмі жінки.
Причини
 Причини збільшення яєчників можуть бути різними. Розглянемо основні з них:
Причини збільшення яєчників можуть бути різними. Розглянемо основні з них:
- інфекційне захворювання сечостатевої сфери;
- полікістоз яєчників;
- онкологічне захворювання;
- збій гормонального фону.
Як правило, по результатами спеціальних обстежень лікар може визначити, які мікроорганізми стали винні в тому, що яєчники істотно змінили свій розмір. Це стосується випадків, коли мова йде про інфекційну природу хвороби.
Часто патологія може з'являтися при таких недугах, як молочниця, гонорея, нерідко провокують її стафілококи, ентерококи та інші збудники. У такому варіанті необхідно, зрозуміло, спочатку вилікувати першопричину.
Яєчники можуть збільшуватися в певні фази менструального циклу. Така зміна є тимчасовим і вважається нормою. Зустрічаються випадки, коли появи однієї або (частіше) кількох кіст на яєчниках збільшує розмір останніх. У цьому випадку потрібно визначити тип кісти і вибрати оптимальний варіант лікування.
Нерідко жінку, у якої виявлені збільшені яєчники , відправляють здавати аналізи на гормони. Це виправдано, оскільки нерідко саме недостатня функція щитовидної залози стає відповідальною за небажаний ріст цих органів малого таза.
Найбільш небажаним і викликає побоювання діагнозом є розвиток недоброякісної пухлини. У цій ситуації успіх і ефективність лікування багато в чому будуть залежати від того, наскільки швидко, грамотно і своєчасно поставлений діагноз .
Народні засоби
Як вже описано вище, нерідко зняти больові відчуття і зменшити запальний процес нерідко допомагають ванночки з чистотілу і ромашки аптечної. Також можна заварювати трави даних рослин як чаї і випивати по третині склянки тричі на день.
У період менопаузи
 Менопауза це стан, який передує, як правило, на кілька років, періоду серйозних вікових змін в жіночому організмі або, простіше кажучи, клімаксу. У цей час менструації можуть ставати нерегулярними, занадто рясними, хворобливими. У такій ситуації збільшення яєчників каже, в першу чергу, про гормональні зрушення.
Менопауза це стан, який передує, як правило, на кілька років, періоду серйозних вікових змін в жіночому організмі або, простіше кажучи, клімаксу. У цей час менструації можуть ставати нерегулярними, занадто рясними, хворобливими. У такій ситуації збільшення яєчників каже, в першу чергу, про гормональні зрушення.
У традиційній медицині лікарі бачать своє завдання в тому, щоб, по можливості, нормалізувати стан пацієнтки за допомогою гормональної терапії.
прихильники більш щадного лікування звертаються до фітотерапії. На жаль, і в першого, і в другого є протипоказання і ризики. У будь-якому випадку, консультація декількох фахівців допоможе визначитися з вибором лікування.
Після клімаксу
 Після клімаксу на збільшення яєчників в більшості випадків також впливає стан гормонального фону . Діагноз полікістоз яєчників є одним з найбільш поширених в гінекології, якщо мова йде про жінок 50 років і старше. Рекомендується також гормональна терапія. Допоміжну роль в даному випадку можуть грати трав'яні чаї і відвари.
Після клімаксу на збільшення яєчників в більшості випадків також впливає стан гормонального фону . Діагноз полікістоз яєчників є одним з найбільш поширених в гінекології, якщо мова йде про жінок 50 років і старше. Рекомендується також гормональна терапія. Допоміжну роль в даному випадку можуть грати трав'яні чаї і відвари.
Ігнорування проблеми, як вважають медики, ризиковано, так як воно збільшує ймовірність подальшого розвитку більш важких захворювань (зокрема, онкологічних).
Останнє може бути природним етапом розвитку жіночого організму, якщо мова йде про пацієнтку, яка переживає клімактеричний період, проте і в цьому випадку варто гранично уважно ставитися до змін органів малого таза, так як вони, в свою чергу, можуть серйозно вплинути на здоров'я жінки в цілому .
Пупкова грижа у дорослих: симптоми і лікування, операція, ускладнення, прогноз
Людина, з одного боку, є вінцем природи, і всі досягнення цивілізації прямо або побічно свідчать про те. Голова і руки людини — органи, які створили наш світ. Але, звільнивши руки для роботи, і прийнявши вертикальне положення тіла, людина пожертвував багато.
Наприклад, внаслідок прямоходіння зросло навантаження на хребет, з'явилося таке захворювання, як остеохондроз. А вертикальне положення черевної порожнини і навантаження на руки сприяло збільшенню тиску в ній.
М'язи живота не скрізь однаково щільні: іноді між пучками утворюються слабкі місця, в які випинається очеревина, а за нею спрямовується довколишнє вміст: петля кишечника. Йдеться про грижах білої лінії живота і про пупкової грижі. Слабкі місця черевної стінки є і нижче: вони утворюють пахові і стегнові грижі.
Наскільки небезпечно поява такої освіти, як пупкова грижа? Як вона виглядає, і як з нею боротися?
Пупкова грижа що це таке?
Пупкова грижа — це патологічне утворення, при якому очеревина з прилеглими до неї органами черевної порожнини захоплюється під шкіру, під впливом внутрішнього тиску, в разі слабкості пупкового кільця. Пупок на латинській мові — umbo, і пупкова грижа називається тому умбілікальним.
- Характерним симптомом є зменшення випинання, або повне зникнення (мимовільне вправлення) в положенні лежачи на спині.
Частота народження при цій локалізації — приблизно 6-10%. Найчастіше вона спостерігається у жінок, які народили, а також у сільського населення, в зв'язку з більшою фізичним навантаженням.
Як влаштована пупкова грижа?
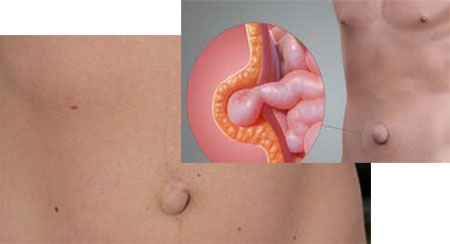
Пупкова грижа у дорослих фото
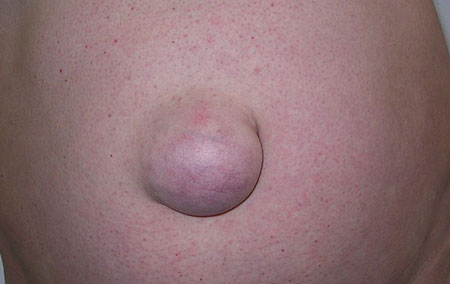
пупкова грижа фото крупним планом
Будь-яка грижа, в тому числі пупкова, складається з трьох частин: воріт ( «слабкого місця»), мішка (який видно зовні), і вмісту, яке, проникнувши крізь ворота, знаходиться в мішку. У разі пупкової грижі, це може бути великий сальник, або, що гірше — петлі тонкої кишки.
Саме від поведінки вмісту залежить прогноз. Наприклад, при тривалому випинанні, виникненні болю, погіршенні самопочуття можливо просто омертвіння вмісту мішка.
Тому будь-яка спроба вправити таку грижу призведе до розвитку перитоніту, що загрожує смертельним результатом. Такий стан, при якому потрібна термінова операція, називається обмеженням грижі.
Чому виникає грижа?
Головним виробляють фактором є вроджене або придбане розтягнення пупкового кільця, яке постійно збільшується при підвищенні внутрішньочеревного тиску: це виникає, наприклад, при плачі у дітей, і під час самовільних, особливо тривалих пологів у жінок.
Факторами до розвитку пупкової, або умбілікальним грижі у дорослих є:
- при звичних запорах;
- при абдомінальному типі ожиріння;
- при слабкості м'язів черевного преса;
- при рубцевих післяопераційних зміни в околопупочной області;
- при частих вагітностях;
- внаслідок вираженого фізичного напруження, наприклад, при підйомі важких предметів ;
- при хронічних обструктивних захворюваннях легень: астмі, нападах кашлю;
Неважко здогадатися, що факторів всього два: це слабкість пупковогокільця в поєднанні з підвищенням внутрішньочеревного тиску. Цей механізм є універсальним для всіх гриж: стегнової, пахової, і білої лінії живота.
Симптоми пупкової грижі у дорослих
Як виглядає пупкова грижа? Як округле випинання в області пупка. На жаль, зовнішній вигляд нічого не говорить про вміст мішка і його стані. Раніше, до появи УЗД, здогадатися про це було важко.
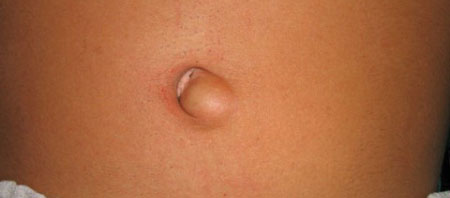
Наприклад, застосовували вислуховування грижі фонендоскопом. Якщо в мішок потрапляла кишкова петля, і її стан не викликав побоювань, то були чутні звуки перистальтики, і бурчання. Але якщо кишка «замовкала», то ця ознака міг свідчити про її некроз.
Симптоми пупкової грижі у дорослих при її неускладненій течії наступні:
- З'являється випинання в пупкової області, спочатку при підвищенні тиску, а потім — частіше. При горизонтальному положенні грижа часто вправляється;
- При виникненні підвищення тиску (підняття тяжкості, кашлі, чханні, спорожнення кишечника) виникають болі, які характеризують «протискивание» вмісту крізь кільце. Пацієнти «зі стажем» при фізичному навантаженні носять спеціальний бандаж, або навіть притримують пупок пальцями, щоб перешкоджати збільшенню грижі;
- При прогресуванні процесу може турбувати нудота, гіркота в роті, підвищення перистальтики, бурчання. Це пов'язано з тим, що просування харчової грудки по тонкому кишечнику в зону грижовоговоріт, і далі утруднено.
Лікування пупкової грижі без операції
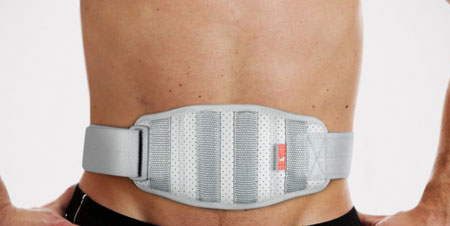
Якщо виникла пупкова грижа, що робити? Перш за все, потрібно поспостерігати за нею, не допускаючи зайвого напруження м'язів черевного преса.
Носіння спеціального, добре підібраного бандажа, може перешкоджати появі грижі, для цієї мети також може використовуватися спеціальний пластир для пупкової грижі.
Але, всі ці заходи подібні поведінки людини, який охороняє бочку з порохом серед палаючих свічок. Як писав великий знавець людської душі і лікар Антон Павлович Чехов, «якщо на стіні висить рушниця, то воно має вистрілити». Саме так відбувається і з грижею, причому не обов'язково з пупкової.
Вони мають підступну властивість ускладнюватися і обмежуватися в самий невідповідний момент часу: в лісі, на полюванні, далеко від цивілізації і санітарної авіації, або від засобів зв'язку.
Тому вправлення давно існуючого освіти не тільки є марною справою, а й може виявитися небезпечним. Лікування пупкової грижі у дорослих без операції неможливо: стан «лікування» триватиме до наступного походу в туалет.
Так, існують особливі види гриж, наприклад внутрішня грижа стравохідного отвору діафрагми, при якій, в більшості випадків , показано консервативне лікування, яке буває вельми успішним. Але там особлива біомеханіка виникнення грижі, і, крім того, відсутні симптоми непрохідності, а обмеження буває вкрай рідко. Тому єдине лікування по типу «зробив і забув» це видалення пупкової грижі.
До якого лікаря звернутися для обстеження і лікування? Це повинен бути хірург поліклініки, який дасть направлення на госпіталізацію й оперативне лікування.
Оперують в будь-якому відділенні «чистої» хірургії, яке є не тільки в місті, а й в будь-якої центральної районної лікарні. Операція видаленням грижі відноситься до розділу абдомінальної хірургії, або хірургії органів черевної порожнини.
Про операції з видалення грижі
Насправді, так кажуть неписьменні люди. Ніякого «видалення» не відбувається, оскільки видаляти нічого, крім зайвої шкіри і підшкірної клітковини. Петлі кишечника вправляються в черевну порожнину (за умови їх повної життєздатності), потім проводиться головний етап операції — пластику грижових воріт, тобто зміцнення пупкового кільця, а потім ліквідується зайвий шкірний мішок.
Справа в тому, що шкіра за довгий час встигла розтягнутися, і не завжди вона зможе розправитися без зморшок. У будь-якому випадку, маленький рубчик біля пупка зовсім непомітний після операції.
Важливо зрозуміти, що оперувати пупкову грижу потрібно «на холодну», тобто серед повного здоров'я. Звичайно, це робити не дуже хочеться, але треба.
Як дізнатися, що грижа ущемити, і потрібна термінова допомога?
Ускладнення і ознаки обмеження грижі
Терміново викликати швидку допомогу, або самостійно їхати в найближчий хірургічний стаціонар потрібно, якщо:
- з'явилася нудота, блювота, погіршилося самопочуття ;
- зникли шуми перистальтики кишечника, що не стало стільця і відходження газів, з'явилося здуття живота;
- підвищилася температура, або різко посилилася біль (не тільки в пупкової області, але, взагалі, в животі, або в паху).
Також небезпечним провісником вважається ситуація, коли освіту, яке зазвичай легко і самостійно вправляти лежачи, перестало це робити.
Зі зрозумілих причин, не можна намагатися це зробити силою, а викликати швидку допомогу, і лежачи їхати в лікарню. Якщо встати, то можна повністю обмежити вміст.
Відомо, що петля кишечника, у якій виник перекрут брижі з привідним артерією, через кілька годин вже потребує резекції, оскільки вона гине. Це викликає кишкову непрохідність, яка через кілька годин ускладнюєтьсяперитонітом.
Прогноз
При своєчасному зверненні до хірурга в «плановому» порядку людина одужує. Як правило, рецидивів не виникає, косметичного дефекту не залишається. Операція триває недовго, «в живіт не залазять».
В основному, всю роботу хірург виконує, займаючись пластикою пупкового кільця. Після виписки зі стаціонару можна забути по бандаж, і про всі обмеження.
Замість висновку
Пупкова грижа у дорослих, симптоми і лікування якої ми розглянули, у лікарів вважається «несерйозною» операцією. Але в тому випадку, якщо пацієнт нехтував плановим видаленням грижі, і потрапив на операційний стіл вже в стані колапсу і шоку, з кишковою непрохідністю, каловой блювотою і розлитим перитонітом, то його шанси не тільки на одужання, а й на виживання стрімко падають.
Тому, щоб не створювати собі проблем — не слухайте тих, хто пропонує «одужання без операції». Ваше здоров'я тільки в ваших руках.
