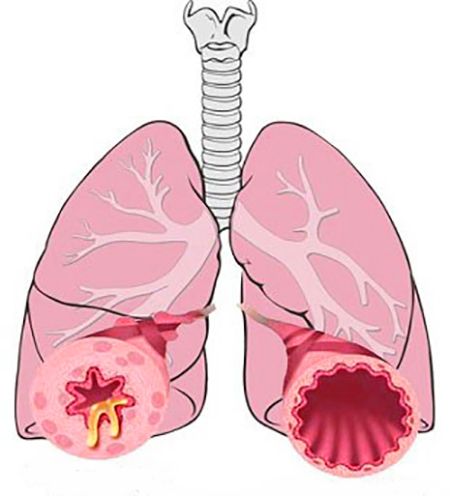
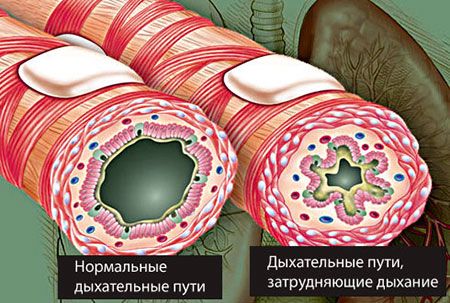
Існує безліч версій з приводу «заразність» даного захворювання, але далеко не всі вони є вірними. Щоб розібратися в цьому, потрібно, перш за все, знати причини виникнення хвороби. Бронхіт — це гострий або хронічний запальний процес в бронхах, що має вірусне або бактеріальне походження (в більшості випадків). Відповісти точно на питання про те, чи може хворий заразити бронхітом оточуючих чи ні, повинен тільки лікар, який визначить походження захворювання.
Способи інфікування
Фахівці вважають, що є кілька способів зараження:
- Повітряно-крапельний. Найпоширеніший спосіб: , таким чином, його організм очищається від інфекції. Вона потрапляє в повітря, який вдихають оточуючі, тим самим заражаючи. Повітряно-крапельний шлях передачі інфекції характерний для більшості вірусних захворювань, тому слід уникати великого скупчення людей, а в разі хвороби носити медичну маску (але не більше 2 годин, після чого її потрібно поміняти).
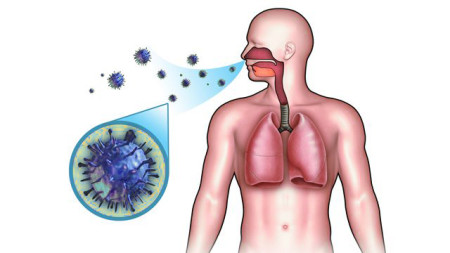
- Запальний процес органів дихання. Часто трапляється так: у людини починається нежить, він перестає дихати носом. Слиз в бронхах засихає, викликаючи кашель і захриплість. В даному випадку причиною можна назвати вірус, так як захворювання виникло через порушення вентиляції легень. Щоб цього уникнути, потрібно постійно провітрювати приміщення, зволожувати повітря і частіше бувати на вулиці.
Лікарі-отоларингологи стверджують в один голос: в більшості випадків бронхіт заразний.
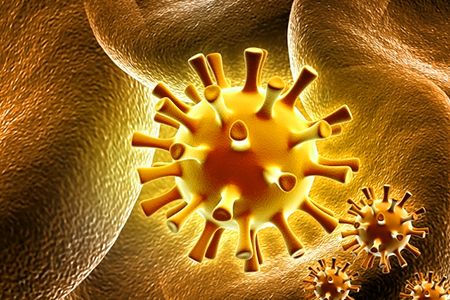
Але необхідно чітко зрозуміти, що причиною хвороби є вірус або , а не саме запалення слизової оболонки бронхів. Як можна уникнути зараження?
Методи профілактики
Профілактика бронхіту багато в чому схожа з аналогічними заходами щодо попередження ГРВІ та грипу. 
Це , які допоможуть не заразитися недугою від іншої людини, а також не стати причиною захворювання оточуючих людей:
- турбота про імунітет. У період активності респіраторних інфекцій показано приймати вітамінні комплекси, в яких є достатня кількість вітаміну С. Можна активно вживати відвари шипшини, чай з лимоном, а також збалансовано, повноцінно харчуватися;

- правила гігієни. Миття рук після вулиці, перед їжею насправді допомагає позбутися від безлічі шкідливих вірусів і бактерій. Можна брати з собою на роботу вологі антисептичні серветки і періодично очищати руки і обличчя від пилу і бруду;
- регулярні провітрювання і вологе прибирання;
- турбота про чистоту та якість повітря . У зимовий період необхідно зволожувати занадто сухе повітря в приміщеннях з допомогою спеціального пристрою або розвісивши вологі рушники;

- фізкультура і загартовування. Відмінний засіб профілактики — , яка допомагає не тільки зміцнити організм в цілому, а й позитивно впливає безпосередньо на органи дихання.
Підводячи підсумок всьому вищесказаному, потрібно підкреслити, що це захворювання запального характеру і заразитися ним цілком реально. Але при дотриманні певних заходів і веденні здорового способу життя ризик підхопити недугу від іншої людини можна звести до нуля.
Рекомендуємо прочитати про те, які засоби і не захворіти.
Автор: лікар-інфекціоніст, мемешев редван раїмович Шабан Юсуфович