Одним із сучасних способів діагностики патології в передміхуровій залозі є ультразвукове дослідження. Суть методу полягає у впливі на орган ультразвуком за допомогою одного з двох видів датчиків. Методика дозволяє визначити зміну розмірів передміхурової залози, її структуру, інші показники. УЗД визначає патологію на ранній стадії розвитку, тому зростає шанс вилікувати хворобу.
Існує три види УЗД простати:
- Абдомінальний.
- ТРАНСРЕКТАЛЬНОГО.
- трансуретральна.
Останній проводиться рідко, і тільки в тому випадку, якщо є протипоказання до проведення інших видів дослідження. Трансуретральне УЗД простати призначають і в разі, коли інші методики не можуть дати точного результату.
Загальна інформація по ТРУЗД
(ТРУЗД) дозволяє отримати більш детальне зображення органу. Діагностика заснована на введенні в пряму кишку через задній прохід спеціального датчика. Передміхурова залоза впритул примикає до стінки прямої кишки, тому зображення на моніторі приладу стає більш чітким.

Щоб провести процедуру, хворому чоловікові потрібно лягти набік, зігнувши ноги в колінах . Лікар вводить датчик всередину на глибину близько 5 см, зображення при цьому виводиться на монітор.
Що бачить лікар при ТРУЗД:
- контури і цілісність капсули простати;
- внутрішню структуру;
- симетричність органу;
- кордону і розташування пухлин;
- відкладення солей в простаті.
ТРУЗД не вимагає підготовки пацієнта. Єдина умова — проведення клізми. Процедура безболісна, але викликає легкий дискомфорт у чоловіка. При наявності тріщин в області заднього проходу, загостренні геморою, і у чоловіків, яким видалили пряму кишку — трансректальное УЗД не проводиться.
Абдомінальне УЗД — загальна інформація
Методика також заснована на впливі ультразвуком, але проводиться зовнішньо. Датчиком сканується область простати, відображені ультразвукові хвилі уловлюються, передаються на монітор. Дослідження проводиться, коли чоловік лежить на спині. Маніпуляції безболісні, не завдають чоловікові занепокоєння і дискомфорту.
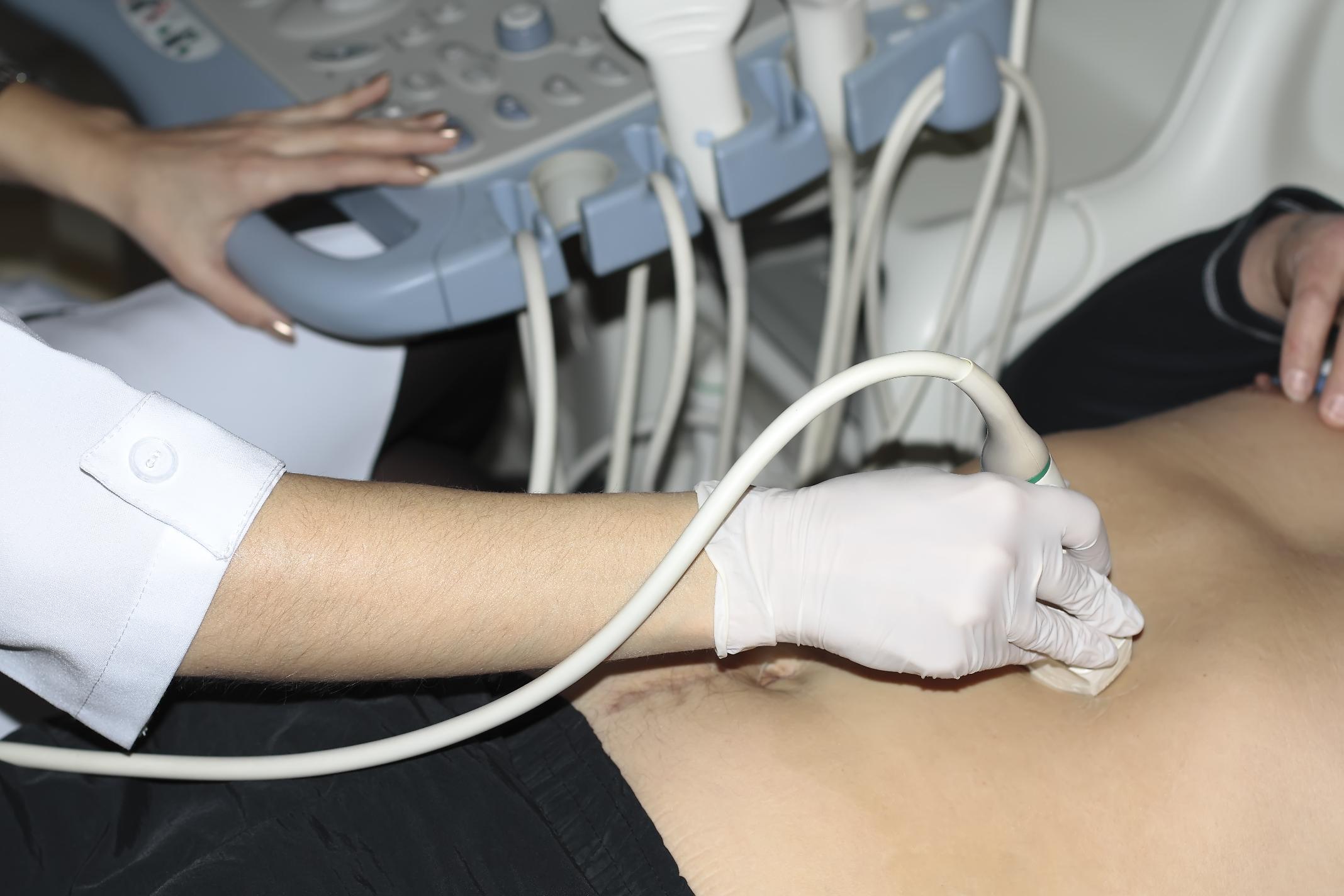
За допомогою передміхурової залози лікар виявляє такі показники:
- вид контурів (в нормі рівні, видно чітко);
- зміна розміру і форми;
- симетричність;
- локалізацію передміхурової залози.
Виявити пухлини та інші патологічні процеси в простаті за допомогою цього обстеження складно.
Підготовка до проведення УЗД передміхурової залози полягає в наповненні сечового міхура. Для цього за дві години до обстеження потрібно випити води. Спорожнений сечовий міхур ускладнює проведення дослідження.
Яка методика краще
Більш повну картину змін в передміхуровій залозі дає ТРУЗД. Але, не завжди є можливість трансректального обстеження. Літні чоловіки часто запитують, який вид УЗД простати краще зробити після 60 років. Відповісти на це питання може тільки лікуючий лікар. Якщо немає протипоказань до проведення ТРУЗД — буде обраний цей метод. В іншому випадку призначать абдоминальную діагностику. Трансуретральне ультразвукове дослідження чоловікам старше 60 років призначається у виняткових випадках.
Що потрібно знати про МРТ простати з контрастуванням.
Незважаючи на невеликий розмір, простата є важливим органом в чоловічому організмі. Залоза бере участь в репродуктивній функції, патології завдають чоловікові болю, ведуть не тільки до безпліддя, а й до раку органу. Поряд з УЗД і іншими методами обстеження, діагностичне значення має МРТ передміхурової залози з контрастуванням. Методика заснована на впливі електромагнітних хвиль, які перебувають в магнітному полі. Спеціальні датчики перетворять хвилі в зображення, яке виводиться на монітор.
Як проводиться МРТ простати
Перед МРТ передміхурової залози з контрастуванням обов'язково проведення клізми — кишечник потрібно очистити. Сечовий міхур повинен бути наповнений. Якщо немає протипоказань, внутрішньовенно вводиться гіосніпа бутил бромід. Препарат знижує перистальтику, що полегшує отримання і розшифровку результатів.
Хворий чоловік лягає на спину всередині томографа. На рівні простати встановлюється ендоректальний датчик. Щоб на моніторі було добре видно капсулу передміхурової залози, в датчик подається повітря. Після чого починають дослідження, тривалість якого становить 25-30 хвилин.
Щоб отримати більш чіткі результати, магнітно-резонансна томографія може проводитися з контрастуванням. Для цього внутрішньовенно вводиться спеціальний препарат. Спочатку лікар робить першу серію знімків без контрастної речовини, потім з введенням. Така методика дозволяє визначити рак передміхурової залози на перших стадіях і інші патології.
Існує три методики проведення МРТ простати:
- З котушкою — в пряму кишку вводиться провід, покритий латексної оболонкою. При такому способі електромагнітне поле утворюється поблизу передміхурової залози, що покращує показники обстеження.
- МРТ з контрастом — проводиться при диференціальної діагностики, дозволяє відрізнити доброякісне новоутворення в передміхуровій залозі від злоякісного.
- Спектрограма, щоб визначити хімічний склад тканин простати.
Необхідність того чи іншого методу визначається лікарем. Незважаючи на дискомфорт при МРТ з котушкою, відмовлятися від діагностики не слід. Введення ж контрастної речовини не заподіює пацієнту занепокоєнь.
Розшифровка результатів магнітно-резонансної томографії (мультіпараметріческой мрт простати) проводиться медичний спеціаліст. Необізнаній в медицині людині виявити патологію за результатами МРТ неможливо.
Що таке урофлоуметрия
Характерний симптом простатиту — порушення сечовипускання. Змінюється не тільки періодичність, а й швидкість виділення сечі. Одним із способів визначити патологію є урофлоуметрия. У чоловіків, при направленні на обстеження, виникає питання — що це таке? Уровлоуметрія означає вид діагностики, спрямований на вимірювання швидкості відтоку і об'єму сечі. Відхилення показника від норми свідчить про погіршення тонусу сечового міхура і порушення прохідності сечівника. Урофлоуметрія дозволяє підтвердити або спростувати наявність запалення і пухлин в передміхуровій залозі.
В яких ситуаціях необхідна урофлоуметрия
З віком у чоловіків погіршується стан внутрішніх органів. Сечовивідна система не виняток. Сечовий міхур і уретра виснажуються, атрофуються, це призводить до погіршення сечовипускання.
Крім вікових змін, причиною погіршення сечовипускання є інфравезікальная обструкція. Іншими словами — звуження уретри під сечовим міхуром. Інфравезікальная обструкція характерна для наступних змін і захворювань:
- простатит в різній формі;
- стриктура сечового каналу — звуження;
- склероз шийки сечового міхура;
- доброякісна гіперплазія передміхурової залози;
- новоутворення різної етіології;
- травми, запалення і так далі.
Захворювання супроводжуються порушенням сечовипускання , а урофлоуметрия дозволяє виявити патологію навіть на ранній стадії.
У США і країнах Європи метод діагностики використовується при первинному зверненні до уролога або андролога. У Росії ситуація інша: урофлоуметрия служить допоміжним методом інструментального обстеження. Можливість зробити такого роду аналізи є не у всіх клініках.
Як проводиться урофлоуметрия — загальна інформація
У методиці немає нічого складного. Щоб провести спрощену урофлоуметрію, досить мірного стакана і секундоміра. Спосіб доступний для використання в домашніх умовах, але дає приблизні результати. Необхідно зафіксувати тривалість сечовипускання секундоміром і об'єм сечі мірним стаканом. Щоб дізнатися швидкість відтоку сечі, розділіть обсяг рідини на секунди. Ви отримаєте приблизну швидкість. Знаючи нормальні показники урофлоуметріі — можна зрозуміти наявність або відсутність патології в організмі.
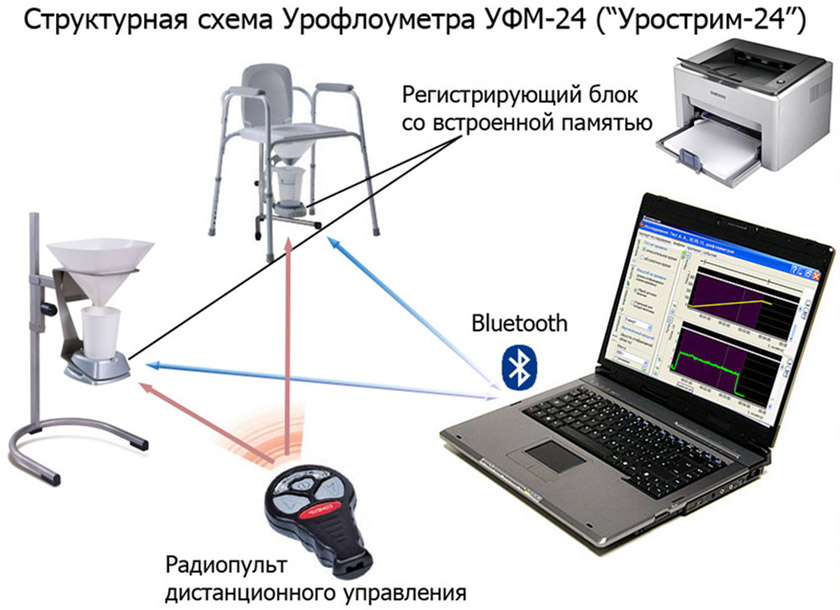
Точніші показники отримують при використанні урофлоуметра (дивіться фото). Прилад складається з ємності для збору сечі, патрубків, підставки. Пристрій підключається до персонального комп'ютера, в нього передаються дані урофлоуметріі. Результат аналізу виводиться програмою у вигляді графіків, які можуть бути роздруковані на принтері. Це полегшує розшифровку результатів і дозволяє з високою точністю визначити патологію.
Сучасні Урофлоуметри дозволяють дізнатися наступні показники:
- Обсяг і час сечовипускання.
- Середню і максимальну швидкість потоку сечі.
- Час очікування сечовипускання.
- урофлоуметріческіх індекс.
- Характер урофлоуметріческіх кривої.
Для пацієнта діагностика безболісна, не завдає моральних незручностей.

Якщо в організмі чоловіка немає патологій, відтік сечі на початковому етапі повільний, до середини процесу прискорюється, до кінця — знижується. Прилад фіксує уродинаміку всього процесу, потім видає загальний результат. При постановці попереднього діагнозу лікар враховує вік і стать пацієнта, загальну клінічну картину, дані анамнезу.
Показники урофлоуметріі можуть мати похибку. Щоб отримати точний результат — діагностику проводять в різний час доби протягом 2-3 днів. Такий підхід дозволяє виявити зміни в сечовипусканні і отримати достовірну картину можливої патології.
Підготовка до урофлоуметріі — що потрібно знати
Діагностика гранично проста, тому особливої підготовки не потрібно. Перед Урофлоуметри не можна приймати препарати, що стимулюють мускулатуру сечового міхура і уретри — це спотворить показники. За годину до проведення обстеження необхідно випити літр води, щоб наповнити сечовий міхур. Безпосередньо перед Урофлоуметри не можна справляти малу нужду.
Важливим фактором є психологічна підготовка. Для цього лікар пояснює пацієнту суть методу, розповідає, що потрібно робити. Сечовипускання проводиться в звичному для чоловіка положенні — стоячи. Стреси, переживання, занепокоєння впливають на швидкість сечовипускання, що відбивається на показниках.
Показники урофлоуметріі в нормі і при патології
Щоб виявити інфравезікальная обструкцію за допомогою урофлоуметріі, потрібно знати показники в нормі. Середні значення для чоловіка дивіться в таблиці.
| Показник | Значення |
| Об'ємна швидкість потоку сечі (якщо обсяг менше 200 мл) | 20 мл / с |
| Об'ємна швидкість потоку при обсязі понад 200 мл | 30 мл / с |
| Середня об'ємна швидкість | 8-15 мл / с |
| Час сечовипускання | 20 з |
| Досягнення максимального значення | |
| Час очікування сечовипускання | 10 з |
точніші показники залежать від віку чоловіки, це враховується лікарем при інтерпретації результатів.
Щоб розшифрувати урофлоурограмму потрібно знати, що і як відображається на графіках. Показники такі:
- Час сечовипускання — на графіку позначається кривою по осі абсцис.
- Максимальна об'ємна швидкість — найвища точка графіка (пік). Відхилення від норми в бік зменшення можливо, якщо об'єм сечі менше 100 мл — в цьому випадку необхідно повторне обстеження. Якщо обсяг рідини вище 100 мл, а вік пацієнта до 50 років — зниження значення свідчить про простатит, аденому передміхурової залози і інших патологіях.
- Середня швидкість сечовипускання — дозволяє більш точно розшифрувати результат при переривчастому графіку.
- Досягнення максимального значення в нормі — збільшення кривої до 1/3 довжини урофлуорограмми. При патології крива підвищується повільно і досягає більшого значення. Щоб отримати точні дані, необхідно враховувати загальну швидкість потоку і об'єм сечі.
- Загальний об'єм сечі — від 200 до 600 мл. Відхилення від норми ускладнює діагностику, і може свідчити як про наявність патології, так і про неправильній підготовці до урофлоуметріі.
- Час початку сечовипускання — нижча точка графіка. Відхилення від норми (підвищення часу) не завжди говорить про розвиток простатиту чи іншої хвороби в організмі. Така картина може бути і при хвилюванні чоловіки.
Інформація служить для загального ознайомлення. Детальніше дізнатися про розшифровку аналізу можна з медичної літератури. Щоб зрозуміти, який графік при нормальних показниках і при відхиленні — дивіться картинки.
Найбільш повну картину урофлоуметріі можна отримати за допомогою уродінаміческой системи Еліпс . Прилад має великі можливості, в порівнянні зі звичайним Урофлоуметри. Додаткові датчики дозволяють отримати дані по цистометрія і інші свідчення тиску в сечостатевій системі.
Висновок
Урофлоуметрія не має протипоказань, використовується при діагностиці захворювань сечостатевої системи у дорослих чоловіків і дітей. Зміна показників сечовипускання дозволяє визначити хвороби передміхурової залози на ранніх стадіях. Про те, де зробити урофлоуметрію, дізнавайтеся у лікуючого лікаря.
Дивіться відео по темі.
Норма загального ПСА в аналізі крові і відхилення при простатиті
Одним із способів діагностики запалень в передміхуровій залозі є здача крові на онкомаркер ПСА. Знаючи показники в нормі, досвідчений лікар не тільки підтвердить попередній висновок про хворобу, але і спрогнозує ризик розвитку раку простати. Про те, що таке PSA, які показники вважаються нормальними, а які вказують на розвиток патології, читайте в статті.
Що таке ПСА
Простатітеческій специфічний антиген ПСА — це складний білок поліпептид, що складається з безлічі амінокислот. Виробництво речовини відбувається в клітинах передміхурової залози. Причому неважливо, якого вони походження. Нормальні і викликані онкологією — виробляють ПСА в рівній кількості.
При відсутності в простаті патологій, PSA виводиться з організму з еякулятом і секретом простати. В цьому випадку простатичний специфічний антиген виконує роль розчинника секрету, тим самим сприяє збільшенню рухливості сперматозоїдів. У кров надходить незначна кількість ПСА, саме на цій властивості заснована діагностика по окомаркеру. Вимірюється присутність антигену в нанограммах на мілілітр.
При виникненні патології в передміхуровій залозі (пухлина або вогнище запалення) — орган збільшується в розмірі. Утворюються нові клітини, їх кількість збільшується, слідом за ними підвищується вироблення PSA. Внаслідок звуження вивідних каналів і їх деформації виводимість антигену знижується, тому підвищується його присутність в крові. Аналіз на ПСА дозволяє виявити почався патологічний процес на ранніх стадіях. Стає можливим виявлення таких захворювань і патологій:
- інфаркт тканин простати;
- запальні процеси і вогнища інфекції;
- рак передміхурової залози в різних стадіях;
- (аденома) простати;
- простатит в різній формі.
Нормальна кількість PSA в сироватці крові залежить від віку . Цей фактор враховується лікарем урологом при діагностиці та диференціальної діагностики простатиту у чоловіків.
Показники ПСА в крові при нормі і відхиленнях
Встановлено, ніж старше чоловік, тим вище верхній поріг нормального значення ПСА в сироватці крові. У молодих чоловіків подібний аналіз проводять рідко. Пов'язано це з тим, що вимірювання рівня PSA здійснюється при підозрі на . Захворювання частіше виникає у віці від 45 років, тому не всі урологи вважають перевірку рівня антигену у молодих чоловіків необхідністю.
Показники ПСА в крові при нормі дивіться в таблиці.
| Вік | Показник нг / мл |
| До 44 | 2,5 |
| 45-60 | 3,5 |
| 61-70 | 4,5 |
| 71 і старше | 6,5 |
У чоловіків, вік яких менше 45 років, ПСА може взагалі бути відсутнім. Це вважається нормою, тому подібне дослідження не є єдиним при діагностиці простатиту і раку передміхурової залози.
Якщо рівень PSA при аналізі підвищений до 10 нг / мл, необхідно враховувати відношення загального антигену до вільного. Нормальним показником в цьому випадку є значення більше 15%. При меншому співвідношенні виникає підозра на розвиток раку простати, що служить підставою для призначення біопсії органу. Для необхідності дослідження обчислюють і показник щільності PSA. Значення визначається шляхом ділення показника антигену на обсяг передміхурової залози.
Зміни рівня ПСА в крові при захворюваннях різні:
- Вище 20 нг / мл — патології в регіонарних лімфовузлах таза.
- Вище 50 нг / мл — крім поразки лімфовузлів, рак передміхурової залози.
- Понад 100 нг / мл — появи метастазів ракових клітин.
При простатиті будь форми показники в крові підвищуються незначно. Після курсу лікування показники приходять в норму і причин для занепокоєння немає. З огляду на чинники, що провокують зростання антигену в сироватці крові, можна з упевненістю сказати, що не завжди зміна показника вказує на рак. Подібна картина характерна для інфекційного і , а також для аденоми простати.
Як підготуватися до здачі ПСА
При простатиті , як і при іншій патології передміхурової залози, важливе значення має підготовка до здачі крові. Відомо кілька факторів, які провокують підвищення антигену в крові:
- еякуляція за термін менше 2 діб до здачі аналізу;
- масаж простати за менш, ніж 3 дні до взяття крові;
- ТРУЗД, проведене за тиждень і менше;
- цітоскопія і катетеризація також підвищують рівень PSA.
При підготовці до здачі крові на ПСА необхідно виключити ці чинники, щоб отримати достовірну картину.
Якщо при лікуванні ДГПЗ простати були призначені інгібітори, наприклад, дутастерид, значення ономаркера знижується через рік. При дослідженні на простатичний специфічний антиген потрібно враховувати і цей момент.
Дослідження на ПСА при простатиті проводиться одночасно із загальним аналізом крові. Забір матеріалу відбувається з вени хворого чоловіка. Щоб всі показники були достовірні, за 8 годин до здачі аналізу необхідно відмовитися від прийому їжі і вживання алкоголю. Чай, кава і сік також небажані. Порушення правил підготовки до здачі аналізу на ПСА спотворить результати, і утруднить діагностику не тільки простатиту, а й онкологічного захворювання передміхурової залози.
Висновок
Аналіз крові на загальний ПСА, є достовірним дослідженням для виявлення раку передміхурової залози на ранній стадії. Чоловікам старше 45 років рекомендується відвідувати уролога або андролога раз на рік, щоб стежити за швидкістю зміни показника. При простатиті рівень хоч і підвищується, але незначно. Тому для діагностики передміхурової залози необхідно додаткове обстеження.
Якщо при аналізі крові на ПСА значення досягає більше 10 нг / мл — скоректуйте спосіб життя. Відмовтеся від куріння і вживання алкоголю, проводите більше часу на свіжому повітрі, регулярно відвідуйте лікаря. Пам'ятайте, що своєчасне виявлення збільшення загального PSA в крові дозволяє виявити рак простати на першій стадії.
Показники аналізу сечі при простатиті
При діагностиці будь-якого захворювання, в тому числі і простатиту, одним з видів досліджень є аналіз сечі. Лабораторна діагностика дозволяє визначити за результатами, чи є запалення в передміхуровій залозі. Достовірність аналізу сечі при простатиті забезпечується низкою умов, про які потрібно мати уявлення хворому.
Загальна інформація щодо аналізу
Здача аналізу сечі дозволяє виявити простатит на початковій стадії розвитку. Бажано раз на рік відвідувати уролога, щоб виявити прихований перебіг захворювання. Крім щорічного обстеження, лікар випише напрямок на здачу аналізів при скаргах на наступні симптоми:
- утруднене сечовипускання;
- болю при виділенні сечі;
- хворобливість в області паху, голівці члена, стегон.
Існує кілька методів дослідження. При простатиті найчастіше беруть , рідше — чотирьох-склянки. Аналіз сечі по Нечипоренко при простатиті не дає потрібного результату, тому не проводиться.
Існує три види аналізу:
- Загальний — спрямований на виявлення зміни фізико-хімічних властивостей.
- Цитологический — виявлення змін в клітинах простати і сечового міхура.
- Бактеріологічний — виявлення патогенних мікроорганізмів.
Показники при кожному виді дослідження, що відрізняються від нормальних, допоможуть виявити причину простатиту, його перебіг, призначити необхідне лікування.
Загальний аналіз сечі: показники, зміни, правила
При дослідженні медичний фахівець звертає увагу на зовнішні ознаки. У нормі сеча прозора, яскраво-жовтого кольору. При простатиті рідина мутніє через домішки еритроцитів. При гнійному простатиті помітні нитки білого кольору, повільно осідають на дно посудини. Молочно-білий колір вказує на підвищену концентрацію лейкоцитів. Запах специфічний, але його зміна не є показником розвитку простатиту.
Фізико-хімічні властивості
До показників цієї групи відноситься щільність і кислотність.
У нормі сеча має щільність 1010-1024 г / л. Зміна показника сечі в бік зменшення свідчить про ниркову недостатність. Підвищення говорить про зневоднення. До діагностиці безпосередньо простатиту щільність відношення не має, але дозволяє виключити інші захворювання зі схожими симптомами.
Кислотність в нормі дорівнює 5-7 рН. Зміна значення може бути викликано як патологією, так і вживанням рослинної їжі, фізичними навантаженнями, іншими факторами.
Біохімічний аналіз
Для діагностики простатиту лікар звертає увагу на такі показники :
- вміст лейкоцитів;
- показник кількості білка;
- еритроцити;
- кристали солей.
значення кожного показника в нормі, і відхилення при простатиті дивіться в таблиці.
| Показник | У нормі | При простатиті |
| Лейкоцити | до 3-х в поле зору | більше трьох. |
| Еритроцити | Відсутні або один в полі зору | присутні при калькульозному простатиті і раку простати |
| Білок | Відсутня | Від 0,033 г / л |
| Кристали солей | Відсутні | Є при . |
Якщо допущена лабораторна помилка, показники сечі можуть змінитися. У цьому випадку буде потрібно провести повторне дослідження.
Як підготуватися до аналізу
Збір сечі для загального аналізу проводиться рано вранці. Бажано не приймати їжу за 2-3 години. Сеча збирається в скляну або пластмасову тару. Щоб аналіз був більш точним, злийте перші кілька крапель в унітаз і тільки потім наповнюйте баночку. Кількість сечі для загального аналізу ролі не грає, достатньо кількох мілілітрів.

Якщо самостійно приймаєте будь-які медичні препарати, перед здачею сечі на загальний аналіз припиніть прийом. Заборонено вживати алкоголь за день до процедури.
Цитологический аналіз сечі
Цитологический аналіз сечі призначається для виявлення можливої онкології в передміхуровій залозі. При простатиті та раку простати симптоми схожі, лікаря необхідні дані про стан клітин в органі, щоб поставити правильний діагноз.
Підготовка до здачі аналізу така ж, як і для загального. Особливу увагу необхідно приділити гігієні статевих органів. Тара повинна бути чистою, не мати слідів миючих речовин, не використовуватися раніше для збору сечі.
Якщо в сечі клітини епітелію відсутні — виключають. Пам'ятайте, що кожна лабораторія по-різному пише результати. Розшифрувати результати аналіз може тільки лікуючий лікар.
Бактеріологічний аналіз
Дослідження необхідно, щоб виключити інфекційний простатит. Для дослідження необхідна трехстаканная проба. Спочатку потрібно зібрати першу порцію сечі, потім середню, після чого залишки сечі при сечовипусканні.
У нормі сеча стерильна. Наявність мікроорганізмів в одній з порцій свідчить про можливе інфекційному запаленні в простаті. У третьому склянці можуть бути виявлені колонії грибів, в цьому випадку мова йде про грибкове простатиті.
Здача аналізів сечі при простатиті, в тому числі і хронічному, є ефективним методом діагностики. Але не єдиним. Точно встановити діагноз можна тільки після комплексного лабораторного і інструментального обстеження.
Мікрогематурія: що це таке?
Дуже часто відвідавши лікаря і здавши лабораторні аналізи, пацієнти вперше чують незнайоме слово «гематурія». Що це таке? Буквально словосполучення перекладається як «кров у сечі». Це медичний термін, за допомогою якого позначають наявність в крові підвищений вміст еритроцитів.
Кров'яні клітини можуть визначатися візуально. Урина має червонуватий відтінок, якщо в ній еритроцитів міститься набагато більше норми. Такий патологічний симптом називається макрогематурией, і пацієнти самі можуть його діагностувати. Головне, не прийняти зміни кольору сечі, викликані прийомом їжі з сильним забарвлюючим ефектом, за прояви хвороби.
Іноді присутність кров'яних тілець в сечі незначне, але все одно перевищує допустимі показники. Хворі можуть довго не підозрювати про наявність у них підвищеного числа еритроцитів в крові, так як колір урини при цьому не змінюється. У такому випадку мова йде про микрогематурии, яку можна виявити лише шляхом проведення мікроскопічного аналізу. Цей небезпечний симптом є характерною ознакою багатьох серйозних захворювань сечостатевої системи.
Діагностика
Щоб встановити джерело микрогематурии вдаються до двох, а то і трехстаканной аналізу сечі. Якщо домішка еритроцитів переважає в 1-й порції урини, це говорить про наявність патології в задній частині уретри. У разі високої концентрації кров'яних тілець в останньому склянці йдеться про гострий запальний процес або пухлини в області перешийка сечового міхура, коли кров витікає тільки під час його скорочення.

Якщо еритроцити потрапляють в сечу з верхніх сечових шляхів, а також при безперервному кровотечі з мочевіка, домішкою рівномірно наповнені всі проби сечі. Така форма микрогематурии називається тотальною. Вона вимагає негайного проведення цистоскопії, що дозволить визначити сторону кровотечі при знаходженні його джерела в верхніх сечових шляхах і нирці.
Існує ряд урологічних обстежень, спрямованих на визначення пошкодженої ділянки сечостатевої системи:
- УЗД. З його допомогою можна виявити наявність каменів в нирках, сечоводах, сечовому міхурі, різні новоутворення і аномалії розвитку вищезазначених органів.
- Ендоскопічні методи. Це уретроскопия, цистоскопія, Уретероскопія, що дозволяють фахівцеві візуально досліджувати внутрішні порожнини сечостатевих органів.
- Екскреторна урографія. Це рентгенологічний метод дослідження дозволяє отримати максимально точну будову кожного органа. Спеціальна підготовка включає в себе відмову від газообразующих продуктів і деякі інші заходи, від яких залежить якість знімків.
- У деяких випадках призначається МР або комп'ютерна томографія, а також ангіографія.
Мікрогематурія сигналізує про наявність патологічних процесів в організмі. При її виявленні потрібно негайне урологічне дообстеження.
Причини микрогематурии
Кров в сечу може потрапляти з нирок, сечоводів, сечового міхура. Це відбувається внаслідок різних травм, наприклад, розриву нирки або сечового міхура, через розвиток новоутворень, інфекційних захворювань, наявності конкрементів.
Не слід забувати, що у чоловіків після важких фізичних навантажень, що викликають підвищення артеріального тиску, може виникати мікрогематурія. В цьому випадку вона носить тимчасовий характер і не потребує медичної корекції.
Але найбільш часто мікрогематурія у чоловіків супроводжує такі захворювання:
- Простатит.
- Сечокам'яна хвороба. Нерівні краї конкрементів ушкоджують стінки уретри, що супроводжується невеликим крововиливом.
- Бактеріальне інфікування. Може розвинутися у чоловіків похилого віку через порушення роботи сечового міхура і застою урини.
Кровотеча з сечовивідних шляхів також може бути викликано передозуванням коагулянтів. У пацієнтів з раніше діагностованими хронічними хворобами органів сечостатевої системи мікрогематурія свідчить про загострення захворювань.
Особливості лікування
Лікування патології полягає в усуненні її причини. Як тільки буде виявлено і вилікувано основне захворювання, зникне і супутній їй симптом, тобто мікрогематурія. Тому в кожному індивідуальному випадку методика лікування буде різною. При захворюваннях нирок терапія буде дещо іншою, ніж при проблемах з сечовим міхуром.
Лікування микрогематурии проводиться паралельно з основним захворюванням. Купірування кровотечі проводиться медикаментозними засобами Дицинон, Вікасол, амінокапронової кислотою і іншими кровоспинними засобами. Хворим також необхідний постільний режим, антибактеріальна терапія при наявності запального процесу.
При виявленні конкременту в уретрі або сечоводі призначаються спазмолітики, теплові процедури. Якщо в аналізах сечі крім еритроцитів міститься ще й підвищений вміст білка (протеїнурія), лікар прописує кортикостероїди. У випадках важких уражень нирок з гематомами і тканинними розривами проводиться термінова операція.
Народні засоби від микрогематурии
Порадившись з лікарем, можна вдатися до засобів народної медицини. В першу чергу варто спробувати водні витяжки деревію, кропиви.

Добре допомагає трав'яний збір з таких компонентів: в рівних пропорціях (по пучку) взяти польовий хвощ, кукурудзяні рильця , календулу, толокнянку, ромашку, а також трохи полину і безсмертника. Все запарити в півторалітрову термосі і тримати там кілька годин. Потім приймати по 100 г тричі на добу.
20 г висушеної і подрібненої кори дуба залити склянкою окропу і протримати на водяній бані не менше півгодини. Сировина віджати, долити кип'яченою водою до 200 мл. Приймати тричі на день по третій частині склянки.
Взяти 20 г грициків залити окропом (200 мл), настояти, процідити. Охолодити і пити по столовій ложці до їди. Допоможе також настій, приготований з квіток глухої кропиви білої. Одну столову ложку сировини запарити склянкою окропу. Укутати і настояти півгодини. Приймати по 100 г чотири рази на день.
Засоби народної медицини особливо ефективні в складі комплексної терапії, призначеної фахівцем. Самостійне їх використання навряд чи дасть бажаний результат.
Секрет простати: як роблять аналіз
Один з найважливіших аналізів, який дозволяє оцінити роботу передміхурової залози — це мікроскопічне дослідження секрету простати. Секретом називається продукт, який виробляє передміхурова залоза. Секрет міститься:
- в першій порції сечі;
- в насінної рідини.
Виділення передміхурової залози забезпечують важливу біологічну функцію. Завдяки живильної рідини сперматозоїди залишаються живими поза тілом чоловіка, рідке середовище сприяє їх рухливості і забезпечує швидке переміщення в напрямку яйцеклітини. При запаленні простати в рідині виявляється підвищений вміст лейкоцитів. Мікроскопія секрету простати проводиться після стимуляції роботи передміхурової залози. Для аналізу досить 0,5-2,0 мл рідини. Якщо навіть після аналізу не вдається отримати секрет, то використовується аналіз сечі.
Проведення процедури
Актуальне питання, яке хвилює кожного чоловіка, коли має бути здати аналіз простати: як робиться стимулюючий масаж? Якщо передміхурова залоза запалена, процедура може пройти болісно. Масаж проходить трансректально, тобто через стінку прямої кишки. Мазок береться з сечовипускального каналу. 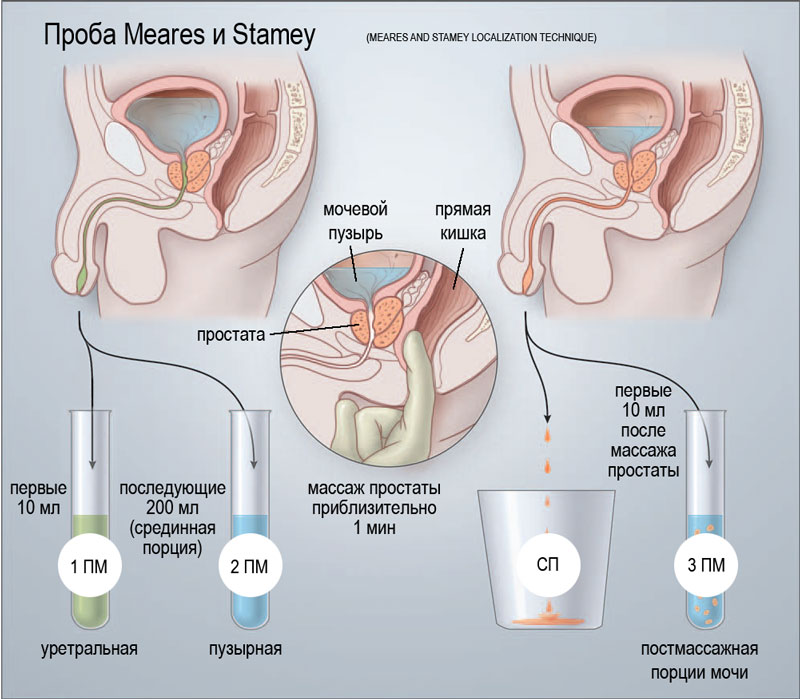
Як проходить процедура?
- пацієнт роздягається і приймає лежаче положення на правому боці;
- іноді використовується положення з опорою на коліна та лікті;
- уролог в стерильних рукавичках проводить пальпацію простати через пряму кишку;
- масаж робиться пальцем круговими рухами;
- в область масажу входять обидві частки залози і перешийок між ними;
- секрет виділяється з уретри.
Отриманий біологічний матеріал збирають в стерильний контейнер відправляють на дослідження в лабораторію.
Яку інформацію дає аналіз?
Аналіз секрету простати, як робиться? Щоб дізнатися стан передміхурової залози, потрібно оцінити фізичні і мікробіологічні властивості секрету. Для цього рідину, яка виділилася з сечовипускального каналу, наносять на предметне скло і вивчають неозброєним оком і під мікроскопом. Які нормальні фізичні властивості секрету простати?
- вміст води 92-95%;
- колір перламутровий, молочно-білий, іноді його називають опалесціюючий;
- консистенція рідка;
- є характерний запах;
- рідина містить хлориди, бікарбонати, ферменти, білок, солі натрію, цинку, калію і кальцію.
Одноразове взяття аналізу не дає повної клінічної картини, потрібно вивчити стан простати в динаміці. Якщо трансректальное УЗД показує збільшення передміхурової залози, а додатково до цього є всі симптоми простатиту, аналіз проводиться кілька разів. Які мікробіологічні властивості секрету простати мають значення для діагностики?
- наявність патогенних мікроорганізмів, бактерій, найпростіших і вірусів;
- кількість лейкоцитів;
- рівень холестерину;
- присутність клітин крові, еритроцитів;
- кількість лецитинових зерен;
- кількість епітеліальних клітин;
- кількість амілоїдних тілець.
При раку передміхурової залози в рідині виявляються клітини злоякісної пухлини. При нормальній роботі простати в секреті не міститься кров'яних клітин і патогенних мікроорганізмів. Кількість епітеліальних клітин незначно. Запальний процес проявляється зміною складу секрету простати, при наявності запалення в поле зору під мікроскопом потрапляють:
- більше 10 лейкоцитів;
- більше 2 еритроцитів;
- патогенні мікроорганізми при інфекційному простатиті;
- амілоїдні тільця при застійному простатиті, аденомі простати;
- більше 2 епітеліальних клітин.
 підрахунок клітин проводиться в лічильної камері. Крім мікробіологічного дослідження матеріалу використовується метод бактеріального посіву. Особливо актуально це дослідження при підозрі на інфекційний простатит. Бактеріальний посів дає можливість виявити патогенні мікроорганізми, перевірити їх чутливість до певних видів антибіотиків і призначити кращий варіант лікування. Якщо не виявляються лецитинові зерна, це може говорити про запальний процес і злоякісному новоутворенні. Якщо аналіз показує велику кількість крові, жирових клітин і лейкоцитів, можна припустити гострий запальний процес або злоякісну пухлину. Застійний хронічний простатит іноді не призводить до підвищення кількості лейкоцитів, особливо часто така клінічна картина спостерігається при синдромі тазового болю. Які захворювання допомагає визначити дослідження секрету простати?
підрахунок клітин проводиться в лічильної камері. Крім мікробіологічного дослідження матеріалу використовується метод бактеріального посіву. Особливо актуально це дослідження при підозрі на інфекційний простатит. Бактеріальний посів дає можливість виявити патогенні мікроорганізми, перевірити їх чутливість до певних видів антибіотиків і призначити кращий варіант лікування. Якщо не виявляються лецитинові зерна, це може говорити про запальний процес і злоякісному новоутворенні. Якщо аналіз показує велику кількість крові, жирових клітин і лейкоцитів, можна припустити гострий запальний процес або злоякісну пухлину. Застійний хронічний простатит іноді не призводить до підвищення кількості лейкоцитів, особливо часто така клінічна картина спостерігається при синдромі тазового болю. Які захворювання допомагає визначити дослідження секрету простати?
- рак передміхурової залози;
- доброякісну пухлину, аденому;
- збільшення простати, гіперплазію;
- застійні явища;
- інфекційний простатит в гострій або хронічній формі.
Є деякі захворювання, які роблять дані аналізу не інформативними, а його проведення — занадто болючим. Протипоказання до дослідження:
- будь-яке інфекційне захворювання, яке супроводжується підвищенням температури до значення більш 37,5 градусів;
- захворювання прямої кишки: проктит, анальна тріщина, геморой, спазм анального сфінктера ;
- туберкульоз простати.
Якщо стан сфінктера не дозволяє зробити масаж, використовується паркан першої порції сечі. При інфекційних захворюваннях взяття секрету відкладається до одужання. 
Як підготуватися до процедури?
Секрет простати виробляється цілодобово, проте, 1/3 частина від усього обсягу рідини виводиться разом зі спермою при статевому акті. Тому за 4 дні до проведення процедури потрібно утриматися від статевої активності і мастурбації. Якщо вік пацієнта старше 35 років, для полегшення лікарських маніпуляцій краще утриматися від сексу протягом 1 тижня. На склад секрету впливають спиртні напої, тому за 2-3 дні потрібно припинити вживати алкоголь. Щоб отримати найбільш достовірні результати аналізів, урологи рекомендують протягом 1 тижня до дослідження утриматися:
- від відвідування лазні, сауни, від прийняття дуже гарячих ванн;
- від інтенсивних спортивних тренувань;
- від великого фізичного навантаження, бігу, підняття важких предметів;
- від сильного стресу, гострих конфліктів;
- від фізичного і психічного перенапруження, недосипання, перевтоми, недоїдання.
Видача результатів аналізу залежить від швидкості роботи і завантаженості лабораторії. Найчастіше повторна консультація призначається через 2-5 днів в залежності від стану пацієнта. Для того, щоб мати повну клінічною картиною уролога недостатньо тільки аналізу секрету простати. Крім цього використовується УЗД, пальпація передміхурової залози, аналіз крові і сечі. Після проведення всіх діагностичних заходів, лікар може обгрунтовано підібрати найбільш підходящий спосіб лікування.
Що таке пальцеве дослідження передміхурової залози
Передміхурова залоза — найважливіший орган в тілі чоловіка. Вона виробляє насінну рідину, що є складовою частиною сперми, грає важливу роль в нормальному функціонуванні сечостатевої системи і сексуального життя представників сильної статі. В силу ряду причин простата може бути схильна до виникнення ряду захворювань запального або пухлинного характеру. Тому кожен чоловік після 45-50 років, а за показаннями і частіше, стикається з необхідністю відвідування урологічного кабінету.
Для чого потрібно обстеження передміхурової залози
Оскільки простата відноситься до внутрішніх органів, то зовнішній огляд провести не можна. Сучасні методи дослідження (ультразвукові, рентгенівські, радіологічні) дозволяють оцінити стан і функцію органу в повному обсязі.

Однак пальцеве дослідження передміхурової залози залишається методом початкового скринінгу захворювань даної області , будучи доступним, недорогим і досить інформативним способом виявлення патології.
У нормі простата має величину волоського горіха, складається з трьох часточок — двох бічних і однієї серединної, розташовується попереду прямої кишки, трохи нижче рівня сечового міхура, над верхньою частиною сечівника. Пальцеве ректальне дослідження передміхурової залози дозволяє оцінити ряд параметрів:
- наявність певних для захворювання простати чинників — тріщини, зовнішні і внутрішні гемороїдальні вузли;
- стан тонусу сфінктера ануса;
- розміри простати;
- наявність вузлів, горбистості поверхні;
- ступінь м'якості, еластичності консистенції;
- виявлення асиметрії;
- наявність або відсутність хворобливості при обмацуванні;
- стан серединної борозенки (вираженість або згладжена);
- рухливість слизового шарупрямої кишки над простатою.
Всі ці дані в сукупності з опитуванням і зовнішнім оглядом хворого допоможуть лікарю поставити попередній діагноз.

Показаннями для проведення ректального пальцевого дослідження передміхурової залози є:
- підозра на онкологію (рак простати);
- підозра на наявність доброякісної пухлини — аденоми;
- простатит (гостра або хронічна форма);
- профілактичні щорічні огляди чоловіків старше 45 років, а також чоловіків після 40 років з обтяженою по онкології простати спадковістю.
Як проводиться пальцеве дослідження простати
Виконується пальпація простати лікарем урологом на амбулаторному прийомі, для успішного проведення процедури досить пари рукавичок і психологічного настрою пацієнта. Перед відвідуванням доктора чоловікові рекомендується звільнити пряму кишку. Досвідчений лікар пояснить пацієнту, яке положення потрібно прийняти (колінно-ліктьовий, на правому боці або спині), як розслабитися.
Зазвичай процедура займає кілька хвилин, пацієнт при цьому відчуває тільки невеликий дискомфорт. Уролог пальцем в рукавичці з мастилом через пряму кишку намацує задню стінку залози, оцінює всі параметри і робить висновок про наявність чи відсутність патології, а також потребує пацієнт в подальшому обстеженні для уточнення діагнозу або його чоловіче здоров'я поки не викликає побоювань. Після проведення процедури у пацієнта не залишається ніяких неприємних відчуттів.
Оцінка результатів дослідження
У здорового чоловіка передміхурова залоза розміром 2.5 (3.5) на 2.5 (3.0) см, еластична, безболісна з рівною поверхнею, чіткими межами, симетричними часточками, з вираженою серединної борозенкою і рухомий слизовою оболонкою прямої кишки над нею.

Пальцеве дослідження дозволяє виявити таку патологію:
- зміна розмірів простати — зменшення (зморщування при атрофії) або збільшення (абсцес, аденома );
- зміни консистенції — щільна, хрящевидний (рак, конкременти) або розм'якшення (хронічний простатит, атонія);
- асиметрія часткою, нерівномірність структури хронічний запальний процес;
- болючість при пальпації — гострий простатит, абсцес.
Слід зазначити, що для аденоми особливо характерно збільшення розмірів залози аж до великого курячого яйця і згладжування борозенки, що застосовуються в онкології типовим є горбиста поверхню і дуже щільна консистенція, для запалення простати — хворобливість при обмацуванні несиметричною і нерівномірною по щільності залози.
Все параметри будуть оцінюватися урологом, крім цього лікар за допомогою масажу візьме аналіз насінної рідини. Отриманий секрет простати спочатку оглядають візуально на предмет виявлення згустків слизу, гною або крові, а потім відправляють в лабораторію для проведення дослідження з метою виявлення запалення або онкології.
Масаж залози не проводять пацієнтам при гострому запальному процесі ( простатиті, уретриті або епідидиміті), при ускладненому геморої, тромбозі гемороїдальних вен, каменях і туберкульозної інфекції сечостатевої системи.
Висновок
Важливо пам'ятати, що здоров'я не повинно бути заручником сором'язливості або підозріливості пацієнта. Правильний настрій і попередня розмова з людиною про безневинність і важливості даної процедури допоможуть вчасно виявити можливі початкові стадії серйозної урологічної проблеми. Участь в диспансеризації чоловіків з певного віку дозволить уникнути сумних наслідків запущених форм хвороб.
На що вказують лейкоцити в секреті простати?
Секрет простати — один з компонентів складу сперми, являє собою специфічний сік, який виробляє передміхурова залоза. Це в'язка, молочно-каламутна рідина зі своєрідним запахом, який обумовлює наявність спермина (хлористоводневої з'єднання). В її біологічному складі містяться гормони, білки, жири, електроліти та вуглеводи. При хворобах чоловічої залози відбувається зміна складу і властивостей секрету, важливим інструментів в діагностиці цих проблем є загальноклінічний аналіз секрету простати і «трьох — склянка» проба сечі.
Для чого потрібні дослідження соку простати?
Мікроскопічне дослідження виділень передміхурової залози — основний метод діагностування наявності в ній запального процесу (простатиту) і проведення контролю ефективного лікування цього захворювання .
Спочатку секрет простати стерильний, але під час проходження по сечовивідних каналу в нього потрапляють епітелій, червоні (еритроцити) і білі (лейкоцити) тільця. Кількість лейкоцитів в соку простати зазвичай досягає до 10 одиниць, підвищення їх змісту (лейкоцитоз) може свідчити про початок запалення. 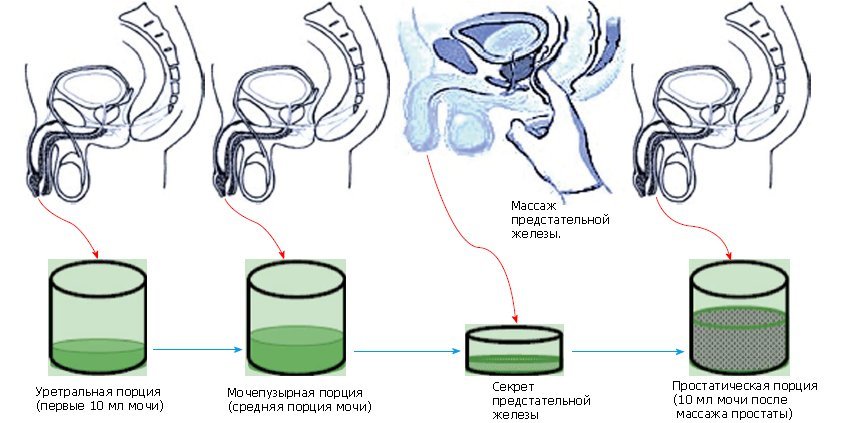
Основні функції секрету чоловічий залози це:
- розрідження сперми;
- забезпечення активності сперматозоїдів;
- виконання імунної функції;
- підтримку нормальної ерекції;
- відповідальність за концентрацію тестостерону (важливого чоловічого гормону);
- нормальне сечовипускання.
Дослідження секрету допомагає у виявленні порушень функціональних здібностей простати і інформує про можливий розвиток онкологічних патологій в її тканинах.
Проведення аналізу
Досвідчений фахівець — уролог перед взяттям аналізу проводить пацієнту інтенсивний ректальний масаж (через пряму кишку). Напередодні процедури пацієнту рекомендують дотримуватися кількох нескладних правил:
- Три доби утриматися від сім'явиверження.
- Скасувати відвідування лазні або сауни.
- Відхилити спиртні напої і лікарські препарати.
- Відмовитися від гострих страв.
- За 2-3 години до дослідження утриматися від сечовипускання.
При недостатньому виділенні з уретри соку чоловічої залози в чистому вигляді (він може осідати на стінках сечовивідного каналу або потрапляти в просвіт сечового міхура), проводять забір сечі з 3-х порцій і з неї шляхом центрифугування виділяють секрет, який поміщають на предметне скло, фарбують і мікро скопіюють. Ця методика складається з:
- Забора ранкової порції — характеристика стану уретри (підвищення лейкоцитів свідчить про запалення сечовивідного каналу).
- Забора середньої порції — об'єктивність стану сечового міхура і нирок (лейкоцитоз говорить про циститі і пієлонефриті у пацієнта).
- Забора останньої порції (після проведення стимулювання залози) — характеристика стану простати.
Показники норми і інтерпретація результатів
Дане дослідження визначає якісний (наявність еритроцитів, лейкоцитів , епітелію, атипових клітин, мікробів) і кількісний склад секрету.
Нормальні показники:
- білуватий колір, рідка консистенція, прозорість — каламутна;
- рН (кислотність) — лужна 6,4-6,9;
- еритроцити від 0 до 1 у всьому препараті;
- епітелій — одиничний;
- слиз, сперматозоїди, атипові клітини, трихомонади, гонококи та інші збудники — не виявлені;
- лецитинових зерен міститься у великій кількості (зменшення їх числа може свідчити про зниження функції чоловічої залози);
- лейкоцити в секреті простати від 5 до 10 в полі зору.
Підвищення вмісту еритроцитів, амлоідних тілець, лейкоцитів в соку простати — це тривожний сигнал, який свідчить про наявність застійних явищ, хронічного запального процесу або онкологічного захворювання органу.
Що може вплинути на результат дослідження
Під час тривалого хронічного запального процесу секрет простати, має в'язку і густу консистенцію, закупорює вивідні протоки передміхурової залози. В результаті цього сік виводиться з здорових і неушкоджених проток і картина загальноклінічного аналізу практично нормальна. Для виключення некоректного результату дослідження пацієнтам рекомендують провести кілька повторних тестів з інтервалом в два дня, але в одному і тому ж лікувальному закладі.
Трехстаканная проба сечі: як роблять аналіз
Лейкоцити виконують захисну функцію, борючись з вірусами та інфекціями, що потрапили в організм. Проникли патогени викликають запальний процес, який залучає ці клітини в осередки інфекції. Лейкоцити виконують імунну відповідь, проникаючи через стінки судин в тканині і знищуючи чужорідні тіла. Пацієнт здає аналіз сечі на лейкоцити в тому випадку, якщо є підозра на наявність у нього патологій сечовивідних шляхів або нирок.
Якщо первинний аналіз сечі показав підвищений вміст лейкоцитів, пацієнт направляється на додаткове дослідження — трехстаканной пробу сечі. Під мікроскоп відправляється три окремих порції урини, зібраних під час одного сечовипускання. Цей аналіз дозволить визначити, на якій ділянці сечовивідних шляхів протікає захворювання. При хронічному простатиті 3 х склянки проба сечі є головним діагностичним заходом.
Як підготуватися до процедури
- Перед забором сечі проведіть обмивання головки статевого члена без застосування засобів по догляду та гігієни. В іншому випадку потрапляння в лабораторний матеріал частинок хімічних речовин може змінити результати дослідження.
- Утримуйтеся від сечовипускання не менше трьох годин до початку проведення аналізів.
- Відмовтеся від їжі з забарвлює ефектом (апельсини, морква, буряк) за добу до забору сечі.
- Перестаньте приймати препарати з сечогінною дією, а також лікарські засоби, які забарвлюють урину в неприродний для неї колір. Наприклад, Рифампіцин має побічну дію викликати підвищення вмісту білірубіну, що надає сечі бурштиновий колір.
- Запасіться трьома спеціальними контейнерами для здачі аналізів сечі.
Як проходить забір сечі для трехстаканной проби
Збір урини для цього виду дослідження може проводитися двома способами. У спрощеному варіанті сеча збирається протягом одного акту сечовипускання спочатку в один контейнер, після чого в інший, а потім в третій.

Більш точну інформацію можна отримати, використовуючи при заборі сечі масаж простати. Цей метод збору аналізів рекомендується при підозрі у пацієнта на хронічний простатит. Він проходить за участю уролога, який перед початком проводить внутрішній (анальний) масаж передміхурової залози. Таким способом лікар стимулює виділення секрету простати в сечівник.
Про що розкажуть результати дослідження
Кожна порція сечі окремо досліджується на наявність в ній домішок. Підвищений вміст лейкоцитів в першому контейнері свідчить про наявність у пацієнта уретриту. Подібна ситуація, що спостерігається в третьому контейнері, вказує на простатит. При пієлонефриті або циститі у всіх трьох порціях сечі буде присутній підвищена концентрація лейкоцитів.
Проби сечі мають високу діагностичну цінність. Тому не слід ними нехтувати, як і рекомендаціями досвідчених фахівців.
