Якщо кішка млява не їсть і не п'є, що робити?
У кішки сухий ніс коли варто турбуватися?
Все про котячих кормах Роял Канін від А до Я
Все про котячих кормах Роял Канін від А до Я
Висип на шкірі
Висип може бути першим симптомом різних шкірних захворювань — в тому числі і вельми серйозних. У статті розглядаються найбільш часті захворювання, при яких на тілі може з'явитися висип різного кольору і вмістом.
Висип на тілі є виникнення на шкірних покривах патологічних елементів з різними морфологічними ознаками, вмістом, і може бути викликана різноманітними причинами. Найчастіше висип доповнюється іншими симптомами, притаманними захворювання, в результаті якого з'являється. У деяких випадках запальний процес на шкірі може свідчити про серйозні порушення роботи внутрішніх органів, в інших — про інфекційне або алергічне поразку шкіри.
Види висипки на тілі. Елементи висипу.
Запальний процес супроводжується появою первинних елементів на здоровій шкірі (висип) і наступних за ними вторинних, що обтяжують перебіг захворювання та більш повно відображають його симптоматику.
Види елементів висипу , що з'являється на шкірі:
- Папула. Щільний підноситься над поверхнею шкіри вузлик без порожнини запального (рожево-червоний) або незапального (тілесного кольору) характеру, що має різні розміри (від 1 мм. до 3 см.). Папули здатні вражати шкірні покриви як на глибині розташування епідермісу, так і в дермальном шарі.
- Везикула (бульбашка). Елемент висипу, всередині має порожнину, заповнену серозним вмістом, іноді з домішкою крові. Може бути одно- і багатокамерним, а також розташовуватися в епідермісі (інтраепідермально) або під ним (субепідермально). Розміри везикул — до 1 см. В діаметрі. Різновид везикул — бульбашки мають значні розміри — більше 1 см; в разі розтину бульбашок і бульбашок на шкірі залишаються виразки і ерозії.
- Пустула. Являє собою пляшечку з порожниною і дном, наповнений гноєм. Поверхневі пустули — фліктени — характеризуються запалених обідком навколо; глибокі гнійники — ектіми — розташовуються в нижніх шарах епідермісу і дерми і можуть мати великі розміри. Фолікулярні пустули локалізуються навколо волосяного фолікула, охоплюючи епідермальний шар шкіри (поверхневі) або залучаючи в патологічний процес дерму (фурункули, карбункули).
- Горбок. бесполостное елемент висипу різних відтінків, розташований в глибоких шарах шкіри, після зникнення здатний залишати рубці або атрофію епідермісу. Розміри горбків — 0,5-1 см.
- Пухир. рожево освіту без порожнини різних форм, причиною виникнення якого служить набряк сосочкового шару шкіри. Часто свербить; самостійно зникає протягом декількох годин.
- Вузол. Бесполосной елемент з ознаками інфільтрації, розташований в дермальном шарі шкіри, великих розмірів, запального або незапального характеру, м'якої або щільної структури.
- Пляма. Будь-яка зміна відтінку шкіри, обмежене чіткими або розпливчастими краями, не піднімається над поверхнею шкіри.
- Розеола. Пляма рожево-червоного кольору до 5 мм. в діаметрі, різноманітних форм з чіткими або розмитими межами. При натиску або розтягуванні шкіри може зникати з видимості.
- Геморрагия. Точки або плями на шкірі різноманітних форм і розмірів, що з'являються в результаті локального крововиливи.
Захворювання, що супроводжуються появою висипання
Найбільш поширені захворювання, одним із симптомів яких є висип на тілі — хвороби алергічної, аутоімунної і інфекційної етіології.
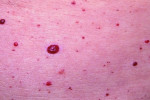
Екзема
Екзема тулуба поширена
Екзема — хронічне запальне дерматологічне захворювання, що характеризується появою висипу і еритематозних ознак на тілі. Причинами екземи служить патологічна реакція імунної системи на зовнішні і внутрішні подразники.
Схильність до захворювання може передаватися спадково у вигляді присутності підвищеної чутливості організму і шкірних покривів на дію провокуючих чинників — механічних, термічних.
Симптоми захворювання: поява оточених запальних елементів з нерівними краями на шкірі з подальшим утворенням папул або микровезикул. Дрібна висип швидко зникає, залишаючи сверблячі точкові ерозійні елементи з виділяється серозним ексудатом. В результаті на поверхні шкіри спостерігаються процеси мокнуть, що змінюються формуванням жовтувато-коричневих Корост.
У хронічній формі захворювання проявляється у вигляді сильного лущення, тріщин, сухості і потовщенні шкірних покривів. Область локалізації екземи — кисті рук, гомілки, область колін і ліктів, іноді — особа.
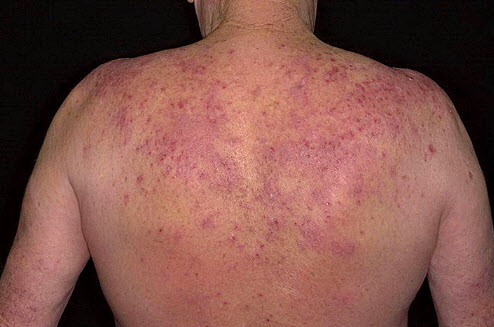
Алергічний дерматит
Алергічний дерматит
Алергічний дерматит — ураження епідермісу запального характеру, що є реакцією на проникнення подразників на поверхню шкіри або в організм. Крім спадкової схильності до сенсибілізації організму, причинами виникнення захворювання служать порушення функціонування клітин імунної системи, а також нейроендокринні патології, стреси, травми шкірних покривів. Висип на тілі у дитини при розвитку алергічного дерматиту може бути спровокована недостатністю продукування ферментів, а також споживанням матір'ю продуктів, які є харчовими алергенами, під час вагітності.
Ознаками захворювання служать з'являються на шкірі рожеві або яскраво-червоні плями, в області яких утворюються дрібні бульбашки або вузлики.
Процес супроводжується сильним свербінням; часто шкіра свербить не тільки на ураженій області, але і на віддалених ділянках тіла. Симптоматика захворювання схожа з проявами екземи, але має менш виражений характер.
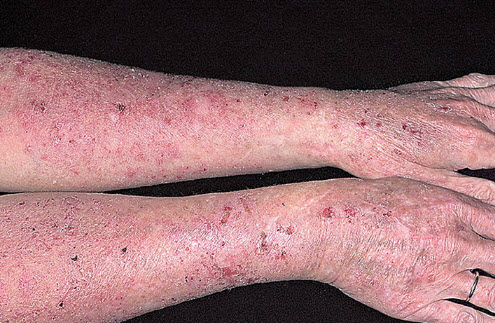
Простий контактний дерматит
Простий контактний дерматит
Простий контактний дерматит — реакція організму на пряме попадання подразника на шкірні покриви.
Причинами появи запальних елементів на шкірі служать лугу, миючі засоби, кислоти і т.д. Еритематозна форма дерматиту проявляється набряком, почервонінням, сухістю і тріщинами епідермісу. Водяниста висипка у вигляді бульбашок з серозної рідиною, які після розривання залишають мокнучі ерозійні елементи буллезная різновид захворювання. Некротический контактний дерматит викликає формування виразок , покритих струпом, після загоєння залишають на шкірі рубці.
Герпес
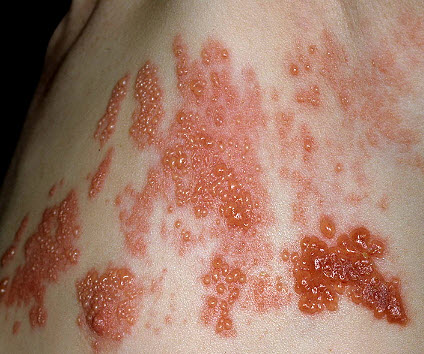
герпес оперізуючий (герпес зостер)
герпес — захворювання вірусної природи, що вражає шкіру, очі, статеві органи і слизові. Причиною захворювання є інфікування вірусом герпесу 1 і 2 типу. Факторами, що сприяють виникненню характерною симптоматики, є переохолодження, стреси, часті простудні захворювання, імунодефіцитні стани.
Ознаками хвороби є свербіж і печіння шкіри в області носогубного трикутника або статевих органів протягом 1 3 днів; згодом на шкірі утворюються дрібні бульбашки, які щільно прилягають одна до одної, наповнені прозорою рідиною. Після лопания утворень на шкірі формуються щільні кірки жовто-коричневого кольору.
Фолликулит
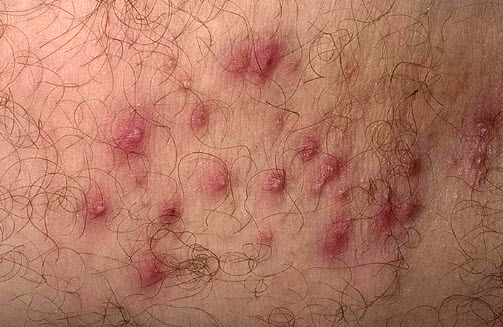
Фолликулит стафілококовий
Фолликулит — запалення верхнього відділу волосяного фолікула.
Причинами захворювання можуть служити як бактеріальні та грибкові збудники, так і віруси (наприклад, герпес) і паразити (кліщі демодекс). Провокують розвиток фолікуліту дрібні травми шкіри, надмірне потовиділення, порушення обміну речовин і зниження імунітету людини.
Ознаки захворювання: в гирлі волосяного фолікула у дорослого або дитини утворюється папула або пустула, оточена гіперемійованим обідком. Після розривання пустул на шкірі залишаються ерозивні елементи і корости. Область локалізації запалення — особа, волосиста частина голови, шия, кінцівки, сідниці, тулуб. Фолікуліт нерідко викликає формування фурункула.
Рожеві вугри
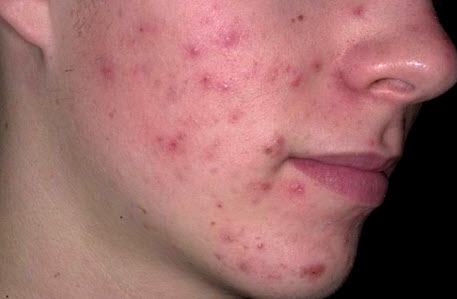
Розацеа (вугри рожеві)
рожеві вугри — патологічний стан сальних залоз, при якому на шкірі виникають запальні процеси з утворенням великих рожевих або червоних папул, що супроводжуються інфільтрацією і еритемою.
Причинами виникнення захворювання найчастіше є порушення функціонування шлунково-кишкового тракту, нейроендокринні хвороби, застосування агресивних методів впливу на шкіру або неправильно підібрані косметичні засоби, а також зловживання алкоголем, незбалансоване харчування.
перший симптом захворювання — почервоніння обличчя, особливо чола, носа, щік, спини. Далі на шкірі починає формуватися червоний висип. Через 1-7 днів папули перетворюються в гнійні пустули, а шкіра в ураженій області ущільнюється і покривається сіткою дрібних судин.
Піодермія
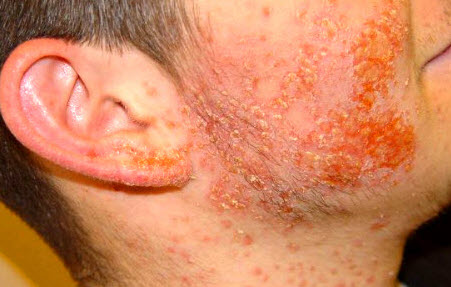
Піодермія
Піодермія — гнійні запальні процеси на шкірі, що розвиваються як первинне захворювання або ускладнення інфекційних хвороб; збудник, переважно стафілококові або стрептококові бактерії.
Провокуючі фактори — травми, сильні забруднення шкіри, порушення обміну речовин, а також ослаблення організму затяжними хворобами або переохолодження. Піодермія характеризується утворенням на поверхні шкіри фликтен, оточених запальним обідком. Після їх підсихання формується кірочка, загоюються без утворення рубців.
Кропив'янка
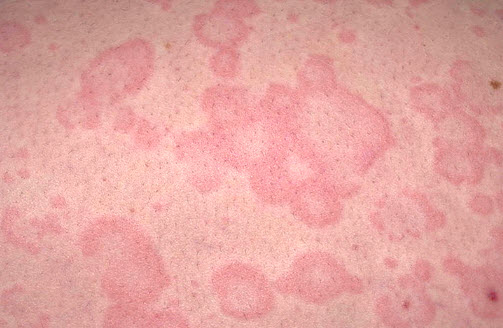
Кропив'янка гостра
Кропив'янка — дерматит алергічної етіології. Специфічні ознаки захворювання — поява на шкірних покривах великих розпливчастих рожевих пухирів, інтенсивний свербіж. Алергічний висип при кропивниці може прогресувати в кількості елементів і їх величиною протягом декількох хвилин, після чого частина утворень безслідно зникає.
Причиною захворювання, які спричинили я є патологічні реакції організму на проникнення подразників. У деяких випадках кропив'янка служить вторинним ознакою захворювань внутрішніх органів і гормональні збої.
Псоріаз
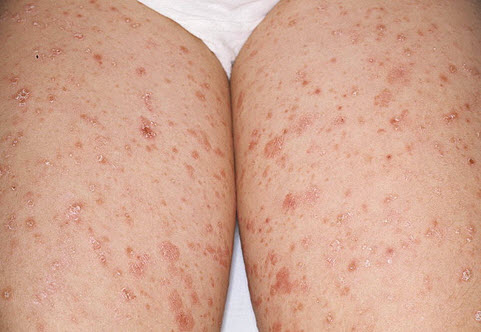
парапсоріаз
Псоріаз — неинфекционное захворювання з рецидивуючим перебігом, що вражає шкірні покриви, нігтьові пластини, волосяну частину голови. Імовірно, хвороба носить аутоімунний характер.
Виявляється у вигляді формування псоріатичних бляшок (зливаються між собою гіперемійованих ділянок, вкритих шелушащимися елементами). Нерідко появі перших ознак захворювання передує суха висип, свербіж шкіри, відчуття роздратування і стягнутості епідермісу.
Червоний плоский лишай
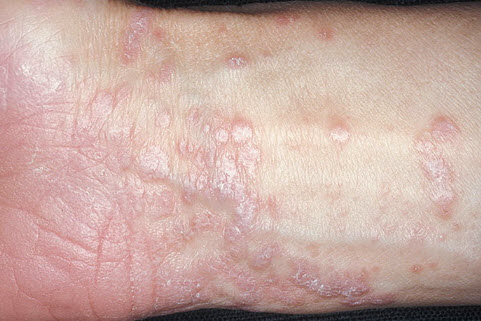
Червоний плоский лишай
Червоний плоский лишай — шкірне захворювання, що вражає шкіру тіла, слизові оболонки, що відрізняється хронічним перебігом. Природа виникнення — поліетіологічним (проникнення вірусів, зниження імунної відповіді організму, нейроендокринні порушення, підвищена сенсибілізація організму, стреси).
Основним симптомом є рожево-червоні папули з фіолетовим відливом різноманітних контурів з неглибоким вдавлення в середині, а також з характерним восковидним блиском. Розміри утворень 2-5 мм., Вони схильні до об'єднання в групи і формування на поверхні передпліч, нижніх кінцівок, спини, грудей фігур у вигляді ліній, кілець.
Кандидоз
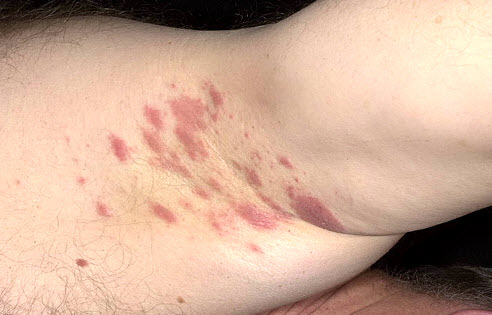
Кандидоз великих складок шкіри (дріжджова попрілість)
Кандидоз — грибкове захворювання, що викликається умовно-патогенними грибами роду Candida.
Причиною розвитку кандидозу є зниження імунітету людини, в результаті чого гриби, що живуть на шкірі і слизових, починають активно розмножуватися.
Провокуючими факторами , що сприяють появі кандидозу, служать прийом деяких лікарських препаратів, переохолодження, а також захворювання внутрішніх органів і систем. Поверхневий кандидоз вражає шкіру, слизові оболонки і нігтьові валики.
Симптоматика включає появу гіперемійованих ділянок шкіри з подальшим утворенням висипу з гнійними і серозними елементами. Після їх розтину формуються мокнучі ерозії з гладкою белесоватой поверхнею. Область локалізації запалень на тілі — меж'ягодічная складка, аксиллярного область, пах, шкіра під молочними залозами. Захворювання схильне до рецидивів; в разі хронічного перебігу загрожує ускладненнями з боку внутрішніх органів.
Краснуха
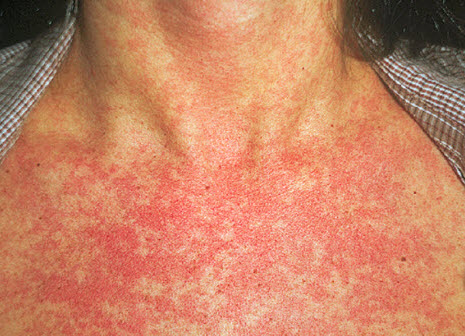
Краснуха
Краснуха — вірусне захворювання, що супроводжується короткою гострою фазою з явищами лихоманки і висипу на тілі.
Причиною є інфікування від хворої людини контактним, повітряно крапельним шляхами. Протягом 10-21 дні після зараження з'являються перші симптоми: помірна лихоманка, головний біль, збільшення лімфовузлів. Через 1-2 доби приєднується плямистий висип, що розповсюджується на все тіло, що складається з дрібних червонуватих папул. Зазвичай явища висипки самостійно зникають через 3 доби; після інфікування краснухою виробляється довічний імунітет до цього захворювання.
Краснуха — безпечна хвороба. Виключення становлять вагітні жінки, особливо в 1 триместрі, так як первинне проникнення вірусу в організм в цей період загрожує серйозними патологіями розвитку плода.
Скарлатина
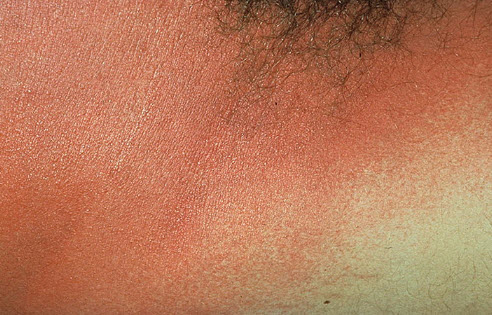
Скарлатина
Скарлатина — заразна інфекційна хвороба, що виявляється у вигляді ангіни, дрібного висипу на тілі, лихоманки.
Причина інфікування — контакт з хворою людиною, а також його особистими речами та предметами побуту. Нерідко зараження відбувається повітряно-крапельним шляхом. Висипання на тілі локалізуються на обличчі (переважно щоки), по обох сторонах корпусу, в паху. Проявляються у вигляді дрібних папул, при натисканні проглядається чіткіше.
Крізь червону висип спостерігається жовтуватий відтінок шкіри; після зникнення папул шкірні покриви лущаться, припадаючи великими лусочками. Характерна особливість захворювання — шкіра носогубного трикутника, вільна від висипань. Мова звітний, зернистий; ознаки ураження мигдалин більш виражені, ніж при звичайній ангіні.
Геморагічна висип. Васкуліт
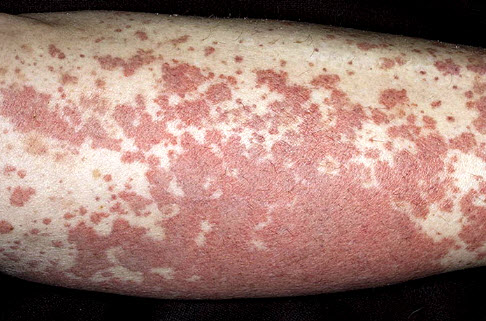
Геморагічна висип. Васкуліт
Геморагічна висип — крововиливи на шкірі, що супроводжуються утворенням папул, гнійних і вузлових елементів, набряком, запаленням. Причинами геморагічної висипки можуть стати менінгококцемія, деякі форми стафілококової інфекції, сибірська виразка, псевдотуберкулез, кишковий ієрсиніоз, черевний тиф. Висип локалізується на сідницях, кінцівках, обличчі, долонях і підошвах.
Залежно від захворювання, що викликало явища геморагічного висипу, може доповнюватися лихоманкою, збільшенням лімфовузлів, сверблячкою, хворобливістю шкіри.
Синдром токсичного шоку
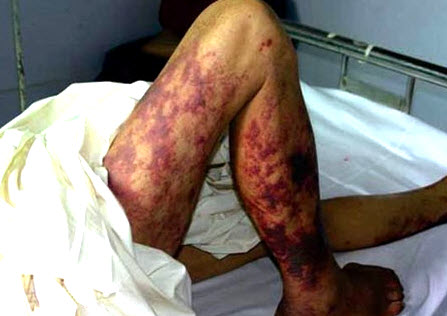
Синдром токсичного шоку
Синдром токсичного шоку — важке захворювання, часто алергічної або інфекційної (стрептококової, стафілококової) етіології, яке характеризується високою температурою тіла, блювотою, розладами кишечника, а також появою висипу на тілі. Оскільки при подібному стані організму може швидко розвинутися ураження внутрішніх органів, воно є загрозливим життя хворого.
Висипання на шкірі можуть бути подібні пухирі при кропивниці, або проявлятися у вигляді розсипу дрібних червонуватих вузликів. При відсутності лікування протягом доби приєднуються лихоманка, біль в м'язах і суглобах, сильна блювота і діарея, втрата свідомості, запаморочення, некроз уражених ділянок шкіри, відчуття здавленості горла, дихальна недостатність. Стан вимагає терміново викликати швидку медичну та надання заходів першої допомоги.
Як позбутися від білих точок на обличчі?
Білі точки нерідко з'являються на шкірі будь-якого типу. Дрібні вузлики з просвітчастим крізь тонкий шар шкіри білим або світло-жовтим вмістом можуть локалізуватися на лобі, навколо очей, в області носа, на вилицях.
Оскільки деякі височини не мають отвори, видалити наповнює їх масу вельми скрутно.
Білі горбки мають тенденцію до розростання в розмірах, кількості при використанні агресивних або неправильно підібраних косметичних засобів.
Причини появи білих точок
Порушення діяльності сальних залоз, а також закупорка пір волосяного фолікула може відбуватися з різних причин, найчастіше криються всередині організму
Основна з них — зайва секреція сала, що відбувається внаслідок збоїв в продукуванні гормонів, ферментів, захворювань печінки, шлунка, кишечника, жовчного міхура, деяких патологічних станів судин, серцевого м'яза, шкірних хвороб (наприклад, себореї).
Підвищений холестерин в крові також може впливати на стан шкіри людини.
Екзогенними факторами, що сприяють появі білих точок на шкірі, можуть стати надмірне ультрафіолетове опромінення (сонячні промені, солярій), неправильний догляд (особливо недостатнє очищення шкіри перед сном), погрішності в харчуванні, шкідливі звички.
Білі точки: види і симптоми
Освіти на шкірі обличчя, які візуалізуються у вигляді білої точки, можуть відрізнятися за способом формування і вмісту .
Функціональні (ретенційні) кісти сальних залоз
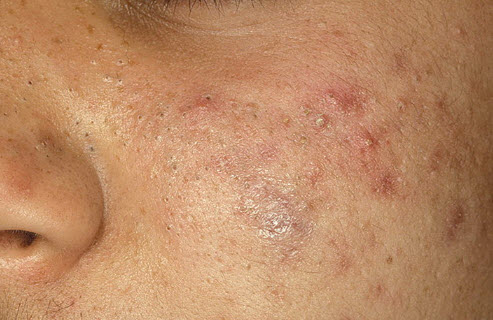
акне кістозні
Чи здатні з'являтися на шкірі в будь-якому віці і осіб обох статей. У дітей можуть формуватися з відмерлих клітин епідермісу в грудному віці, поступово розсмоктуючись до 3-5 років. Мікроцисти зовні виглядають як одиночні або множинні точки, що підносяться на поверхні епідермісу у вигляді невеликого горбка, щільного і гладкого на дотик, іноді — хворобливого. У деяких випадках капсула, в якій накопичується їх вміст, може включати 2-3 камери, що відбувається при об'єднанні кількох дрібних кіст.
Нерідко такі освіти формуються в місці знаходження вугра при його неправильному видаленні; в разі, якщо стовбур або гнійний вміст вугра вдавлюється всередину шкіри, можлива закупорка прилеглої сальної залози з подальшим утворенням кісти. Найбільш ймовірна область локалізації мікрокіст — Т-зона особи.
Жировики (мілліуми)
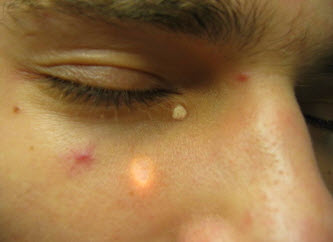
Жировики (мілліуми)
Зовні нагадують ретенційні кісти, але мають більш рихлу структуру внаслідок формування з жирових клітин шкіри (адипоцитів). Крім жирової тканини, можуть мати рідкі включення секрету сальних залоз. При пальпації мілліуми легко зсуваються під шаром епідермісу, м'які, але пружні, не мають отвори зовні, при дотику не викликають дискомфорту.
Деякі мілліуми можуть розташовуватися в товщі шкіри, що відбувається з причини розтягування часточки сальної залози її секретом, який і просвічує в формі білої точки.
Псевдомілліуми
Формуються в зонах травм, рубців, шрамів шкіри. Являють собою скупчення шкірного сала в поглибленнях епідермісу, зверху покрите щільним шаром клітин.
White heads (білі вугри)
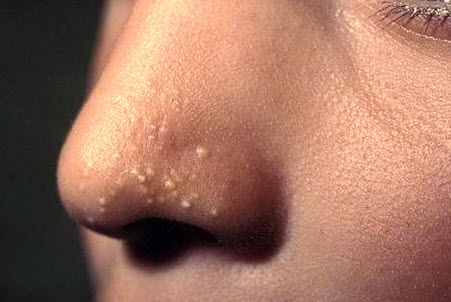
White heads (білі вугри)
Внаслідок мікротравм шкіри, запалень дрібних сальних або потових залоз, а також накопичення шкірного сала в тканинах виникають патологічні вогнища в поверхневих шарах шкіри. Інфікування бактеріальними агентами, що найчастіше відбувається при розчісуванні шкіри або витісненні прищів, призводить до утворення дрібних гнійних пустул.
При нормальному функціонуванні імунної системи набряк і запалення швидко зникають, а освіти з гнійним вмістом просвічують крізь шкіру у вигляді білих точок.
Закриті комедони
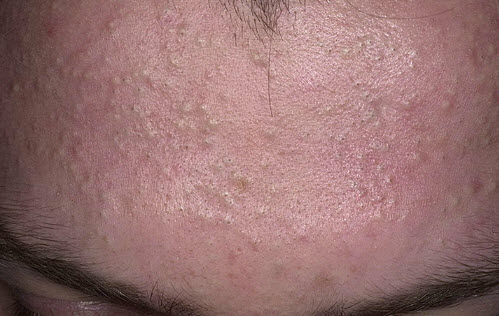
Закриті комедони
Ці освіти формуються в результаті тимчасової закупорки пори сальної пробкою, яка щільно і глибоко розташована в отворі пори і не має можливості виходу на поверхню. На відміну від відкритих комедонов, сальні пробки в яких мають пухку текстуру, закриті комедони відрізняються надзвичайно щільним наповненням. Зовнішній вигляд шкіри з таким типом утворень є горбисту поверхню, покриту білими точками.
Білі пігментні плями
Чи здатні виникати в будь-якому віці, іноді знаходячи вид дрібних білих точок, які не піднімаються над поверхнею. Імовірно, мають нейроендокринну природу виникнення.
Лікування і видалення точок на обличчі

При утворенні множинних жировиків, вугрів або комедонов на обличчі варто звернути увагу на звичний раціон харчування. Можливо, він включає надмірна кількість простих вуглеводів і жирів.
Основні препарати, що використовуються в терапії білих точок, спрямовані на зниження кератинізації, а також зменшення вироблення шкірного сала і розчинення утворень:
- Засоби з саліцилової і молочної кислотою.
- Азелаиновая кислота (Скінорен).
- мазі на основі цинку.
- Креми і мазі з дьогтем.
- Боро-норми.
При ураженні шкіри дрібними гнійними вуграми використовуються антибактеріальні мазі — метрогил-гель, ерітроміціновая, кліндоміціновая, далацін-гель. У разі поразки значних ділянок шкіри обличчя і відсутності ефекту від інших засобів застосовують місцеве лікування кремами і мазями з ретиноїдами (клензіт, діфферін, адапалену).
Косметичні процедури досить ефективно позбавляють шкіру від множинних білих точок. Вони можуть включати механічні, ультразвукові, вакуумні чистки обличчя, пілінги (кислотні, микродермобразия), професійні програми для розчинення сальних пробок, лазерну шліфовку, фоторадіотерапію.
Міліуми і ретенційні кісти в більшості випадків піддаються видаленню, так як рідко зникають під впливом медичних препаратів. Основні методи, що застосовуються для позбавлення від білих точок:
- Лазерна коагуляція. Видалення новоутворень променем медичного лазера. Сучасний малотравматичні метод.
- Радіохірургічне видалення. Найбільш дорога методика, що дозволяє посікти освіти без видимих косметичних наслідків.
- Електрокоагуляція. Являє собою припікання міліуми розрядами електричного струму. Можливо тривале загоєння і утворення рубців на шкірі.
- Кріотерапія. Видалення дрібних білих точок за допомогою рідкого азоту низьких температур.
Лікування народними засобами

Народні методи, спрямовані на боротьбу з білими крапками, часом дають відмінні результати:
- Маска проти білих точок. Змішати? пачки живих дріжджів, ложку меду, 1 чайну ложку перекису водню і стільки ж свіжого лимонного соку. Розподілити по поверхні шкіри, змити через 20 хвилин.
- Компрес з трав проти жирності і запалень. Квітки ромашки та календули (по столовій ложці) залити киплячою мінеральною водою в обсязі 400 мл. Влити в термос, залишити на пару годин. Прикладати до обличчя у вигляді аплікацій.
- Маска гарбузово-кропив'яна. Натерти на дрібній тертці м'якоть гарбуза, взяти 2 столові ложки маси. Листя кропиви заварити окропом, щоб вийшов міцний настій (приблизно 3 ложки сировини на 150 мл. Води), залишити на годину, процідити. Влити в гарбузову масу ложку кропив'яного настою, додати чайну ложку вівсяних пластівців, нанести на обличчя в формі маски на 25 хвилин.
- Відмінний спосіб позбутися від точок — регулярні маски з білої, блакитної глини, розведені водою і лимонним соком в рівних пропорціях.
- 3 рази в тиждень можна змащувати шкіру обличчя яєчним білком, кефіром або кислим молоком. Ці кошти чудово усувають надлишок шкірного жиру і перешкоджають появі закритих комедонов і міліуми.
Профілактика освіти білих точок
Для того, щоб запобігти утворенню білих точок на шкірі , необхідно дотримуватися наступних рекомендацій:
- Ретельно доглядати за шкірою, з огляду на її типом, вік. Засоби по догляду повинні включати креми для корекції салоотделенія, зволожуючі засоби, сироватки для локального застосування (наприклад, для Т-зони), скраби, маски для розчинення сальних пробок. Програма очищення шкіри складається з гелів або кремів для вмивання, тоніків, антибактеріальних засобів.
- Народні методи лікування можна використовувати регулярно, попередньо розпарюючи шкіру.
- Система харчування повинна включати якомога більше рослинної їжі, а також обмежувати солодощі, гостру і консервовану їжу.
- Необхідно відмовитися від шкідливих звичок, а також проводити більше часу на повітрі, практикувати заняття спортом.
Червоні родимки на тілі
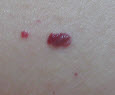
Родимки можуть існувати на тілі відразу після народження людини, а можуть з'являтися в процесі дорослішання організму. Червоні родимки на тілі ангіоми є доброякісні утворення, сформовані через неправильну роботу судин або лімфатичної системи. Червоні родимки можуть розташовуватися в різних частинах тіла, а також на будь-якій глибині в залежності від місця знаходження пошкодженого судини. У таких утворень є одна загальна особливість: при натисканні родимка блідне, а потім знову набуває яскравий окрас.
Фото червоних родимок
Причини появи родимок
Якщо ангіома присутній на тілі дитини з народження, ймовірною причиною її появи можуть стати інфекційні захворювання, перенесені матір'ю в період внутрішньоутробного розвитку плода загострення хронічних інфекцій, пієлонефрити, вірусні ГРВІ. Зазвичай дрібні родимки (до 1 см) самостійно проходять в перші 7 років життя дитини.
У дорослих людей ангіоми виявляються рідше, і в цьому випадку має місце гормональний збій в організмі, захворювання шлунка і кишечника, печінки, підшлункової залози . Поява дрібних червоних точок на тілі може спровокувати тривала інсоляція і зловживання відвідуванням солярію. Іноді ангіоми на тілі свідчать про хвороби кровоносної системи.
Види корисних родимок
Ангіоми розрізняються місцем розташування щодо глибини шкірного покриву і виду судини, що став причиною її появи (капілярні, венозні, артеріальні). За зовнішніми ознаками і розмірами можна виділити:
- Найбільш часто зустрічається вид червоної родимки капілярна гемангіома. Являє собою розлом або розширення капілярного судини; зовнішній вигляд родимки синьо-багряне або яскраво-червона пляма, місце розташування будь-яку ділянку тіла або особи. У дітей капілярні гемангіоми локалізуються в паху, на щиколотках, руках, шиї, грудей, обличчі.
- Кавернозная (пещеристая) гемангіома поєднує кілька кровоносних судин, що з'єднуються між собою у великі порожнини. Розташовується над шкірою і зверху покрита тонким шаром епідермісу. Досить часто розташовується на обличчі, що спотворює людину. Може локалізуватися в селезінці, печінці, матці і, маючи значні розміри, заважати роботі цих органів.
- Гілляста гемангіома за зовнішніми ознаками є пульсуюче припухлість освіту, наповнене кров'ю. Об'єднує кілька простих родимок, з'єднаних між собою. Якщо на таку ангіому натиснути рукою, спостерігається відтік крові, після чого вона знову наповнюється.
Якщо ангіома є круглою червону крапку, вона називається точковою. У тому випадку, якщо в сторони від родимки відходять дрібні капіляри або вона не має чітких контурів, ангіому прийнято називати зірчастої або павукоподібних. По складу тканин, що утворюють ангіому, виділяють гіллясті, плоскі, вузлуваті і шишкоподібні родимки.
Діагностика червоних родимок
Діагностика
Зазвичай червоні родимки не доставляють власникові ніяких проблем, крім естетичних. Навіть великі родимки не впливають на підвищення температури або погіршення самопочуття.
Після консультації у лікаря-дерматолога або хірурга, зовнішнього огляду тіла, опитування хворого про прояви і симптоми освіти може бути призначений додатковий прийом у гастроентеролога, невропатолога, ендокринолога. Це залежить від причин, що викликали появу родимки у дорослої людини, а також можливих підозр лікаря про локалізацію інших утворень, наприклад, на внутрішніх органах.
Після консультації з дитячим хірургом зазвичай приймається рішення залишити родимку на тілі до віку 5-7 років, але тільки в тому випадку, якщо вона не має значних розмірів або не схильна на місцях, схильних до тертя одягом.
Наслідки виникнення червоних родимок
У деяких випадках, особливо при впливі несприятливих факторів: ультрафіолетових променів, пошкодження родимок одягом, прикрасами або взуттям, ангіоми можуть перероджуватися в злоякісні пухлини. Основна проблема, небезпеки червоних родимок їх здатність до переродження в рак шкіри.
Після видалення або самостійного зникнення родимки на шкірі може залишитися білий рубець. Ангіоми у дітей, розташовані близько до ока, носа можуть при збільшенні в розмірах викликати порушення нюху, зору.
Лікування червоних родимок на шкірі
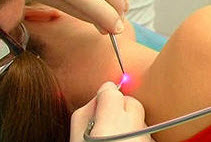 У більшості випадків дрібні червоні родимки не потребують лікування або видалення, особливо якщо не розташовані на обличчі. Якщо родимка не схильна до тертю одягом і не збільшується в розмірах, її також краще не видаляти. Зміна кольору або розміру привід для термінового звернення до лікаря.
У більшості випадків дрібні червоні родимки не потребують лікування або видалення, особливо якщо не розташовані на обличчі. Якщо родимка не схильна до тертю одягом і не збільшується в розмірах, її також краще не видаляти. Зміна кольору або розміру привід для термінового звернення до лікаря.
Методи лікування ангиом залежать від місця локалізації та виду новоутворення. Прості капілярні гемангіоми можна лікувати або видаляти наступними методами:
- Рентгенівське випромінювання. Спеціаліст призначає курс сеансів цієї методики, після закінчення якого червона родимка світлішає, зменшуються її розміри, а з плином часу може взагалі зникнути. Треба пам'ятати, що рентгенівські промені можуть бути небезпечні для здоров'я, тому сучасна медицина не рекомендує використовувати такий метод.
- Хірургічне висічення. Такий спосіб видалення родимки може бути виконаний на прийомі у хірурга в поліклініці і більше підходить для невеликих родимок, розташованих на тілі. Після хірургічного видалення на шкірі можуть залишатися шрами і рубці.
- Припікання червоних родимок вуглекислотою. Оскільки родимка розташовується в глибоких шарах шкіри, цей спосіб може виявитися неефективним і привести до подальшого розростання родимки внаслідок того, що її основу залишається неушкодженим. Він підходить тільки для дрібних утворень, розташованих над поверхнею шкірного покриву.
- Більші капілярні гемангіоми можна успішно вилікувати за допомогою їх хімічного склерозування. Для цього в освіту і шкіру навколо нього вводять спеціальні препарати, що блокують судини родимки і відокремлюють її від загального кровотоку. В результаті родимка поступово зменшується в розмірах і зникає.
- Метод кріодеструкції полягає в заморожуванні родимки рідким азотом. Підходить тільки для тих родимок, які розташовуються над поверхнею шкіри і не зачіпають її глибокі шари. В результаті судини ангіоми стають крихкими, після чого руйнуються.
- Припікання родимок методом коагуляції. Такий спосіб видалення ангиом досить ефективний і безпечний, підходить для великих капілярних утворень, до того ж не залишає рубців і шрамів. Існує кілька способів коагуляції радиоволновая, електрокоагуляція, а також сучасні методики світлова та інфрачервона. При проведенні процедури на шкіру навколо родимки і на саму ангіому накладається шар анестетика. Для видалення великих утворень попередньо здійснюється місцеве ін'єкційне знеболення.
Печеристі або гіллясті гемангіоми часто вимагають хірургічного лікування, причому в кілька етапів. Невеликі освіти можна вилікувати методом радієвої аплікації, а також за допомогою перев'язки судин гемангіоми в місці їх з'єднання зі здоровими. Одночасно виконується висічення великих стовбурів родимки.
Мабуть, найпопулярніший метод видалення ангиом — застосування вуглекислого або судинного лазера . В цьому випадку висічення родимки проводиться пошарово, тому дозволяє повністю позбутися від утворення будь-якої глибини. Промені лазера залишають мінімальні рубці після повного загоєння шкірного покриву. Попередньо проводиться знеболення ін'єкцією або гелем-анестетиком. Оскільки процедура видалення ангіоми лазером триває всього кілька секунд, вона добре переноситься пацієнтами. Через добу шкіра на місці родимки покривається скоринкою, яка зникає протягом 1-3 тижнів.
Після видалення ангиом фахівець проводить дослідження отриманого матеріалу на присутність злоякісних клітин. Протягом 1-2 місяців не рекомендується піддавати область розташування ангіоми інсоляції, а також не відвідувати солярій і сауну.
Лікування червоних точок на тілі народними способами
Народна медицина пропонує декілька методів освітлення або припікання червоних родимок.
 Такими способами можна скористатися тільки в тому випадку, якщо розміри родимки мінімальні і не спостерігається її зростання. Строго заборонено самостійно лікувати великі освіти, а також ті, які зачіпають глибокі шари шкіри.
Такими способами можна скористатися тільки в тому випадку, якщо розміри родимки мінімальні і не спостерігається її зростання. Строго заборонено самостійно лікувати великі освіти, а також ті, які зачіпають глибокі шари шкіри.
- Змащувати родимки на ніч невеликою кількістю касторової олії. Через місяць освіти почнуть зменшуватися.
- Можна щодня мазати ангіоми противірусної маззю, наприклад, ацикловіром.
- Для освітлення родимок необхідно 2-3 рази в день накладати на освіту кашку з тертої чорної редьки.
- Корінь кульбаби промити, подрібнити і прикладати до ангіомі на 2-3 години у вигляді компресу щодня.
- Можна змащувати родимку соком ріпчастої цибулі. В результаті утворення підсохне і зникне.
- Для позбавлення від родимок добре допомагає бджолиний мед. Досить змащувати їм червоні родимки щодня, і вже через пару тижнів вони почнуть зменшуватися.
- Свіжу траву молочаю необхідно подрібнити, після чого докласти цю масу до родимці. Зав'язати, залишити на пару годин. Проводити такий сеанс 1 раз в день протягом тижня.
- Невелику картоплину вимити, розрізати на 2 частини і протирати виступаючим соком червоні родимки.
- З'єднати дрібно натерте яблуко і мед в рівних частинах, змастити родимку і залишити під бавовняної пов'язкою і целофаном на ніч. Повторювати 3-4 рази.
- Змішати 50 мл. яблучного оцту і 3 краплі ефірного масла лимона, після чого змащувати родимку 2 рази в день.
- Раздавить 2 зубчики часнику під пресом, додати 2 чайні ложки яблучного оцту і борошно до утворення густого тесту. Заклеїти пластиром місце навколо родимки, а на неї докласти таке тісто на 5-6 годин.
- Значно освітлити родимку можна, якщо по черзі змащувати її соком лимона і часнику. Повторювати 2-3 рази в день.
- Ананасовий сік при щоденному прикладанні у вигляді примочок до родимці може зробити її блідою і непомітною.
- Змішати в рівних пропорціях мед, лляне і касторове масло. Прикладати на родимку компрес з такої суміші, тримати не менше 30 хвилин.
Оскільки традиційна медицина скептично ставиться до таких методів, рекомендується все-таки для початку проконсультуватися з фахівцем, і, якщо червона родимка НЕ представляє небезпеки, спробувати засоби народної медицини.
Здоров'я Вам! З Ув. команда сайту VashDermatolog.ru
підшкірний прищ
Підшкірні прищі з однаковою частотою з'являються як в підлітковий період внаслідок гормональної перебудови організму, так і у дорослих.
Область локалізації внутрішніх прищів залежить від зони, найбільш схильною до запальним процесам. Найчастіше неприємне явище спостерігається на спині, на руках в області плеча, на шиї, грудях, на обличчі.
Білий підшкірний прищ — це утворився під шаром епідермісу підшкірний пустул (порожнина, наповнена гноєм ).
Внутрішній червоний прищ — запалену ділянку тканин дерми, який в результаті набряку збільшується в розмірах і підноситься над поверхнею шкіри.
Фото
Причини появи
Закупорка та запалення протоків сальних залоз на обличчі і тілі людини , що призводять до появи підшкірних прищів, можуть бути викликані багатьма причинами. Найбільш часто такими є:
- Гормональні порушення в організмі (пубертатний період, вагітність, недолік естрадіолу в клімактеричний період і т.д.). Захворювання, викликані збоями в виробленні гормонів. Нейроендокринні хвороби.
- Порушення в роботі імунних клітин і, як наслідок, активне розмноження патогенної мікрофлори на шкірних покривах.
- Захворювання шкіри , пов'язані з виробленням і порушенням відтоку шкірного сала (наприклад, себорея).
- Механічні пошкодження сальних залоз.
- Хвороби шлунково-кишкового тракту, печінки.
- Недотримання заходів гігієни особи і тіла, неправильно підібрані косметичні засоби.
- Незбалансоване харчування з надлишком солодкої, солоної, жирної їжі.
- Підвищене потовиділення, іноді через носіння синтетичного одягу.
- Спадкова схильність.
- При складно піддається лікуванню перебігу хвороби, особливо в поєднанні з іншими видами акне, причиною може бути глистяні інвазії.
- Підшкірний кліщ (демодекс), що паразитує в волосяних фолікулах на обличчі і тілі, може викликати появу прищів у людей, чия шкіра схильна до жирності.
- Підшкірні прищі на шиї можуть з'являтися при регулярному терті або тиску тісними комірами.
- Запальні явища на підборідді, на щоці у чоловіків нерідко утворюються при недотриманні заходів гігієни після гоління.
Симптоми ознаки внутрішнього прища
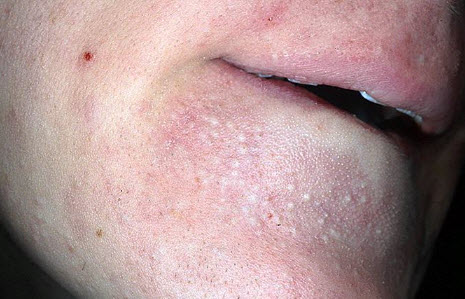
Розміри червоного підшкірного прища варіюють від 1-2 мм. до сантиметра і більше.
Унаслідок подальшого розвитку запального процесу, а також інфікування ураженої області мікроорганізмами, постійно присутніми на шкірі людини, утворюється підшкірний гнійний пустул. Зовні це явище є наріст, що підноситься над шкірою білого або жовтуватого кольору, який не має отвору. Оскільки гній повністю прихований шаром шкіри, видалити такий прищ досить складно.
У деяких випадках скупчення великої обсягу гною призводить до швидкого зростання прищів. При запущеному перебігу процесу великі вузли надають шкірі характерну бугристость, нездоровий червонуватий відтінок.
Червоні прищі можуть довго не утворювати гнійні пустули, викликаючи свербіж, дискомфорт, болючість при дотику. Дрібні підшкірні прищі часто розташовуються на лобі, на носі людини, приводячи до загальних запальним явищам цих областей. Освіти на губах з'являються відразу під червоною облямівкою і найчастіше мають невеликі розміри внаслідок запалення дрібних сальних залоз.
Якщо захворювання викликане підшкірним кліщем, прищі можуть бути множинними, мати яскраво-червоний колір і розташовуватися під тонким шаром шкіри. Симптоматика доповнюється сверблячкою, лущенням шкіри.
Наслідки для шкіри
Основна неприємність, якої загрожує поява підшкірних прищів — зниження привабливості шкіри обличчя або тіла .
Оскільки прищі розташовані в товщі шкіри, їх неправильне лікування і видалення часто викликає поява рубців, складно піддаються терапії.
лікування підшкірних прищів
Вибір методів лікування здійснюється лікарем-дерматологом.
При легкому ступені ураження шкіри рекомендується відвідування косметолога з метою проведення комплексу заходів по боротьбі з підшкірними прищами:
- професійні маски проти утворення прищів.
- Чистка шкіри (вакуумна, механічна, за допомогою гальванізації).
- Мікродермобразія — пілінг шкіри з використанням твердих мікрокристалів для зняття верхнього омертвілого шару клітин. Прискорює циркуляцію крові, сприяє поліпшенню стану шкіри.
- Кислотний пілінг. Діє так само, як і попередній метод, але діюча речовина здатне глибше проникати в клітини епідермісу.
- Лазерна шліфовка — зняття поверхневого шару клітин за допомогою променя медичного лазера.
- Дезінкрустація (розтин прища і видалення його вмісту).
- Мезотерапія — підшкірне введення препаратів, що сприяють зняттю запалення і відновлення шкіри .
У важких випадках ураження шкірних покривів призначається системна і місцева терапія:
- Антибактеріальне лікування ( тетрациклін, макроліди).
- При погано піддаються терапії формах захворювання — системні ретиноїди (изотретиноин).
- Гормональна терапія застосовується у жінок з недоліком естрогенів (препарати естрадіолу).
- Вітаміни А, Е, С, групи В, пивні дріжджі, омега-3,6- кислоти.
- Препарати цинку (Цинктерал, цинку сульфат).
- Аутогемотерапия (внутрішньом'язове введення власної венозної крові).
- Місцева антибактеріальна терапія — триклозан, бензоілпероксід, ерітроміціновая мазь, кліндаміцин, тетрациклінової мазь, льовомеколь, синтоміцинова мазь.
- Ретіноїди місцевої дії (клензіт, Ізотрексин, діфферін, еффезел).
- Протирання проблемних ділянок саліцилової кислотою 3%, втирання ихтиоловой мазі, препаратів сірки, дьогтю.
Фізіотерапевтичні і апаратні методи лікування підшкірних прищів:
- Ультрафіолетове опромінення (сприяє лікуванню прищів, бореться з патогенною мікрофлорою).
- Фототерапія (застосовується для прискорення регенерації тканин).
- Магнітотерапія ( володіє розсмоктуючу дію).
- Озонотерапія (знімає набряк, запалення і знищує хвороботворні мікроби за допомогою кисню).
- Elos-терапія (вплив на запалення імпульсами блакитного світіння).
Самостійне видалення внутрішніх прищів

Необхідно пам'ятати, що суворо забороняється самостійно видаляти червоні внутрішні прищі .
Оскільки ці прищів не мають гнійного вмісту, немає підстав намагатися їх видавити. У домашніх умовах можна видаляти тільки білі прищі невеликого розміру, розташовані на тілі, при цьому дотримуючись всі наведені рекомендації. Недотримання заходів щодо антисептичної обробки шкіри та інструментів загрожує розвитком фурункулеза!
Перед проведенням процедури необхідно ретельно продезінфікувати руки і поверхня особи розчином антисептика (наприклад, хлоргексидином). Ще краще виконувати всі дії в стерильних одноразових рукавичках. Тонкої одноразового медичного голкою проводиться прокол в найбільш виступає над поверхнею шкіри ділянці прища. Далі плавними натисками пальців необхідно акуратно видавити гнійний вміст прища з домішкою крові і лімфи, намагаючись повністю очистити його від гною. Потім протерти проблемну зону шкіри ватним або бинтовим тампоном, змоченим горілкою або спиртом. Виконувати процедуру рекомендується перед сном.
Лікування народними засобами

При невеликій площі ураження шкіри внутрішніми прищами , а також в якості доповнення до рекомендованих фахівцем методам лікування можна використовувати засоби народної медицини:
- Знаючи, як прибрати підшкірні прищі з обличчя і тіла за допомогою домашньої сольовий чистки, можна значно заощадити на послугах косметолога. Для проведення процедури знадобиться суміш кухонної солі та соди в пропорції 1: 1. Ватний диск змочити камфорним спиртом, вмочити в сольову суміш, після чого ретельно протерти обличчя і проблемні ділянки тіла; кожну зону потрібно обробляти новим диском. На завершення вмитися і нанести будь-який крем для жирної шкіри.
- Рекомендується щодня вмиватися настоєм трави звіробою або квіток календули, приготованим з розрахунку 1 ложка сировини на 200 мл. окропу.
- Протирання шкіри аптечної спиртовою настоянкою календули — ефективний метод проти підшкірних прищів.
- 3 рази в тиждень рекомендується робити маски з білої глини на проблемні зони. Для приготування змішати по 10 гр. тальку і глини, 60 мл. молока. Ще один рецепт: 3 ложки глини, 20 мл. настоянки календули, 15 мл. лимонного соку. Маску необхідно витримати на шкірі не менше 20 хвилин.
- Відвар березових бруньок допоможе впоратися з червоними внутрішніми прищами. 10 гр. бруньок залити 250 мл. води, дати закипіти, після чого настояти 3 години. Щодня вмиватися або протирати обличчя, тіло, а також накладати змочені марлеві тампони у вигляді примочок.
- Заварений листової зелений чай необхідно остудити, рясно змочити їм марлю і накласти на обличчя або тіло на 30 хвилин. Цей метод допомагає зняти запалення і біль при червоних прищах.
- Позбутися від підшкірних прищів можна за допомогою меленої кави. Попередньо розпарити шкіру, необхідно ретельно обробити її сумішшю з 1 ложки кави і 20 мл. масла чайного дерева.
- Вичавити сік з лимона, розвести його водою у співвідношенні 1: 1. Використовувати в якості лосьйону для щоденного протирання запалених ділянок шкіри.
- Аспірин в таблетках (1 упаковка) потовкти, додати води до стану кашки. Цією масою можна обробляти обличчя і тіло, ретельно втираючи в шкіру, 1-2 рази на тиждень.
- Лист алое вимити, трохи відбити, прикласти до хворого ділянці шкіри на 30-40 хвилин.
- Корисним буде приймати по 50 мл. 3 рази на день настою кропиви. Засіб чудово зміцнює імунітет, знімає запалення і набряки.
Профілактика
При схильності до акне або наявності жирної шкіри рекомендується дотримуватися рекомендацій щодо запобігання появи внутрішніх прищів :
- Дієтичне харчування з обмеженням солодкого, гострої їжі. Включення в раціон овочів, фруктів, молочних продуктів, риби.
- Прогулянки на свіжому повітрі, заняття аеробними видами спорту.
- Відмова від шкідливих звичок.
- Щоденний ретельний догляд за шкірою з підбором косметики та засобів гігієни згідно її типу. Не рекомендується користуватися декоративною косметикою, що перешкоджає відтоку поту, шкірного сала.
- Виключення травмування шкірних покривів. У разі їх пошкодження — своєчасна дезинфицирующая обробка.
- Профілактичне застосування трав'яних настоїв для вмивання і протирання шкіри, ванночок з морською сіллю.
- Виключення переохолоджень.
- Лікування хронічних захворювань, запобігання інфекційних хвороб.
Кропив'янка у дорослих
Кропив'янка — дерматит, пов'язаний з виникненням на шкірі сверблячих рожевих або рожево-червоних пухирів, причиною чому служить набряк сосочкового шару шкіри. Зовнішній вигляд проявів захворювання схожий з реакцією шкіри на опік кропивою. Кропив'янка у дорослих — явище не менш часте, ніж в дитячому віці, і часто іменується «поліетіологіческім дерматозом» внаслідок різноманіття причин виникнення.
Перебіг і наслідки кропив'янки у дорослих більш серйозні, ніж у дітей, і нерідко закінчуються небезпечними ускладненнями .
Фото захворювання
Причини появи кропив'янки у дорослих
Розвиток зовнішніх проявів кропив'янки прямо пов'язане з підвищенням проникності судин і швидким розвитком набряку. Основною причиною виникнення захворювання у дорослих вважається обтяжена алергічними станами спадковість.
Провокуючі фактори:
- Непереносимість лікарських препаратів (антибіотиків, сироваток, гамма —
- глобулінів, ненаркотичних анальгетиків).
- Алергія на харчові продукти (їжа з вмістом ксенобіотиків, яйця, морепродукти, раки, консерви, гриби, цитрусові, ягоди, ананаси і т.д.).
- Укуси комах (бліх, комарів , бджіл, ос).
- Фізичні фактори (сонячна радіація, холод, дотик дерева, металу).
- Отруєння, ураження організму гельмінтами.
- Гормональні порушення, захворювання нейроендокринної системи, судин, приховані вогнища інфекції, стреси.
- Алергія на побутові миючі засоби, на повітряні та інші подразники (пилок, пил, шерсть домашніх тварин).
- Реакція організму на переливання крові або пересадку органів.
- Новоутворення.
Види кропив'янки
за принципом поділу за патогенетичним формам можна виділити:
Алергічна кропив'янка. Має імунний механізм виникнення, проявляється за участю алергенів. Псевдоаллергическая кропив'янка. В освіті медіаторів захворювання не бере імунна система організму. У свою чергу, підрозділяється на підвиди:
- захворювання, обумовлене ураженням печінки і жовчовивідних шляхів, а також хворобами шлунково-кишкового тракту. Викликано перенесеними інфекціями — гепатитом, черевним тифом, сепсисом, малярією, дизентерією та токсичними отруєннями;
- реакція організму, пов'язана з передозуванням або тривалим лікуванням деякими препаратами;
- кропив'янка при паразитарних інвазіях.
За клініці проявів виділяються 3 форми кропив'янки у дорослих:
Гостра кропив'янка супроводжується загальним нездужанням, появою пухирів на шкірі , підйомом температури.
Хронічна рецидивна кропив'янка. Виникає в результаті переходу гострої фази в рецидивуючу, що триває місяцями і роками з проміжками відсутності проявів захворювання.
Стійка папульозна хронічна кропив'янка. Виражається в постійній присутності висипу на шкірних покривах, має тенденцію до залучення все нових ділянок тіла. Залежно від причини, що викликає захворювання, можна виділити холодову, сонячну, теплову, фізичну, аквагенной, контактну та інші види кропив'янки.
Симптоми кропив'янки у дорослих
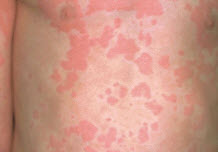 Перша ознака захворювання — поява сильного свербіння. В результаті розчісування на шкірі проявляється гіперемія, а потім пухирі рожевого, червоного кольору, що підносяться над поверхнею шкіри або плоскі. У міру наростання набряклості пухирі можуть змінювати відтінок на сірувато-білий, по периферії зберігаючи червону еритематозну зону. Форма утворень — кругла, овальна; часто пухирі зливаються між собою, при цьому утворюючи великі бляшки різноманітних обрисів. Пухирі можуть утворюватися на будь-якій частині тіла; в разі їх локалізації на статевих органах або навколо очей супутній набряк досягає значних розмірів, але швидко спадає.
Перша ознака захворювання — поява сильного свербіння. В результаті розчісування на шкірі проявляється гіперемія, а потім пухирі рожевого, червоного кольору, що підносяться над поверхнею шкіри або плоскі. У міру наростання набряклості пухирі можуть змінювати відтінок на сірувато-білий, по периферії зберігаючи червону еритематозну зону. Форма утворень — кругла, овальна; часто пухирі зливаються між собою, при цьому утворюючи великі бляшки різноманітних обрисів. Пухирі можуть утворюватися на будь-якій частині тіла; в разі їх локалізації на статевих органах або навколо очей супутній набряк досягає значних розмірів, але швидко спадає.
При прийомі антигістамінних препаратів шкірні покриви швидко відновлюють природний колір, пухирі зменшуються в розмірах.
Стадії розвитку кропив'янки
Протягом алергічної форми захворювання прийнято виробити 3 основні стадії:
- Імунологічна. Початок збігається з контактом організму з алергеном або подразником. У міру поширення його з потоком крові організм виробляє і накопичує антитіла (сенсибілізованілімфоцити).
- Патохімічна. Відбувається утворення (в разі першого попадання алергену) або виділення готових (при рецидиві) медіаторів алергії (біологічно активних речовин), їх взаємодія з алергеном.
- Патофізіологічна. Полягає в відповідної реакції органів і тканин на утворилися медіатори. Після підвищення їх рівня в крові починають проявлятися клінічні симптоми кропивниці.
Наслідки кропив'янки у дорослих
Найбільша небезпека, яку несе кропив'янка — набряк Квінке. В цьому випадку у хворого розвивається набряклість гортані; процес протікає швидко і може привести до задухи.
Основні ознаки, при яких необхідно терміново викликати швидку допомогу — сильна нудота, прогресування набряку обличчя і шиї, відчуття браку повітря, втрата свідомості. Перед приїздом лікаря потрібно надати хворому першу допомогу шляхом внутрішньом'язового введення антигістамінних препаратів (супрастину, тавегіл).
Також при сильному розчісуванні зони ураження кропив'янкою нерідко відбувається приєднання бактеріальної або грибкової інфекції, поява гнійників (піодермії), фурункулів.
Діагностика кропив'янки у дорослих
Постановка діагнозу зазвичай не викликає труднощів і грунтується на характерних клінічних ознаках захворювання. У разі сумнівів і відсутність деяких специфічних ознак проводять диференціювання із захворюваннями:
Васкулит. Висип при цій хворобі дрібна, червоно-рожева або синюшна, локалізується навколо суглобів і внутрішньої частини згинів кінцівок, хвороблива.
Вузлова еритема. Має тривалий перебіг, супроводжується болем у м'язах, а також різноманітністю форм плям і папул.
Анафілактичний шок. Супроводжується бронхоспазмом, ринітом, високою температурою, загальним важким станом хворого.
Паразитарна кропив'янка може доповнюватися втратою ваги, анемією, ознаками ураження шлунково-кишкового тракту.
Короста. Наявність коростявих ходів, нічний свербіж, типовість локалізації. Для встановлення виду і форми кропив'янки проводять алергічні проби, тести (білірубіновий, за допомогою флюоресцентного зонда) для диференціювання алергічної і псевдоаллергической кропив'янки.
Лікування кропив'янки у дорослих
 Вибір методів терапії кропивниці обумовлений формою захворювання. Лікування алергічної кропив'янки включає:
Вибір методів терапії кропивниці обумовлений формою захворювання. Лікування алергічної кропив'янки включає:
Етіотропна терапія — виключення контакту з алергеном, усунення його з харчового раціону. Якщо кропив'янка спровокована лікарськими препаратами, їх прийом забороняється довічно. Рекомендується ретельна обробка поверхонь від пилу, обмеження контактів з пилком рослин, шерсті тварин.
Системна терапія кропив'янки у дорослих:
- антигістамінні препарати (лоратадин, діфенгідрамін, хлоропирамин, фексофенадин, дездоратадін). Перевага при виборі віддається блокаторів Н1-рецепторів гістаміну нового покоління (зодак, зиртек);
- при генералізованої формі кропив'янки — системні глюкокортикостероїди (преднізолон, дексаметазон);
- тіосульфат натрію внутрішньовенно 5-10 вливань;
- десенсибілізація — хлористий кальцій, унітіол, кокарбоксилаза;
- при хронічній кропив'янці показано лікування гистаглобулин. Препарат вводиться підшкірно, з поступовим збільшенням дози;
- лікування аутосивороткой (аутогемотерапия). Венозну кров центрифугують, розводять фізіологічним розчином і вводять хворому підшкірно зі збільшенням обсягу крові у введеної суміші, поступово, виключаючи частку фізрозчину. Курс лікування — 15-20 днів; аутогемотерапия може проводитися повторно кожні півроку;
- при гострому набряку гортані або скруті дихання вводять розчин адреналіну гідрохлориду підшкірно.
Місцеве лікування зводиться до зменшення свербіння (обтирання горілчаним розчином, столовим оцтом з водою (1: 1), розчином димедролу (1%), гарячий душ, обтирання лимонним соком, відваром кореня солодки). Лікування псевдоаллергической кропив'янки у дорослих полягає в терапії основного захворювання, профілактики його загострень. Обов'язковою є дотримання дієти з обмеженням тваринних жирів і шкідливих харчових добавок, відмова від куріння і споживання алкоголю, виключення контакту з отрутами.
Рекомендується проведення курсового гепатопротекторного лікування, терапії ферментами, жовчогінні препаратами, санаторно-курортне лікування. Далі прийом медикаментів повинен бути зведений до мінімуму. Для відновлення мікрофлори кишечника допускається прийом бифидумбактерина, колібактерину.
Лікування кропив'янки у дорослих народними способами
Додаткові заходи щодо боротьбі з кропив'янкою і зміцненню імунітету рекомендує народна медицина:
- Після зняття гострих явищ швидко усувають висип з шкірних покривів обтирання настоєм череди, відваром ромашки, кори дуба, кореня лопуха, кропиви.
- При відсутності протипоказань до продуктів бджільництва, рекомендується щодня натщесерце з'їдати по чайній ложці меду. Також можна приймати по 5 грам маточного молочка.
- Сік селери допоможе підвищити імунітет і впоратися з кропив'янкою. Для приготування корінь рослини подрібнюється, віджимається сік; норма прийому — чайна ложка 4 рази на добу. Вичавки кореня селери можна залити окропом, дати настоятися і пити до їжі по 100 мл.
- Настій квітів глухої кропиви. Взяти столову ложку сировини, залити 200 мл. окропу. Укутати, дати настоятися 1 годину. Пити 5 разів на добу по 100 мл.
- Настій трави деревію (ложка трави на 200 мл. Окропу) приймається всередину по 70 мл. 4 рази на день. Також можна самостійно зробити спиртову настойку деревію (рослина заливається спиртом або горілкою в співвідношенні 1:10) і приймати по 30 крапель в день, розводячи водою.
- Аптечні настоянки глоду, валеріани, пустирника змішати, приймати по 30 крапель перед сном.
- Ефективний при кропивниці такий трав'яний збір: листя меліси, шишки хмелю, корінь валеріани змішати (по 20 грам кожного виду сировини), взяти столову ложку збору, заварити в склянці окропу. Потім дати настоятися, пити по 40 мл. 3 рази на день. Якщо розвести цей настій, можна вливати його в воду при кожному прийнятті ванни.
- Тертий картопля накладати під плівку на 30 хвилин на шкірні прояви кропив'янки.
- При відсутності алергії на коріандр ця спеція добре знімає симптоматику гострої кропив'янки.
- Корисним буде прийняття ванн з додаванням 500 мл. настою трави звіробою, материнки, череди, валеріани, чистотілу.
- Взяти 20 грам м'яти, залити 250 мл. окропу, дати настоятися протягом години. Приймати при кропивниці по 3 ложки 3 рази на день.
Профілактика кропив'янки
Основні заходи з профілактики кропив'янки у дорослих:
— Попередження контакту з алергенами.
— Підтримка десенсибілізуючі терапевтичні курси.
— Дотримання гіпоалергенної дієти.
— попередження загострень хронічних захворювань, особливо шлунково-кишкових.
— Навчання хворого і його родичів заходам першої допомоги при гострій кропивниці.
— Зміцнення імунітету. Відмова від шкідливих звичок.