Дитячий – одна з найважчих, з точки зору морального аспекту, медична професія. В спеціалізацію лікаря входить діагностика, лікування та профілактика ракових хвороб у дітей від народження до настання повноліття (18 років).
Щоб зайняти цю посаду, необхідно мати вищу освіту в галузі онкології і стаж роботи з онкологічними хворими не менш 10 років. Займається даний фахівець лікуванням онкологічних новоутворень, що вражають внутрішні органи і системи життєзабезпечення маленького організму.
Специфіка роботи
Ракові захворювання лімфатичної і кровоносної системи у дітей зустрічаються значно частіше, ніж у дорослих. Дитячий лікар-онколог повинен мати глибокі пізнання в гематології – науці, яка займається питаннями крові.
Лікування онкології у дітей ідентично методиками, що використовуються на дорослих пацієнтах, але з різницею в дозуванні лікарських препаратів і тривалості курсу терапії.
Дитячі організми легше переносять ракові захворювання, і при своєчасній діагностиці патології і проведення лікування прогноз сприятливий. Виключення складають пухлини головного мозку, які не можна видалити через їх важкодоступність.
Коли дитину необхідно показати онколога?
Є ряд ознак, наявність яких може вказувати на формування в організмі патологічного процесу. Симптоми, при виявленні яких необхідно негайно відвідати лікаря, наступні:
- виникнення на шкірі припухлості;
- збільшення лімфовузлів у діаметрі;
- зміна розміру та структури ;
- постійна блідість шкірного покриву;
- відсутність апетиту;
- відраза від їжі, особливо від м’ясних продуктів;
- зниження маси тіла без видимих причин;
- часті напади нудоти і блювання;
- судомні скорочення м’язів;
- порушення координації рухів;
- підвищена примхливість;
- рясне потовиділення під час нічного сну;
- частий головний біль.
Батькам не варто хвилюватися завчасно. Така симптоматика може вказувати на низку інших захворювань, але перевірити дитину потрібно як можна швидше.
Особливості консультації
На першому прийомі дитячий лікар розпитує батьків про те, які симптоми вони виявили, наскільки давно виникли ознаки, з якою періодичністю вони проявляються і яка їхня інтенсивність. Якщо дитина достатньо доросла, щоб самостійно описати, що він відчуває, лікар проводить опитування малюка.
Збирається ретельний анамнез, у ньому враховуються всі захворювання, якими хворіла дитина з самого народження. Важливу роль відіграє і вивчення сімейної історії хвороби, були випадки онкологічних захворювань серед кровних родичів. На консультації дитячий онколог проводить огляд, промацує лімфатичні вузли, вивчає стан шкіри.
Діагностика і терапія
Для отримання повної картини стану організму і визначення причин виникнення тривожних симптомів проводиться медичний огляд, що включає наступні діагностичні маніпуляції:
- аналіз крові – загальний, розгорнутий, біохімія;
- аналіз сечі, бактеріологічний посів;
- комп’ютерна томографія;
- магнітно-резонансна томографія;
- аналіз на виявлення онкомаркерів;
- гістологія – дослідження біологічного матеріалу. Це найбільш інформативний метод діагностики, точно вказує на наявність або відсутність ракових клітин;
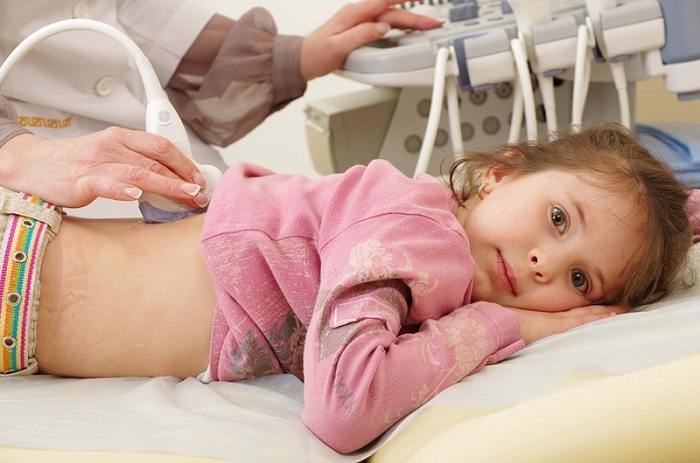
- ультразвукове дослідження внутрішніх органів і лімфатичних вузлів;
- біопсія;
- рентген;
- бронхоскопія;
- ректороманоскопія;
- фіброколоноскопія.
На основі отриманих результатів дитячий онколог ставить діагноз і, якщо наявність пухлини підтвердилося, готується програма лікування. 1-2 стадії ракового процесу можна вилікувати консервативними методиками. Для запобігання подальшого росту пухлини та знищення патогенних клітин проводиться хіміотерапія або променева терапія.
Якщо дозволяє діагноз, проводиться органозберігаюча операція, під час якої видаляється уражену пухлиною ділянку м’яких тканин. Після операції в обов’язковому порядку призначається хіміотерапія або променева терапія, мета якої – знищити поодинокі ракові клітини.