 Психомоторне порушення відноситься до категорії психічних порушень, які виникають при різних захворюваннях. Даний стан супроводжується невмотивованими вчинками, вчиненням непотрібних рухів і іншими неприємними симптомами.
Психомоторне порушення відноситься до категорії психічних порушень, які виникають при різних захворюваннях. Даний стан супроводжується невмотивованими вчинками, вчиненням непотрібних рухів і іншими неприємними симптомами.
В даний час існує досить багато різновидів даного стану, які мають характерні особливості. У будь-якому випадку такий пацієнт потребує невідкладної медичної допомоги.
Зміст
Суть захворювання
Психомоторне збудження — це психічне порушення, яке супроводжується підвищеною руховою активністю. Даний стан провокують різні патології. Залежно від цього існує досить багато різновидів психомоторного збудження.
Даний стан супроводжується підвищеною тривожністю, дратівливістю, відчуттям гніву або розгубленості. Іноді пацієнти проявляють агресію або поводяться зовсім неадекватно.
Тривалість збудження може бути різною — від години до тижня. На ступінь вираженості проявів даного стану впливає основна патологія.
Причини відхилень
Психомоторне збудження може являти собою гостру реакцію на стресову ситуацію, яка виникає у психічно здорової людини, що опинилася в екстремальній ситуації. Воно розвивається відразу після психічної травми або стану, що загрожує життю.
Нерідко у людини з'являється рухове занепокоєння, після чого він впадає в ступор.
Крім цього, порушення може бути наслідком таких станів:
- . Вони супроводжуються інтоксикаційним ураженням нервової системи в результаті
 впливу на організм вірусів або бактерій.
впливу на організм вірусів або бактерій. - . Також психомоторне збудження може бути наслідком інших уражень мозку.
- Гострі і хронічні інтоксикації організму . До них може призводити отруєння акрихином, кофеїном, атропіном. Також в цю категорію входить алкогольний делірій.
- .
- . Даний стан може являти собою реакцію організму на зовнішні чинники.
- і токсичні ураження мозку . Даний стан може спостерігатися в прекоматозного і коматозних випадках.
- Психічні відхилення . У цю категорію входить депресивний психоз, маніакальне збудження, шизофренія. До психомоторному порушення може призводити і біполярний афективний розлад.
- Делирий . Під даним терміном розуміють помутніння свідомості, яке супроводжується образним маренням, зоровими галюцинаціями, відчуттям страху.
Різновиди відхилення
Існують такі різновиди психомоторного збудження, для кожного з яких характерні певні особливості:
- Кататонічне збудження — в більшості випадків супроводжується імпульсивністю та порушенням координації рухів. Іноді виникає ритмічність і одноманітність дію, а також підвищена балакучість. Дана форма порушення зазвичай є проявом шизофренії.
- гебефренической збудження — може бути однією з стадій кататонического. Він проявляється в формі придуркуватих пацієнта, безглуздих рухів. Іноді такий стан супроводжується агресією хворого. Цей симптом теж нерідко свідчить про шизофренію.
- галлюцинаторного збудження — супроводжується напруженістю і підвищеної зосередженістю. Крім цього, у людини
 може спостерігатися безладна мова, мінлива міміка, агресивні рухи та жести. Даний синдром найчастіше виникає у людей, які страждають на алкоголізм. Він відноситься до категорії синдромів потьмарення свідомості і може говорити про розвиток шизофренії або захворюваннях головного мозку.
може спостерігатися безладна мова, мінлива міміка, агресивні рухи та жести. Даний синдром найчастіше виникає у людей, які страждають на алкоголізм. Він відноситься до категорії синдромів потьмарення свідомості і може говорити про розвиток шизофренії або захворюваннях головного мозку. - Маревне збудження — розвивається в результаті виникнення ідей переслідування, марення і т.д. Люди з таким порушенням нерідко сильно напружені і агресивні. Вони можуть загрожувати, а іноді і застосовувати силовий вплив. Тому таким пацієнтам важливо забезпечити правильну терапію. Такий стан свідчить про шизофренію, хворобах мозку і симптоматичних психозах.
- Маніакальний збудження — в цьому стані у людини спостерігається піднесений настрій, прискорюються розумові процеси, з'являється підвищене прагнення до дії, метушливість, непослідовне мислення. Подібний стан нерідко супроводжує шизофренію і доповнюється маренням, галюцинаціями, порушенням свідомості.
Клінічна картина
Симптоми психомоторного збудження залежать від причин появи порушення. До зовнішніх проявів відносять наступне:
- різке загострення головною хвороби;
- неадекватна поведінка людини;
- підвищена дратівливість;
- руху тіла , які не характерні для людини;
- поява схильності до суїциду;
- агресивна поведінка;
- відсутність контролю над своєю поведінкою.
Діагностика
Діагностувати дане стан не надто складно. Фахівець може поставити точний діагноз на підставі характерної клінічної картини.
При цьому лікаря обов'язково потрібно оцінити ступінь агресії і постаратися встановити причини підвищеного збудження.
Диференціальна діагностика причин на догоспітальному стадії не має особливого значення. Виняток становлять лише черепно-мозкові травми.
Невідкладна допомога
Пацієнт в змозі психомоторного збудження вимагає термінової госпіталізації в психіатричний стаціонар. Тому при появі симптомів цієї недуги потрібно відразу викликати спеціалізовану швидку допомогу.
При розвитку такого стану першу допомогу пацієнту може надати виключно лікар-психіатр. Первинна тактика терапії полягає в терміновій іммобілізації людини. Для цього його фіксують за допомогою широких пов'язок.
У складних випадках лікарям сприяють правоохоронні органи. Якщо вдається встановити контакт з пацієнтом, лікар повинен провести з ним роз'яснювальну бесіду. Хворому обов'язково потрібно сказати, що він потребує госпіталізації та лікування у психіатричному стаціонарі.

Алгоритм надання невідкладної допомоги при психомоторному збудженні
Медична допомога
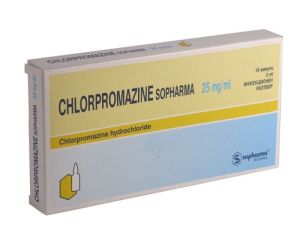 Після госпіталізації пацієнта йому призначають строкову медикаментозну допомогу. На даному етапі застосовують різні види транквілізаторів, які швидко купируют психомоторне збудження.
Після госпіталізації пацієнта йому призначають строкову медикаментозну допомогу. На даному етапі застосовують різні види транквілізаторів, які швидко купируют психомоторне збудження.
Для цього показано внутрішньовенне використання нейролептиків, які мають виражені седативними властивостями. Наприклад, лікар може призначити Левомепромазин в дозуванні 50-75 мг або Клозапин — 50 мг.
Одним з найбільш ефективних засобів для купірування симптомів даного стану є Аминазин. Даний препарат потрібно вводити внутрішньом'язово. Дозування може бути різною — все залежить від зростання, віку і ваги пацієнта. Діапазон становить 25-100 мг. Застосування цього засобу доповнюють таким же об'ємом новокаїну 0,25-0,5%. Завдяки цьому людина швидко заспокоюється і засинає.
Ослаблення рівня збудження не повинно призводити до зниження інтенсивності терапії або спостереження за пацієнтом. Справа в тому, що захворювання може повернутися з новою силою. У такій ситуації людині потрібно буде знову надати допомогу.
Якщо пацієнт раніше спостерігався у фахівців з таким же синдромом, купірування його ознак проводиться за допомогою тих же препаратів. Однак у такій ситуації показана подвійна доза.
Небезпека і прогноз
За умови правильного і своєчасного купірування симптомів захворювання психомоторне збудження не представляє небезпеки для  життя або здоров'я пацієнта. Після усунення проявів недуги прогноз повністю відповідає прогнозу основної патології.
життя або здоров'я пацієнта. Після усунення проявів недуги прогноз повністю відповідає прогнозу основної патології.
Найбільшу небезпеку становлять пацієнти, які мають явні кататонічні і галюцинаторно-маячні різновиди порушення. Вони супроводжуються непередбаченими вчинками, які можуть принести шкоду самому пацієнту та оточуючим.
Психомоторне збудження — досить небезпечний стан, який може становити небезпеку для здоров'я самої людини та оточення. Тому в такій ситуації обов'язково потрібно викликати бригаду швидкої допомоги.

 Менінгококовий менінгіт характеризується як генералізована клінічна форма однієї з менінгококової інфекції.
Менінгококовий менінгіт характеризується як генералізована клінічна форма однієї з менінгококової інфекції. 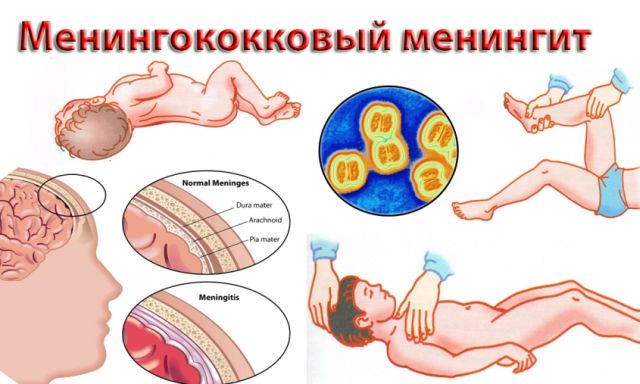
 хвороби протікає в гострій формі і проявляє себе загальномозковими клінічними симптомами.
хвороби протікає в гострій формі і проявляє себе загальномозковими клінічними симптомами. 
 Напівсинтетичний Пеніцилін застосовується широко і ефективно працює проти менінгококової інфекції. В якості початкової терапії цей препарат найбільш надійний, особливо при гнійному менінгіті до того моменту, поки не буде поставлений точний діагноз.
Напівсинтетичний Пеніцилін застосовується широко і ефективно працює проти менінгококової інфекції. В якості початкової терапії цей препарат найбільш надійний, особливо при гнійному менінгіті до того моменту, поки не буде поставлений точний діагноз.  Лікування в стаціонарі під ретельним наглядом лікарів — сучасний спосіб лікування хвороби. Однак можна скористатися допоміжними народними способами.
Лікування в стаціонарі під ретельним наглядом лікарів — сучасний спосіб лікування хвороби. Однак можна скористатися допоміжними народними способами. 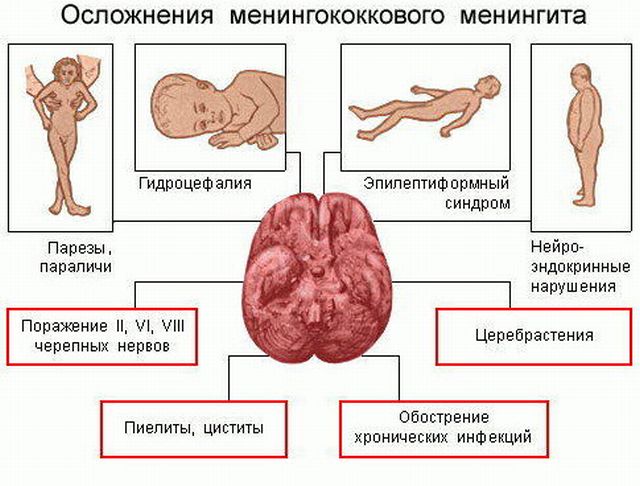
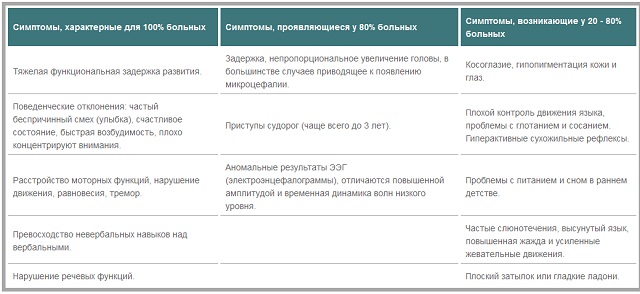
 У 2001 році даний синдром був внесений до переліку хвороб, для яких властиві епілептична активність і епілептиформні порушення в .
У 2001 році даний синдром був внесений до переліку хвороб, для яких властиві епілептична активність і епілептиформні порушення в .  також у 2 і підгостра змішана — дистрофічні зміни тканин мозку, що і викликає порушення його функцій . У інших 6 дітей походження хвороби не виявлено.
також у 2 і підгостра змішана — дистрофічні зміни тканин мозку, що і викликає порушення його функцій . У інших 6 дітей походження хвороби не виявлено.
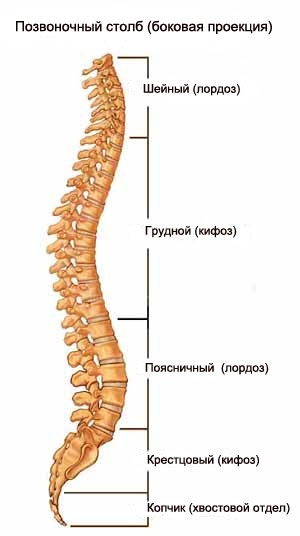
 Якщо ж результати нейровізуалізації в нормі, проводитися метаболічний скринінг.
Якщо ж результати нейровізуалізації в нормі, проводитися метаболічний скринінг. 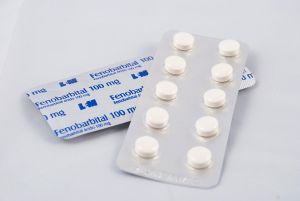 Протиепілептичний лікарський засіб , також відоме під маркою Люмінал, здатне знизити кількість нападів, але антиконвульсанти не в змозі припинити уповільнення психомоторного формування.
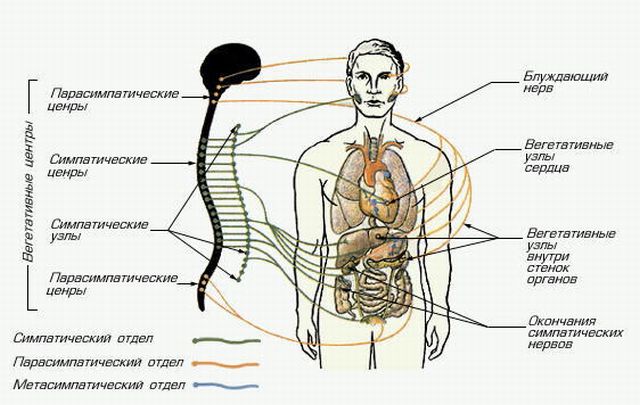
Протиепілептичний лікарський засіб , також відоме під маркою Люмінал, здатне знизити кількість нападів, але антиконвульсанти не в змозі припинити уповільнення психомоторного формування.  Вегетативна нервова система (ВНС). Відразу спадає на думку засвоєне з курсу зоології: черевна нервова ланцюжок, спинна нервова ланцюжок.
Вегетативна нервова система (ВНС). Відразу спадає на думку засвоєне з курсу зоології: черевна нервова ланцюжок, спинна нервова ланцюжок. 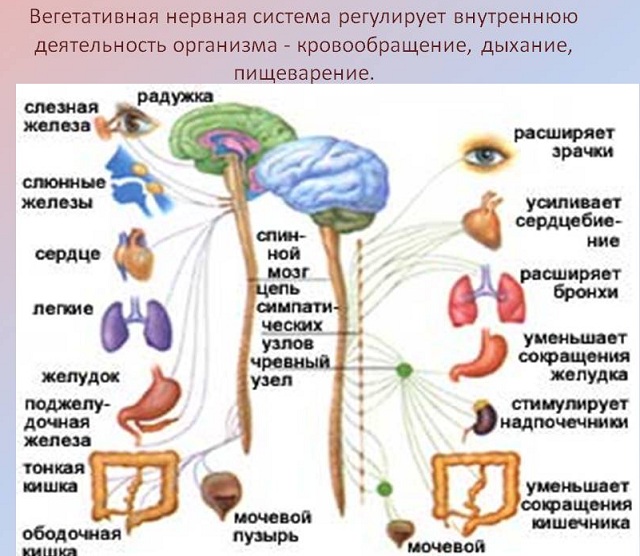



 Дихальна система при соматоформної дисфункції вегетативної нервової системи реагує на стрес ларингоспазмом і попёрхіваніямі, провокує в подальшому травмуючими психіку ситуаціями , а також появою задишки і відчуттям неповного вдиху (особливо в замкнутому просторі), які не проявляються уві сні.
Дихальна система при соматоформної дисфункції вегетативної нервової системи реагує на стрес ларингоспазмом і попёрхіваніямі, провокує в подальшому травмуючими психіку ситуаціями , а також появою задишки і відчуттям неповного вдиху (особливо в замкнутому просторі), які не проявляються уві сні.
 До засобів вибору першої лінії відноситься група антидепресантів (особливо клас трициклічних і група СИОЗС), до другої — речовини класу бета-блокаторів і нормотіміков.
До засобів вибору першої лінії відноситься група антидепресантів (особливо клас трициклічних і група СИОЗС), до другої — речовини класу бета-блокаторів і нормотіміков. 
 Вірусний менінгіт — серозне запалення мозкових оболонок вірусної етіології. Клінічна картина захворювання схожа з іншими різновидами і проявляється , постійної блювотою, характерними .
Вірусний менінгіт — серозне запалення мозкових оболонок вірусної етіології. Клінічна картина захворювання схожа з іншими різновидами і проявляється , постійної блювотою, характерними .  аденовірус, вірус простого герпесу, паротиту, ВІЛ-інфекції та ін.
аденовірус, вірус простого герпесу, паротиту, ВІЛ-інфекції та ін.  Можливе ураження черепно-мозкових нервів, які може проявлятися розладом акту ковтання, , косоокість.
Можливе ураження черепно-мозкових нервів, які може проявлятися розладом акту ковтання, , косоокість.


 Майже всі дорослі, хворі на вірусний менінгіт, одужують, лише у деяких зберігаються головні болі, легкі інтелектуальні розлади, слабкість або розлад координації руху.
Майже всі дорослі, хворі на вірусний менінгіт, одужують, лише у деяких зберігаються головні болі, легкі інтелектуальні розлади, слабкість або розлад координації руху.  Бактеріальний менінгіт — вкрай серйозне , викликане запаленням оболонки головного мозку, яке вимагає негайного лікування, і в цьому випадку можливість зцілення підвищується.
Бактеріальний менінгіт — вкрай серйозне , викликане запаленням оболонки головного мозку, яке вимагає негайного лікування, і в цьому випадку можливість зцілення підвищується. 

 Оскільки бактеріальний менінгіт інфекційне захворювання, воно передається повітряно-крапельним шляхом або при прямому контакті з хворим.
Оскільки бактеріальний менінгіт інфекційне захворювання, воно передається повітряно-крапельним шляхом або при прямому контакті з хворим. придушення запального процесу, промивають фізіологічним розчином носоглотку і дають препарати для підвищення опірності організму.
придушення запального процесу, промивають фізіологічним розчином носоглотку і дають препарати для підвищення опірності організму. менінгіт страждає гострою нирковою недостатністю.
менінгіт страждає гострою нирковою недостатністю.  захворювання і засоби, що підвищують опірність організму до інфекцій.
захворювання і засоби, що підвищують опірність організму до інфекцій.  Дислокація головного мозку або дислокаційний синдром вважається дуже небезпечним порушенням.
Дислокація головного мозку або дислокаційний синдром вважається дуже небезпечним порушенням. 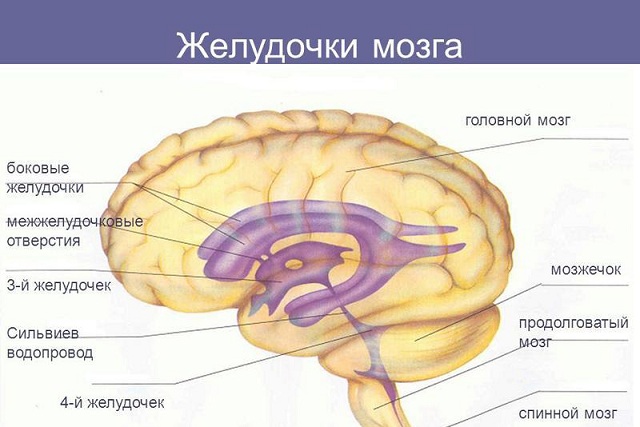
 відносять наступне:
відносять наступне:  Дана патологія зазвичай супроводжується станом коми у пацієнта. Однак втрата свідомості спостерігається не завжди.
Дана патологія зазвичай супроводжується станом коми у пацієнта. Однак втрата свідомості спостерігається не завжди.  застосовуються при розвитку дислокаційних синдромів, варто віднести наступне:
застосовуються при розвитку дислокаційних синдромів, варто віднести наступне: 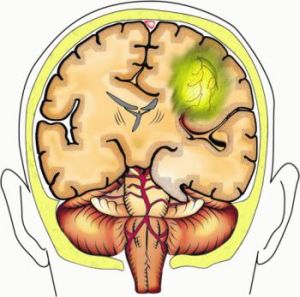 Крім цього, для зменшення тиску всередині черепа і зниження загрози розвитку небезпечних для життя процесів виконують дренування шлуночкової системи. Для цього здійснюється пункція переднього або заднього рогу. Робити її потрібно зі стандартних точок — Денді або Кохера.
Крім цього, для зменшення тиску всередині черепа і зниження загрози розвитку небезпечних для життя процесів виконують дренування шлуночкової системи. Для цього здійснюється пункція переднього або заднього рогу. Робити її потрібно зі стандартних точок — Денді або Кохера.  ускладнення, як порушення дихання, проблеми з кровопостачанням, , .
ускладнення, як порушення дихання, проблеми з кровопостачанням, , . 
 Набряки головного мозку відносяться до тяжких порушень і представляють серйозну загрозу для життя. Розглянемо це захворювання докладно.
Набряки головного мозку відносяться до тяжких порушень і представляють серйозну загрозу для життя. Розглянемо це захворювання докладно. 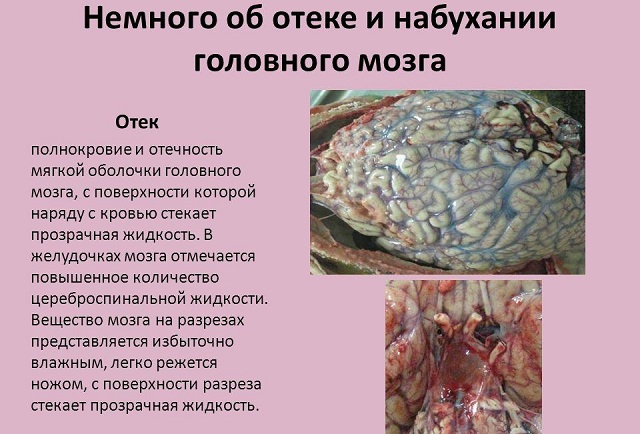




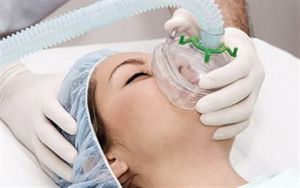 У таких випадках необхідно забезпечити достатнє харчування мозку киснем, з цією метою проводиться штучне введення кисню за допомогою інгаляторів або інших пристосувань. Результатом цих заходів є насичення крові і мозку киснем, що сприяє швидкому одужанню.
У таких випадках необхідно забезпечити достатнє харчування мозку киснем, з цією метою проводиться штучне введення кисню за допомогою інгаляторів або інших пристосувань. Результатом цих заходів є насичення крові і мозку киснем, що сприяє швидкому одужанню.


 забоями стовбура мозку.
забоями стовбура мозку.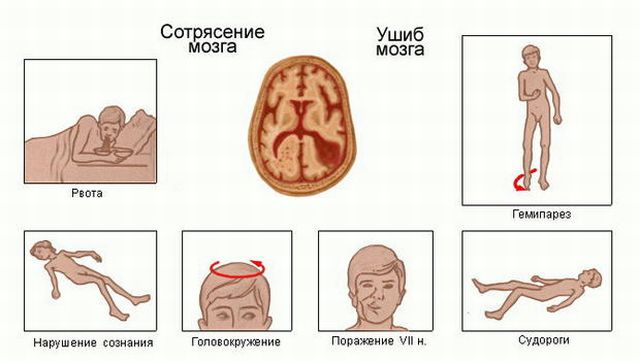
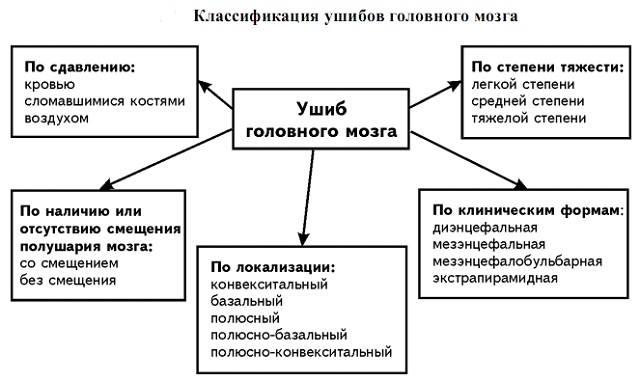
 здатність відповідати на питання, здатність виконувати ті чи інші дії, орієнтація в просторі, реакція на біль. Для уточнення деталей проводиться опитування свідків, які супроводжують, родичів хворого.
здатність відповідати на питання, здатність виконувати ті чи інші дії, орієнтація в просторі, реакція на біль. Для уточнення деталей проводиться опитування свідків, які супроводжують, родичів хворого.  патогенетична терапія. Призначається люмбальна пункція для очищення ліквору.
патогенетична терапія. Призначається люмбальна пункція для очищення ліквору.  У разі тяжкого ступеня забиття, а також переломів і рясних набряків (діаметром більше 4 см) або розтрощення ділянок мозку проводиться хірургічне втручання (потрібно до 15% пацієнтам), орієнтоване на роботу з осередками ушкодження.
У разі тяжкого ступеня забиття, а також переломів і рясних набряків (діаметром більше 4 см) або розтрощення ділянок мозку проводиться хірургічне втручання (потрібно до 15% пацієнтам), орієнтоване на роботу з осередками ушкодження. зміцнити нейрони і тканину головного мозку (Еритропоетин, Прогестерон, статини, Цитиколін). Для попередження посттравматичних епілептичних процесів фахівці прописують курс протисудомних препаратів.
зміцнити нейрони і тканину головного мозку (Еритропоетин, Прогестерон, статини, Цитиколін). Для попередження посттравматичних епілептичних процесів фахівці прописують курс протисудомних препаратів.