Якщо ви вирішили взяти за основу свого харчування тільки здорові продукти і страви — прекрасно. Але варто пам'ятати, що надмірне прагнення до правильного і здорового харчування може стати причиною розвитку такої патології як нервова орторексія (маніакальна-нав'язлива ідея здорового харчування, orthorexia nervosa в зарубіжній літературі).
Якщо ви вирішили взяти за основу свого харчування тільки здорові продукти і страви — прекрасно. Але варто пам'ятати, що надмірне прагнення до правильного і здорового харчування може стати причиною розвитку такої патології як нервова орторексія (маніакальна-нав'язлива ідея здорового харчування, orthorexia nervosa в зарубіжній літературі).
Під нервової орторексія медики мають на увазі розлад, споріднене , при якому пацієнт надмірно прагнути до дотримання правильного і здорового способу харчування і це супроводжено строгими рамками в питанні вибору продуктів.
Вперше дане захворювання описав у 70-ті роки С. Бретмен, але на даний момент патологія не класифікується належним чином.
Хто входить до групи ризику?
Причини прояви нав'язливої ідеї здорового харчування можуть бути різні, але найчастіше провокуючі фактори і групи ризику наступні:
- У першу чергу це молоді дівчата і жінки , які обмежують себе в тих чи інших, шкідливих на їхню думку,
 продуктах, стежачи за своєю фігурою, здоров'ям. У нормальних рамках це звичайно ж добре, але якщо це переходить в манію, — йде відмова від дійсно корисних для організму і потрібних продуктів, що не найкращим чином позначається на стані здоров'я.
продуктах, стежачи за своєю фігурою, здоров'ям. У нормальних рамках це звичайно ж добре, але якщо це переходить в манію, — йде відмова від дійсно корисних для організму і потрібних продуктів, що не найкращим чином позначається на стані здоров'я. - Певний відсоток становлять і цілком відбулися, успішні люди, яких приваблює правильний спосіб життя — чиста екологія, продукти харчування, вода і повітря і так далі.
- ще одну групу ризику формують люди, які в своєму житті роблять все на «5» перфекціоністи , які прагнуть до ідеалу в усьому.
Можна відзначити, що причинами розвитку даного захворювання можуть бути і надмірна, навіть патологічна турбота про себе, і надмірна недовірливість, бажання скинути зайву вагу і занепокоєння за своє здоров'я.
Симптоматика орторексії
На відміну від інших захворювань неврологічної природи, пов'язаних з їжею і власним здоров'ям — і або ж переїданням нервової природи, орторексія в своїй течії маскується під благо і добро для самого пацієнта і тому на самому початку своєї течії вона як би і не представляє для нього загрози.
Але поступово з такою турботою про своє здоров'я у орторексики розвивається певне почуття провини, коли доводиться порушувати ті чи інші правила здорового харчування і дієти.
З. Бретмен — автор теорії про розвиток орторексії виділяє її наступні прояви:
- ставлення до продуктів харчування, як до джерела краси, сили і здоров'я, можливості підтримувати ідеальний раціон харчування;
- вибір тільки якісних, екологічно чистих продуктів;
- ретельне складання власного меню, строгий вибір продуктів, повне ігнорування, що доходить до відрази до так званим нездоровим страв і відповідно їх компонентів;
- гіпертрофоване переконання в тому, що конкретні продукти або страви можуть провокувати розвиток хвороби або жнавпаки —
 допомогти вилікувати її;
допомогти вилікувати її; - зрушення в пристрастях до їжі, що проявляє себе в посиленні конкретних дієтичних обмежень;
- збільшення в споживанні БАДів і ліків на рослинній основі, осуд всіх і кожного, хто не приділяє належної уваги власним режиму і раціон харчування;
- відмова їсти в місцях громадського харчування або у знайомих, тобто ту їжу і страви, що не приготовлені особисто;
- депресивний стан і перепади в настрої, неспокій без видимих на те причин.
Як допомогти орторексики?
Перше, що потрібно зробити, це допомогти такій людині зрозуміти про його нездоровому, хворобливому прагненні до правильного раціону, режиму харчування, перехідному в одержимість.
На початкових етапах пацієнт сам може практикувати методи самоконтролю — контролювати думки про важливість корисних продуктів, не відмовлятися від спілкування в місцях громадського харчування — кафе і ресторанах, менше читати все те, що написано на етикетці в супермаркетах. І то найголовніше — брати до уваги всі сигнали організму.
 Якщо ж побороти свою тягу самостійно не виходить — оптимально звернутися в першу чергу до дієтолога, який і складе для пацієнта здорову і правильну дієту.
Якщо ж побороти свою тягу самостійно не виходить — оптимально звернутися в першу чергу до дієтолога, який і складе для пацієнта здорову і правильну дієту.
Лікування дієтолога в цьому випадку поєднується з курсом діагностики у психолога — саме він формує у пацієнта правильне і нормальне, адекватне ставлення до їжі, допоможе знайти інший сенс в цьому житті, ніж суворе дотримання правильного і здорового харчування.
Ви теж одержимі дієтами і правильним харчуванням ? Пройдіть прямо зараз!
Це цікаво 10 питань про орторексії:
А в чому небезпека?
В першу чергу це захоплення здоровим харчуванням і відмова від деяких продуктів, і нібито шкідливої їжі, може стати причиною банальний брак в організмі корисних макро і мікроелементів, спровокувати розвиток авітамінозу.
Крім цього у пацієнта може розвиватися різка втрата ваги, недоїдання — людина втрачає почуття голоду або ж насичення. Відносно психологічних розладів — у особи може бути і роздвоєння особистості, або ж людина буде відчувати себе соціально ізольованим.
Крім усього іншого у пацієнта може розвиватися і потяг до необмеженого споживання шкідливих продуктів — в цьому випадку мова йде про розвиток . Навіть якщо вдасться побороти зрив, пацієнта буде турбувати почуття провини і депресивний стан, почуття незадоволеності від споживання заборонених продуктів.
У всьому потрібна міра
Якщо ви підозрюється у себе перші ознаки розвитку нервової орторексії, то практикуючі психологи рекомендують взяти на озброєння кілька ефективних і дієвих порад по поверненню рівноваги в їжі і нервовому стані, діючи поступово, без різких  ривків і обмежень.
ривків і обмежень.
Ніколи в категоричній формі не відмовляйтеся від тих чи інших продуктів харчування, періодично дозволяйте собі є щось смачне і шкідливе, яке не підпадає під рамки і критерії вашої системи і режиму харчування.
Обов'язково прислухайтеся до власного організму — якщо він протестує проти споживаного вами корисного продукту харчування, то останній найкраще виключити з раціону, замінивши його аналогічним, більш приємним для шлунка.
Ніколи не варто зациклюватися на думки під час дієти, що ви можете зірватися — ніколи не карайте себе самі, навіть якщо ви і зірвалися і з'їли парочку тістечок. Просто прийміть все це і йдіть далі, насолоджуючись смаком тієї їжі, яку ви вважаєте корисною для себе і свого організму.
В обов'язковому порядку знайдіть для себе хобі або ж заняття, яке жодним чином не буде пов'язано з вашим пристрастю до здорового і корисного харчування. Досить розуміти, що правильне харчування — це не сенс життя, а всього лише фізіологічна потреба, а власне час і сили варто витрачати на більш цікаві заняття та хобі.
І що найголовніше — вмійте відсівати надходить до вас інформацію про користь того чи іншого продукту. Вся справа в тому, що в комерційних цілях деякі виробники можуть говорити про користь або ж шкоду того чи іншого продукту — в даному відношенні завжди коштує консультуватися з фахівцями, але не приймати все на віру, без перевірки і аналізу.

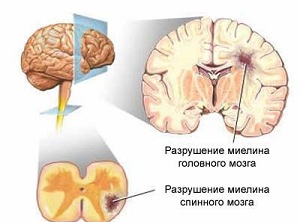 Величезна кількість захворювань, наслідком яких є пошкодження оболонок мієлінових волокон нервів, прийнято називати демієлінізуючим захворюванням головного мозку.
Величезна кількість захворювань, наслідком яких є пошкодження оболонок мієлінових волокон нервів, прийнято називати демієлінізуючим захворюванням головного мозку. 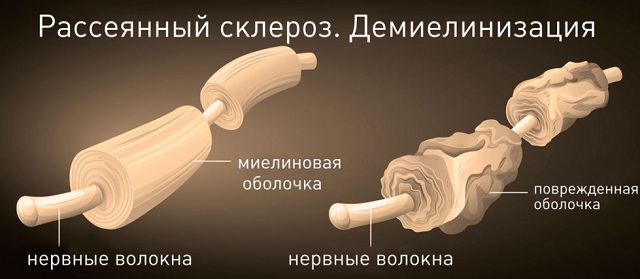
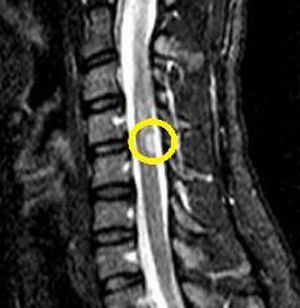
 тканини.
тканини. Головною метою терапії при демієлінізації є необхідність поліпшення порушених функцій мозку. Якщо ж захворювання вже запущено, то воно лікуванню піддається дуже погано.
Головною метою терапії при демієлінізації є необхідність поліпшення порушених функцій мозку. Якщо ж захворювання вже запущено, то воно лікуванню піддається дуже погано. перевтомлюватися, слід уникати інтоксикації.
перевтомлюватися, слід уникати інтоксикації.  Мозок людини це один з найскладніших і маловивчених органів, який змушений постійно працювати. Для його нормального функціонування йому необхідно повноцінне харчування і кровопостачання.
Мозок людини це один з найскладніших і маловивчених органів, який змушений постійно працювати. Для його нормального функціонування йому необхідно повноцінне харчування і кровопостачання. 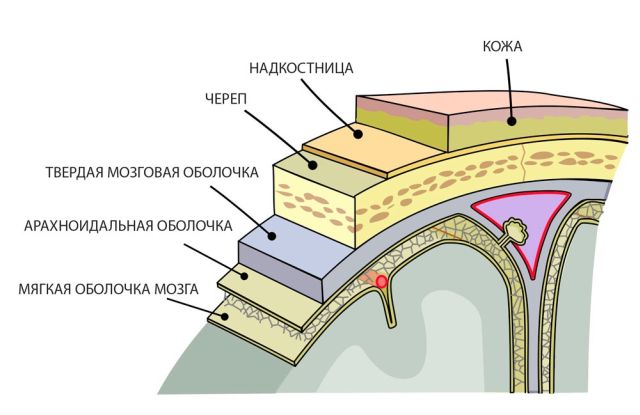

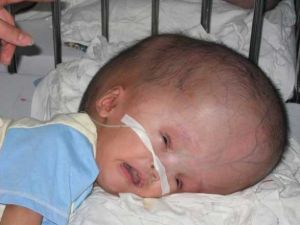 розвитку дитини.
розвитку дитини.  для виявлення хронічних і інфекційних захворювань, якщо вони є провести їх лікування, під час вагітності дотримуватися рекомендацій лікаря, берегти себе від і правильно поводитися під час пологів .
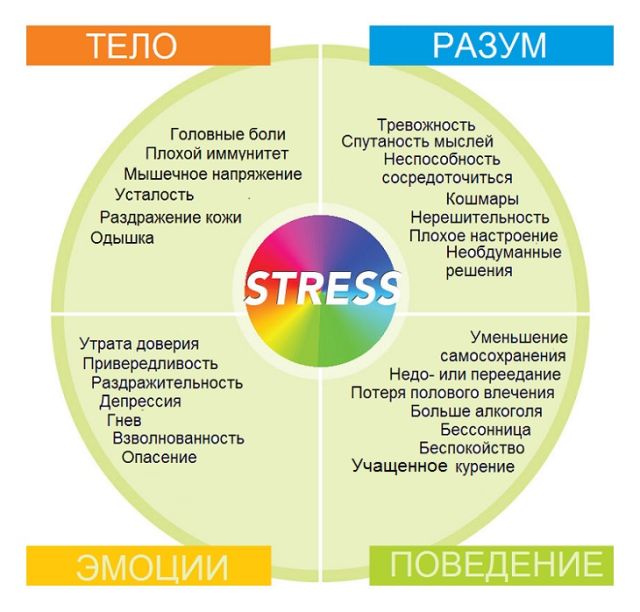
для виявлення хронічних і інфекційних захворювань, якщо вони є провести їх лікування, під час вагітності дотримуватися рекомендацій лікаря, берегти себе від і правильно поводитися під час пологів .  Стрес — це сукупність психофізичних реакцій організму на різні види подразників. Вперше конкретне поняття було введено Уолтером Кенноном, в роботах із загальної універсальної реакції «Боротися або бігти».
Стрес — це сукупність психофізичних реакцій організму на різні види подразників. Вперше конкретне поняття було введено Уолтером Кенноном, в роботах із загальної універсальної реакції «Боротися або бігти». 

 Зазвичай, подібні стани у дітей обумовлюються деякими складнощами в процесі навчання і спілкування з однолітками.
Зазвичай, подібні стани у дітей обумовлюються деякими складнощами в процесі навчання і спілкування з однолітками.
 Епіфіз (шишковидна заліза, шишковидне тіло, пинеальная заліза) — орган сіро-червоного кольору, невелика частина головного мозку, розташована між півкулями, в центрі головного мозку, позаду таламуса; з'єднується із зоровою системою через зорові горби проміжного мозку. Зовнішня частина епіфіза складається з сполучної тканини.
Епіфіз (шишковидна заліза, шишковидне тіло, пинеальная заліза) — орган сіро-червоного кольору, невелика частина головного мозку, розташована між півкулями, в центрі головного мозку, позаду таламуса; з'єднується із зоровою системою через зорові горби проміжного мозку. Зовнішня частина епіфіза складається з сполучної тканини. 
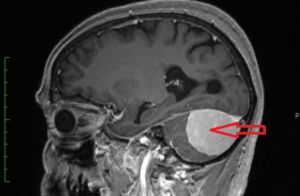 тільки під час .
тільки під час . при невеликих розмірах кісти епіфіза у хворих можуть не спостерігатися симптоми захворювання, про її існування часто дізнаються випадково при проведенні профілактичного обстеження.
при невеликих розмірах кісти епіфіза у хворих можуть не спостерігатися симптоми захворювання, про її існування часто дізнаються випадково при проведенні профілактичного обстеження. головного мозку, то єдиний спосіб її лікування — хірургічне втручання.
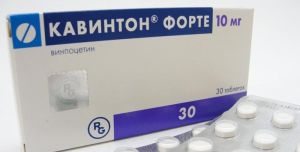
головного мозку, то єдиний спосіб її лікування — хірургічне втручання.  прийом таких препаратів:
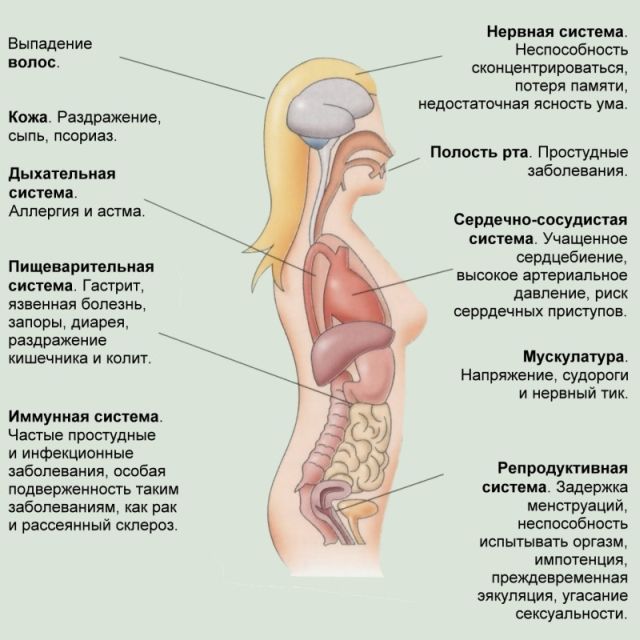
прийом таких препаратів:  Повсякденне життя в двадцять першому столітті підносить людині ситуації, при яких він відчуває не тільки радість і задоволення, а й роздратування, відчай і гнів.
Повсякденне життя в двадцять першому столітті підносить людині ситуації, при яких він відчуває не тільки радість і задоволення, а й роздратування, відчай і гнів. 
 Але є і шкідливий стрес — дистрес. Його дія на організм руйнівно. Людина, а особливо, жінка в положенні, може увійти в цей стан абсолютно несподівано, «піймав» негатив із зовнішнього світу. Або, навпаки, це може стати результатом довгого емоційного напруження, так би мовити, накопиченого стресу.
Але є і шкідливий стрес — дистрес. Його дія на організм руйнівно. Людина, а особливо, жінка в положенні, може увійти в цей стан абсолютно несподівано, «піймав» негатив із зовнішнього світу. Або, навпаки, це може стати результатом довгого емоційного напруження, так би мовити, накопиченого стресу. 
 чогось поганого. Потрібно налаштовувати себе тільки на хороше, представляти благополучні пологи і народженого малюка в своїх обіймах. Таким чином, відбувається прогнозування ситуації. Якщо немає впевненості в тому, що це вийде самостійно, краще записатися на спеціальний тренінг або відвідати психолога.
чогось поганого. Потрібно налаштовувати себе тільки на хороше, представляти благополучні пологи і народженого малюка в своїх обіймах. Таким чином, відбувається прогнозування ситуації. Якщо немає впевненості в тому, що це вийде самостійно, краще записатися на спеціальний тренінг або відвідати психолога. Внутрішній підколіннийм'яз нерв (серединний сідничний нерв) являє собою проксимальную частина великогомілкової нерва, який, в свою чергу, є продовженням сідничного, найбільшого нерва людського організму.
Внутрішній підколіннийм'яз нерв (серединний сідничний нерв) являє собою проксимальную частина великогомілкової нерва, який, в свою чергу, є продовженням сідничного, найбільшого нерва людського організму. 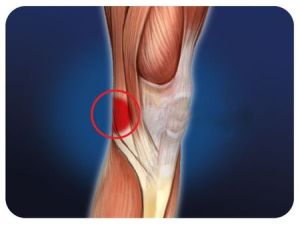 можуть як запальні, так і інші процеси, що протікають в прилеглих до нерву м'яких тканинах. Хворий відчуває пекучу або поколює біль, який локалізується в області щиколотки, поширюється на пальці стопи і посилюється при ходьбі.
можуть як запальні, так і інші процеси, що протікають в прилеглих до нерву м'яких тканинах. Хворий відчуває пекучу або поколює біль, який локалізується в області щиколотки, поширюється на пальці стопи і посилюється при ходьбі. Больові відчуття можуть виникати і в стані спокою, і при ходьбі. З плином часу розвивається гомілки, ступні. Після виникають паретичні процеси в ступні і гіпотрофія м'язів ураженої кінцівки.
Больові відчуття можуть виникати і в стані спокою, і при ходьбі. З плином часу розвивається гомілки, ступні. Після виникають паретичні процеси в ступні і гіпотрофія м'язів ураженої кінцівки.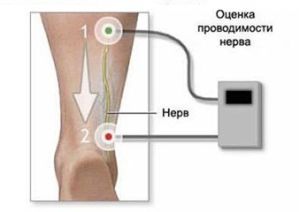
 Пацієнт не в змозі зігнути стопу вниз, встати на носочки, уражена кінцівка втрачає чутливість, ступня набуває вигляду лапи з кігтями, хода змінюється.
Пацієнт не в змозі зігнути стопу вниз, встати на носочки, уражена кінцівка втрачає чутливість, ступня набуває вигляду лапи з кігтями, хода змінюється. 
 Для того, щоб вчасно запобігти ураженню внутрішнього підколінного нерва слід уникати травмування, переохолодження.
Для того, щоб вчасно запобігти ураженню внутрішнього підколінного нерва слід уникати травмування, переохолодження.  Гідроміелія є вродженою природи розширення каналу в спинному мозку і в результаті такої зміни в його товщині формується порожнина, яка з часом наповнюється рідиною, що скупчується в розширеному каналі.
Гідроміелія є вродженою природи розширення каналу в спинному мозку і в результаті такої зміни в його товщині формується порожнина, яка з часом наповнюється рідиною, що скупчується в розширеному каналі. 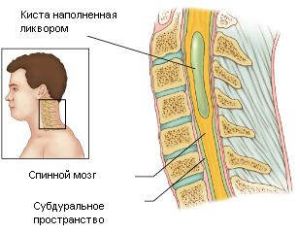

 спровокували патологічні зміни в хребті. Як правило, курс лікування носить симпатичний характер, пацієнтові призначають знеболюючі препарати для зниження і усунення негативної симптоматики.
спровокували патологічні зміни в хребті. Як правило, курс лікування носить симпатичний характер, пацієнтові призначають знеболюючі препарати для зниження і усунення негативної симптоматики.  дозволять підтримувати весь організм і опорно-руховий апарат в нормальному його стані. Якщо робота сидяча, спосіб життя — малорухомий, тоді рекомендовано щогодини робити 5-хвилинну легку розминку. Можна просто присідати або ж здійснювати нахили вправо або ж вліво, але якщо їх супроводжує біль — варто звернутися до лікаря.
дозволять підтримувати весь організм і опорно-руховий апарат в нормальному його стані. Якщо робота сидяча, спосіб життя — малорухомий, тоді рекомендовано щогодини робити 5-хвилинну легку розминку. Можна просто присідати або ж здійснювати нахили вправо або ж вліво, але якщо їх супроводжує біль — варто звернутися до лікаря.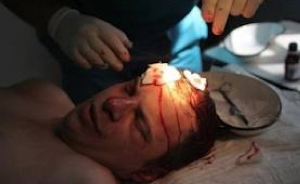 ліквореей — це неконтрольоване витікання спинномозкової рідини (ліквору, цереброспінальної рідини).
ліквореей — це неконтрольоване витікання спинномозкової рідини (ліквору, цереброспінальної рідини). 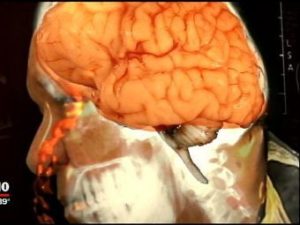
 цереброспинальной рідини має періодичність і триває до 2 хвилин, може бути рясним і мізерним, струменевим і крапельним. Назальна ликворея — відбувається з однієї ніздрі, і переважно при нахилах голови вперед. Витікання з вух — відбувається при нахилі голови в бік. Витікання з місць травмування хребта або кісток черепа (в разі випливає ліквор, змішаний з кров'ю).
цереброспинальной рідини має періодичність і триває до 2 хвилин, може бути рясним і мізерним, струменевим і крапельним. Назальна ликворея — відбувається з однієї ніздрі, і переважно при нахилах голови вперед. Витікання з вух — відбувається при нахилі голови в бік. Витікання з місць травмування хребта або кісток черепа (в разі випливає ліквор, змішаний з кров'ю). 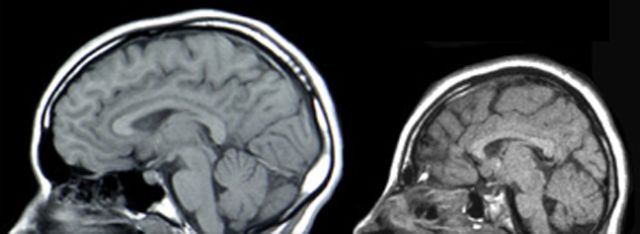 дії які могли викликати розвиток стану (травми, операції);
дії які могли викликати розвиток стану (травми, операції);  У разі, коли консервативне лікування не приносить позитивного результату, вдаються до оперативних методів терапії.
У разі, коли консервативне лікування не приносить позитивного результату, вдаються до оперативних методів терапії.