Кровопостачання головного мозку визначає його нормальну роботу. Будь недолік в поживних речовинах або кисні може значно зменшити активність і ефективність роботи мозку. Щоб перевірити параметри найважливішої ділянки організму, проводиться ангіографія. Подібні дослідження засновані на дії магнітного резонансу. Вони дозволяють провести оцінку анатомічних і функціональних особливостей кровоносних судин голови і шиї.
Що показує обстеження
Ангіографія відноситься до найбільш щадним методам діагностики. Результатами обстежень стають:
- зображення судин, а також тих, що оточують їх тканин;
- вид судинної сітки в режимі 3D;
- параметри гематом, тромбів і — розташування їх і розміри.

Магнітно-резонансна методика дозволяє отримати повну інформацію, за допомогою якої ставиться точний діагноз. Показано дане обстеження при:
- черепно-мозкових ураженнях;
- частих запамороченнях, болях в області шиї, шумі у вухах, головний біль, а також при порушеннях зору;
- інсультах, тромбозах, аневризмах;
- ;
- порушеннях судин, що мають діабетичну основу;
- виявленні пухлин ;
- діагностування деяких аномалій в положенні і розвитку судин;
- контролі після проведених операцій.
Магнітно-резонансні обстеження судин найкраще проводити без застосування контрастних препаратів. Дослідження кровоносних потоків шиї або головного мозку за допомогою такої методики абсолютно безпечно і найбільш ефективно.
Обстеження без контрастного препарату
Магнітно-резонансний вид досліджень доцільний для артерій шиї або венозних синусів головного мозку. Ангіографія цих кровотоков дозволяє отримати чітке зображення судинних русел і оцінити їх розташування в 3D-режимі.
Отримана інформація стає основою для своєчасного і правильного призначення лікування. Також, якщо це необхідно, можливо спланувати оперативне втручання на судинах.
Контрастно посилені дослідження
Контрастне посилення процедури показано для судин магістрального типу. До них відносяться:
- аорти грудна і черевна з їх відгалуженнями;
- ниркові артерії;
- артерії ніг;
- черевний стовбур ;
- воротная вена.
За допомогою контрастування поліпшується візуалізація судинних структур, що підсилює інформативність резонансного діагностування. Іонізуюче випромінювання і променеві навантаження в даному випадку відсутні, тому таке обстеження абсолютно безпечно.
Традиційна ангіографія є малим хірургічним втручанням. Ця інвазивна процедура вимагає госпіталізації. розділяється на три стадії:
- в кровоносну судину вводиться спеціальний катетер;
- через катетер вводиться контрастна речовина;
- проводиться витяг катетера.
Подібні дослідження дозволяють розглядати і великі, і малі кровоносні судини. Традиційна ангіографія проводиться зазвичай при поєднанні її з хірургічними втручаннями.
Протипоказання
Магнітно-резонансна діагностика досить безпечна, але все-таки має деякі протипоказання. До них відносяться:
- деякі види психічних захворювань;
- печінкова, серцева або ниркова недостатність;
- відхилення в згортання крові;
- алергічні реакції на речовини, що застосовуються при процедурах, до яких відноситься йод;
- або період грудного вигодовування;
- присутність в тілі і в області голови та шиї металевих предметів (імплантатів, кардіостимуляторів).
дії після проведення процедури
Проведена ангіографія передбачає конкретні подальші дії.
Після того як була виконана резонансна терапія (протягом першої доби), пацієнту наказано дотримання постільного режиму.
З боку персоналу проводиться постійне спостереження за піддослідним. Уважно оглядається місце проколу і вимірюється температура тіла.

Якщо самопочуття пацієнта нормальне, а в місці проколу не спостерігається крововиливів, через добу пов'язка знімається.
У рідкісних випадках (до 5%) магнітно-резонансна терапія може проходити з ускладненнями. Ними можуть стати:
- Алергічні реакції на контрастну речовину.
- Кровотечі в області проколу.
Як виняток розвивається ниркова недостатність або трапляється інфаркт міокарда.
Агіографія відноситься до стандартних методів дослідження судин головного мозку, а також кровотоков шиї та інших ділянок тіла. Методика дозволяє отримувати максимально достовірну картину стану кровоносної системи організму. Це гарантія правильного діагнозу, грамотно призначеного лікування та контролю за хірургічним втручанням.
Комп'ютерна томографія мозку: показання, протипоказання
Комп'ютерна томографія мозку є найбільш достовірним методом дослідження для діагностики черепно-мозкових травм, серйозних захворювань, пухлин. Високий ступінь візуалізації дозволяє діагностувати патологічні зміни черепа і мозку навіть у початковій стадії. КТ виявляє будь-які ураження голови, кісткових тканин, структур, судин і м'яких утворень. Обстеження здійснюється за допомогою рентгенівських променів, тому заздалегідь слід вивчити протипоказання до цієї процедури.
Сутність обстеження і область його застосування
Комп'ютерна томографія черепа і головного мозку — це метод діагностики, який дозволяє візуалізувати органи з допомогою рентгенівських променів. Найчастіше таке обстеження застосовують в неврології для точної діагностики внутрішньочерепних пухлин, гематом, інсультів. Розшифровка знімків дозволяє оцінити стан кісток черепа, судин і м'яких утворень.
КТ призначають при таких захворюваннях:
- черепно-мозкові травми, струси, удари;
- і непритомність;
- тромбози, пороки серця;
- пухлини головного мозку, мозкових оболонок;
- переломи основи черепа;
- порушення мови і проблеми з ковтанням ;
- судинні ;
- кіста мозку;
- .
Томографія показує не тільки кісткові структури і судини. На знімках чітко видно скупчення гною, осередки крововиливу, запальні процеси.
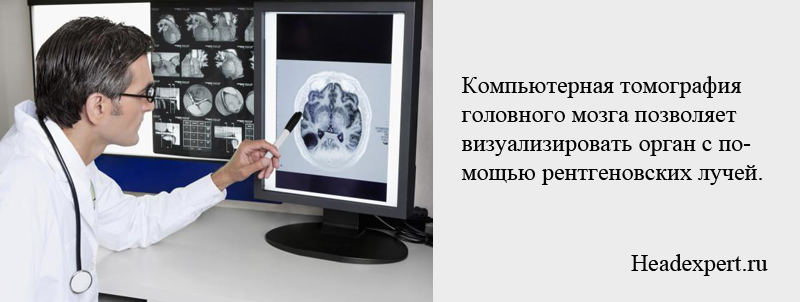
Принцип роботи томографа
Спіральна комп'ютерна томографія головного мозку проводиться на спеціальній установці, що представляє собою досить масивний апарат з обертовим столом. Пацієнта поміщають всередину кільця, попередньо ввівши йому в вену контрастне йодовмісні речовина. Ін'єкція шкідлива тільки тим, хто має алергію на йод, для інших вона абсолютно безпечна. Апарат в обертовому кільці випускає рентгенівські промені, скануючі оглядаємо область голови або тіла.
Під час процедури по спіралі рухається не тільки сканер, але і стіл разом з пацієнтом. Завдяки цьому виходить безліч пошарових знімків. Рентгенівський промінь при русі показує кілька горизонтальних або вертикальних шарів. Лікар стежить на моніторі за зображеннями органів, вивчаючи дані комп'ютерної програми. Знімки після обстеження можна роздрукувати для пред'явлення лікаря.
Результати у лікаря-рентгенолога можна забирати через 20-30 хвилин після закінчення процедури. Відразу після обстеження дозволено повертатися до звичних справ.
Підготовка до обстеження
При томографії мозку потрібне введення контрасту, тому прийом рідини і будь-якої їжі слід припинити за 4 години до процедури. Заздалегідь потрібно обговорити з лікарем всі протипоказання, повідомити про алергію на йод або морепродукти. Дослідження проводиться за допомогою рентгенівських променів, тому шкідлива вагітним жінкам. При підозрі на можливу вагітність обов'язково треба повідомити про це лікаря.
Підготовка в кабінеті полягає в наступному:
- знімається зайва одяг, всі прикраси, наручний годинник;
- проводиться ін'єкція седативний препарат;
- потім оператор допомагає хворому лягти на стіл.
Під час дослідження потрібно зберігати спокій, намагаючись не рухатися. Буде чути гучний монотонний шум працюючого апарату, відчуватися його рух. При необхідності можна підтримувати зв'язок з лікарем через динамік. Після введення контрастної рідини деякі пацієнти відчувають металевий присмак у роті, жар або головний біль. Такий стан зазвичай проходить через півгодини.
Наявність протипоказань
Під час КТ лікар вводить пацієнтові йодовмісний препарат. При виявленні алергії на йод або морепродукти таке обстеження має робитися без використання контрастування. Також процедура протипоказана вагітним жінкам і маленьким дітям у віці від 0 до 14 років.

Інші можливі протипоказання:
- наявність в обстежуваної зоні металевого імпланта або протеза;
- маса тіла більше тієї, яку може витримати стіл томографа;
- ниркова недостатність;
- лейкоз;
- кровотеча;
- захворювання щитовидної залози.
Якщо томографію роблять матері-годувальниці, протягом 48 годин після процедури не можна годувати дитину грудним молоком. Його потрібно зціджувати, замінивши в цей період сумішшю. Також на час дослідження діабетикам потрібно буде скасувати прийом цукрознижуючих таблеток.
Відмінність КТ від МРТ
Альтернативою комп'ютерної томографії є магнітно-резонансна томографія головного мозку. Однак у цих схожих методів є істотні відмінності.
КТ відрізняється від МРТ наступними особливостями:
- основою методу не є магнітні хвилі з резонансними коливаннями, а рентгенівське випромінювання;
- при обстеженні, крім дрібних структур головного мозку, видно судини, порожнисті органи, кістки черепа;
- не дозволена до застосування у вагітних та дітей, на відміну від ;
- присутній променеве навантаження на організм, сеанс не можна проводити довгий час;
- можна застосовувати метод при установці коронок, кардіостимуляторів.
Рентгенівське випромінювання дозволяє лікарю побачити вени і артерії, отримати зображення потрібного ділянки судини. Комп'ютерна програма після обробки видає на монітор тривимірні чіткі знімки, що є істотним плюсів цього методу. Який вид обстеження призначити пацієнту, вирішує тільки лікар залежно від діагнозу, наявності показань і запалень.
Аналіз крові при головному крові: що покаже дослідження
Під головним болем розуміють дискомфортні відчуття в голові. Вони можуть бути самостійним захворюванням або проявом інших патологій. Існують різні форми такого стану — мігрені, кластерні головні болі або напруги.
Вторинні болю можуть з'являтися у дорослого або дитини при травматичних ушкодженнях голови, менінгіті, енцефаліті, патологіях мозку або носа. Дана проблема може виникати при синуситі, який полягає в запаленні пазух носа, або підвищенні артеріального тиску. Щоб виявити причини даного явища і виконують аналіз крові.
Загальний і біохімічний аналіз крові
Це дослідження допоможе визначити причини появи головного болю у дорослого і дитини. Так, лейкоцитоз з'являється при інфекційних захворюваннях. Збільшення обсягу лейкоцитів в крові нерідко виникає при менінгіті, енцефаліті, синуситі та інших ураженнях носа.
Виражений лейкоцитоз нерідко супроводжує лейкемію.

Це захворювання може спровокувати появу головного болю при карціноматозних менінгіті.
Також це може статися при оклюзії церебральних вен.
зниження рівня лейкоцитів в крові є супутником СНІДу.
Анемія може спостерігатися у пацієнтів, які мають злоякісні утворення мозку і інших органів.
Також це явище діагностується при гігантоклітинному артериите. Анемія може супроводжувати зниження кровотоку, який призводить до появи тромбозу церебральних вен.
До головного болю у дорослого і дитини може призводити недостатність нирок. Будь-які відхилення в біохімічних показниках крові допоможуть виявити системний патологічний процес, який і провокує появу головного болю.
За допомогою біохімії можна виявити рівень білків, глюкози, амінокислот. Також він покаже кількість ферментів, солей, вітамінів і т. Д. Завдяки цьому вдасться визначити порушення роботи різних органів і систем у дорослого і дитини — наприклад, проблеми з кровообігом, які нерідко виникають при головних болях.
Важливе значення має визначення швидкості осідання еритроцитів і С-реактивного білка. Зміни цих показників мають неспецифічний характер. Так, збільшення може спостерігатися при запальних патологіях або інфекційних процесах. Воно спостерігається при менінгіті, синуситі та інших хворобах носа. Також підвищення даних показників може супроводжувати злоякісні утворення мозку і інших органів.
Підвищення протромбінового часу і частково тромбопластинового часу може говорити про розвиток геморагічного діатезу. Це призводить до внутрішньочерепному крововиливу і появи головного болю.
Інші дослідження крові
Загальний аналіз крові потрібно доповнювати тестами на протеїн S, фібриноген, антитромбін III, антикардіоліпінові антитіла. Якщо спостерігається відхилення від норми числа тромбоцитів, потрібно досліджувати їх функції.
Важливе значення має аналіз на газовий склад артеріальної крові, оскільки причиною цього стану може бути гіпоксія.
Головний біль може супроводжувати не тільки гострі інфекції носа чи мозку дорослого і дитини, а й свідчити про наявність хронічних захворювань. Тому виконується аналіз крові на антитіла до певних збудників. Аналогічні симптоми виникають і при головному болю напруги.

При подібному стан може бути виявлений низький рівень цукру в крові. Причини цього симптому можуть критися в підвищенні цього показника. Тому дослідження крові на цукор проводиться обов'язково.
При підозрі на атеросклероз призначається ліпідограмма і аналіз на холестерин. Це досить небезпечне захворювання, яке провокує інфаркти та інсульти. Першими симптомами даного порушення є напади головного болю і зниження пам'яті.
Аналіз крові на гормони допоможе визначити різні порушення в роботі гіпоталамуса — цей відділ мозку відповідає за функціонування багатьох систем, включаючи і нервову.
При підозрі на пухлинне утворення мозку пацієнта роблять імунограму. Це дослідження дозволяє визначити стан захисної системи людського організму. Даний аналіз проводять і при хронічних запаленнях — наприклад, при менінгіті.
Дослідження крові при головних болях у дорослого і дитини допоможе встановити причини, які спровокували цей стан. До появи цієї ознаки призводять інфекційні хвороби — наприклад, головні болі часто виникають при менінгіті або ураженнях носа.
Іноді виникають мігрені або головні болі напруги, не пов'язані з інфекціями. Якщо такі симптоми спостерігаються регулярно, категорично не можна нехтувати проведенням детальної діагностики.
Як правильно вимірювати артеріальний тиск
Практично при будь-якому нездужанні лікарі вимірюють артеріальний тиск, оскільки його підвищення або зниження може призводити до різних проблем зі здоров'ям.
Стежити за своїм тиском варто самостійно кожній дорослій людині, особливо якщо є або коли-небудь були проблеми з серцево-судинною системою.
У «бувалих» хворих не виникає питання, як правильно вимірювати артеріальний тиск самому, а новачкам варто докладніше зупинитися на цьому важливому моменті, адже жоден, навіть самий суперсучасний і дорогий прилад, без належного знання і виконання інструкції не гарантує правильних показань.
Прилади для вимірювання тиску
Артеріальний тиск вимірюється тонометром. Все тонометри ділять на дві групи:
Механічні
Механічні апарати є складене пристрій, куди входять манжета з грушею, манометр і фонендоскоп. Незважаючи на зовнішню складність, пристрій просте в експлуатації. Прилади такого типу відрізняються цілком доступною для будь-якої людини вартістю.

При вимірюванні тиску механічним тонометром важливо довести весь процес до автоматизму: спочатку накачується повітря в манжету, потім клапан на груші плавно послаблюється, через фонендоскоп вловлюється пульсація і одночасно фіксується результат на вимірювальній шкалі манометра.
Електронні
Електронні апарати мають більш складну внутрішню будову, однак практично не вимагають від людини будь-яких дій. Для вимірювання тиску електронним тонометром потрібно лише надіти манжету на потрібне місце на руці (плече, зап'ястя або палець) і включити прилад.
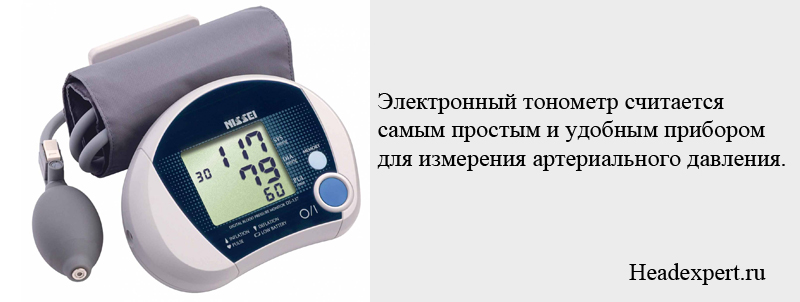
Все електронні тонометри ділять на автоматичні і напівавтоматичні, причому користуватися будь-яким з них набагато простіше, ніж механічним приладом.
Загальні правила
Щоб результати при вимірюванні тиску механічним або електронним тонометром були достовірні, варто дотримуватися таких умов:
- Перед процедурою потрібно відпочити і розслабитися не менше 5 хвилин. Різкі рухи і розмови можуть перешкодити точному визначенню артеріального тиску.
- У приміщенні, де вимірюють тиск, має бути тихо і тепло.
- Не менш ніж за півгодини до процедури варто утриматися від вживання кофеїну (кави, чаю, коли), прийому алкоголю і куріння. Навіть поїсти краще заздалегідь. Сечовий міхур перед процедурою необхідно спорожнити.
- Тиск вимірюється в положенні сидячи на стільці, щоб за спиною була опора, ступні стояли на підлозі, а ноги не були схрещені. Тиск в цьому випадку вимірюється на руці, при цьому її потрібно зручно розмістити на столі. Манжета повинна виявитися на рівні серця, а одяг або аксесуари на руці не повинні утрудняти рухів. Вимірювати тиск через одяг неправильно. Тільки при правильному положенні тіла пацієнта можна досягти достовірних результатів. В іншому випадку перенапруження окремих м'язів може викликати стрибок артеріального тиску.

- У деяких випадках тиск можна вимірювати і в положенні лежачи, наприклад, у неходячіх хворих. В цьому випадку під руку потрібно покласти подушку або валик, щоб манжета виявилася на одному рівні з серцем. У деяких випадках тиск вимірюють на ногах, тіло при цьому теж має перебувати в положенні лежачи. Залежно від мети вимірювання та типу тонометра процедура може проводитися на стегні або на щиколотці.
- Для точного результату необхідно правильно накладати манжету. Зазвичай вимірюють тиск на правій руці, при цьому манжета повинна бути обгорнута навколо передпліччя так, щоб нижній її край був на 2-3 см вище ліктьового згину, а центр надувного мішка розташувався над плечовою артерією. Натягнути манжету потрібно так, щоб між нею і поверхнею руки входив вказівний палець.
- Якщо необхідно виміряти тиск кілька разів поспіль, між процедурами слід послабляти манжету хоча б на 15-30 секунд.
Механічний тонометр і його використання
Після того як людина зайняла відповідну позу, можна приступати до процедури вимірювання артеріального тиску за допомогою механічного тонометра:
- на плече накладають манжету і фіксують її так, щоб повітряні трубки від манометра і груші припали на ліктьову ямку.
- Вибирається найбільший кровоносну судину, над яким встановлюють фонендоскоп. Клапан на груші закривають і починають швидко накачувати повітря, стискаючи грушу. За допомогою фонендоскопа стежать за зменшенням пульсації. Коли вона зовсім припиниться, потрібно підкачати повітря ще на 30-40 мм. рт. ст.
- Потім потрібно плавно послабити клапан на груші, спускаючи повітря з манжети. У цей час важливо прислухатися до звуків в фонендоскоп і стежити за показниками: цифра на шкалі, що відповідає першому удару, — верхнє або систолічний тиск, цифра, відповідна припинення пульсації, — нижня або діастолічний тиск.
Щоб вивести підсумкове значення артеріального тиску, варто провести процедуру на одній і іншій руці і порівняти показники. Зазвичай різниця між значеннями не перевищує 5 мм. рт. ст. Якщо показники різняться сильніше, варто виміряти тиск ще 1-2 рази на обох руках. Якщо різниця залишається, потрібно звернутися до лікаря і провести додаткові методи дослідження, щоб виключити патологію судин.
Особливості електронного тонометра
Електронні тонометри більш прості у використанні за рахунок того, що результат фіксується електронікою, завдяки чому фонендоскоп вже не потрібен.
Є деякі відмінності в вимірі тиску автоматичним і напівавтоматичним тонометром:
- Напівавтоматичний тонометр у використанні схожий на механічний (потрібно також накачувати повітря за допомогою груші), але все вимірювання виконує електроніка, тому дані більш точні. Такий прилад (як і механічний) називають ручним.
- Автоматичний тонометр передбачає лише фіксацію манжети на плечі і включення приладу. Все інше вона робить сама, а результати з'являються на дисплеї. Зараз поширені також автоматичні тонометри, які передбачають вимір тиску на зап'ясті або пальці. Вони не вимагають ніяких складних маніпуляцій з боку людини, проте менш точні, ніж звичайні тонометри з манжетою для плеча.
Вимірювання тиску на стегні або щиколотки
При атеросклеротичних змінах в судинах або при виявленні значного підйому тиску потрібно виміряти артеріальний тиск не тільки на правій і лівій руці, а й на ногах:
- При вимірюванні тиску на стегні пацієнта укладають на живіт, а манжету розташовують так, щоб нижній її край був на 2-3 см вище надколінка. Мікрофон від фонендоскопа має припадати на підколінну ямку. Тиск в нижніх кінцівках завжди трохи вище, ніж у верхніх, через те, що коло стегна більше, ніж окружність плеча. У разі, коли тиск на ногах нижче, ніж на руках, варто пройти УЗД і комп'ютерну томографію, щоб виключити патологію судин.

- На щиколотці тиск вимірюється за допомогою електронного тонометра в тих випадках, коли потрібно оцінити прохідність тієї чи іншої артерії. Для проведення процедури пацієнта необхідно укласти і надіти йому манжету на щиколотку на 2-3 см вище початку стопи. Повітряні трубки при цьому повинні розташовуватися над тією артерією, для діагностики якої проводять дослідження. Подальші дії не відрізняються від вимірювання тиску на руках: повітря спочатку нагнітається, потім спускається, а результати виводяться на екран.
Якщо правильно готуватися до процедури вимірювання тиску, дотримуватися всі необхідні умови і знати, як користуватися механічним або електронним тонометром, можна регулярно одержувати точні показники артеріального тиску і контролювати стан свого здоров'я без щоденного відвідування лікаря.
Магнітно-резонансна томографія мозку: показання, протипоказання
Якщо пацієнт на прийомі у лікаря скаржиться на часті головні болі, сильні запаморочення, порушення зору або непритомність, йому призначається магнітно-резонансна томографія мозку. Цей неінвазивний метод дослідження допомагає отримати детальне зображення тканин, кісток, виявити різні захворювання і порушення. МРТ є найбільш чутливим методом повної візуалізації органів голови, особливо головного мозку.
Суть методу дослідження
Багато пацієнтів цікавляться у лікарів: магнітно-резонансна томографія — що це таке і навіщо вона проводиться? Щоб не боятися цього методу, слід вивчити його суть і призначення. МРТ головного мозку являє собою дослідження, що допомагає лікарям поставити точний діагноз. Воно призначається при головних болях, травмах голови, пухлинах, епілепсії або інсульті.

Суть методу полягає у використанні високочастотних імпульсів, магнітних полів і комп'ютерного обладнання. При вимірюванні електромагнітних імпульсів в головному мозку виходить детальне зображення м'яких тканин, судин, кісток. Дані виводяться на екран монітора, роздруковуються або переносяться на плівку. Рентгенівське випромінювання при цій процедурі не використовується, тому метод абсолютно нешкідливий для організму.
Показання до проведення МРТ
Магнітно-резонансна томографія мозку призначається для повної діагностики захворювань, пов'язаних з головними болями, , травмами. Показаннями до обстеження є такі порушення здоров'я:
- часті або періодично виникають головні болі;
- пухлина мозку;
- епілепсія;
- втрата слуху або зору;
- ;
- часті непритомності;
- менінгіт;
- хвороби Паркінсона і Альцгеймера ;
- ;
- синусит;
- порушення розвитку судин.
Також дослідження призначається перед серйозними операціями на головному мозку, після оперативного втручання для вивчення динаміки.
підготовка до проведення обстеження
Перед обстеженням особлива підготовка не потрібна. Необхідно лише зняти прикраси, годинники, надіти одяг без металевих кнопок, блискавок. Перед входом до кабінету слід прибрати з кишень телефон, ключі, монетки, кредитні картки, інші дрібні речі.
При собі треба мати медичну картку з напрямком, результати попередніх МРТ, якщо вони були. Можна показати лікарю записи про проведеному рентгенівському випромінюванні або УЗД. Ніяких заборон щодо голодування перед процедурою немає, снідати або приймати лікарські засоби можна в звичайному режимі.
Протипоказання
Магнітно-резонансна томографія, протипоказання до проведення якої з'ясовуються способом анкетування, призначається тільки після опитування пацієнта. Лікар повинен задати хворому декілька питань, перш ніж призначити дослідження.
Протипоказаннями є:
- присутність в організмі чужорідних тіл металевого або електронного характеру: протезів, кардіостимуляторів, імплантатів, брекетів;
- клаустрофобія;
- початкові терміни ;
- захворювання гіпофіза;
- штучні клапани серця;
- алергія на контрастні речовини, які додають під час томографії;
- серцева недостатність;
- порушений кровообіг мозку;
- татуювання, виконані барвниками з високим вмістом заліза.
При наявності вищеперелічених протипоказань пацієнти до процедури не допускаються.
Проведення томографії
Магнітно-резонансна терапія призначається тільки після ретельного обстеження хворого, з'ясування точного діагнозу . Для цього проводиться обстеження голови на апараті під назвою томограф.
Процедура проходить наступним чином:
Пацієнт зручно розташовується на столі горілиць. Тіло фіксують валиками і ременями для забезпечення його нерухомості під час сеансу. Ворушитися не слід, дихати треба розмірено і спокійно.
Навколо голови розташовується пристрій з різними проводами, за допомогою якого приймаються радіохвилі на прилад.

Лікар виходить з приміщення і займає місце за монітором. Зв'язатися з ним можна за допомогою переговорного пристрою.
Щоб гучні звуки і потріскування апарату не заважали, хворому надягають навушники або дають беруші.
Іноді пацієнтові вводять внутрішньовенно контрастну речовину для отримання більш повної картини обстеження. Воно абсолютно безпечно для організму. Після введення контрастної речовини в перебігу 10-15 хвилин може спостерігатися озноб або відчуття теплоти в руці. Це нормальне явище, турбуватися ні про що не варто.
Вся процедура триває від 20-30 хвилин до 1 години. Дітям МРТ зазвичай роблять з 5 років через їх непосидючості, вагітним жінкам за показаннями призначають обстеження головного мозку тільки після 18 тижня вагітності. Якщо обстежуваний відчуває почуття клаустрофобії, перебуваючи в закритому кабінеті, йому дають заспокійливі препарати.
Розшифровка даних
Лікар-радіолог, навчений розшифровувати дані, аналізує знімки після закінчення процедури протягом півгодини. Зазвичай вже через годину хворий отримує на руки докладний звіт про дані дослідження. Висновок на папері разом зі знімками і записаним диском видається для пред'явлення лікаря. Програма на диску дозволяє переглядати результати на комп'ютері.
Переваги МРТ
Переваги магнітно-резонансної томографії перед УЗД або рентгенологічним опроміненням полягають в наступному:
- знімки дозволяють отримати чіткі дані без опромінення радіацією;
- результати є більш деталізованими, що дозволяє виявити ранні пухлини головного мозку і поставити точний діагноз;
- МРТ дає інформацію про всі структурах мозку, дозволяє виявити відхилення;
- контрастну речовину для ін'єкцій не викликає алергії;
- можна виявити інсульт на ранній стадії, з'ясувати причину болю в голові,викликану порушенням кровообігу.
Якщо висновок позитивний, значить, ніяких змін і запальних процесів лікар не виявив. При негативному діагнозі з виявленням пухлини, інфекції, внутрішньої кровотечі призначається додаткове обстеження у інших фахівців.
Люмбальна пункція: показання, протипоказання
У неврології існує безліч процедур і діагностичних методів, про яких кожному знати зовсім необов'язково. Але коли пацієнта ставлять перед фактом, що необхідно те чи інше медичне втручання, завжди хочеться бути максимально підготовленим до нього. У цій справі головне — не впізнати щось таке, що може налякати.
Яскравим прикладом подібної процедури є люмбальна пункція (інші назви — спинномозкова пункція, поперековий прокол), назва якої цілком може налякати, проте на ділі нічого страшного або небезпечного при належному підході і кваліфікації лікаря немає. Про те, що таке люмбальна пункція, як її проводять, які її особливості та наслідки, чи є можливість проводити її у дітей, а також про інші важливі моменти піде мова нижче.
З анатомії
Щоб зрозуміти, що таке люмбальна пункція, потрібно мати деяке уявлення про будову спинного мозку і його оболонках. Спинний мозок з'єднує головний мозок з периферичної нервової системою. Розташований він в спинномозковому каналі, який проходить всередині хребців, причому довжина спинного мозку набагато менше, ніж хребетний стовп (спинний мозок закінчується на рівні II поперекового хребця). З цією особливістю пов'язаний вибір місця пункції (між II і III або між III і IV поперекових хребців), тому що при такому проколі спинний мозок не пошкодиться.
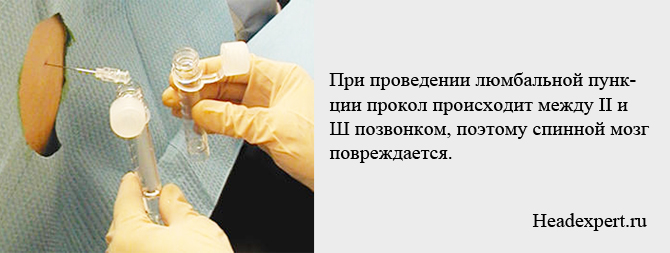
У дітей через недостатню довжини хребетного стовпа прокол роблять нижче III поперекового хребця, щоб не травмувати спинний мозок.
Спинний мозок на всьому протязі оточений кількома шарами тканин: зовні тверда мозкова оболонка, в середині — павутинна або арахноідальной мозкова оболонка, всередині — м'яка мозкова оболонка. Між останніми двома оболонками розташовується субарахноїдальний простір, заповнений спинномозковою рідиною. Саме в субарахноїдальний простір і вводиться голка, коли виконується спинномозкова пункція.
Показання до процедури
Люмбальная пункція проводиться у дорослих і дітей з різними цілями: діагностичної та терапевтичної. Розглядають такі показання до її проведення:
- При діагностичних дослідженнях за допомогою пункції виконується паркан спинномозкової рідини. Хоча існує безліч більш сучасних методів дослідження (, магнітно-резонансна томографія і т. Д.), Іноді тільки характеристики спинномозкової рідини можуть свідчити про наявність або відсутність того чи іншого захворювання. Для діагностики люмбальна пункція використовують при підозрі на нейроінфекцію (енцефаліт, менінгіт, нейросифилис і т.д.), , , субарахноїдальний крововилив, доброякісну внутричерепную гіпертензію.
- як показання до проведення розглядається вимірювання тиску спинномозкової рідини в спинномозковому каналі.
- При пункцію проводять з метою введення рентгеноконтрастних речовин для діагностики міжхребцевої грижі.
- При терапії найбільш часто в якості свідчення розглядається необхідність введення в субарахноїдальний простір антибіотиків, щоб вони якомога швидше дійшли до патологічного вогнища і накопичилися в достатній концентрації.
- Показання до проведення пункції також включають пухлинні процеси. У разі онкопатологій в головному або спинному мозку за допомогою проколу вводять хіміотерапевтичні препарати, використовуючи спинномозкову рідину як кур'єра, яка доставить ліки ближче до пухлини.
- Як показання до виконання люмбальної пункції виступає знеболювання — спінальна анестезія при хірургічних втручаннях в області хребетного стовпа.
- Рідко, але все ж розглядають як показання до виконання люмбальної пункції високу внутрішньочерепний тиск. В цьому випадку відкачують кілька спинномозкової рідини, знижуючи тиск.
Протипоказання
Категоричським протипоказанням до проведення люмбальної пункції у дітей і дорослих є дислокація мозку, при якій одні структури мозку зміщуються щодо інших. Оскільки після забору спинномозкової рідини внутрішньочерепний тиск знижується, не можна передбачити, що станеться з цими зміщеннями.
Проводити дану процедуру в таких умовах небезпечно для життя: в більшості випадків це призведе до швидкого летального результату.
Розглядають ще й деякі фактори ризику, при наявності яких варто обговорити з лікарем можливість проведення пункції:
- вік понад 65 років;
- епілептичні прояви ;
- загальний сепсис;
- знижена здатність згущуватися крові;
- зниження рівня тромбоцитів;
- інфекційні захворювання на момент процедури;
- дерматит в місці проколу;
- сколіоз або кіфоз в області проколу;
- порушення функції дихальної або серцево-судинної систем.
Пацієнту обов'язково потрібно попередити лікаря перед спинномозкової пункції, якщо він приймає якісь препарати, якщо є алергія на певні речовини, якщо не виключена ймовірність вагітності.
Опис процедури
Незважаючи на актуальні показання до проведення, люмбальна пункція завжди має один і той же алгоритм виконання. Проводиться процедура в амбулаторних умовах — стаціонару не потрібно, але і вдома проводити пункцію можна. Ніякої особливої підготовки пацієнтові не потрібно. Дуже важливо налаштуватися психологічно, особливо при проведенні процедури у дітей, оскільки нерідко больові відчуття або інші неприємні наслідки — це лише наслідок «накручені». Перед початком процедури потрібно спорожнити сечовий міхур.
- Техніка проведення люмбальної пункції припускає знаходження пацієнта в положенні лежачи на боці (рідше — сидячи). Спину при будь-якому положенні слід максимально зігнути, щільно притискаючи коліна до живота, обхопивши їх руками і нахиляючи голову вперед. У такому положенні голка матиме більший простір для просування, які не затискаючи тілами хребців.
- Лікар повинен визначити місце введення голки між хребцями. Частина спини обробляється антисептиком, а сама точка проколу відзначається маркером.
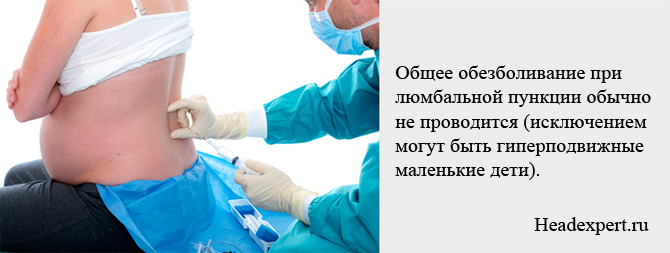
- Загального знеболення зазвичай не робиться, однак техніка проведення процедури у дітей , які надто збуджені, іноді передбачає загальну анестезію. У стандартних ситуаціях для місцевого знеболювання використовують 1 або 2% -ний розчин новокаїну, вводячи його пошарово через кожні 2 мм по шляху руху голки.
- Строго по середній лінії між остистими відростками обраних хребців вводять спеціальну голку (голку Біра ). Вона довше звичайної ін'єкційної голки і має більший діаметр внутрішнього отвору. Голка вводиться до відчуття провалу, який відбувається приблизно через 4-5 см у дорослих і через 2 см у дітей. Цей провал і означає проникнення в субарахноїдальний простір.
- Для взяття спинномозкової рідини не потрібно ніяких маніпуляцій, оскільки вона знаходиться під тиском. Вона сама буде витікати через отвір в голці.
- Правильна техніка проведення пункції передбачає завершення процедури обробкою антисептиком і накладенням лейкопластиру.
- Після процедури необхідно лягти на живіт і намагатися дотримуватися одне і те ж положення протягом кількох годин. Завдяки цьому залишилася спинномозкова рідина рівномірно розподілиться по спинномозговому каналу.
Ймовірні ускладнення
Оскільки спинномозкова пункція — це деякий втручання в роботу спинного і головного мозку, цілком можливі різні по тяжкості ускладнення після процедури:
- Найчастіше в якості першого ускладнення розглядається біль. Вона виникає через зниження внутрішньочерепного тиску і проходить днів через 5-7.
- Якщо голка торкнеться корінь спинномозкового нерва, то можлива поява ще одного ускладнення — тимчасової втрати рухових функцій нижньої частини тіла поряд з сильними больовими відчуттями. Якщо ушкоджень на корінцях немає, то це явище не приносить шкоди, але пацієнт в будь-якому випадку повинен бути попереджений про його можливе виникнення.
- Дуже рідко зустрічаються більш серйозні ускладнення у вигляді , пухлин , спінальних або епідуральних кровотеч, травмування спинного мозку або його корінців. Таке може відбуватися не тільки через некомпетентність лікаря, а й через індивідуальних особливостей кожного організму.
діагностика
діагностика
діагностика
Мікроангіопатія головного мозку
Людський організм влаштований таким чином, що органи і тканини мають потребу в кисні і різних поживних речовинах. Все це доставляється за призначенням по дрібним і великим судинах з потоком крові. Незліченну кількість обмінних процесів протікає в головному мозку і серці, саме там найбільш розвинена мережа кровообігу. По ряду причин в дрібних судинах з'являються патологічні зміни, що призводять до погіршення їх прохідності. Подібний стан іменується микроангиопатией. Таку назву хвороба отримала від злиття трьох слів: маленький «мікро», посудина «ангио», патологія «патия».
Опис захворювання
Будь-який орган може стати мішенню цього захворювання, але найбільші побоювання викликає церебральна мікроангіопатія. Нормальна мозкова діяльність неможлива без надходження по кровоносному руслу кисню і глюкози. При наявності мікроангіопатії спостерігається хронічна нестача цих речовин, що в свою чергу призводить до синдрому «голодування», вираженому в порушенні функціонування найдрібніших судин головного мозку.

Результатом зниження кількості поступаемой до нейронам крові або повного припинення кровопостачання є формування вогнищ гліозу, де з швидко розростаються гліальних клітин утворюються спайки або «шрами». Такий стан з часом починає загрожувати життю людини.
Причини микроангиопатии
Вогнища гліозу і ділянки ішемії з'являються не за одну годину або навіть день, формуються вони протягом довгого часу. Поштовхом до початку хвороби і появі синдромів можуть стати такі фактори, як:
- Шкідливі звички.
- Травматичні ураження.
- Хвороби крові, що супроводжуються патологією системи згортання крові.
- Ендокринні захворювання, серед яких на першому місці цукровий діабет.
- захворювання інфекційного походження .
- Виробничі шкідливості.
- Злоякісні пухлини.
- Гіпертонічна хвороба.
- Патологія печінки.
- Хвороби сечовидільної системи.
- Генетично успадкована аномалія розвитку судинних стінок.
- Вік старше 50 років.
- Загальне виснаження організму. Патологія в дрібних судинах або капілярах може розвинутися через некрозу тканин, брак білка, підвищеної проникності судин, дисфункції вистилають судини оболонок. Тромботична микроангиопатия з'являється через закупорки судини згустком крові.
Різновиди захворювання
Мікроангіопатія головного мозку поділяється на чотири форми:
- Церебральний амілоїдних тип хвороби. Дана форма формується у відповідь на патологічний відкладення білка, а з'являється найчастіше в літньому віці.
- Лентікулостріарний вид. У групі ризику по даному захворювання знаходяться діти. За останніми даними микроангиопатия такого типу є варіантом норми, але вимагає постійного спостереження.
- . При прогресуванні цукрового діабету спостерігається наростання синдрому церебральних проявів.
- Гіпертонічний тип микроангиопатии характерний для пацієнтів, які страждають на гіпертонічну хворобу.
У тому чи іншому випадку збільшується вироблення колагену і глікопротеїнів, що призводить до потовщення мембрани капілярів. Підсумком стає зниження якості обмінних процесів, погіршення харчування в місці ураження судин, формування вогнищ гліозу.
Симптоми
Основними симптомами наявності осередків ураження в головному мозку є головний біль, розлад пам'яті, безпричинна слабкість і помутніння свідомості. Відбувається це через порушення циркуляції крові в дрібних судинах, в результаті чого утворюються руйнують біла речовина елементи.
Унаслідок повільного розвитку хвороби пацієнт не відразу усвідомлює, що у нього щось не в порядку, адже симптоми відсутні або слабо виражені, тому в більшості випадків за спеціалізованою допомогою звертається несвоєчасно.

Спочатку людина сильно втомлюється при виконанні звичайних дій. Подібні скарги часто супроводжуються не піддається дії ліків головним болем.
Характерно наявність астено-невротичного синдрому, який проявляється у вигляді:
- поганого настрою;
- дратівливості;
- порушення сну;
- постійного відчуття розбитості;
- значного зниження працездатності.
Нерідко під час хвороби спостерігається депресивний синдром. У міру прогресування мікроангіопатії людина стає розсіяним, неуважним і забудькуватим, також погіршується здатність мислити. З'являється вогнищева симптоматика, що характеризується розладом координації руху, погіршенням зору, зовні різним діаметром зіниць та іншими патологічними рефлексами.
Залежно від місцезнаходження і розмірів ділянок гліозу у пацієнта може з'явитися синдром вегетативного поліневриту, при якому порушується температурна і больова чутливість шкірних покривів в різних місцях.
Мікроангіопатія головного мозку супроводжується геморагічним синдромом, який проявляється частими кровотечами з носа або шлунка, гематурією (кров у сечі), а також підшкірними крововиливами. Найбільшу небезпеку для людини представляє крововилив в мозкову речовину або між оболонок головного мозку.
Діагностика микроангиопатии
Перш ніж виставляти діагноз і починати лікування, слід пам'ятати, що подібні синдроми можуть спостерігатися при інших захворюваннях, тому необхідно зібрати анамнез, якомога повніше виявити симптоми хвороби і ретельно обстежити пацієнта. З цією метою призначаються такі дослідження, як:
- загальний аналіз крові;
- біохімічний аналіз крові з визначенням ліпідного спектра;
- аналіз крові на згортання;
- електрокардіограма ЕКГ);
- електроенцефалограма (ЕЕГ);
- доплерографія судин для виявлення в них звужень, закупорки та інших відхилень від норми.
Пацієнту необхідно відвідати офтальмолога з метою виявлення патологічних процесів в судинах очного дна.

При підозрі на мікроангіопатію для виявлення вогнищ і ступеня ураження проводиться магнітно-резонансна томографія (МРТ), комп'ютерна томографія (КТ) або використовується метод магнітно-ядерного резонансу.
За допомогою даних видів обстеження вивчається мозкова тканина і судинна мережу на предмет виявлення недостатності судинних стінок, ділянок з порушеним кровопостачанням, вогнищ , розширення периваскулярного простору, а також мікроскопічних крововиливів.
Лікування
Наголос робиться на консервативну терапію, але при цьому необхідно, щоб лікування було комплексним, направлено на корекцію викликав мікроангіопатію захворювання і усунення різних синдромів. При цукровому діабеті застосовуються препарати для нормалізації рівня глюкози. Також рекомендується приймати лікарські засоби, дія яких спрямована на підтримку артеріального тиску в межах вікової норми.
При наявності ознак кисневого голодування використовуються антигіпоксантів. Комплексна терапія включає в себе різні препарати для корекції рівня ліпідів, відновлення місцевого кровообігу, поліпшення харчування тканин мозку і стану судинних стінок. Також застосовуються антиоксиданти, антиагреганти і дезагреганти.
Крім традиційних препаратів лікування мікроангіопатії з успіхом може бути доповнено такими процедурами, як масаж, басейн, лікувальна фізкультура, голковколювання і фізіопроцедури. Під їх впливом самопочуття людини покращується, симптоми згладжуються, зростає провідність в осередках гліозу. Якщо хвороба вже запущена, то для відновлення прохідності судин доводиться вдаватися до хірургічного втручання.

Самолікування абсолютно неприпустимо, дозування ліків і тривалість курсу прийому визначається тільки лікарем на підставі отриманої в результаті обстеження інформації.
Подальший прогноз при микроангиопатии
Мікроангіопатія головного мозку досить серйозне захворювання, і при відсутності адекватного лікування можливе погіршення стану аж до інвалідності або летального результату. Раннє виявлення хвороби, а також визначення вогнища гліозу і ступеня ураження судинних стінок дозволяє знизити наслідки захворювання до мінімуму.
Випадків одужання від микроангиопатии, як і повної ліквідації вогнищ гліозу не з'являлися, але пацієнт цілком здатний своїми силами уповільнити розвиток хвороби. Необхідно лише неухильно виконувати рекомендації фахівця, регулярно проходити курс лікування, не допускати прогресування основного захворювання і дотримуватися принципів здорового способу життя.
