Розсіяний склероз (РС) — важка патологія ЦНС . Ця патологія непередбачувана і небезпечна тим, що аутоімунні. Іншими словами організм виробляє антитіла, які йому шкодять. Багато жінок, які мають ознаки РС, живуть не більше 30-35 років після виявлення патології. Захворювання невиліковне, але це не заважає вести активний життєвий образ. Причини патології до сих пір не відомі.
Жінки в два-три рази частіше піддаються РС, ніж чоловіки. Однак встановлено, що дане захворювання не має відношення до менструації. Пацієнтки можуть без праці завагітніти, народити здорового малюка. На вагітність РС ніяк не впливає.
Опис і особливості
Вперше термін «розсіяний склероз» позначений в 1868 р Описав його учений на прізвище Шарко. Цю патологію можна плутати зі склерозом, який буває у пенсіонерів. Склероз є рубець. А розсіяний означає численний. У нашому випадку «рідна» мозкова тканина змінюється на сполучну.

Це хронічне захворювання, що руйнує нервові тканини мозку і веде до інвалідності. Йому частіше піддаються жінки від двадцяти до сорока років. Іноді патологія вражає дітей. РС, на жаль, невиліковний.
Початок хвороби можна визначити по тій причині, що перші симптоми проявляються через кілька років після ураження ЦНС. Хвороба протікає дуже повільно і призводить до недієздатності на фізичному та емоційному рівні. Якщо патологію не лікувати, то симптоматика почне дуже швидко проявлятися і інвалідність настане набагато швидше.
Точні причини виникнення патології визначити практично неможливо. Існують фактори, які можуть спровокувати появу цього захворювання. Наприклад, порушення роботи імунної системи, а також стреси, різного характеру інфекції, спадковість, деякі інші причини.
Жінки страждають РС в 2-3 рази частіше, на відміну від чоловіків.
Захворювання протікає з періодичними загостреннями і ремісіями. Цікавий той факт, що японці, китайці і корейці практично не схильні до цієї хвороби.
Зовнішні фактори, що сприяють появі патології:
- неправильний раціон (потрібно виключити все жирне, смажене, солодке, і перейти на овочі, ягоди і фрукти, від алкоголю і тютюну також рекомендується відмовитися);
- інфекційні захворювання;
- ;
- місце проживання;
- ураження центральної нервової системи.
Початкові ознаки
Для цієї патології характерний довгий латентний період, що становить кілька років. Функціональність уражених клітин центральної нервової системи деякий час компенсується здоровими. З цієї причини перші ознаки з'являються, коли клітини вражені на 40% і більше.
У кожної жінки захворювання починає виявлятися по-різному. Але найчастіше початкова стадія виражається в зникненні чутливості.

Перші ознаки РС на початковій стадії:
- Порушення зору . Патологія впливає на очі, і хвора відчуває зміни зорових функцій: больові відчуття, спостерігається розпливчасте зображення предметів.
- Порушення чутливості. Німіють руки і ноги, безпричинне напруга або оніміння кінцівок.
- Порушення рівноваги. Спостерігається втрата рівноваги.
- Порушення функцій пам'яті. Жінці стає важко виконувати розумові роботи.
- Кишкові розлади. Запори, збільшення ваги, тяжкість в області шлунка.
Симптоматика
Підступність цієї патології в тому, що її симптоми непостійні. В один день болять очі, в іншій — відчувається слабкість. Крім цього, симптоми цієї хвороби схожі з іншими патологіями і поставити точний діагноз не так вже й легко. Особливо це стосується перших кількох років протікання хвороби.
Основні симптоми:
- поколювання кінцівок;
- оніміння рук, ніг;
- втрата чутливості;
- порушення функціональності опорно-рухового апарату;
- слабкість і запаморочення;
- погіршення сну;
- туманність свідомості;
- перепади температури тіла.

Пізня стадія хвороби проявляється ураженням мозкових тканин, у хворої спостерігаються мозочкові розлади. Для неї характерні такі симптоми:
- Атаксия — порушення узгодженості рухів. Захворювання проявляється порушенням координації.
- Втрата чутливості. М'язи втрачають чутливість, а це призводить до повного знерухомлення.
- Парези — параліч рук і ніг. Це найбільш поширений симптом цієї патології.
- Неправильна реакція на тепло. Хвора час від часу не може приймати гарячу ванну і їжу. Ці симптоми раптово з'являються і також зникають.
- Больові відчуття. Головний, суглобова, м'язовий біль, часто інтенсивна.
У багатьох пацієнток пізня стадія патології виражена психічними розладами. З інших симптомів можна виділити часті стреси, депресії, апатитів.
Перебіг патології
РС розвивається одночасно за двома напрямками: одне полягає в освіті запальних вогнищ, друге — порушує функції головного мозку і призводить до його атрофії.
Розсіяний склероз поступово призводить до інвалідності. Це стосується як жінок, так і чоловіків. Чим рідше з'являються загострення, тим більше шансів, що хвороба буде розвиватися повільно.
Діагностика
Оскільки це захворювання прогресує, воно характеризується чергуванням загострень, ремісій. Однак навіть при хорошому самопочутті, коли симптоми не спостерігаються, лікування краще починати після встановлення діагнозу. Ефект залежить від того, на якій стадії почалася терапія.
Рання діагностика має важливе значення. Сьогодні медики «озброєні» досить точної діагностичною технікою, що дозволяє виявити патологію на ранній стадії. Це допоможе призначити правильне лікування.
Найефективніший варіант діагностики — . Пацієнтці робиться укол барвника, яке дозволяє бачити місця демиелинизации. Іноді для підтвердження діагнозу робиться пункція. Що стосується ОАК, то в даний момент такий аналіз не робиться.
У деяких випадках жінка стверджує, що їй не потрібне лікування, мотивуючи тим, що не відчуває больових відчуттів. Але це загрожує прогресуванням патології. В результаті будуть з'являтися нові симптоми, які приведуть до інвалідності. Тому лікування потрібно починати обов'язково. Це допоможе призупинити розвиток хвороби.
Ускладнення
Патологія має ускладнення, особливо якщо з'явилися симптоми пізньої стадії. Якщо лікування не проводилося тривалий час і патологія запущена, то це загрожує летальним результатом. Зазвичай смерть викликається пневмонією.
Розсіяний склероз — хвороба, яку слід лікувати вчасно. Перші симптоми з'являються не відразу, але як тільки вони виявлені, слід відразу звернутися до медиків. У цьому випадку існує реальний шанс продовжити своє життя на кілька років.
Терапія
Патологія схильна до терапії, але лікування тільки лише на деякий час припиняє розвиток хвороби. Як відомо, перші ознаки з'являються через кілька років розвитку патології. Після її виявлення і слід відразу починати лікування.
У першу чергу лікар призначає гормональну терапії. Курс — 5 діб. Паралельно пацієнтка повинна приймати магній і калій. Додатково рекомендується пропити ліки, що захищають шлунково-кишкового тракту. Якщо у хворої спостерігається стрес, то їй прописують антидепресанти. Лікування доступно всім, тому затягувати з його початком не слід.
Застосування стовбурових клітин
Лікування виконується наступним чином:
- У пацієнтки беруться стволові клітини з кісткового мозку і заморожуються. Далі пацієнтці вбивають імунну систему хіміотерапією.
- На другому етапі стовбурові клітини вводяться назад своєї господині. Вони потрапляють в кістковий мозок і формують імунну систему знову.
Такий метод терапії досить складний у виконанні і здійснюється досвідченими хірургами.
Якщо пацієнтка враховує всі рекомендації лікаря, повідомляє йому про зміни самопочуття і не відмовляється від терапії, тоді лікування буде максимально ефективним . Крім цього, вона повинна переглянути свій раціон, правильно харчуватися. У такому ритмі жінка, яка страждає на розсіяний склероз, зможе жити повноцінним життям довгі роки.
Кавернома головного мозку: причини, симптоми, лікування
Пухлини різної локалізації на сьогоднішній день актуальні як ніколи . Онкологічна настороженість ставиться на чолі кута не тільки для лікарів, що займаються власне лікуванням і діагностикою пухлинних утворень, а й для лікарів більш широкого профілю — терапевтів, хірургів, неврологів і навіть стоматологів. Неоплазії можуть бути злоякісними, і тоді вони небезпечні своїми наслідками: метастазами по організму і метаболічними пастками, які доводять пацієнта до кахектіческая виснаження і смерті. Також пухлини бувають доброякісними. До таких відносяться і судинні пухлини. Кавернома головного мозку — одна з них поряд з гемангіомою, ангіомою. Про них і піде мова.
Загальні уявлення про кавернома і їх причини
Центральна нервова система може бути субстратом для виникнення великої кількості різноманітних пухлин: гліоми, астроцитоми, медулобластома. Але крім неопластических утворень, що розвиваються з клітин нервової тканини, мозок може бути вражений пухлиною судинного походження, адже судинне русло кровоснабжает всі органи людського організму.

Гемангіома є новоутворення з ендотеліальних клітин. Воно зазвичай пов'язане із загальним кровотоком. Зовні виглядає як розширене судинне утворення, аневризма. Кавернозна ангіома (або кавернома) — різновид судинного освіти, яка складається з декількох порожнин судин з тонкими стінками. Як правило, ці камери мають різну величину, розмір і об'єм. Але головною їх характеристикою є те, що вони чітко відокремлені від мозкової паренхіми, їх навколишнього.
Кавернозна гемангіома — пухлина, яка не має чіткої органічної і функціональної зв'язку із загальним кровотоком. Однак, біля неї зазвичай знаходиться артерія або вена, зазвичай теж деформована за типом . Саме вона і є джерелом е кровопостачання. Тому ангіоми наповнюються кров'ю і можуть в певних умовах стати причиною крововиливу.
Серед причин неврологами і онкологами більш переважно визнання генетично зумовленого дефекту. Гени, що відповідають за патологію, вже відкриті. Запальна теорія теж на сьогоднішній день актуальності не втрачає.
Розміри пухлин, їх часті локалізації.
Як і багато пухлинні утворення (доброякісні), ангіоми і гемангіоми виявляються випадково після проведення діагностичних досліджень, часом не зовсім з приводу пошуку пухлин. Але це стосується лише кавернозной неоплазии невеликих розмірів. Якщо освіта досягає значущого обсягу, воно виявляє себе різної клінікою.
Для локалізації в головному мозку більш характерно виникнення гемангіом з радіусом 1,0-1,5 см. Однак зустрічаються і мікроскопічні скупчення пухлинних клітин, і досить масивні пухлини (гігантські). Але останні важко не помітити при виконанні навіть простий рентгенографії. Великі каверноми небезпечні своїми наслідками — крововилив в мозкову тканину. Після лікування розміри новоутворень зменшуються.

Розташовуватися осередки можуть в будь-якому відділі центральної нервової системи. Найбільш характерно ураження кавернозной пухлиною кори півкуль головного мозку в лобовій, темпоральних (скроневих) частках (правої і лівої), тім'яній ділянці. При цьому розвиваються вогнищева симптоматика, коли випадають ті чи інші функції, в залежності від того, який функціональний центр торкнуться.
Рідше знахідкою параклініціста може бути кавернома стовбура мозку. Серед області задньої ямки черепа це найчастіша локалізація неопластического процесу. Після поразок кори півкуль каврномой ця локалізація впевнено тримає другу позицію. Близько 1/10 частини всіх кавернозних пухлин (гемангіом і ангиом) займають каверноми мозочка. При цьому черв'як схильний до ураження набагато рідше, ніж нервові клітини півкуль органу. Крім того, в зв'язку з анатомічною близькістю півкульмозочка зі стовбуровими структурами, кавернозна ангіома цій галузі (в медіальній частині) може поширюватися і на стовбур мозку.
Серед каверни зустрічаються як поодинокі солітарні форми, так і групові. Для другого випадку типова спадкова схильність. Для одиночних гемангіом успадкування менш характерно.
Загальмозкові симптоми при кавернома
Клінічні прояви будь-якого об'ємного утворення в головному мозку залежать в першу чергу від того, якими є його розміри і обсяг. Чим більше патологічне утворення, тим більше виражену симптоматику воно викликає. Другий фактор — локалізація. Розташування великої пухлини або крововиливу в області розташування кіркових центрів призводить до більш серйозних і важко курируючих поразок. Операція не завжди може вилікувати в таких випадках.
Загальмозкові прояви найпершими маніфестують у пацієнта з ангіомою стовбура, лівої чи правої скроневої частки, лобової частки. Розвиваються вони через те, що збільшується обсяг вмісту черепної коробки. Ще одним фактором розвитку є локалізація кавернозних ангиом в шлуночках мозку або отворах Люшка, що погіршує ток цереброспинальной рідини. Що ж таке загальномозкові симптоми?
- Головний біль;
- Епілептичні припадки;
- Судомний синдром;
- Блювота (центрального генезу).
Головні болі можуть бути наполегливими і рефрактерними до анальгетичною або спазмолітичний терапії. Вони розлиті, дифузні, можуть бути пульсуючими, якщо порушений лікворооттока при відповідних локалізаціях каверни. На тлі цих болів розвиваються інші загальномозкові симптоми, що є диференційно-діагностичною ознакою центрального походження цих симптомів.
Блювота, наприклад, викликана в цьому випадку не харчовими іррітантамі, а має центральний механізм виникнення — роздратування блювотного центру в головному мозку.
Вона відбувається без попереднього відчуття нудоти і нудоти, але розвивається на тлі головного болю. Після блювоти стан пацієнта, як не парадоксально, поліпшується. Лікування пухлини потрібно тільки при наполегливих синдромах роздратування мозку і чітко доведеною зв'язку симптоматики з кавернозними ангиомами.
Наслідки
Кавренозние пухлини кори півкуль головного мозку крім загальномозковою симптоматики (блювота, епілептичні судоми і головний біль) викликають вогнищеві ураження. На відміну від локалізації в області стовбура, коркові неоплазии зустрічаються дуже часто.
Якщо вогнищем крововиливу каверноми стала лобова частка, або там знаходиться об'ємна ангіома, яка здавлює речовина мозку, розвивається характерний симптомокомплекс. Після крововиливу навколишнє мозкова тканина просочується гемосидерином та іншими продуктами обміну і вимикається з функціонування. Тобто функції випадають. Для ураження лобової частки характерно розвиток так званої лобової психіки: відсутність критики до себе, до того, що відбувається, втрата придбаних раніше практичних навичок. Операція цих пухлин є важким.

Поразка правої або лівої скроневої частки несе в собі небезпеку таких ускладнень, як афазія (нездатність вимовляти слова), галюцинації (пов'язані зі слухом) , гемианопсия (випадання полів зору). Якщо кавернозна гемангіома розташована в правій скроневій частці недомінантного півкулі (правого для правшів і лівого для лівшів), то наслідки будуть менш серйозними, і все обійдеться минущими слуховими галюцинаціями. Але коли пухлина локалізована в домінантному півкулі (правої скроневої частки у лівшів і лівої скроневої частки у правшів), то можлива афазія (афазія Верніке, пов'язана з ураженням однойменного коркового центру). Для будь-якого ураження темпоральних часток може бути типово розвиток делірію, механізм розвитку якого в цій ситуації до кінця не вивчений.
Лікування
Медикаментозна терапія при кавернома не є необхідною. Адже пухлина ця не з числа злоякісних. Крім того, на променеву терапію і на лікування протипухлинними препаратами це новоутворення ніяким чином не відповідає.
Єдиний метод лікування — хірургічне втручання (операція). Перш, ніж вирішити, чи варто виконувати оперативне посібник, доктор спільно з пацієнтом зважує всі «за і проти». Якщо каверноми невеликі, ніяких симптомів не викликають, то потреби втручання немає, є лише ризик наслідків.
До будь-якої операції існують певні свідчення, адже цей метод лікування далеко не нешкідливий, а часом і дуже небезпечний для життя і прогнозу.
- Крововилив, локалізоване поза функціональних зон, пов'язане з кавернома.
- Епілептичні припадки, викликані кавернозной гемангіомою.
- Пухлини стовбура головного мозку.
- кавернома, що вражають функціонально значущі області (по
Для різних локалізацій неопластического процесу в якості методу лікування використовуються операції з різними доступами. Декомпенсація супутніх захворювань — щодо протипоказання для проведення оперативного лікування. Можливість проведення операції оцінюється комісійно (декількома лікарями).
Но-шпа при підвищеному тиску
Но-шпу відносять до групи лікарських препаратів, володіють спазмолітичними властивостями. У його складі є Дротаверин, який може зняти спазм судин, при цьому знижуючи тиск. Він впливає на тканини, м'язи, розслабляє їх. Через цих властивостей Но-шпа може застосовуватися при підвищеному тиску.
Но-шпу можуть призначати при різних захворюваннях. В аптеці її продають як таблетки, ампули та капсули. Ці ліки можна приймати при різних спазмах. Але це не означає, що його можна використовувати в необмежених кількостях. Всі ліки повинен призначати лікар і визначати дозування. Якщо немає необхідності не потрібно приймати будь-які медикамент.
Як працює препарат
Прийом Но-шпи — це хороший спосіб зняти спазм і позбутися від болю. Цей препарат впливає на органи травлення, сечостатеву систему, внутрішні статеві органи і судини. Тому при його прийомі можна домогтися зниження артеріального тиску. Важливим фактором при цьому є те, що Но-шпа позбавляє від болю. Її можуть призначати навіть вагітним, щоб зняти напругу матки, і запобігти викидень.

За своїми характеристиками цей лікарський препарат схожий на Папаверин, але має більш сильну дію. Він є ефективним при підвищеному тиску. Результат після прийому препарату буде помітний через півгодини. Діяти Но-шпа буде близько 6 годин.
Лікар може призначити прийом препарату:
- При хворобах жовчного міхура;
- Запаленні сечостатевої системи;
- Через хвороби нирок;
- Якщо є камені в нирках;
- Запалення товстої кишки;
- При запорах;
- каменях в жовчному;
- Кишкових кольках будь-якої природи;
- апендицит і виразці;
- Родовий діяльності;
- спазм судин головного мозку;
- Під час оперативного втручання;
- Для припинення гикавки.
Як діє Но-шпа при підвищеному тиску
Через те , що Но-шпа здатна розширити судини, і поліпшити кровообіг, вона може знижувати артеріальний тиск. Додатковий ефект проявляється в тому, що при цьому втрачається головний біль. Прийом цих ліків буде ефективним, якщо причиною підвищення тиску є спазм судин. Його можна використовувати при мігренозних нападах.  Дозування вказана в інструкції, але все одно не потрібно його приймати без призначення лікаря. Но-шпа зможе допомогти при гіпертонічного кризу з високим і низьким тиском. Якщо ліки вводитися внутрішньовенно потрібно пацієнта покласти горизонтально. Це необхідно через те, що можливий розвиток гострої серцево-судинної недостатності. Небезпека полягає в тому, що існує реальна загроза смерті. Ін'єкція починає діяти через кілька хвилин, а бажаний результат настане через півгодини. Тому робити уколи повинен фахівець і бажано в медичному закладі.
Дозування вказана в інструкції, але все одно не потрібно його приймати без призначення лікаря. Но-шпа зможе допомогти при гіпертонічного кризу з високим і низьким тиском. Якщо ліки вводитися внутрішньовенно потрібно пацієнта покласти горизонтально. Це необхідно через те, що можливий розвиток гострої серцево-судинної недостатності. Небезпека полягає в тому, що існує реальна загроза смерті. Ін'єкція починає діяти через кілька хвилин, а бажаний результат настане через півгодини. Тому робити уколи повинен фахівець і бажано в медичному закладі.
При зниженому тиску використання препарату небажано.
Можливі протипоказання
Но-шпу не рекомендується використовувати при:
- Непереносимості препарату;
- зниженого тиску ;
- Вагітність з патологією;
- Складних хворобах печінки і нирок;
- Аденомі простати;
- хворобах судин і їх поганий прохідності;
- годує,;
- глаукома;
- Дітям до 6 років;
- Хворобах серця.

У складі таблеток знаходиться:
- Дротаверин;
- Стеарат магнію;
- Кукурудзяний крохмаль;
- Моногидрат лактози;
- Тальк;
- Повідін.
В ампулах до складу Но-шпи входить:
- Дротаверин;
- дисульфат натрію, а може метабісульфіт;
- Вода для ін'єкцій;
- етанол.
Рідина має жовтувато-зелений відтінок.
Але як будь-який лікарський препарат Но-шпа може мати побічні ефекти. Тому не можна вживати в добу більше 120 мг препарату. Це означає не більше трьох таблеток за день.
Під час пологів ін'єкція робиться в розмірі 80 мг, але не частіше ніж один раз на дві години. При різних хворобах добова доза може становити 240 мл внутрішньом'язово, а внутрішньовенно не більше двох ампул. Якщо одночасно з Но-шпой використовуються інші лікарські препарати, особливо в формі ін'єкції, це допоможе нормалізувати тиск, позбавить від гіпотензії.
Побічні ефекти
Побічні ефекти можуть виражатися в:
- істотне зниження артеріального тиску;
- Порушенні сну ;
- Постійному відчуття нудоти;
- Частих запорах;
- утруднене дихання;
- Головних болях;
- Присутності відчуття жару в усьому тілі;
- прискорене серцебиття;
- Появі висипань на шкірі.
Якщо сталася передозування препарату Но-шпа потрібно звертатися в лікарню , спостерігатися у лікаря до повного зникнення всіх симптомів.
Дуже часто напади мігрені можуть бути викликані підвищеним тиском. Головний біль з'являється і при зниженому. Тому перед прийомом препарату необхідно виміряти тиск. Це потрібно робити завжди при головних болях і прийомі лікарських препаратів.

Властивості Но-шпи допоможуть позбавити від болю і одночасно знизити тиск. Тому її використовують для купірування нападів мігрені. Вони можуть тривати від кількох годин, до днів. Застосування цього препарату буде ефективним при нападах з аурою і без неї. Але в будь-якому випадку потрібно встановити причину головного болю. Повне позбавлення від головного болю настане, якщо буде усунута її першопричина.
Но-шпа при тиску, не тільки підвищеному, діє як спазмолітик і судинорозширювальний препарат. Якщо тиск низький потрібно підбирати інші ліки.
Використання будь-якого лікарського препарату необхідно здійснювати тільки після консультації з лікарем.
Вертеброгенна цервікокраніалгія: симптоми, причини, лікування
Медичні слова цілком можуть налякати необізнаного в анатомічну і клінічну термінологію людини. Деякі з цих слів стали зрозумілі і вживаються в побуті, наприклад, анемія. А як бути з більш «хитромудрими» термінами, на яких можна «зламати мову», наприклад, що таке вертеброгенная цервікокраніалгія? Начебто навіть до самих словами страшно підступитися, але до кінця статті читачеві все стане ясно.
Що це таке
Перш за все, це біль. Так в неврології позначають хворобливі симптоми в області голови та шиї, ще можна говорити про синдром цервикалгии і краніалгія вертеброгенного генезу, що звучить зовсім незрозуміло.
Тут задіяні три латинських слова: vertebra — хребець, cervix — шия, cranium — череп, або, приблизно, голова. А algos — це біль.
Причини і провокуючі фактори
Найголовніша причина — це виражений шийного відділу хребта, при якому є серйозне уплощение висоти міжхребцевих дисків, є крайові розростання по краях шийних хребців — остеофіти, які викликають компресію судин і даний синдром.
При остеохондрозі вертеброгенная цервікокраніалгія частіше все го провокується такими факторами:
- переохолодження;
- різкі повороти голови і епізоди фізичного навантаження;
- синдром напружених м'язів — він розвивається внаслідок порушення кровообігу, відтоку продуктів обміну (молочної кислоти). В результаті розвивається хронічна недостатність відтоку крові, що посилює симптоми;
- синдром хребетної (вертебральной) артерії. У тому випадку, якщо лікування недостатнє, часто напади компресії судин супроводжуються болем;
- травми шиї, які можуть привести до такого стану, як синдром нестабільності шийного відділу хребта;
- венозний гіпертензивний синдром. При цьому внаслідок різних причин підвищується венозний тиск через порушення відтоку по великим венах голови і шиї;
- в деяких випадках причиною може з'явитися обмеження корінців, наприклад, верхнешейних і потиличних нервів, коли з'являються відповідні больові симптоми.
Як розпізнати симптоми шийного остеохондрозу, розповість лікар в програмі Олени Малишевої «Жити здорово!»
Симптоми
Важливо знати, що синдром цервикалгии не є ізольованим. Він може бути наслідком таких станів, як судинна компресія хребетної артерії, або , викликана порушеннями в хребті. Больові відчуття часто супроводжують найрізноманітніші симптоми, наприклад, вегетативно — судинний синдром при вертеброгенной цервікокраніалгіі.
Тому всі ці симптоми будуть описані нижче, як можливі супутники болю. Лікування цервикалгии також є симптоматичним, оскільки головним чинником є остеохондроз, і, отже, головне завдання терапії — лікування остеохондрозу.

Біль при цервікокраніалгіі має локалізацію в області шиї, майже завжди ззаду , яка піднімається вгору до потилиці, а звідти поширюється в тім'яні області, а також вперед, у важких випадках болить вся голова. Часто біль іррадіює в надорбітальную область, а також в вухо.
Взагалі, больові симптоми дуже різноманітні, і це істотно ускладнює діагностику і часто заважає призначити правильне лікування. Так, біль може локалізуватися з одного боку, або бути двосторонньою.
За характером вона може бути ниючий, (частіше причиною такого болю служать м'язово — тонічні прояви вертеброгенной цервікокраніалгіі), , або носити розпираючий характер.
у тому випадку, якщо «стріляє» в шиї, то біль з такими проявами називається «Цервікаго», за аналогією з прострілом в попереку — «люмбаго». Крім болю, в тих чи інших випадках можливі такі симптоми:
- судинна симптоматика: миготіння «мушок» перед очима, поява тіннітуса (шуму в вухах), виникнення запаморочення ( «обносять голову»), виникнення нападів нудоти або навіть блювоти. Ці ознаки говорять про те, що у пацієнта є синдром вертебробазилярной недостатності також вертеброгенного генезу;
- при наявності гіпертензивного венозного синдрому з'являються ознаки високого підйому : набряки м'яких тканин обличчя, ранкові распирающие головні болю, прогресуюче зниження зору, «застійні явища» на очному дні;
- вегетативні порушення: пітливість, похолодання кінцівок, або навпаки, кидання в жар, серцебиття, почервоніння обличчя.
Як правило, при будь-якій клінічній картині незмінним залишається миофасциальное — тонічний м'язовий синдром, про який було сказано вище. Його зміст полягає в тому, що м'язи шиї набувають щільність і хворобливість, гірше кровоснабжаются, і, внаслідок цього, сприяють компресії нервових стовбурів.
На нашому сайті можна отримати безкоштовну консультацію лікаря-невролога.

При огляді лікар з легкістю визначить ззаду шиї, в подзатилочная областях, уздовж хребта хворобливі м'язові точки, які називаються «тригерними», так як при натисканні на них виникає больовий синдром.
лікування цих м'язових проявів необхідними засобами повинно лежати в основі всієї терапії захворювання.
Діагностика
в даний час підтверджує методом дослідження є проведення з поворотними пробами. При виникненні редукції кровотоку підтверджується діагноз синдрому вертебральной артерії, який дуже часто ускладнюється вертеброгенной головним болем.
За даними звичайного огляду встановлюється наявність м'язового спазму і його участь у виникненні болю, а за даними рентгенографії встановлюється наявність остеохондрозу шийного відділу хребта, нестабільність, остеофіти і інші «запущені» ознаки.
При стріляючих корінцевих болях типу Цервікаго бажано проведення шийного відділу хребта для візуалізації міжхребцевих дисків і виключення протрузий і гриж.
Лікування
тільки комплексне лікування може призвести до відчутного результату, адже якщо взяти лікувати тільки головний біль, незважаючи на судинну симптоматику, то результату не буде, оскільки причина захворювання залишиться. Сучасне лікування вертеброгенной цервикалгии полягає в наступному:
Лікарська терапія
Є основою, і дозволяє швидко впоратися з больовими проявами, перевести загострення остеохондрозу в стадію неповної ремісії, і перейти до застосування нелекарственних способів:
- нестероїдні протизапальні препарати ( «Моваліс», «Ксефокам») застосовуються для аналгезії і зняття запального компонента болю. У перші дні можливе внутрішньом'язове введення;
- центральні міорелаксанти: «Мидокалм», «Сірдалуд» — сприяють зниженню тонусу м'язів, поліпшення їх кровопостачання, знімають прояви больового синдрому. Лікування починають з внутрішньом'язового введення, з переходом ні пероральний прийом;
- вітаміни і антиоксиданти ( «Мильгамма», «Комбіліпен»);
- симптоматична терапія судинних розладів включає препарати для корекції артеріального тиску, лікування проводиться такими препаратами, як «Бетасерк», поліпшення мікроциркуляції проводять «тренталом», при нудоті і блювоті використовують «Церукал».
Нелекарственная терапія
Є тим фундаментом, на якому закладається тривала ремісія. Застосовуються фізіотерапевтичні методики: магнітотерапія, електрофорез на шийну область з тіаміном і гідрокортизоном, .
Винятково важливим є масаж шийно — комірцевої зони, лікувальна гімнастика. Прийом хондропротекторів не володіє доведеною ефективністю у відновленні міжхребцевих дисків, так само, як і лікування народними засобами вертеброгенной цервікокраніалгіі.
Профілактика
Все профілактичні заходи при остеохондрозі мають цінність тільки тоді, коли вони стануть первинними, тобто заходи потрібно проводити тоді, коли ще нічого не болить, і це дуже складно в плані дисципліни. Легше тим, хто дотримується здорового способу життя. Потрібно не набирати зайву вагу, рухатися, зміцнювати імунітет, намагатися утримуватися від травм і переохолоджень голови і шиї, приділяти достатньо часу сну, харчуватися повноцінно і одночасно з тим просто, і не мати шкідливих звичок.
Що таке туберкульозний менінгіт?
Менінгіт у дітей і дорослих — дуже серйозне захворювання , часто має поганий прогноз. Його симптоми спровоковані вірусної або бактеріальної інфекцією, а запальний процес локалізується в тканинах мозкових оболонок. Але якщо менінгіт викликаний специфічною інфекцією, він легко передається від хворої людини, може погано реагувати на лікування, а, значить, ще більш небезпечний.
Туберкульозний менінгіт у дорослих і дітей — це запалення оболонок головного мозку, що протікає як вторинне захворювання на тлі наявного туберкульозу легенів або інших органів. Переважна кількість хворих переносило туберкульоз раніше або в поточний момент має активний інфекційний процес. Збудник хвороби потрапляє в ліквор, а звідти — в м'яку, павутинну або навіть в тверду мозкові оболонки, викликаючи їх запалення.
Туберкульозний менінгіт можна назвати ускладненням первинного туберкульозу. Спочатку інфекційні частинки викликають підвищення чутливості нервових клітин до їх токсинів, в результаті буде порушений гематоенцефалічний бар'єр, а судини мозкових оболонок інфікуються. Після впровадження інфекції з судин в ліквор запалюються самі тканини оболонок мозку. Крім того, захворювання призводить до формування дрібних туберкул в мозку і оболонках, які здатні проростати в кістки черепа і поширюватися через ліквор на хребет. У хворих діагностика нерідко також показує наявність сірої, схожої на желе маси біля основи мозку, звуження і закупорку артерій і безліч інших важких порушень.
Причини та шляхи передачі захворювання
Збудник патології — мікобактерії туберкульозу. Дані бактерії дуже патогенні, але далеко не у кожної людини при попаданні в організм вони викличуть інфекційне захворювання. Їх вірулентність — здатність інфікувати — сильно залежить від умов зовнішнього середовища, а також від імунітету і загального здоров'я людини. Спочатку у хворого розвивається туберкульоз таких локалізацій:
- Легких
- Лімфовузлів
- Нирок
- Костею
- Кишечника
згодом у дітей або дорослих виникає специфічне запалення, яке зводиться до появи скупчень мікобактерій у вигляді гранул, схильних до розпаду і до проникнення інфекції в віддалені органи. У хворого туберкульозний менінгіт може виникати на будь-якому терміні течії туберкульозу або після того, як було проведено його неефективне лікування.
Як передається туберкульозний менінгіт? Симптоми цієї патології здатні з'явитися, якщо здорова людина заразилася від хворого на відкриту форму туберкульозу повітряно-крапельним шляхом, через їжу, поцілунки. У сільській місцевості поширений аліментарний шлях передачі туберкульозу. До факторів ризику по розвитку хвороби відносяться всі види імунодефіцитів. Особливо часто розвивається менінгіт у дітей з соматичними захворюваннями, у перенесли рахіт, оперованих. У дорослих захворювання частіше спостерігається при ВІЛ-інфекції та наркоманії, недостатності харчування, алкоголізм, після черепно-мозкової травми, при загальній виснаженості, в літньому віці. У деяких випадках встановити джерело інфекції, причину хвороби і місце розташування первинного вогнища так і не вдається.
Симптоми
У дітей будь-які види менінгіту зустрічаються частіше, ніж у дорослих. Якщо мати хворіє на туберкульоз, дитина грудного віку теж може перенести це захворювання, причому — з важкими наслідками для життя і здоров'я. Симптоми такої патології, як туберкульозний менінгіт, починають проявлятися після попадання інфекції в ліквор — цереброспінальну рідину. Вони розвиваються стадийно, відповідно до трьох періодів (продромальний, період подразнення, термінальний).
У більшості випадків хвороба і у дітей, і у дорослих починається повільно і розвивається до 6-7 тижнів, але у сильно ослаблених людей можливе різке , гострий початок. Ознаки першого періоду менінгіту такі:
- Апатія, поганий настрій, млявість
- Плаксивість, відмова від грудей (у маленьких дітей)
- Субфебрильна температура тіла
- Запаморочення
- Нудота, блювота
- Запори
- Затримка сечі
Симптоми наступній стадії туберкульозу обумовлені тим, що ліквор переносить інфекцію безпосередньо в мозкові оболонки (приблизно до кінця 2-го тижня).
Вони бувають такими:
- Подальше підвищення температури (до 39-40 градусів)
- Різкий біль в області потилиці або чола
- , запаморочення
- Фотофобія
- Пригніченість свідомості, непритомність
- Припинення відходження калу
- Підвищення чутливості шкіри
- Поява плям яскраво-червоного кольору на грудях, обличчі
- Напруга м'язів потилиці
- Глухота, падіння зору , косоокість і т.д.
Термінальна стадія викликана тим, що запальний процес пошкоджує ділянки мозку. Виникає набряк — гідроцефалія, так як в тканинах накопичується і не відтікає ліквор і запальний транссудат. Нерідко виникає блокада спинного мозку, парези та паралічі, тахікардія, порушення свідомості і дихання. До 15-24 дня туберкульозний менінгіт у дітей і дорослих, а то й було проведено лікування, призводить до смерті від центральних паралічів — ураження судинного і дихального центру.
Діагностика
Для того щоб лікування могло врятувати людину, важлива рання діагностика цієї патології. Вважається, що період щодо безпечного стану становить не більше 7-8 днів. Навести на думку про розвиток менінгіту має наявність основного захворювання — туберкульозу, а також наявна симптоматика.
Діагностика хвороби у дітей і дорослих повинна включати ряд фізикальних, лабораторних, інструментальних обстежень:
- Огляд, пальпація лімфатичних вузлів.
- Рентгенографія легенів.
- УЗД печінки і селезінки.
- Огляд очного дна.
- Туберкулінові проби.
- Загальний аналіз крові.
- аналіз крові методом ІФА на туберкульоз.
- .
Основний же джерело для знаходження інфекції при діагнозі «туберкульозний менінгіт» — ліквор. У хворого ліквор беруть на аналіз під час спинномозкової пункції. Як правило, тиск цереброспинальной рідини при менінгіті високе, тому вона може витікати цівкою. Підтверджує діагноз ліквор, в якому підвищена концентрація білка, лімфоцитів, високий клітинний склад, занадто низький показник глюкози.
На жаль, ліквор не завжди містить мікобактерії туберкульозу, які могли б виявитися після бакпосева, але під час аналізу методом флотації вони, як правило, виявляються, а діагноз підтверджується. Диференціальна діагностика при такій патології, як туберкульозний менінгіт, повинна бути проведена з вірусним менінгітом, бактеріальний менінгіт.
Лікування
При цьому захворюванні необхідна термінова госпіталізація і стаціонарне лікування. Дітей і дорослих поміщають в спеціалізоване відділення або спочатку — в палату інтенсивної терапії (в залежності від стану). Терміни терапії найчастіше складають не менше 6-12 місяців. Здебільшого лікування зводиться до застосування спеціальних препаратів — Піразинаміду, Рифампіцину, Ізоніазиду та інших ліків з розділу фтизіатрії.
Додатково лікування включає препарати для поліпшення мікроциркуляції крові, нормалізації мозкового кровообігу, антиоксиданти, ліки проти гіпоксії мозкових тканин.
Щоб не виникало набряку мозку, лікування такої хвороби, як туберкульозний менінгіт, часто грунтується і на прийомі протинабрякових засобів, сечогінних ліків. Для зменшення явищ інтоксикації хворому вливають фізіологічний розчин, глюкозу. Необхідно пам'ятати, що при туберкульозі навіть після успішного одужання людина ослаблена і потребує реабілітаційних заходах. Більшості людей рекомендується відвідування спеціалізованих санаторіїв, домашнє виконання ЛФК, масажу. Дуже важливо правильне харчування — дієта з великою кількістю білкової їжі, рослинних і тваринних жирів.
Профілактика туберкульозу дуже важлива, адже ця хвороба — одна з найсерйозніших серед інфекційних патологій і чревата летальним результатом або інвалідністю. Потрібно зробити все, щоб захистити дітей і всіх близьких від інфікування, вчасно проводити вакцинацію і не допускати ослаблення імунної системи.
Аденома гіпофіза головного мозку: причини, симптоми, лікування
Наслідки захворювань головного мозку часто бувають дуже серйозними. Так як цей орган управляє всією роботою нашого організму, ураження тієї чи іншої його частини загрожує непередбачуваними ускладненнями. Хвороба може носити і пухлинний характер, що вдвічі небезпечно для людини.
Опис захворювання
Аденома гіпофіза головного мозку — захворювання, при якому в тканинах передньої долі розташованої в ямці турецького сідла частини мозку з'являється доброякісна пухлина. Деякі аденоми позитивно реагують на консервативне лікування, інші — на лікування народними засобами, для третіх потрібна операція.
В будь-якому разі проблема вимагає ретельної діагностики та лікарської оцінки.
Так як передня частка гіпофіза відповідає за продукцію гормонів, то аденома гіпофіза головного мозку у дорослого і дитини викликає порушення виробництва пролактину, тиреотропіну, соматотропіну, фоллитропина, лютропина і адренокортикотропного гормону. Проте, не завжди аденома гіпофіза головного мозку дає такі наслідки: є і гормонально неактивні пухлини, які самі не виробляють гормони і не призводять до збоїв в загальному гормональному балансі організму. Найчастіше патологія розвивається у людей у віці 30-40 років, але може бути діагностована і у дитини.
Причини
Багатьох цікавить, аденома гіпофіза головного мозку — що ж це таке, і не спадкова чи це патологія? Фахівці відзначають, що хвороба не відрізняється сімейної схильністю і не передається у спадок. Проте, відзначена взаємозв'язок зі спадковою множинної ендокринної неоплазією 2-го типу, яка є у 25% людей з аденомою.
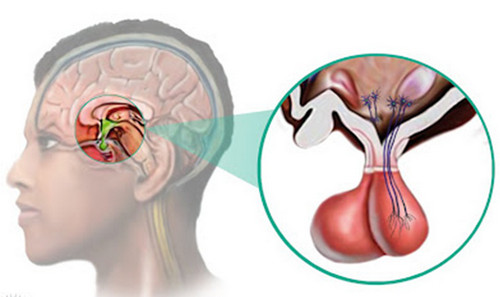
Друга назва пухлини — пролактінома. Точні причини її появи не ясні. Теоретично, факторами ризику по появі патології вважаються:
- травми черепних кісток, мозку;
- перенесені інфекційні хвороби мозкових оболонок і тканин — туберкульоз, енцефаліт, малярія , бруцельоз;
- абсцес головного мозку;
- тератогенное вплив на плід при вагітності;
- тривале лікування гормональними контрацептивами;
- первинний гіпотиреоз і гіпогонадизм у людини.
Таким чином, аденома гіпофіза — це пухлина головного мозку, яка може зародитися як під час внутрішньоутробного розвитку, так і за життя на тлі різних захворювань і станів.
У чому небезпека захворювання?
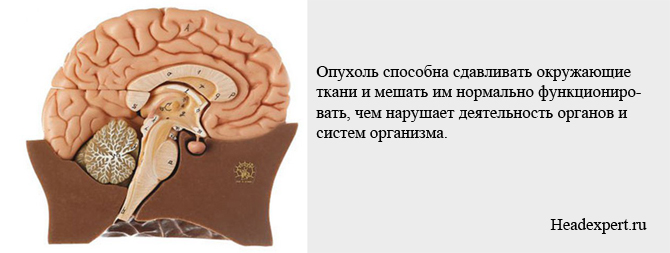
Аденома — доброякісне новоутворення розміром від кількох міліметрів до 2-5 см і більше. Наслідки захворювання пов'язані зі збільшенням розмірів гіпофіза, а також зі здатністю частини пухлин виробляти гормони. Пролактиноми можуть зовсім не рости, але такий клінічний варіант зустрічається рідше. Найчастіше пухлина повільно зростає, тому рано чи пізно розвивається гіперфункція гіпофіза, надлишкове вироблення пролактину і виникнення ускладнення — гіперпролактинемії. Також пухлина здатна здавлювати навколишні тканини і заважати їм нормально функціонувати, чим порушує діяльність органів і систем організму.
Неприємні наслідки великих аденом гіпофіза такі: навіть після того, як було проведено лікування (народними засобами , препаратами, зроблена операція), високий ризик рецидиву вже в наступні 5 років. В цілому прогноз залежить від розміру пухлини: дрібні освіти можуть взагалі не порушувати діяльності гіпофіза, а також успішно лікуються після першого втручання. Гірше реагують на лікування гормонально-активні аденоми гіпофіза головного мозку, які повністю проходять тільки в 25% випадків. Самозцілення здатне відбутися при крововиливі в аденому, причому навіть в пухлину значного розміру.
Симптоми
Клінічні прояви захворювання залежать від розмірів пухлини, а також від статі хворого. У жінок найчастіше першими з'являються різні розлади менструального циклу, які багато довго лікують народними засобами, прийомом контрацептивів. Іноді менструації повністю припиняються або стають мізерними. Жінка не може завагітніти, при цьому у неї здатне виділятися молоко з грудей навіть поза лактації. Як правило, завжди діагностується мастопатія — поява кіст і ущільнень в тканинах молочних залоз.
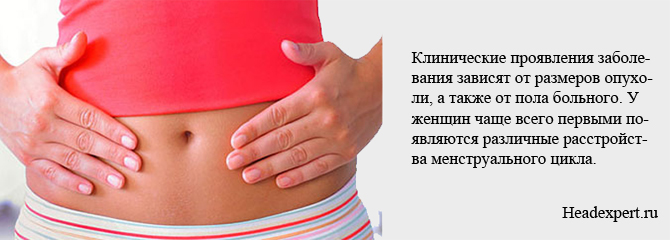 Аденома гіпофіза у чоловіків також проявляє себе змінами з боку молочних залоз: вони збільшуються в розмірах. Знижується еректильна функція за рахунок падіння показника тестостерону, відзначається безпліддя. Велика аденома гіпофіза головного мозку, якщо не зроблена операція, може давати такі симптоми:
Аденома гіпофіза у чоловіків також проявляє себе змінами з боку молочних залоз: вони збільшуються в розмірах. Знижується еректильна функція за рахунок падіння показника тестостерону, відзначається безпліддя. Велика аденома гіпофіза головного мозку, якщо не зроблена операція, може давати такі симптоми:
- порушення зору;
- атрофія зорового нерва;
- головні болю, важко купіруемие анальгетиками;
- окорухові проблеми;
- болю позаду очниці;
- закладеність носа;
- непритомність;
- розвиток цукрового діабету, ожиріння, вузлового зоба, гіпергідрозу, поліневропатії та інших патологій.
Діагностика
В діагностиці захворювання важливий весь комплекс необхідних досліджень — від лабораторних до інструментальних. Тільки так можна диференціювати аденому від інших патологій зі схожим перебігом і призначити правильне лікування. Якщо пацієнт звернувся за допомогою до ендокринолога, то йому рекомендуються аналізи на такі гормони:
- ЛГ
- АКТ
- ТТГ
- Т4
- Кортизол
- ФСГ
- Естрадіол або тестостерон
- Пролактин
- Соматотропин
При виявленні гіперфункції гіпофіза, виходячи з отриманих результатів, планується подальше обстеження. Зазвичай пацієнту рекомендується виконання МРТ або КТ головного мозку, які дозволяють візуалізувати більшість аденом. Ті пухлини, які ще занадто малі за розміром, можна виявити за допомогою радіоізотопного сканування.
Іншими способами діагностики патології є:
• ангіографія церебральних судин — застосовується , коли пухлина збільшується в сторону кавернозного синуса;
• рентгенографія турецького сідла — виявляє непрямі симптоми хвороби, наприклад, зміна контурів цій галузі;
• офтальмологічні обстеження — необхідні для оцінки тяжкості ураження очного нерва.
Лікування
Прихильники нетрадиційної медицини практикують лікування такої проблеми, як аденома гіпофіза головного мозку, народними засобами. Але робити це без обстеження і з відмовою від традиційної терапії або хірургічного втручання не рекомендується!
Народними засобами можна лише паралельно лікувати пролактиноми, щоб не запустити хворобу і не довести до серйозних наслідків.
Консервативні заходи або тактика вичікування можливі лише при малих розмірах пухлини. Зазвичай хворим призначаються такі препарати, як антагоністи пролактину (Бромкриптин і інші). Операція застосовується при великих пухлинах, а середні і малі пролактиноми успішно лікуються гамма-терапією — методом радіохірургії, який має на увазі опромінення пухлини тонким радіаційним пучком, що не зачіпають здорові тканини. Дане лікування дуже ефективно і абсолютно безболісно навіть без анестезії.
З хірургічних методик зараз найчастіше рекомендується Ендоназальні транссфеноідального втручання, яке здійснюють через ніс без розтину черепа. Результативність малоінвазивних втручань дуже висока, а реабілітація коротка і нескладна. Тільки при великих пухлинах краще проводити традиційну операцію через транскраніальної доступ, яка, на жаль, чревата різними ускладненнями і теж не завжди дає 100% -й результат.
Народними засобами лікуватися можна, тільки коли лікар відзначає можливість вичікування без проведення хірургічного лікування або після операції для недопущення рецидиву. Кращими народними методами вважаються прийом настоянки блощичника, закопування в ніс масляної настойки болиголова, питво настоїв кореневищ горця зміїного і гриба чаги, відварів сухоцвіту болотної, горицвіту, квіток календули. Але в першу чергу потрібно звертатися за допомогою до лікаря, так як повністю позбутися від пухлини мозку нетрадиційними способами практично нереально, а затягнути дорогоцінний час — цілком можливо!
Як поліпшити мозковий кровообіг
Нормальний кровообіг — основа життєдіяльності нашого організму. Завдяки йому тканини насичуються киснем, виводяться шкідливі речовини, підтримується функціонування мозку, органів дихання та інших систем тіла.
Справжньою бідою XXI століття стають викликані порушенням роботи кровоносної системи і неврологічні захворювання, тому інформація про те, як поліпшити кровообіг головного мозку, особливо актуальна. Давайте розберемося в причинах порушення кровопостачання і розглянемо методи, які пропонує традиційна і народна медицина, а також рекомендації по харчуванню та вправи для нормалізації стану.
Причини порушення кровопостачання
Циркуляція крові в головному мозку порушується за рахунок того, що кровоносні судини перестають справлятися зі своїми функціями. Причин тому може бути декілька:
- Атеросклероз (закупорка кровоносної системи бляшки холестеринів).
- Гіпертонічна хвороба, що не дозволяє судинах нормально функціонувати через стрибки тиску.
- Перенесена травма голови.
- Регулярне перебування в незручній позі, наприклад, під час роботи за комп'ютером.
- Хронічний стрес.
- Дегенеративні захворювання хребта. При сколіозі, шийному остеохондрозі і інших аналогічних недугах, частина живлять мозок судин затискаються, що і призводить до їх дисфункції.
Також наголошується вплив на кровообіг способу життя людини. Відсутність регулярної фізичної активності та шкідливі звички (куріння, переїдання, наркоманія, алкоголізм) істотно збільшують ризик появи збоїв в роботі системи кровопостачання.
Як виявити патологію?
На ранній стадії прояви практично відсутні або виражені слабо, але в міру прогресування самопочуття погіршується. Через хронічне порушення кровопостачання мозку, при шийному остеохондрозі або інших описаних вище захворюваннях, людина відчуває:
- , яка не припиняється після прийому ліків (анальгетиків).
- нудоту, іноді супроводжується блювотою.
- наростає до вечора біль, що локалізуються в області очних яблук і підсилюється при русі очима.
- Напади запаморочення.
- Оніміння кінцівок і судоми.
- Шум або дзвін у вухах. Їх інтенсивність і частота є показником занедбаності захворювання.
- Жар і озноб.
- Порушення сприйняття дійсності і погіршення пам'яті.
- При важкій формі захворювання можливі непритомність.
важливо! Деякі з перерахованих симптомів, які проявляються окремо, можуть бути ознаками інших захворювань.
Щоб визначитися з тим, як можна поліпшити кровообіг головного мозку в вашому випадку (використовуючи медикаменти або скорегувавши харчування і спосіб життя), потрібно встановити діагноз і з'ясувати причину патології. Для цього при виникненні тривожних симптомів слід звернутися за медичною допомогою, а саме — до невролога. На підставі опитування пацієнта і додаткових досліджень (доплерографії, МРТ) фахівець зможе підтвердити або спростувати діагноз та, при необхідності, призначити лікування.
Методи нормалізації стану
Так як же поліпшити кровообіг головного мозку у дорослого або дитини? Перше правило успішного лікування — дотримуватися призначень лікаря. При гострій дисфункції судин хворому може бути рекомендовано лікування в стаціонарі, спрямоване на нормалізацію тиску і підтримання роботи основних систем організму. Як правило, в терапію входять наступні медикаменти:
- антикоагулянти;
- судинорозширювальні препарати;
- ноотропи.
важливо! Самостійне складання схем прийому цих ліків неприпустимо і може привести до тяжких наслідків.
Лікування хронічного порушення мозкового кровопостачання, що не супроводжується різким погіршенням стану пацієнта, зазвичай проводиться під контролем невролога, без госпіталізації. Найбільш ефективно поєднання ліків, що поліпшують кровообіг, з помірною фізичною активністю (зарядка, нетравматичними види спорту).

При хороший терапевтичний ефект надає проведення фізіопроцедур і масаж шийно-плечового пояса. Також сприятливо впливають на кровообіг зігріваючі мазі, прийняття гарячого душу або ванни.
Не можна заперечувати і користі від ліків на рослинній основі. Найбільш відомі з них: «Гінгіум», «Білобіл», «Кавінтон», вироблені з барвінку і гінкго білоба. Незважаючи на рослинне походження, лікування цими засобами підходить не всім, тому перед прийомом уважно ознайомитеся зі списком протипоказань.
Народна медицина
Питання про те, як поліпшити кровообіг головного мозку самостійно в домашніх умовах, цікавить багатьох. Якщо діагноз вже підтверджено і невідкладна медикаментозна допомога не потрібна, можна скористатися народними засобами. Розглянемо кілька ліків, подарованих нам природою.
Рецепт № 1. Часникова настоянка
Для приготування засіб, що знижує рівень холестерину, потрібно очистити одну велику головку часнику, подрібнити її і змішати зі склянкою соняшникової олії . Отриману суміш залишають на добу, періодично перемішуючи. Потім слід додати трохи лимонного соку і наполягати її ще 7 днів. Попередньо проціджений настій рекомендується приймати 3 рази в день по 1 ст. л. перед прийомом їжі.
Рецепт № 2. Мелісса
Зменшити головні болі, позбутися стресу і нормалізувати сон допоможе меліса. Як спосіб поліпшити кровообіг головного мозку вона практично безпечна, але навіть такими народними засобами зловживати не слід.
Приготувати її дуже просто — 1 ст. л. висушеної трави заливають окропом (200 мл) і дають настоятися. Цим напоєм можна один-два рази на день замінити звичайний чай.
Рецепт № 3. Софора японська
Ця рослина благотворно впливає на кровообіг, зміцнюючи стінки судин, допомагає позбутися від запаморочення і больового синдрому при шийному остеохондрозі. Приймати його слід у вигляді відвару, приготованого з рівної кількості сухого сировини і окропу. Залитий окропом продукт настоюють 12 годин, а потім вживають всередину два рази в день по 1 ст. л. Лікувальний ефект досягається при щоденному прийомі.

Дієта
Як поліпшити кровообіг головного мозку ефективно і без ліків? Чи це можливо? Звичайно! Щоб нормалізувати свій стан і підвищити розумові показники, іноді досить просто відкоригувати харчування. Тим, хто бажає позбавитися від неприємних наслідків погіршення мозкового кровопостачання, не використовуючи медикаменти, варто включити в свій раціон:
- буряк;
- журавлину;
- чорницю ;
- яблука;
- шпинат;
- насіння гарбуза;
- червоне вино (не більш келиха в день);
- рибу жирних сортів.
Всі ці продукти забезпечують нас необхідною кількістю вітамінів і покращують обмінні процеси в організмі, доставляючи в мозок додаткові поживні речовини.
Вправи і фізична активність
відомо, що захворювання хребта — найперші вороги нормального кровопостачання. Тому поговоримо про те, як поліпшити кровообіг головного мозку при поширеному люди різного віку недугу — шийному остеохондрозі.
Заняття будуть дуже корисні при шийному остеохондрозі.
Для здоров'я хребта дуже важлива фізична активність і, якщо ви не встигаєте займатися спортом, на допомогу прийдуть спеціальні вправи. Вони не займуть багато часу, а ефект буде помітний вже через кілька днів.

Ці вправи — невелика розминка, спрямована на розслаблення м'язів шиї і поліпшення притоку крові до мозку :
- Кругові обертальні рухи головою в кожну сторону.
- Повороти шиї вправо і вліво.
- Похилі рухи головою. При цьому потрібно прагнути торкнутися грудей при нахилі вперед і якнайдалі відхиляти її при нахилі назад. Роблячи аналогічні рухи в сторони, намагайтеся доторкнутися вухом до плеча.
Виконуючи вправи, важливо рухатися плавно, без різких ривків і напруги, інакше розминка, особливо при запущеному остеохондрозі, може закінчитися травмою. Знаючи, як поліпшити кровообіг головного мозку і повторюючи ці вправи щодня, ви зможете позбутися від тривожних симптомів і запобігти погіршенню стану.
Висновки
Малоактивний спосіб життя в поєднанні з погіршення екологією, вкрай негативно відбивається на здоров'ї людини і роботі кровоносної системи зокрема. Але як бачите, поліпшити кровообіг головного мозку можна багатьма способами — народна медицина, харчування, медикаменти, вправи. Залишається лише вибрати відповідний вам метод і не забувати про чергування праці з повноцінним відпочинком. Будьте здорові!
Невралгія трійчастого нерва: причини, симптоми, лікування
Невралгія трійчастого нерва — це захворювання, для якого характерні приступи вираженого болю в області проходження нервових волокон. Найчастіше дана патологія розвивається у людей старше 40 років, а пік захворюваності припадає на 60 років. При цьому жінки хворіють дещо частіше, ніж чоловіки. Іноді патологія зустрічається у дітей і жінок в період вагітності. Якщо вчасно не почати лікування, хвороба може призвести до негативних наслідків для здоров'я.
Причини
Невралгія трійчастого нерва викликає сильні больові відчуття, оскільки дратуються нервові волокна. Причинами цього стану є їх зіткнення з судинами в районі основи черепа. При стисненні нерва з'являється інтенсивний біль. Також невралгію можуть провокувати пухлинні утворення, що здавлюють нерв, і множинний , який викликає руйнування мієлінової оболонки.

До факторів, які можуть спровокувати симптоми захворювання, відносять наступне:
- Переохолодження голови. Невралгія досить часто з'являється у людей, які звикли в зимову пору року ходити без шапки. Якщо такі прогулянки відбуваються регулярно, напад захворювання починає розвиватися навіть після звичайного вмивання холодною водою.
- Травматичне ушкодження. При отриманні удару в лицьову область розвивається запальний процес. Будь-яке пошкодження може призвести до вкрай негативних наслідків.
- Компресія нерва. При появі пухлинного освіти або на нервові волокна виявляється механічна дія, що призводить до порушення їх роботи.
- Хвороби ротової порожнини. Якщо вчасно не лікувати пульпіт, гінгівіт або пародонтит, запальний процес може торкнутися і інші області.
- Оперізуючий лишай. Дане захворювання має вірусне походження і тривалий час може протікати безсимптомно. При ослабленні імунітету патологія активізується. В цьому випадку лишай може вразити і трійчастий нерв, викликавши його запалення.
- Недостатнє харчування нерва. У міру старіння на стінках судин з'являється все більше холестеринових бляшок. Якщо спостерігається ураження судин, які відповідають за харчування трійчастого нерва, виникає невралгія.
Симптоми
Невралгія трійчастого нерва викликає досить яскраві симптоми. Для патології характерно виникнення пекучого болю в обличчі, яка з'являється раптово. Приступ триває недовго — близько 10-20 секунд і проходить самостійно. Дискомфорт зазвичай з'являється в зоні ураження однієї з гілок нерва — очний, нижньощелепний або верхньощелепної.

Найбільш явні симптоми з'являються при порушенні роботи всіх складових трійчастого нерва. Дискомфорт відчувається на одній стороні особи. У деяких випадках він носить перехідний характер — зачіпає спочатку одну гілку, потім іншу.
Нерідко біль відчувається в районі потилиці, шиї, очі, вуха. Для нападу характерні судомні скорочення м'язової тканини обличчя. При цьому людина намагається звести все руху до мінімуму, а тому він жодним чином не виражає свої емоції.
Невралгія трійчастого нерва часто супроводжується посиленням сльозотечі, потовиділення, збільшується вироблення слини. Також відбувається почервоніння шкіри, з'являються симптоми риніту. При цьому больові відчуття можуть виникати самостійно або під впливом провокуючих чинників.
Між нападами симптоми захворювання відсутні. Іноді з'являється невелика хворобливість при спробі натиснути на область виходу лицьового нерва. Локалізація дискомфорту залишається стабільною протягом декількох років.
Оскільки люди намагаються жувати їжу на здоровій стороні, у них можуть з'являтися ущільнення м'язової тканини, знижується чутливість, розвивається дистрофія жувальних м'язів.
Діагностика
Щоб поставити точний діагноз, невролог повинен оглянути хворого і проаналізувати наявні симптоми. Для виключення пухлинного освіти або ознак множинного склерозу проводиться магнітно-резонансна томографія.
За допомогою виконання електроміографії і електронейрографія вдасться виявити вплив на трійчастий нерв.
Методи лікування
Щоб впоратися з цим захворюванням, людині призначають комплексне лікування. Для цього застосовують лікарські препарати, оперативне втручання, методи фізіотерапії та народні засоби.
Медикаментозна терапія
Як правило, невралгія трійчастого нерва лікується за допомогою карбамазепіну. Даний засіб дозволяє призупинити патологічну активність нервових клітин. Приймати цей засіб потрібно тривалий час — близько 8 тижнів. Важливо враховувати, що ліки надає токсичний вплив на печінку, бронхи і сечовидільну систему. Тому приймати його можна тільки під контролем лікаря.
Не можна використовувати ліки при вагітності. Це засіб відрізняється тератогенну дію. Застосування препарату при вагітності надає токсичний вплив на ембріон.
Перед тим як використовувати будь-які засоби в період вагітності, потрібно порадитися з акушером-гінекологом.
Лікування захворювання проводиться за допомогою антиконвульсантів. Лікар може призначити такі препарати, як фенибут, пантогам або баклофен. Для усунення нападу болю лікарі швидкої допомоги застосовують оксибутират натрію внутрішньовенно.
Для посилення лікувального ефекту карбамазепіну використовують антигістамінні препарати. Також нерідко призначають транквілізатори і нейролептики. При виявленні патологій судин мозку показано застосування вазотоніков — Кавінтону, трентал. Дуже корисні вітамінні комплекси — особливо вітаміни групи В і С. Для усунення больових відчуттів нерідко використовують нестероїдні протизапальні засоби.
Фізіотерапія
На додаток до медикаментозним препаратів призначають фізіотерапевтичне лікування. Зазвичай використовують такі методики:
- електрофорез;
- ультразвук;
- лазеротерапія;
- магнітотерапія;
- .
Оперативне втручання
Якщо консервативне лікування не дає результатів, проводиться хірургічне втручання. Сьогодні існує кілька різновидів операцій:
1. різотомія. У цьому випадку виконується за вухом розріз і через нього розривають трійчастий нерв.
2. Мікросудинна декомпресія. В ході цієї процедури видаляють або переміщують судини, які стикаються з нервовими волокнами.
3. Радіочастотна абляція. Має на увазі вплив високої температури на нервові волокна.
Народна медицина
Щоб усунути симптоми захворювання, в домашніх умовах можна використовувати лікування народними засобами:
- Пихтовое масло. Для усунення болю протягом доби потрібно втирати в уражені ділянки масло ялиці. Буквально через 3 дня напади невралгії пройдуть.
- Чорна редька. З неї потрібно отримати сік і втирати його в шкіру кілька разів на день. Застосування такої терапії в домашніх умовах допомагає усунути больовий синдром.

- Гречка. 1 стакан крупи необхідно ретельно прогріти на сковороді, після чого покласти в мішечок з натурального матеріалу. Прикладати до уражених ділянок та тримати, поки склад не охолоне. Терапію народними засобами рекомендується повторювати 2-3 рази в день.
- Фініки. Необхідно взяти кілька плодів і подрібнити в м'ясорубці. Отриманий засіб вживати тричі на день по 3 чайних ложки.
Лікування такими народними засобами допомагає впоратися з паралічем, який розвивається через невралгії.
Крім того, терапія народними засобами включає використовувати ромашки, алтея, малини. Також в домашніх умовах можна використовувати глину і лід.
Далеко не завжди застосування терапії народними засобами в домашніх умовах дозволяє досягти відчутних результатів. Справа в тому, що таке лікування не враховує особливості організму і не робить впливу на причину недуги.
Невралгія трійчастого нерва — досить серйозне захворювання, яке супроводжується і значно знижує якість життя. Щоб не допустити появи ускладнень, перші симптоми недуги повинні змусити людину піти до лікаря.
Особливу увагу потрібно приділити лікуванню дітей і жінок в період вагітності. В якості додаткової терапії в домашніх умовах можна застосовувати народні засоби, однак перед цим варто порадитися з фахівцем.
Ретроцеребеллярних кіста головного мозку: причини, діагностика
Головний мозок не менше за інших органів схильний до різних захворювань . Поряд із загальновідомими, такими як інсульт або рак, нерідко розвивається ретроцеребеллярних кіста головного мозку. Кіста — це доброякісний міхур, наповнений рідиною. Ретроцеребеллярних кіста розташовується всередині мозку на місці загиблих клітин, тоді як арахноідальной — утворюється на зовнішніх оболонках органу.
Причини розвитку та види
Освіта поділяють на два основних види, зустрічається ретроцеребеллярних арахноідальной кіста і ретроцеребеллярних лікворна. Остання ділиться на підвиди — вроджена лікворна і придбана.
Арахноідальная порожнину отримує розвиток на тлі наступних факторів:
- Травми голови і множинні удари.
- Запальні, інфекційні хвороби головного мозку — , , менінгоенцефаліт.
- Підвищений тиск всередині арахноидальной кісти.
Причини утворення ретроцеребеллярних лікворної капсули:
- Травми голови.
- Недостатня кровообіг в мозку.
- Запальні процеси в мозку голови.
- Внутрішньомозкові крововиливи.
- .
- Перенесена хірургічна операція.
Симптоми
Характер і вираженість симптомів захворювання безпосередньо залежить від того, які розміри має ретроцеребеллярних кіста головного мозку. Важливе значення має локалізація новоутворення, причини його розвитку.
Якщо малогабаритні кісти практично не впливають на роботу мозку голови і не видають себе зовнішніми ознаками, то активне зростання порожнини вельми яскраво проявляє себе. На розвиток патологічного міхура впливають погане кровопостачання, розсіяний атеросклероз, інфекції.

і арахноідальной, і лікворна ретроцеребеллярних кісти мають такі симптоми:
- .
- Запаморочення.
- Пульсація всередині черепа.
- Погіршення слуху, шум у вухах.
- Порушення зору.
- Підвищення .
- Раптові втрати свідомості.
- Гарячкові напади.
- Повний або частковий параліч кінцівок .
- Оніміння кінцівок.
- Зниження концентрації уваги і мислення.
Наявність в органі патогенної порожнини провокує зміни психоемоційного стану хворого: почуття апатії та безнадії поєднуються з порушеннями сну, загальною слабкістю, нервозністю і дратівливістю.
У дітей наявність кісти супроводжується такими ж ознаками, як і у дорослих, вогнище викликає головні болі, пульсацію, параліч, оніміння кінцівок. У новонароджених дітей важка ступінь хвороби провокує розбіжність кісткових швів, що призводить до відставання в розумовому і фізичному розвитку.
ретроцеребеллярних кіста стає небезпечна при відсутності лікування, якщо на ранніх стадіях ускладнення проявляються у вигляді порушень координації, проблем зі слухом, зором, то в запущеній формі захворювання призводить до розвитку , енцефаліту, можливий летальний результат.
Діагностика
Зовнішній огляд не дозволяє виявити наявність кісти, лікар призначає пацієнтові діагностичні заходи, що дозволяють з точністю визначити вид доброякісної порожнини, її розміри, локалізацію.
Що входить в обов'язкову діагностику при підозрах на ретроцеребеллярних кісту:
Комп'ютерна та магнітно-резонансна томографія
Дані методи з найбільшою точністю дозволяють виявити всі параметри кісти, виводять результати на екран монітора у вигляді чіткої картинки.
- Ультразвукове допплеровское сканування. Допоміжна міра, проводиться для виявлення звуження судин, дефіциту кровопостачання головного мозку.
- Електрокардіограма серця. ЕКГ необхідно для виявлення порушень ритму серця і серцевої недостатності.
- . Періодично виникають підйоми артеріального тиску нерідко призводять до інсультів або внутрішньомозковим крововиливів — основних причин утворення ретроцеребеллярних кісти.
- Аналізи крові на згортання і холестерин. Підвищений рівень холестерину, так само як і збільшена згортання крові можуть стати причиною закупорки судин, що призведе до розвитку кісти.
- на інфекції і аутоімунні хвороби. Дані методи діагностики доцільні при наявності підозр на розсіяний склероз, арахноїдит, нейроінфекції.
Після діагностичних результатів лікар призначає актуальне для кожного конкретного випадку лікування.
Методи лікування
Відсутність симптоматики і збільшень кісти в розмірах відкидають будь-яке лікування, пацієнту призначається тільки регулярне обстеження у невропатолога для своєчасного виявлення можливих змін. Якщо ретроцеребеллярних кіста розвинулася на тлі інфекційних або запальних процесів, лікування медикаментозними препаратами проводиться щодо цих захворювань.

Загальна медикаментозне лікування складається з трьох напрямків:
- Зниження рівня холестерину і поліпшення показників згортання крові.
- Нормалізація показників артеріального тиску.
- Поліпшення поглинання клітинами мозку надходить кисню і глюкози.
Коли наявність кісти проявляє себе вищепереліченими яскраво вираженими симптомами, а також спостерігається її зростання, пацієнтам показано хірургічне лікування. Перед його проведенням обов'язково повне обстеження хворого для того щоб виявити причину появи патологічної порожнини і визначити, наскільки ризиковано виробляти операцію. Далі лікар підбирає один з трьох можливих способів оперативного втручання:
Нейрохірургічна операція
Нейрохірург ретроцеребеллярних кісти є найбільш травматичною операцією, в ході її проведення виробляють трепанацію черепа. Пухлину видаляють повністю разом з прилеглими тканинами.
Мозкова шунтування. Таке хірургічне лікування доцільно при постійному наповненні порожнини лікворної рідиною, методика заснована на приєднання пошкоджених судин до артерій спеціальними шунтами. В результаті нормалізується відтік рідини з уражених ділянок головного мозку.
Ендоскопічні проколи
Це найбільш сучасне і щадне лікування, воно полягає в проколюванні черепа і видаленні через прокол патологічного утворення, а також відкачуванні рідини. Ендоскопічна операція нездійсненна в більшості випадків через те, що кіста розташовується в товщі органу.
Будь-яке хірургічне лікування передбачає наступний реабілітаційний період, лікарі призначають заходи, метою яких є відновлення роботи мозку голови.
ретроцеребеллярних кіста — небезпечна патологія, однак при своєчасному і адекватному лікуванні прогноз на повне одужання сприятливий.
Скроневий артеріїт: причини, симптоми, лікування
Дане захворювання, яке також називають синдромом Хортона або гігантоклітинним артериитом, — це системна патологія, для якої характерне ураження великих і середніх артерій, що знаходяться в області сонної артерії. У більшості випадків скроневий артеріїт вражає судини, які відповідають за кровопостачання деяких ділянок голови, очей, а також зорових нервів.
Проте, в аномальному процесі може брати участь будь-яка артерія великих розмірів. Невеликі судини зазвичай не страждають. Дана хвороба супроводжується набряками і болем в районі скронь і волосистої частини голови. Найчастіше її виявляються у людей після 60 років. За статистикою, патології більшою мірою схильні жінки, ніж чоловіки.
Причини
В даний час точні причини розвитку хвороби залишаються невідомими. Найчастіше захворювання провокують вікові процеси. У міру старіння стінки судин стають менш еластичними, що і призводить до імунної запалення.
 Також лікарі відзначають певний зв'язок з функціонуванням гормональної системи. Справа в тому, що захворювання більшою мірою схильні жінки. Статистичні дані вказують і на спадкову схильність.
Також лікарі відзначають певний зв'язок з функціонуванням гормональної системи. Справа в тому, що захворювання більшою мірою схильні жінки. Статистичні дані вказують і на спадкову схильність.
Існує дві форми захворювання:
- Первинна — в цьому випадку артеріїт пов'язаний з віковими змінами. Йому схильні люди старше 50 років.
- Вторинна — причини розвитку запалення криються в наявності іншого захворювання. Найчастіше патологію провокують важкі форми інфекцій. Причини можуть критися в зараженні вірусом гепатиту або золотистим стафілококом.
Симптоми
головною ознакою захворювання вважається , яка може локалізуватися з одного боку або вражати всю голову. Також у пацієнта нерідко збільшується температура і страждає загальний стан організму. При обмацуванні волосистої частини голови людина відчуває дискомфорт. Навіть звичайне розчісування може бути причиною сильного болю.
Також скроневий артеріїт має наступні симптоми:
- дискомфортні відчуття при ковтанні і жуванні;
- болю в ділянці шиї та рук;
- опущення століття;
- порушення зору;
- погіршення апетиту;
- емоційна пригніченість;
- двоїння в очах;
- загальна слабкість;
- зниження ваги;
- посилення потовиділення;
- потовщення хворий артерії;
- больові відчуття в плечах, які наростають після сну і фізичних навантажень;
- гіперемія шкіри в ураженій області.
Ще одним характерним проявом захворювання є відсутність пульсу в області периферичних артерій. Симптоми артериита можуть наростати поступово або досить швидко.
Діагностика
Дане захворювання лікує лікар-ревматолог — саме до нього потрібно звернутися у разі виникнення перших симптомів патології. Поставити точний діагноз досить складно — це пов'язано з недостатньою кількістю інформації щодо причин і проявів недуги. Припустити скроневий артеріїт можна у людей похилого віку, у яких спостерігається підвищення ШОЕ, помірна анемія і лихоманка.
 Також діагностика передбачає обстеження скроневих, потиличних та інших артерій. При розвитку цієї патології можна виявити чутливість і потовщення стінок судин. Якщо у пацієнта виникають симптоми головного болю, дискомфорту і спазмів м'язової тканини при жуванні, лікар може поставити попередній діагноз.
Також діагностика передбачає обстеження скроневих, потиличних та інших артерій. При розвитку цієї патології можна виявити чутливість і потовщення стінок судин. Якщо у пацієнта виникають симптоми головного болю, дискомфорту і спазмів м'язової тканини при жуванні, лікар може поставити попередній діагноз.
Діагностика обов'язково включає консультацію окуліста, оскільки саме офтальмоскопия дозволяє виявити ішемічне ураження очного нерва.
У складних випадках під місцевим наркозом проводиться біопсія. Для цього січуть невеликий фрагмент артерії для виконання гістології. Якщо діагностика показує явища васкуліту і мононуклеарних інфільтрацію з багатоядерними гігантськими клітинами, можна говорити про розвиток захворювання.
Лікування
Терапію нерідко доводиться починати ще до завершення діагностики . Це пояснюється тяжкістю наслідків за умови несвоєчасної допомоги. У людини може розвинутися інсульт або повна втрата зору. Якщо симптоми захворювання явно виражені, лікування потрібно починати негайно.
Дану патологію можна повністю вилікувати, однак на це буде потрібно досить багато часу. Якщо захворювання не супроводжується ускладненнями, проводиться консервативне лікування:
- Глюкокортикоїдні кошти — зокрема, преднізолон. На початковій стадії захворювання препарат потрібно вводити в великих обсягах. У міру нормалізації стану пацієнта дозування знижують, проте лікування проводять не менше 10-12 місяців. Курс терапії може тривати 2 роки — все залежить від ступеня тяжкості ураження.
Якщо преднізолон погано переноситься організмом пацієнта, застосовують такі засоби, як азатіоприн або метотрексат. Однак їх ефективність набагато нижче. - . Це дослідження проводять протягом всього курсу терапії. При цьому має значення зменшення вмісту гемоглобіну та еритроцитів.
- Пульс-терапія преднізолону. Таке лікування застосовується при загрозі втрати зору. У цьому випадку засіб 3 діб вводять внутрішньовенно, після чого призначають його пацієнтові у вигляді таблеток.
- Сосудорасширяющие і сосудоукрепляющим препарати. З їх допомогою вдається запобігти появі тромбів. Для запобігання цього стану може застосовуватися гепарин у вигляді ін'єкцій під шкіру.
- Аспірин, курантил і т.д. Такі препарати впливають на склад крові, що дуже важливо для ефективної терапії.
У деяких випадках застосовують хірургічне лікування. Воно показано при тромбування судин або освіті . Показанням до проведення операції також можуть служити онкологічні хвороби.
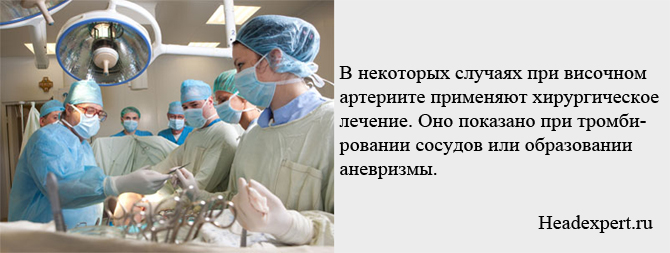 При розвитку гострої артеріальної непрохідності виникає необхідність виконання шунтування або ангіопротезірованія.
При розвитку гострої артеріальної непрохідності виникає необхідність виконання шунтування або ангіопротезірованія.
В якості додаткової міри застосовують лікування захворювання народними засобами. Звичайно, усунути патологію домашні рецепти не можуть, тому вони застосовуються для боротьби з проявами недуги.
Щоб усунути симптоми сильного головного болю, можна використовувати настоянку марьиного кореня, відвар квіток бузини сибірської або звіробою звичайного. Високу ефективність має настій, зроблений з листя мати-й-мачухи або полину звичайного.
При цьому важливо пам'ятати, що лікування народними засобами можна проводити тільки після консультації досвідченого лікаря.
Профілактика
Запобігти цьому захворювання неможливо. Аутоімунний характер височного артериита свідчить про те, що клітини організму піддаються негативному впливу власних антитіл. Механізм цього процесу поки залишається невідомим.
Знизити загрозу розвитку запального процесу можна виключно шляхом зміцнення імунної системи і всього організму в цілому. Вторинна профілактика патології полягає в постійному застосуванні хворим стероїдних гормонів і імунодепресантів.
Скроневий артеріїт — досить серйозна патологія, яка викликає виражений больовий синдром і сильно знижує якість життя людини. При цьому вона цілком піддається терапії. Тому при перших же ознаках недуги варто звернутися до кваліфікованого лікаря, який підбере оптимальне лікування.
