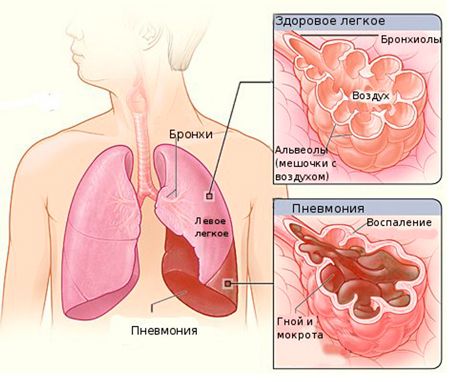
У дорослих людей бронхіт зустрічається досить часто у вигляді ускладнення після застуди, грипу або ГРВІ. Хвороба активно розвивається після потрапляння в організм патогенних вірусів, що викликають роздратування нижніх дихальних шляхів. При виявленні перших ознак цієї недуги рекомендується звернутися за кваліфікованою допомогою, так як недолікований або проігнорований вірусний бронхіт може перерости в більш небезпечні захворювання, лікувати які буде набагато складніше.

Як розпізнати?
Вірусний бронхіт виникає при попаданні в нижні дихальні шляхи таких мікроорганізмів, як:
- вірус грипу і парагрипу;
- респіраторно -сінцітіальний вірус;
- аденовірус.
Після потрапляння в бронхи віруси починають активно розмножуватися і викликати подразнення слизової оболонки, яке проявляється в активному виділенні слизу і сильному кашлі.

Головними симптомами є:
- різке підвищення температури тіла до показників в 38-39 ° С ;
- на початковому етапі сухий «гавкаючий» кашель, який через 2-3 дня змінюється вологим з відходженням мокротиння;
- ;
- загальна слабкість, біль за грудиною.
При появі перших ознак вірусного бронхіту необхідно звернутися в поліклініку для встановлення точного діагнозу і призначення відповідного лікування.
Медикаментозна терапія
Перш за все, необхідно відзначити, що лікувати вірусний бронхіт за допомогою антибіотиків нерозумно, так як віруси несприйнятливі до даних препаратів. обгрунтований тільки в разі приєднання бактеріальної інфекції.
У дорослих лікування включає в себе прийом наступних груп фармакологічних засобів:
- жарознижуючі препарати. Необхідні для усунення лихоманки при температурі тіла більше 38 ° С. Якщо ж вона не перевищує дані показники, то від прийому даних коштів варто відмовитися, так як лихоманка є нормальним фізіологічним процесом, що допомагає швидше впоратися з інфекцією і усунути запальний процес. Для дорослих призначається Парацетамол, Аспірин, Ібупрофен;

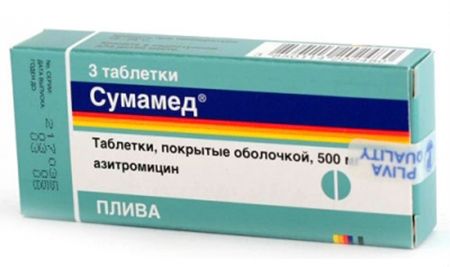
- противірусні засоби, дія яких спрямована на знищення або блокування розмноження вірусів. З їх допомогою інфекція швидше локалізується, купірується і усувається. Лікування бронхіту вірусної етіології у дорослих може включати в себе прийом Виферона, арбідол або Афлубін;
- відхаркувальні препарати, необхідні для розрідження слизу і її виведення. Це допоможе швидше очистити бронхіальне дерево від скупчень мокротиння. Ефективними засобами вважаються: Мукалтин, АЦЦ, Лазолван, Проспан, Бромгексин. Відповідний препарат допоможе підібрати лікар;
- бронхорасширяющие ліки необхідні при появі . Вони допомагають усунути спазм бронхів і збільшують їх просвіт, завдяки чому дихати стає легше. Для цього використовуються: Теопек, Еуфілін.
Існують і комбіновані лікарські препарати, що діють в декількох напрямках. Для лікування бронхіту вірусної етіології у дорослих можуть використовуватися:
- Аскор (відхаркувальний, бронхорасширяющий);

- Пульмолор (протиалергічний, відхаркувальний);
- Ереспал (відхаркувальний і протизапальний).
Фізіотерапевтичні заходи
Для того щоб фармакологічне лікування справила швидкий результат, рекомендується застосування фізіотерапевтичних методів. У дорослих хворих з діагнозом «бронхіт» можливе призначення:
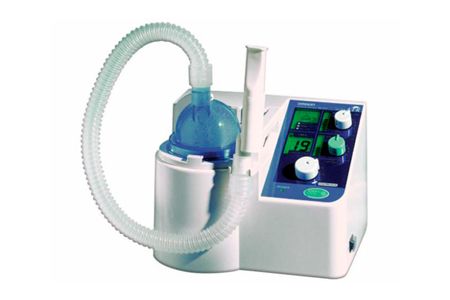
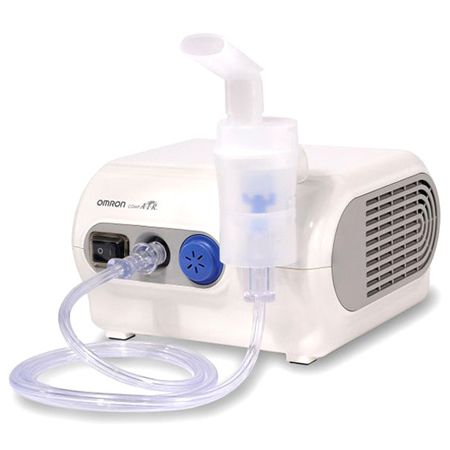
- інгаляцій, які можна проводити як у вигляді парових процедур з використанням трав'яних настоїв і , так і з застосуванням сучасних небулайзерів. Плюс інгаляцій полягає в доставці лікуючого складу безпосередньо в місце ураження.

Для досягнення муколитического ефекту можна використовувати лужні води «Боржомі», «Нарзан» або ж содовий розчин (дихати по 10 хвилин 2 рази на день) . Позитивна дія надають інгаляції з:
- краплями Проспан.
- Лазолваном, Амбробене.
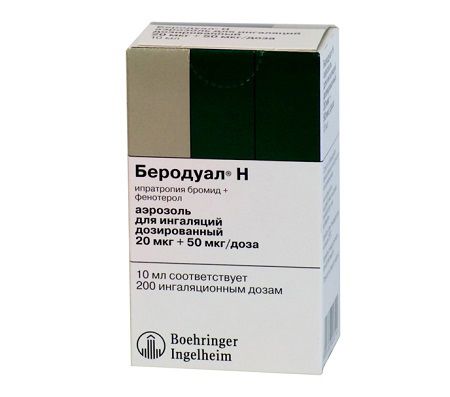
- беродуалом (при надмірному виробленню мокротиння).
Інгаляційне лікування повинно тривати не менше 7-ми днів.
- теплових процедур, що включають в себе використання зігріваючих мазей, гірчичників, перцевий пластирів, коржів з вареної картоплі (в домашніх умовах). У стаціонарі для цього використовується озокерит або парафін. Мета даної методики — стимуляція кровообігу з метою зняття запалення, що провокує бронхіт. Будь-які зігрівають процедури можна проводити, якщо у дорослих немає високої температури тіла;
- лікувального масажу і дихальної гімнастики, що застосовуються для нормалізації функцій дихальної системи. Особливості проведення та підбір необхідних вправ виробляється лікарем після оцінки стану хворого.
Народна медицина
Натуропатія багата сотнями рецептів, спрямованих на безпечне лікування бронхіту у дорослих. Для цього використовуються різні трави, коріння, ягоди та інші дари природи. може бути ефективним в разі легкого перебігу захворювання і сильного імунітету. Але якщо ж вірусний бронхіт проходить важко і з ускладненнями, то одними травами побороти цю недугу не вийде.
Оптимальний варіант лікування бронхіту — поєднання медикаментозних, фізіотерапевтичних і народних методик. В цьому випадку у хвороби не буде ніяких шансів.
Серед найбільш дієвих рецептур народної медицини варто згадати:
- чай з імбиру — по 5 г меленого імбиру, гвоздики, натуральної кориці залити 200 мл гарячої (90 ° С) води. Ретельно розміщувати, дати трохи настоятися, а потім пити невеликими ковтками протягом декількох діб;

- редьку — коренеплід подрібнити, вичавити сік , додати мед (рідкий) в співвідношенні 1 літр соку: 0.5 кг меду. Пити по 50 г перед кожним прийомом їжі і перед сном;
- цибуля — овоч подрібнити, скласти в скляний посуд і добре присипати цукром (приблизно 1: 1). Суміш наполягати кілька годин до появи рясного соку, який необхідно пити по 20 г 3 рази / день;
- калину — 100 г ягід проварити в 200 г меду і приймати один раз на день по столовій ложці;

- прополіс — 20 г подрібненого прополісу залити 200 мл гарячої води, настоювати 24 години. Бажано для цього використовувати термос, який необхідно періодично струшувати. Отриману рідину процідити і зберігати в прохолодному місці. Пити по 30 крапель 2-3 рази / день.
Особливості харчування
Для того щоб лікування у дорослих було більш продуктивним, необхідно дотримуватися рекомендацій щодо харчування і режиму дня. У перші дні захворювання показаний суворий постільний режим в приміщенні з нормальною вологістю (не менш 60%). Вологе повітря сприяє розрідженню і виведенню мокроти. В якості зволожувача повітря можна використовувати не тільки спеціальні прилади, але і мокрі рушники на батареях в опалювальний сезон, вологі прибирання приміщення.

У дорослих з діагнозом «вірусний бронхіт» прийом їжі повинен бути розділений на 5-6 невеликих порцій протягом дня. Це допоможе підтримувати нормальну життєдіяльність організму, виключаючи шкідливі перевантаження зайвою кількістю їжі. Рекомендується зробити , багаті білком, так як разом з мокротою виводиться велика кількість цього елемента.
Обов'язкова складова — велика кількість свіжих овочів і фруктів . Вміщені в них вітаміни і клітковина допоможуть імунітету швидше впоратися зі збудниками хвороби. Важливо стежити за тим, щоб ці джерело корисних речовин були органічними, без вмісту шкідливих пестицидів і інших добавок.

Для того щоб лікування у дорослих людей тривало якомога менше , не варто забувати і про питво. Це допоможе швидше вивести не тільки накопичилася мокротиння, а й токсичні речовини. Бажано вживати теплі напої, такі як чай (зелений, липовий, малиновий) з медом, молоко. Також рекомендується пити натуральні фреші соки з моркви, яблук, цитрусових та інших овочів і фруктів.
Лікування бронхіту у дорослих вимагає комплексного підходу, адже тільки так можна швидко впоратися з атакували організм вірусами.
Це буде корисним: .
Автор: лікар-інфекціоніст, мемешев редван раїмович Шабан Юсуфович