Наслідки захворювань головного мозку часто бувають дуже серйозними. Так як цей орган управляє всією роботою нашого організму, ураження тієї чи іншої його частини загрожує непередбачуваними ускладненнями. Хвороба може носити і пухлинний характер, що вдвічі небезпечно для людини.
Опис захворювання
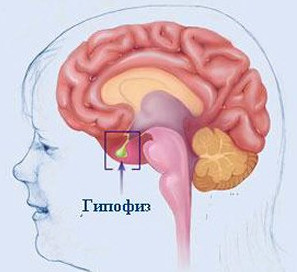
Аденома гіпофіза головного мозку — захворювання, при якому в тканинах передньої долі розташованої в ямці турецького сідла частини мозку з'являється доброякісна пухлина. Деякі аденоми позитивно реагують на консервативне лікування, інші — на лікування народними засобами, для третіх потрібна операція.
В будь-якому разі проблема вимагає ретельної діагностики та лікарської оцінки.
Так як передня частка гіпофіза відповідає за продукцію гормонів, то аденома гіпофіза головного мозку у дорослого і дитини викликає порушення виробництва пролактину, тиреотропіну, соматотропіну, фоллитропина, лютропина і адренокортикотропного гормону. Проте, не завжди аденома гіпофіза головного мозку дає такі наслідки: є і гормонально неактивні пухлини, які самі не виробляють гормони і не призводять до збоїв в загальному гормональному балансі організму. Найчастіше патологія розвивається у людей у віці 30-40 років, але може бути діагностована і у дитини.
Причини
Багатьох цікавить, аденома гіпофіза головного мозку — що ж це таке, і не спадкова чи це патологія? Фахівці відзначають, що хвороба не відрізняється сімейної схильністю і не передається у спадок. Проте, відзначена взаємозв'язок зі спадковою множинної ендокринної неоплазією 2-го типу, яка є у 25% людей з аденомою.
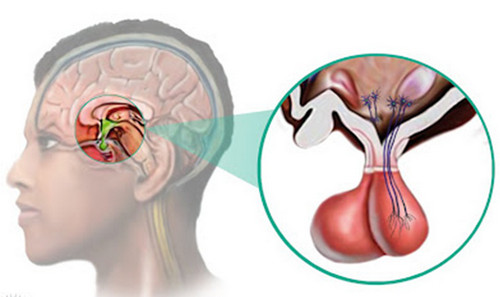
Друга назва пухлини — пролактінома. Точні причини її появи не ясні. Теоретично, факторами ризику по появі патології вважаються:
- травми черепних кісток, мозку;
- перенесені інфекційні хвороби мозкових оболонок і тканин — туберкульоз, енцефаліт, малярія , бруцельоз;
- абсцес головного мозку;
- тератогенное вплив на плід при вагітності;
- тривале лікування гормональними контрацептивами;
- первинний гіпотиреоз і гіпогонадизм у людини.
Таким чином, аденома гіпофіза — це пухлина головного мозку, яка може зародитися як під час внутрішньоутробного розвитку, так і за життя на тлі різних захворювань і станів.
У чому небезпека захворювання?
Аденома — доброякісне новоутворення розміром від кількох міліметрів до 2-5 см і більше. Наслідки захворювання пов'язані зі збільшенням розмірів гіпофіза, а також зі здатністю частини пухлин виробляти гормони. Пролактиноми можуть зовсім не рости, але такий клінічний варіант зустрічається рідше. Найчастіше пухлина повільно зростає, тому рано чи пізно розвивається гіперфункція гіпофіза, надлишкове вироблення пролактину і виникнення ускладнення — гіперпролактинемії. Також пухлина здатна здавлювати навколишні тканини і заважати їм нормально функціонувати, чим порушує діяльність органів і систем організму.
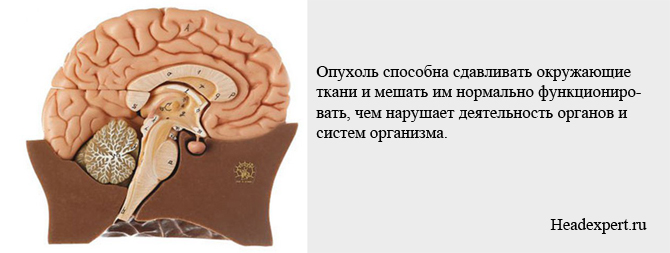
Неприємні наслідки великих аденом гіпофіза такі: навіть після того, як було проведено лікування (народними засобами , препаратами, зроблена операція), високий ризик рецидиву вже в наступні 5 років. В цілому прогноз залежить від розміру пухлини: дрібні освіти можуть взагалі не порушувати діяльності гіпофіза, а також успішно лікуються після першого втручання. Гірше реагують на лікування гормонально-активні аденоми гіпофіза головного мозку, які повністю проходять тільки в 25% випадків. Самозцілення здатне відбутися при крововиливі в аденому, причому навіть в пухлину значного розміру.
Симптоми
Клінічні прояви захворювання залежать від розмірів пухлини, а також від статі хворого. У жінок найчастіше першими з'являються різні розлади менструального циклу, які багато довго лікують народними засобами, прийомом контрацептивів. Іноді менструації повністю припиняються або стають мізерними. Жінка не може завагітніти, при цьому у неї здатне виділятися молоко з грудей навіть поза лактації. Як правило, завжди діагностується мастопатія — поява кіст і ущільнень в тканинах молочних залоз.
 Аденома гіпофіза у чоловіків також проявляє себе змінами з боку молочних залоз: вони збільшуються в розмірах. Знижується еректильна функція за рахунок падіння показника тестостерону, відзначається безпліддя. Велика аденома гіпофіза головного мозку, якщо не зроблена операція, може давати такі симптоми:
Аденома гіпофіза у чоловіків також проявляє себе змінами з боку молочних залоз: вони збільшуються в розмірах. Знижується еректильна функція за рахунок падіння показника тестостерону, відзначається безпліддя. Велика аденома гіпофіза головного мозку, якщо не зроблена операція, може давати такі симптоми:
- порушення зору;
- атрофія зорового нерва;
- головні болю, важко купіруемие анальгетиками;
- окорухові проблеми;
- болю позаду очниці;
- закладеність носа;
- непритомність;
- розвиток цукрового діабету, ожиріння, вузлового зоба, гіпергідрозу, поліневропатії та інших патологій.
Діагностика
В діагностиці захворювання важливий весь комплекс необхідних досліджень — від лабораторних до інструментальних. Тільки так можна диференціювати аденому від інших патологій зі схожим перебігом і призначити правильне лікування. Якщо пацієнт звернувся за допомогою до ендокринолога, то йому рекомендуються аналізи на такі гормони:
- ЛГ
- АКТ
- ТТГ
- Т4
- Кортизол
- ФСГ
- Естрадіол або тестостерон
- Пролактин
- Соматотропин
При виявленні гіперфункції гіпофіза, виходячи з отриманих результатів, планується подальше обстеження. Зазвичай пацієнту рекомендується виконання МРТ або КТ головного мозку, які дозволяють візуалізувати більшість аденом. Ті пухлини, які ще занадто малі за розміром, можна виявити за допомогою радіоізотопного сканування.
Іншими способами діагностики патології є:
• ангіографія церебральних судин — застосовується , коли пухлина збільшується в сторону кавернозного синуса;
• рентгенографія турецького сідла — виявляє непрямі симптоми хвороби, наприклад, зміна контурів цій галузі;
• офтальмологічні обстеження — необхідні для оцінки тяжкості ураження очного нерва.
Лікування
Прихильники нетрадиційної медицини практикують лікування такої проблеми, як аденома гіпофіза головного мозку, народними засобами. Але робити це без обстеження і з відмовою від традиційної терапії або хірургічного втручання не рекомендується!
Народними засобами можна лише паралельно лікувати пролактиноми, щоб не запустити хворобу і не довести до серйозних наслідків.
Консервативні заходи або тактика вичікування можливі лише при малих розмірах пухлини. Зазвичай хворим призначаються такі препарати, як антагоністи пролактину (Бромкриптин і інші). Операція застосовується при великих пухлинах, а середні і малі пролактиноми успішно лікуються гамма-терапією — методом радіохірургії, який має на увазі опромінення пухлини тонким радіаційним пучком, що не зачіпають здорові тканини. Дане лікування дуже ефективно і абсолютно безболісно навіть без анестезії.
З хірургічних методик зараз найчастіше рекомендується Ендоназальні транссфеноідального втручання, яке здійснюють через ніс без розтину черепа. Результативність малоінвазивних втручань дуже висока, а реабілітація коротка і нескладна. Тільки при великих пухлинах краще проводити традиційну операцію через транскраніальної доступ, яка, на жаль, чревата різними ускладненнями і теж не завжди дає 100% -й результат.
Народними засобами лікуватися можна, тільки коли лікар відзначає можливість вичікування без проведення хірургічного лікування або після операції для недопущення рецидиву. Кращими народними методами вважаються прийом настоянки блощичника, закопування в ніс масляної настойки болиголова, питво настоїв кореневищ горця зміїного і гриба чаги, відварів сухоцвіту болотної, горицвіту, квіток календули. Але в першу чергу потрібно звертатися за допомогою до лікаря, так як повністю позбутися від пухлини мозку нетрадиційними способами практично нереально, а затягнути дорогоцінний час — цілком можливо!









 Також лікарі відзначають певний зв'язок з функціонуванням гормональної системи. Справа в тому, що захворювання більшою мірою схильні жінки. Статистичні дані вказують і на спадкову схильність.
Також лікарі відзначають певний зв'язок з функціонуванням гормональної системи. Справа в тому, що захворювання більшою мірою схильні жінки. Статистичні дані вказують і на спадкову схильність.  Також діагностика передбачає обстеження скроневих, потиличних та інших артерій. При розвитку цієї патології можна виявити чутливість і потовщення стінок судин. Якщо у пацієнта виникають симптоми головного болю, дискомфорту і спазмів м'язової тканини при жуванні, лікар може поставити попередній діагноз.
Також діагностика передбачає обстеження скроневих, потиличних та інших артерій. При розвитку цієї патології можна виявити чутливість і потовщення стінок судин. Якщо у пацієнта виникають симптоми головного болю, дискомфорту і спазмів м'язової тканини при жуванні, лікар може поставити попередній діагноз. При розвитку гострої артеріальної непрохідності виникає необхідність виконання шунтування або ангіопротезірованія.
При розвитку гострої артеріальної непрохідності виникає необхідність виконання шунтування або ангіопротезірованія. 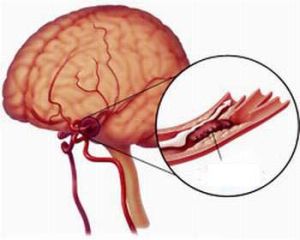 Ще один фактор, що викликає різноманітні симптоми, це патологічні процеси в серцево-судинної і кровоносної системи. Необхідно відзначити, що є присутнім ризик трансформації неепілептичних судомних нападів в епілептичні. Найчастіше це виникає при тривалому (довше 30 хвилин) некупируемом судомному синдромі.
Ще один фактор, що викликає різноманітні симптоми, це патологічні процеси в серцево-судинної і кровоносної системи. Необхідно відзначити, що є присутнім ризик трансформації неепілептичних судомних нападів в епілептичні. Найчастіше це виникає при тривалому (довше 30 хвилин) некупируемом судомному синдромі.  Гарячкові скорочення можуть бути пов'язані з клонічним, тонічним або клініко-тонічним характером. Їх протягом безпосередньо залежить від того, наскільки залучені в процес структури головного мозку. Чим менше дитині років, тим частіше будуть формуватися судоми генералізованого типу і їх симптоми.
Гарячкові скорочення можуть бути пов'язані з клонічним, тонічним або клініко-тонічним характером. Їх протягом безпосередньо залежить від того, наскільки залучені в процес структури головного мозку. Чим менше дитині років, тим частіше будуть формуватися судоми генералізованого типу і їх симптоми.  При симптоматиці усугубленной респіраторної недостатності потрібне застосування тривалої ШВЛ на грунті використання релаксантів м'язового типу. Найкраще підходить атракурію безілат, або тракріум. У випадку з новонародженими і дітьми грудного віку при підозрах на гіпокальцемія або гіпоглікемічні патології потрібно впроваджувати глюкозу і глюконат кальцію.
При симптоматиці усугубленной респіраторної недостатності потрібне застосування тривалої ШВЛ на грунті використання релаксантів м'язового типу. Найкраще підходить атракурію безілат, або тракріум. У випадку з новонародженими і дітьми грудного віку при підозрах на гіпокальцемія або гіпоглікемічні патології потрібно впроваджувати глюкозу і глюконат кальцію. 
 Підвищений обсяг білкових з'єднань призводить до зниження ефективного функціонування здорових нейронів, що провокує їх поступове руйнування. Дефіцит ацетилхоліну стає причиною порушення нервових зв'язків. Хвороба Альцгеймера призводить до ураження сірої речовини, яке несе відповідальність за мислення. Також нерідко страждає гіппокамм, який відповідає за емоції і пам'ять.
Підвищений обсяг білкових з'єднань призводить до зниження ефективного функціонування здорових нейронів, що провокує їх поступове руйнування. Дефіцит ацетилхоліну стає причиною порушення нервових зв'язків. Хвороба Альцгеймера призводить до ураження сірої речовини, яке несе відповідальність за мислення. Також нерідко страждає гіппокамм, який відповідає за емоції і пам'ять.  Нерідко люди розуміють психічну неспроможність і намагаються уникати складних питань. У них спостерігається підвищена дратівливість, іноді з'являється відчуття гніву.
Нерідко люди розуміють психічну неспроможність і намагаються уникати складних питань. У них спостерігається підвищена дратівливість, іноді з'являється відчуття гніву.  Щоб поліпшити стан людини, проводиться:
Щоб поліпшити стан людини, проводиться:  Вченим поки не вдалося виявити причини розвитку даного захворювання у людей. Однак вважається, що деяку роль в цьому процесі відіграє спадковість і дитячі інфекційні патології.
Вченим поки не вдалося виявити причини розвитку даного захворювання у людей. Однак вважається, що деяку роль в цьому процесі відіграє спадковість і дитячі інфекційні патології. Правильне лікування дозволяє скоротити тривалість нападів і зробити період ремісії довше.
Правильне лікування дозволяє скоротити тривалість нападів і зробити період ремісії довше. 
 Логопед буде застосовувати різні методики. Оскільки мова йде про поступове відновлення мови, можна комбінувати і вибирати найбільш ефективні вправи. Зокрема, це можуть бути заняття за допомогою карток, дитячого лото, читання букваря і інших нескладних дитячих книг, вимова слів по складах і цілком. Саме логопед підкаже, як після інсультного стану замінити мова за допомогою мови жестів і багато чого іншого.
Логопед буде застосовувати різні методики. Оскільки мова йде про поступове відновлення мови, можна комбінувати і вибирати найбільш ефективні вправи. Зокрема, це можуть бути заняття за допомогою карток, дитячого лото, читання букваря і інших нескладних дитячих книг, вимова слів по складах і цілком. Саме логопед підкаже, як після інсультного стану замінити мова за допомогою мови жестів і багато чого іншого.