Гастродуоденіт — найпоширеніше захворювання шлунково-кишкового тракту. Його головною відмінністю від гастриту є те, що запальний процес охоплює слизові оболонки не тільки шлунка, але і дванадцятипалої кишки.
Гастродуоденіт — найпоширеніше захворювання шлунково-кишкового тракту. Його головною відмінністю від гастриту є те, що запальний процес охоплює слизові оболонки не тільки шлунка, але і дванадцятипалої кишки.
Відповідно, симптоми гастродуоденита полягають як в порушенні процесів травлення, так і в значному погіршенні загального стану організму, так як 12-палої кишки відповідає за вироблення гормонів і гормоноподібних речовин.
Причини розвитку
Гастродуоденіт може виникнути через вплив безлічі внутрішніх і зовнішніх факторів.
До їх числа відносяться:
- Підвищений кислотообразование;
- Порушення гормонального балансу і ендокринні патології;
- Захворювання печінки і жовчних шляхів;
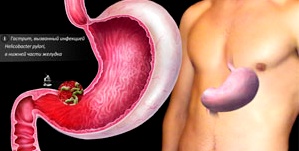
- Інфікування ШКТ Helicobacter pylori;
- Нераціональне харчування, що полягає в регулярному вживанні гострої, гарячої або холодної їжі, особливо ненатурального походження або підданої хімічній обробці.
Таким чином, гастродуоденіт — це складне, багатофакторне захворювання, сила і характер проявів якого залежать не тільки від того, чи протікає воно в гострій або хронічній формі, але і від ступеня, а також локалізації змін слизових оболонок органів.
Гостра форма
При гострому гастродуоденіті симптоми носять виражений характер і спостерігаються тільки протягом нетривалого часу. Вони полягають у виникненні:
- Відчуття тяжкості в животі,
- Поширених болів у верхній половині живота і правому підребер'ї,
- Головних болів або мігрені,
- Постійної спраги і сухості в роті,
- Нудоти,
- Кислого відрижки.
Температура при гастродуоденіті сильно підвищується рідко, практично завжди це відбувається при поширенні запалення. В інших випадках коливання температури тіла незначні.
Хронічна форма
зазвичай є логічним наслідком гострого, лікування якого не робилося або носило поверховий характер. Його головними відмінностями є постійна присутність симптомів і значне їх посилення під час загострень.
Отже, основними ознаками хронічногогастродуоденита є:
- Постійна присутність відчуття тяжкості і розпирання в животі;
- Хворобливість при пальпації живота;
- Печія, нудота і блювота;
- Болі при гастродуоденіті, які носять переймоподібний і ниючий характер і виникають після чергового прийому їжі;
-
 Діарея і запори;
Діарея і запори; - Напади запаморочення;
- Жовтий наліт на набряковому мовою;
- Швидка втомлюваність;
- Тахікардія;
- Блідість шкіри;
- Дратівливість;
- Порушення сну;
- Втрата апетиту і наступне за цим зниження ваги.
Саме з хронічною формою захворювання лікарям доводиться стикатися найчастіше, оскільки перші ознаки гастродуоденіту зазвичай здаються хворим незначними і неварта уваги. Причому загострення захворювання зазвичай припадають на осінь або весну і тривають близько 1-2 місяців, хоча болі турбують пацієнтів в середньому тільки 10 днів, а дискомфорт при пальпації можна відчути зазвичай протягом перших трьох тижнів.
Хронічних гастродуоденіт може протікати в декількох клінічних формах, які відрізняються ендоскопічної картиною. Причому від виду захворювання залежить сила і характер супроводжує його симптоматики.
Поверхневий
протікає легше всього. Він буває двох видів: вогнищевим і поверхневим. Вогнищевий гастродуоденіт є обмежене запалення на певній ділянці шлунка і 12-палої кишки, а при дифузній формі захворювання спостерігається набряк різного ступеня вираженості всій слизової цих органів.
Гіпертрофічний
Гіпертрофічний або гіперпластичний гастродуоденіт є такою форму захворювання, при якій слизова оболонка шлунка і 12-палої кишки сильно набрякає і покривається фібринозно-слизовим нальотом. Крім того, на ній виникають точкові крововиливи.
Ерозивний
Для характерне утворення на слизових оболонках ерозій і виразок. Тому при ньому хворі часто скаржаться на запаморочення, слабкість, надмірну стомлюваність і т.д., А також можуть спостерігатися кривавий стілець чорного кольору і блювота з домішками крові.
Увага! Ерозивний гастродуоденіт є передвісником виразкової хвороби, отже, неувага до власного здоров'я і невідповідне ставлення до лікування можуть привести до розвитку загрожує життю стану.
Атрофический
Для даної форми характерно зменшення товщини слизової оболонки шлунка і 12-палої кишки, внаслідок чого відбувається різке зниження вироблення імуноглобуліну А. Це, в свою чергу, призводить до падіння місцевого імунітету.
Оскільки в організмі починають синтезуватися антитіла проти власних клітин, це викликає складні функціональні зміни залоз і зниження вироблення пепсиногену і соляної кислоти, що перешкоджає нормальному переварюванню і засвоєнню їжі.
Обережно! Залишати без уваги атрофічний гастродуоденіт можна, так як що це таке добре знайоме тим, хто з його вини опинився в онкологічному центрі.
Гастродуоденіт у дітей
Зазвичай симптоми гастродуоденита у дітей важко відрізнити від проявів гастриту. Вони полягають в:
- Виникненні головних болів і болів в шлунку відразу після сну або при появі почуття голоду, які проходять або істотно зменшуються після прийняття їжі.
- Появі нудоти. Саме вона дуже часто є єдиною ознакою, що вказує на те, що таке захворювання, як гастродуоденіт вже призвело до порушення гормонального балансу.
- Зниженні або, навпаки, збільшення апетиту.
- чергування запорів з діареєю.
- Появі приступів слабкості і сонливості.
- Печія, дуже часто зустрічається у дорослих, досить рідко є супутником захворювання у дітей. Зазвичай на неї скаржаться тільки деякі підлітки.
Рада! Оскільки ознаки захворювання в різних випадках можуть кардинально відрізнятися, перш ніж починати лікування, рекомендується пройти ендоскопічне обстеження, так як тільки з його допомогою діагноз гастродуоденіт може бути остаточно підтверджений. В іншому випадку існує ризик призначення неправильного лікування і як наслідок, прогресування наявного недуги.
Отже, гастродуоденіт є досить неприємне захворювання, яке потребує своєчасного і грамотному лікуванні. Проте роздумувати про те, чи беруть в армію з гастродуоденітом не приходиться, тому що наявність цього захворювання жодним чином не відбивається на здатності молодих людей нести військову службу. Тому навіть загострення хронічної форми захворювання може подарувати призовникам тільки 2 тижні відстрочки, необхідних для лікування, але ніяк не військовий квиток з позначкою «не придатний».


 Запалення може розвиватися з наступних причин:
Запалення може розвиватися з наступних причин:  все копченості, маринади, соління, консерви;
все копченості, маринади, соління, консерви;  Трав'яний настій №2.
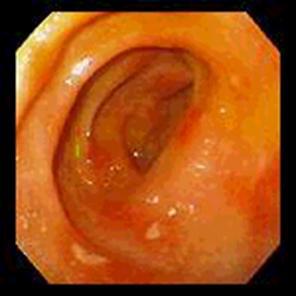
Трав'яний настій №2.  Хронічний гастродуоденіт — це хронічне поєднане запалення шлунка і 12-палої кишки, що супроводжується зміною структури слизової оболонки, порушенням моторно-евакуаторної та секреторної функцій.
Хронічний гастродуоденіт — це хронічне поєднане запалення шлунка і 12-палої кишки, що супроводжується зміною структури слизової оболонки, порушенням моторно-евакуаторної та секреторної функцій.  біль в животі переважно в епігастрії, яка виникає через 1,5-2 години після їжі;
біль в животі переважно в епігастрії, яка виникає через 1,5-2 години після їжі;  Правильне харчування має найважливіше значення при гастродуоденіті.
Правильне харчування має найважливіше значення при гастродуоденіті. 



 Ротавірусний гастроентерит є інфекційне захворювання, яке передається фекально-оральним механізмом, при цьому основні патологічні процеси розвиваються в тонкій кишці і ротоглотці.
Ротавірусний гастроентерит є інфекційне захворювання, яке передається фекально-оральним механізмом, при цьому основні патологічні процеси розвиваються в тонкій кишці і ротоглотці. 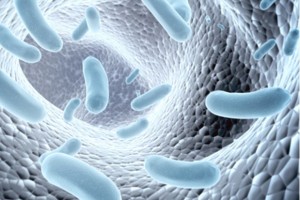
 Діагностика ротавірусної інфекції заснована на оцінці клінічних симптомів захворювання, а також на проведенні лабораторних методів дослідження. До останніх відносяться такі:
Діагностика ротавірусної інфекції заснована на оцінці клінічних симптомів захворювання, а також на проведенні лабораторних методів дослідження. До останніх відносяться такі:  інфекція (вірусна, бактеріальна);
інфекція (вірусна, бактеріальна);