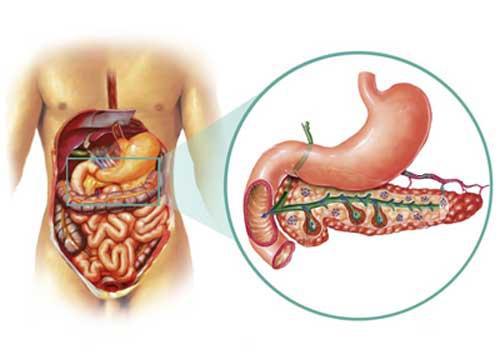
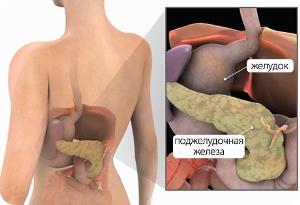
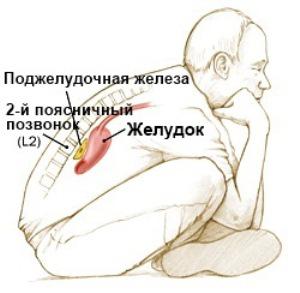
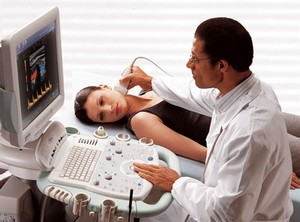
Метод сонографії, тобто використання ультразвуку для візуалізації органів, з успіхом застосовується в медицині ось вже понад півстоліття. УЗД підшлункової залози при правильній підготовці дозволяє з високою точністю побачити зміни, характерні для панкреатиту, кісти або пухлини. Як зробити результати максимально достовірними?
Підготовка до обстеження
Щоб лікар зміг виявити відхилення від норми і вірно провести диференціальну діагностику, потрібно дотримуватися наступних рекомендацій:
- Приходити на обстеження потрібно натщесерце, краще вранці. За 12 годин до проведення УЗД слід припинити прийом їжі, вранці не пити воду, щоб випадково не заковтнути повітря, який буде ускладнювати проведення УЗД. Тільки в тому випадку, якщо вам призначено також УЗД малого таза, потрібно за годину до обстеження випити 400-500 мл води, щоб сечовий міхур був повний.
- Протягом 2-х днів до обстеження не можна їсти горох, квасоля, чорний хліб, молоко. Якщо є проблеми з травленням, краще напередодні протягом дня 2-3 рази прийняти сорбент.
- УЗД краще проводити після спорожнення кишечника, тому при запорах потрібно напередодні прийняти проносне.
- Важливий момент: при цукровому діабеті не можна голодувати, тому УЗД проводиться після легкого сніданку.
Порада: для підвищення якості обстеження виконуйте всі рекомендації лікаря по підготовці до УЗД, а також уважно слухайте, як себе вести під час процедури. Підшлункова частково прихована петлями кишечника, тому лікар може попросити вам підвестися, повернутися набік або затримати дихання для більш точної візуалізації залози.
Обробка результатів
Розшифровка УЗД підшлункової залози проводиться лікарем, який отримав спеціалізацію за цим методом функціональної діагностики.
Як правило, результати відображаються в режимі реального часу на моніторі, потім заповнюється спеціальна форма, в яку лікар заносить дані обстеження. При необхідності, особливо якщо є об'ємні утворення в залозі, можна зробити фото і роздрукувати на папері.
Нормальні дані УЗД
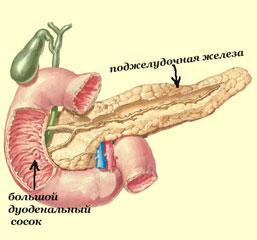
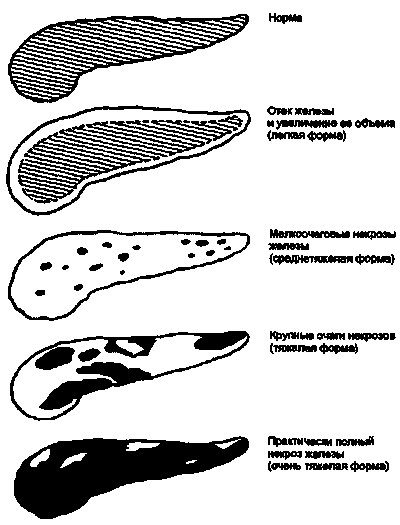
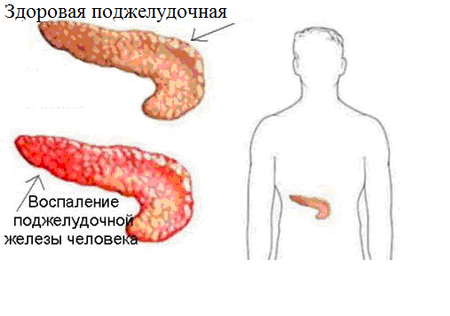
Норма по УЗД - підшлункова залоза однорідної ехогенності, схожою з даними по іншим паренхіматозним органам, таким, як печінка і селезінка. Розміри голівки 32 мм, тіла залози - в межах 21 мм, розміри хвоста - 35 мм. Велике значення має дослідження прохідності протоки підшлункової залози.
Як проявляється патологія на УЗД?
при ендоузі підшлункової залози виявляють:
- ознаки хронічного панкреатиту у вигляді ущільнень і фіброзних тяжів;
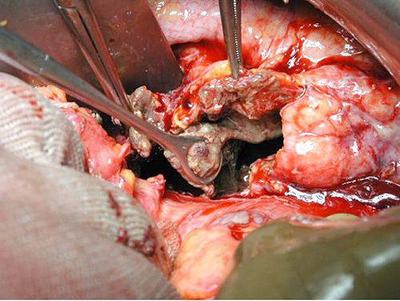
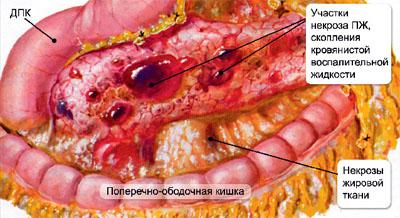
- визначають ступінь ураження органу при гострому панкреатиті у вигляді набряку органу і розмитості контурів залози;
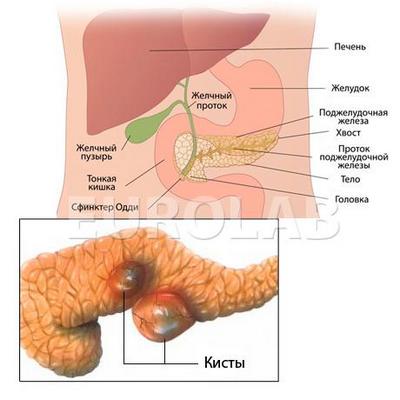
- діагностують кісти і пухлини залози, як гіпер- або гіпоехогенние освіти.
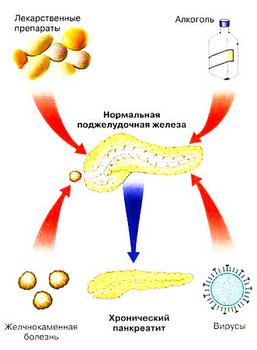
Особливо варто скасувати такий стан, як реактивні зміни підшлункової залози. Підшлункова часто реагує на гострі процеси, які зачіпають інші органи травного тракту. Такі реактивні зміни по УЗД можуть бути як гострого, так і хронічного характеру.
Якщо дані говорять про те, що щільність паренхіми залози дифузно знижена, а орган збільшений в розмірах - можливі гострі процеси; якщо при таких же змінах паренхіми розміри не збільшені - то, швидше за все, є ознаки хронічних реактивних змін.
Також нерідко можна зустріти в описі результату УЗД такий термін, як підвищена ехогенність органу. Про ніж це говорить і чи є патологією? Щоб дізнатися відповідь на це питання, пропонуємо ознайомитися зі статтею:
чи безпечний цей метод?
Згідно з рекомендаціями ВООЗ, метод сонографії, тобто УЗД, є абсолютно безпечним для людини. Його можна проводити вагітним жінкам, людям похилого віку, в тому числі мають кардіостимулятори, дітям. Кількість процедур не обмежена і залежить від тяжкості захворювання. Гель, який використовується для більш щільного контакту датчика і шкіри, не має хімічних реактивів і є нейтральним для організму.
Проведення УЗД підшлункової залози у дитини не тільки не принесе йому шкоди, але дозволить на ранньому терміні виявити проблеми з шлунково-кишкового тракту і вжити заходів щодо їх усунення. Підготовка до цього дослідження для дитини проводиться за тими ж принципами, що і для дорослого.
Порада: якщо ви знайшли у себе симптоми порушення травлення, у вас різко змінилася маса тіла або підвищився цукор крові - не відкладайте візит до лікаря! Вчасно проведене ультразвукове обстеження дозволить уточнити діагноз і призначити правильне лікування.

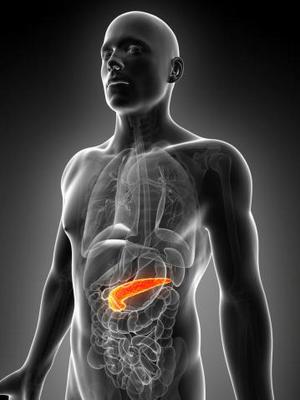

 Захворювання підшлункової залози супроводжуються болем, порушенням травлення та іншими неприємними явищами. Недостатність инкреторной функції органу може призвести до розвитку цукрового діабету. До найбільш поширених з цих патологій відносяться хронічний панкреатит, фіброз підшлункової залози, кісти і т. Д. Медикаментозна терапія при цих захворюваннях досить тривала і часто не дає бажаних результатів. Тому багато хто шукає альтернативні способи лікування. Одним з перевірених народних методів є лікування підшлункової залози прополісом.
Захворювання підшлункової залози супроводжуються болем, порушенням травлення та іншими неприємними явищами. Недостатність инкреторной функції органу може призвести до розвитку цукрового діабету. До найбільш поширених з цих патологій відносяться хронічний панкреатит, фіброз підшлункової залози, кісти і т. Д. Медикаментозна терапія при цих захворюваннях досить тривала і часто не дає бажаних результатів. Тому багато хто шукає альтернативні способи лікування. Одним з перевірених народних методів є лікування підшлункової залози прополісом.