— вкрай неприємне і досить часте захворювання. Найчастіше з ним стикаються поперековий або шийний відділи, але часом локалізацією розриву диска стає і грудний відділ.
Причини
Основною причиною появи будь міжхребцевої грижі прийнято вважати , характеризується дегенеративними змінами в хребті, які впливають на міжхребцеві диски, роблячи їх куди менш еластичними. Диски з працею пручаються здавлення хребцями, тому рано чи пізно утворюється протрузія. Цим словом називають стан, що передує утворенню грижі, коли диск истончен, але ще не розірвався повністю. У запущених випадках протрузія стає все об'ємнішим, поки фіброзне кільце не тріскається і не утворює міжхребцеву грижу.
«Заробити» це захворювання досить складно. Частіше хворіють ті, хто постійно перевантажують свій організм фізичною роботою і зайвою активністю. Справа в тому, що грудний відділ хребта є найбільш стійким і нерухомим. Навантаження, яка лягає на нього в ході повсякденної роботи, куди менше, ніж та, якій піддається поперековий відділ. Спровокувати грижу грудного відділу можна:
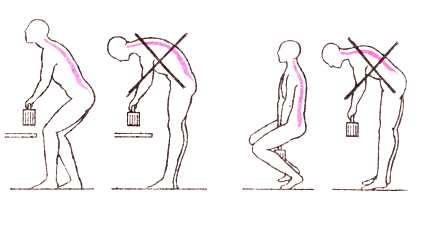
- піднімаючи тяжкості в нахилі;
- травмуючи цю зону, наприклад, приземлившись при падінні на навпочіпки або вдарившись спиною;
- довгий час піддаючи свій хребет надмірним навантаженням.
симптоми
Виявити симптоми грижі не так-то просто . Найчастіше вона по кілька місяців ніяк себе не проявляє, надаючи людині можливість жити своїм життям. Особливо це стосується , при якій випинання диска відбувається не назовні, а у зворотний бік від нервових корінців. Вона, як наслідок, не тисне на нерви і не викликає болю. Однак, менш небезпечною через відсутність яскравих симптомів вона не стає. Грижа Шморля впливає на амортизаційні властивості хребта, сильно притуплюючи їх і роблячи його більш уразливим.
В іншому, симптоматика міжхребцевої грижі передбачувана. У запущених випадках затискаються нервові відростки, що проходять безпосередньо через хребці, і з'являються:

- болю в грудній клітці;
- слабкість, м'язів грудей і плечового пояса;
- порушення в роботі кишечника або сечового міхура;
- збільшення рефлекторної активності м'язів;
Ряд пацієнтів скаржиться на болі в шлунку і серце, а також на утруднене дихання, що маскує грижу під інші захворювання і ускладнює постановку правильного діагнозу.
Діагностика
Приводом для початку обстеження є скарги пацієнта. Погане самопочуття — вже достатній аргумент для проведення повноцінного огляду. При підозрі на проблему з хребтом, лікар може провести , яка є найкращим джерелом інформації про стан хребетного стовпа. Оскільки апарати МРТ на сьогоднішній день є практично в кожній лікарні, проблем з діагностикою, як правило, не виникає.
Приступати безпосередньо до лікування можна тільки після обстеження і виключно під наглядом досвідченого фахівця.
Лікування
Лікування грижі грудного відділу хребта може протікати в двох формах: консервативної і оперативної. Багато медики вдаються до хірургічного втручання в останню чергу, коли добитися успіху іншими методами не вдалося і пацієнту стало значно гірше. Викликано це низкою труднощів, з якими можна зіткнутися на операційному столі. Часом до грижі дійсно важко отримати доступ, особливо, якщо вона "дивиться" вперед.
У свою чергу, методів консервативного лікування більш ніж достатньо, і практикуються вони десятиліттями. Перше що призначається хворому — повний спокій. Рекомендується взяти відпустку або тривалий лікарняний, відклавши будь-яку фізичну роботу на кращі часи. Для купірування болю виписуються нестероїдні протизапальні засоби, які ефективно знімають больовий синдром. Як тільки поліпшується загальний стан хворого, з'являється можливість приступити безпосередньо до лікування. Найбільш поширеними методами є:

- мануальна терапія (дозволяє встановити на місце травмовані хребці);
- масаж;
- голковколювання;
- фізіотерапія (відомий багатьом електрофорез лікує цілий спектр проблем з хребтом, покращуючи структуру тканин);
- лікувальна гімнастика, за допомогою якої можна збільшити відстань між хребцями.
Кожен з цих способів вартий уваги і має на меті звільнення нервових корінців від здавлювання, збільшення висоти міжхребцевих дисків і поліпшення стану хребта.
ЛФК
лікувальна фізкультура завжди вважалася одним з найбільш потужних засобів в лікуванні міжхребцевої грижі. Вона зміцнює хребет, знижуючи навантаження на осьовий стовп і зміцнюючи м'язовий корсет, але відбувається це тільки за умови постійних занять. Поліпшити своє положення можна буквально декількома вправами, якщо дотримуватися регулярність і найпростіші правила обережності.

- Сядьте на стілець, закинувши руки за голову і зчепивши їх в замок , прогните спину, щільно притуляючи хребет до спинки стільця. Зробіть з цього положення декілька нахилів вперед.
- Сядьте на підлогу, підібгайте ноги і встановіть стопи на підлозі. Обхопіть руками коліна і робіть повільні прогини хребта.
- Ляжте на підлогу, зігнувши ноги, а руками упріться в підлогу, тримаючи їх при цьому на рівні плечей. Спробуйте підняти своє тіло на максимальну висоту, утворюючи тим самим своєрідний місток. Затримайтеся в отриманої позі на кілька секунд і дуже акуратно ляжте назад на підлогу.
Виконувати ці вправи можна тільки після усунення больового синдрому, найкраще — після консультації інструктора з лікувальної гімнастики. Вони в найкоротші терміни підвищать кровообігу в ураженій ділянці грудного відділу і зроблять хребет більш пластичним.
На відео гімнастика для грудного відділу хребта:
Вилікувати міжхребцеву грижу грудного відділу більш ніж реально. Вона піддається сучасним методам лікування за умови своєчасного звернення до лікаря і повної відмови від "кустарних" методів. Піклуйтеся про своє хребті!










.jpg)