Плоскоклітинний рак шкіри (спіналіома, канкроід, спіноцеллюлярний рак, carcinoma planocellulare) виникає у всіх випадках на тлі передракових станів шкіри (облігатних або факультативних передраку). Плоскоклітинний рак, на відміну від базально-клітинного, частіше зустрічається у вигляді одиночного вузла у осіб старше 60 років і не має улюбленої локалізації — можуть дивуватися будь-які ділянки шкіри, де був акантопреканцероз.
На ранніх стадіях проявляється у вигляді пухлинного вузлика або тривало незагоєною виразки, покритої корочками. Зазвичай пухлина має колір нормальної шкіри, рідко приймає коричневий або темно-червоний відтінок. Плоскоклітинний рак характеризується бурхливим темпом зростання і має різні клінічні різновиди.
• Екзофітний (пухлинний) тип — початкова стадія являє собою вузол, який виступає над поверхнею шкіри. Шкірний малюнок над пухлиною тьмяніє, потім зникає, явищ запалення немає. Пухлина нагадує по виду розростання «цвітної капусти», часто має широку основу. У центрі пухлини з часом утворюється кратероподібне вдавлення, яке покривається виразками, і настає перехід в виразково-інфільтративний тип.
• Язвенно-інфільтративний тип — виразка з різко піднятими, валікообразнимі, щільними краями. У центрі виділяється рясний серозно-кров'янистий секрет, засихає у вигляді кірочок. Від виразки виходить гнильний запах, вона має тенденцію до швидкого збільшення в діаметрі, інфільтруючи і руйнуючи навколишні тканини.
• Виразковий тип — зміни спочатку проявляються у вигляді виразки. Зустрічаються два різновиди:
1) поверхнево-виразковий підтип — виразка неправильної форми з різкими, подритимі краями, покрита товстою, легко знімається кіркою. Виразка поширюється не вглиб, а по периферії, нагадуючи хронічну екзему. Часто локалізується на шкірі обличчя,
2) глибокий виразковий підтип — виразка з гострими, крутими краями, повільно поширюючись до периферії, инфильтрирует і руйнує підлеглі тканини. Виразка покрита гомогенним жовтим нальотом.
При гістологічному дослідженні в пухлини виявляють великі вогнища і тяжі епідермальних клітин, що проникають в дерму, де утворюють мережу з широкими петлями. Вогнища складаються з диференційованих і недиференційованих шипуватих і рогових клітин. Чим більше атипових шипуватий клітин, тим злоякісних пухлинний процес.
Клінічна класифікація за стадіями та (за системою TNM)
Т — первинна пухлина
Tis — carcinoma in situ
TI — розміри пухлини до 2, 0 см
Т2 — розміри пухлини більше 2,0 см — до 5,0 см
ТЗ — розміри пухлини більше 5,0 см
Т4 — пухлина будь-яких розмірів, проростає інші анатомічні структури / V — регіонарні лімфатичні вузли N0 — регіонарних метастазів немає
Nx — недостатньо даних для оцінки регіонарних лімфатичних вузлів
NI — наявність метастазів у регіонарні лімфатичні вузли М — віддаленіметастази
МХ — недостатньо даних для оцінки віддалених метастазів МО — віддалених метастазів немає М1 — наявність віддалених метастазів
0 стадія Tis N0 МО
1 Т1 N0 МО
II Т2-3 N0 МО
III Т4 N0 МО
IV ТО N1 МО
ТО N0-1 Ml
Т1-4 N1 МО
T1-N0-1 Ml
Плоскоклітинний рак рецидивує в 13-25% випадків , що залежить від клінічного типу і морфологічної будови пухлини, а також від її локалізації .
Метастази плоскоклітинного раку
Метастази плоскоклітинного раку реалізуються в 2,5-7,5% як в лімфатичних вузлах, так і в легких і кістках.
Лікування плоскоклітинного раку
У лікуванні плоскоклітинного раку використовуються різні методи залежно від розміру пухлини і її локалізації.
Променева терапія — близькофокусна рентгенотерапія (фракційне опромінення), в самостійному плані можна призначати при поверхневих новоутвореннях розмірами до 5,0 см (I-II стадії). Разові осередкові дози (РІД) по 3-5 Гр при підведенні сумарною осередкової дози (СОД) 50-60 Гр. Успішно можна використовувати аплікаційний метод або внутрішньотканинну гамма-терапію. При більших новоутвореннях — більше 5,0 см (III стадія) або при пухлинах з інфільтрацією підлеглих тканин призначають комбіновану променеву терапію або комбіноване лікування. Передопераційна СОД зазвичай становить 40-50 Гр (з поглиненою дозою в пухлини).
Хірургічне лікування останнім часом поступається іншим деструктивних методів (кріо- і лазарная деструкція), але залишається методом вибору. Чисто хірургічне лікування доцільно при невеликих ураженнях — до 5,0 см на шкірі тулуба або кінцівок, при цьому відступати від краю пухлини слід не менше ніж на 1,5 см.
кріо- і лазерна терапія проводиться при малих розмірах вогнища, що локалізується на шкірі голови і шиї.
Хіміотерапія призначається при великих пухлинних процесах в складі комбінованого, комплексного лікування або з приводу віддалених метастазів. У схеми лікування повинні бути включені блеомицин і похідні платини. При поверхневих пухлинах невеликих розмірів у літніх хворих з интеркуррентной патологією можна призначати цитостатики місцево у вигляді мазей.
Новини по темі:
 У всьому світі вчені продовжують вивчати причини та наслідки раку. Від перших і других багато в чому залежить ефективність застосованого лікування і вибір напрямку такого. Недавні дослідження мало не перевернули все раніше були поняття в даній сфері. Виявилося, що в освіті раку не завжди винен нездоровий спосіб життя
У всьому світі вчені продовжують вивчати причини та наслідки раку. Від перших і других багато в чому залежить ефективність застосованого лікування і вибір напрямку такого. Недавні дослідження мало не перевернули все раніше були поняття в даній сфері. Виявилося, що в освіті раку не завжди винен нездоровий спосіб життя 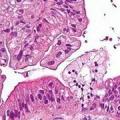 Якщо раніше вчені пов'язували рак виключно з генетичними порушеннями, якого б виду онкологія і не була на увазі, то сьогодні з великого списку захворювань з генетичною основою вийшов рак яєчників. Дослідники отримали дані про те, що даний вид раку розвивається також і в увазі надмірної кількості клітинного білка
Якщо раніше вчені пов'язували рак виключно з генетичними порушеннями, якого б виду онкологія і не була на увазі, то сьогодні з великого списку захворювань з генетичною основою вийшов рак яєчників. Дослідники отримали дані про те, що даний вид раку розвивається також і в увазі надмірної кількості клітинного білка

