Яички (тестікули) є важливою частиною репродуктивної чоловічий системи. Їх функція — вироблення сперматозоїдів і статевих гормонів. Однак існує ряд патологій, які можуть призводити до андрогенної недостатності (до 7% випадків). Одна з таких аномалій — гіпоплазія яєчок . Що це за стан, як виявляється і коректується, розглянуто далі.
Особливості захворювання
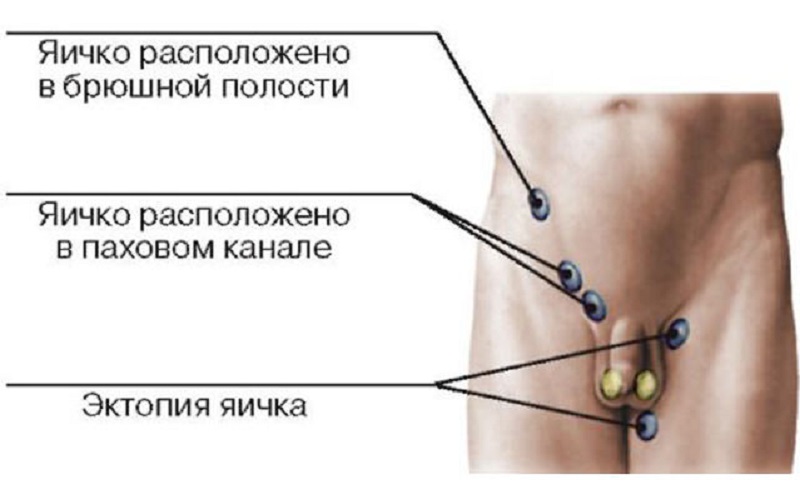
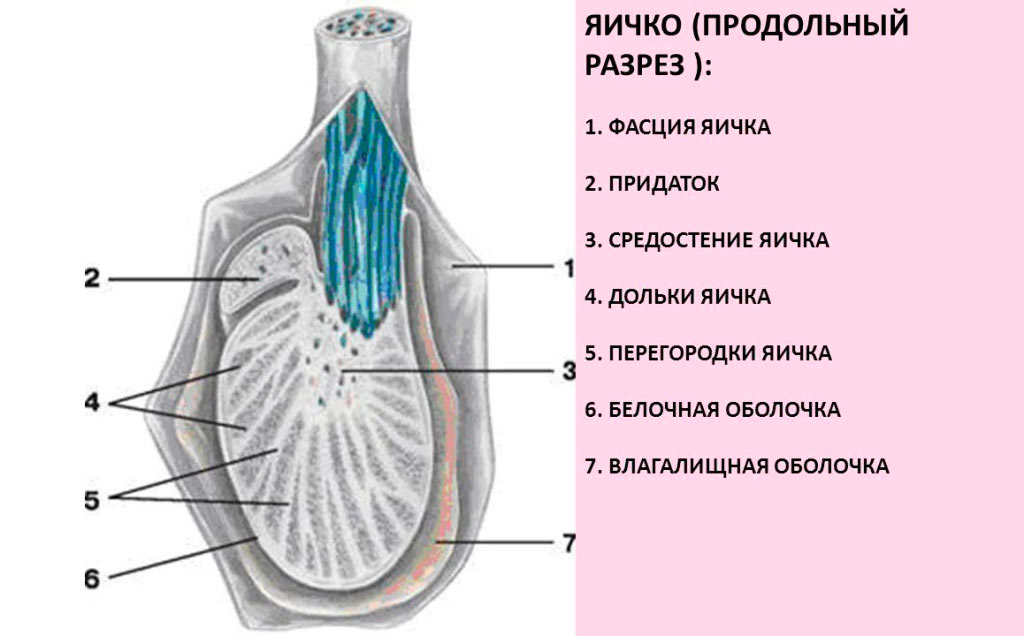
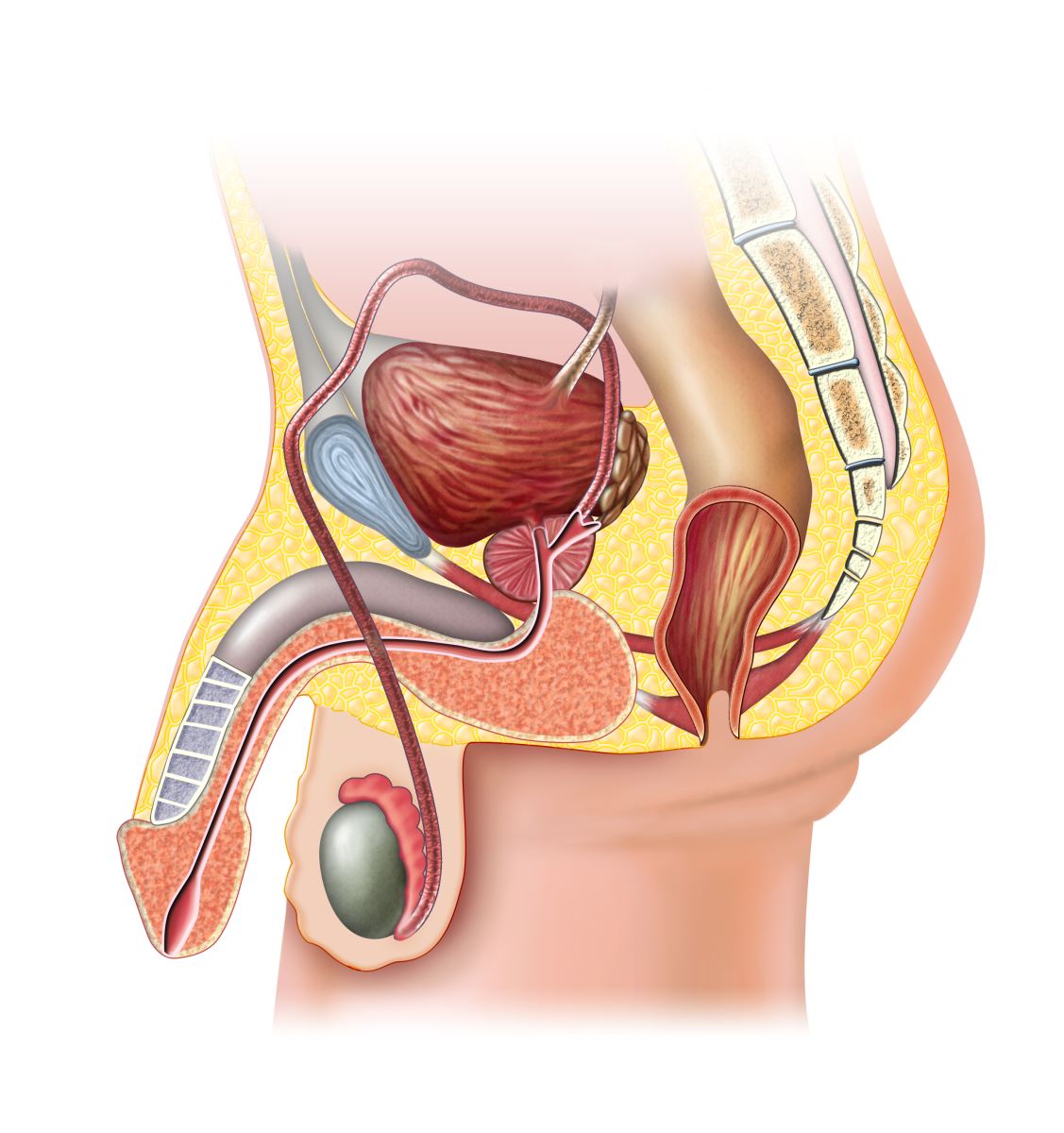
У період ембріонального розвитку яєчка у хлопчиків розвиваються в черевній порожнині, а потім опускаються в мошонку. Зазвичай це трапляється до моменту пологів, в деяких випадках — протягом 1-2 діб після народження. Нормальні розміри залоз — 4-6 см x 2-3 см.
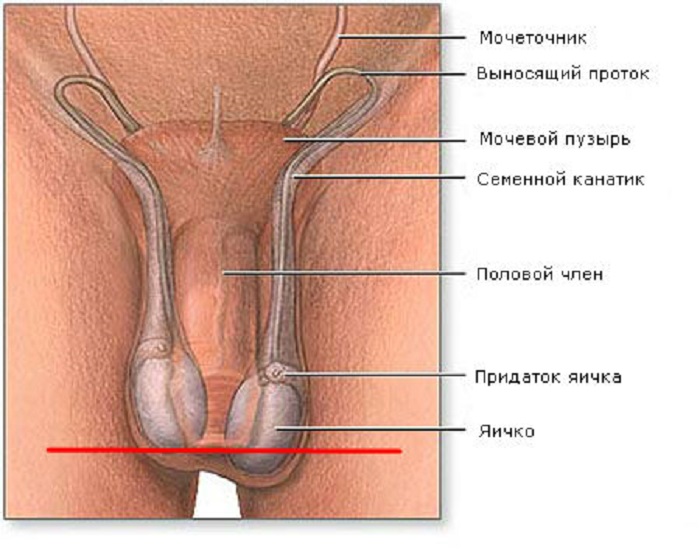
гіпоплазія яєчок (код за МКХ-10 — Q55.1) називають їх вроджену недорозвиненість, на тлі чого чоловіча репродуктивна система не в змозі справлятися зі своїми функціями. Іншими словами, дитина народжується з статевими залозами, що мають аномальну структуру розвитку. Це може протікати у вигляді одно- або двостороннього процесу.
Одностороння гіпоплазія
Виявляється у вигляді недорозвиненості правої або лівої тестікули. Друга заліза має нормальні розміри, анатомічні та фізіологічні особливості. Іноді вона може бути трохи збільшена, що пояснюється намаганням компенсувати роботу «хворого» яєчка. Патологія такого типу характеризується незначним гормональним дисбалансом, функції репродуктивної системи або залишаються в нормі, або трохи порушені.
Гіпоплазія обох яєчок
Захворювання має яскраво виражені прояви і в репродуктивній , і в ендокринної сфері. Також існує значний косметичний дефект. Двостороння недорозвиненість може бути одним із проявів синдрому Клайнфельтера — спадкової патології хромосомного набору, яка характеризується наявністю зайвої Х-хромосоми.

Причини аномалії
Так як гіпоплазія з'являється ще в період ембріонального розвитку, рівень тяжкості стану безпосередньо пов'язаний з періодом дії пошкодження. Чим раніше відбувається вплив негативних чинників, тим важче ступінь недорозвиненості.
Основна причина — генетичні та хромосомні аномалії. Існує і ряд факторів-провокаторів гіпоплазії тестикул:
- прийом гормональних препаратів жінкою в період виношування дитини (естрогени, прогестини);
- гормонально активні пухлини у матері;
- застосування медикаментів під час вагітності (цитостатики, ретиноїди, Хинин, Аміноптерин, Діетилстильбестрол);
- порушення центральної нервової системи дитини в важких пологах;
- порушення трофіки або аутоімунні ураження тестикулярной тканини залоз .
Недорозвиненість статевих гонад у дитини часто поєднується з гіпоплазією інших органів ендокринної системи, наприклад, щитовидною залозою.
Клінічна картина
Найчастіше гіпоплазія яєчок виявляється або відразу після народження, коли візуально визначається наявність проблеми, або вже в зрілому віці, коли чоловік звертається до фахівців з приводу неможливості зачати дитину.

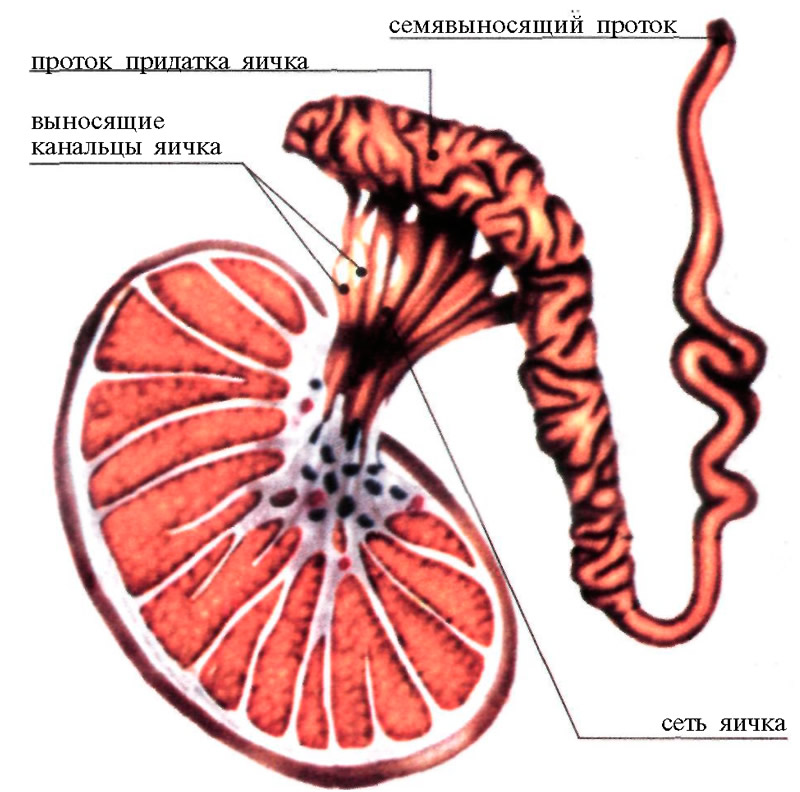
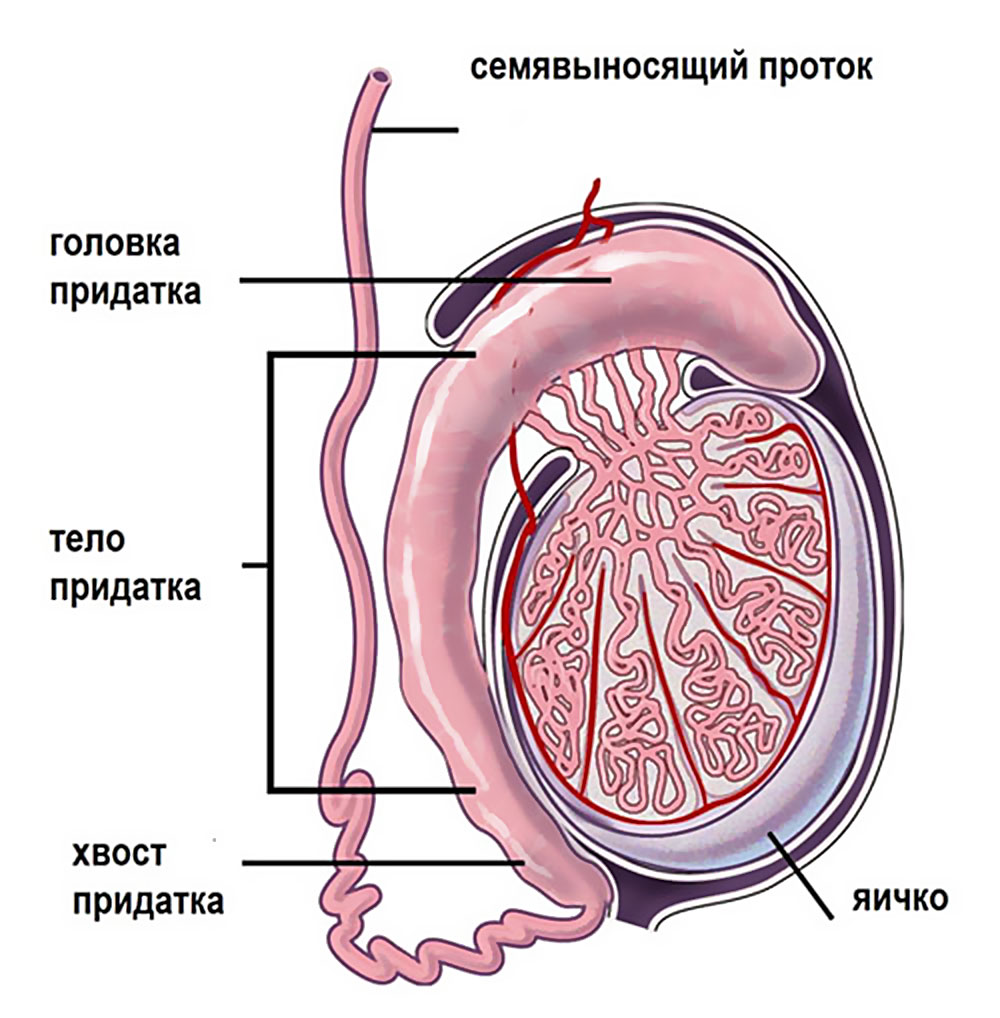
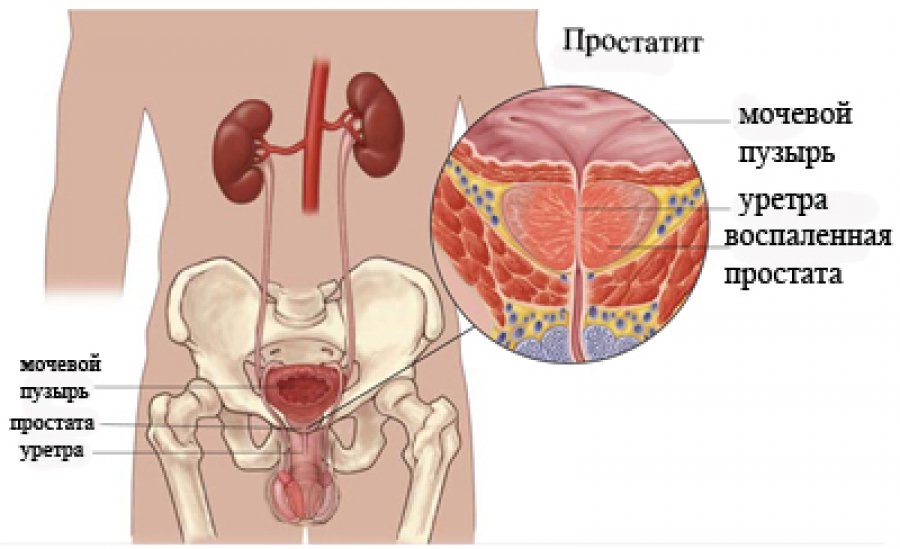
Огляд визначає зменшення розмірів яєчок, через що і мошонка здається менше. Розмір «хворий» тестікули знаходиться в межах 0,5-2,5 см. Паралельно може спостерігатися недорозвиненість передміхурової залози і придатків яєчок.
Основними симптомами захворювання стають порушення в статевій сфері. Одностороння гіпоплазія супроводжується включенням компенсаторних механізмів, що дозволяє підтримувати рівень тестостерону в організмі, а при двосторонній — рівень статевих гормонів різко знижений.
Поразка обох яєчок проявляється:
- синдромом гострої андрогенної недостатності (затримкою статевого розвитку, відсутністю вторинних статевих ознак);
- євнухоїдизм;
- різким зниженням сексуального потягу;
- імпотенцією;
- порушенням процесів сперматогенезу.
Період статевого дозрівання хлопця з тестикулярной недорозвиненістю характеризується відсутністю оволосіння за чоловічим типом, огрубіння тембру голосу, нічних полюцій.
При огляді визначається інфантильність статевих органів: розмір статевого члена не досягає 5 см, об'єм статевих залоз — до 4 мл, мошонка не має складчастої структури і провисання. Тіло стає жінкоподібним, іноді спостерігається збільшення розмірів грудних залоз.
Супутні захворювання
Недорозвиненість тестикул у чоловіків може супроводжувати такі патології:
- алкогольна ембріофетопатіі — аномалії розвитку дитини, що виникли внаслідок впливу етанолу на плід в період ембріонального розвитку;
- гипогонадизм — вроджена чи набута патологія синтезу статевих гормонів;
- кортикостерома — пухлинний процес наднирників, для якого характерна надмірна вироблення кортизолу;
- синдром Клайнфельтера — вроджена аномалія, при якій хромосомний набір хворого має одну абокілька зайвих Х-хромосом;
- синдром Барді-Бідля — генна мутація, що характеризується патологією в структурі або функціональності клітинних джгутиків, що відповідають за переміщення рідин по організму;
- синдром Альстрема-Ольсена — спадкова аномалія, основним проявом якої стає пошкодження зорового аналізатора;
- епіспадія — вроджена патологія сечівника, що характеризується розщепленням уретри.

Наслідки аномалії
Гіпоплазія є серйозною хворобою, яка може призводити до тяжких незворотних наслідків . Чоловіче безпліддя займає перше місце серед всіх можливих наслідків. У тестикулах відбувається процес сперматогенезу, а значить, будь-які порушення анатомо-фізіологічних особливостей ведуть до зниження кількісних і якісних показників сперми.
Чоловіче безпліддя, як правило, діагностують при двосторонньому патологічному процесі. Гіпоплазія лівого яєчника, або, наприклад, правого, не призводить до повної неможливості зачати дитину, оскільки одна здорова статева залоза виробляє достатню кількість активних сперматозоїдів.
Результатом дефіциту статевих гормонів може стати атрофія яєчок. У хлопця чи чоловіка з подібною проблемою виникають не тільки косметичні дефекти, але і психологічні бар'єри, і маса комплексів.
Також недорозвиненість гонад може ставати провокуючим фактором для появи доброякісних і злоякісних новоутворень.
Діагностика
Пацієнти звертаються за консультацією до андролога або ендокринолога. Після збору анамнезу лікар оцінює:
- обсяг мошонки і її розміри;
- розміри статевого члена;
- приблизний обсяг статевих залоз;
- симетричність і розміри тестикул;
- наявність складчастості і відвисання мошонки;
- тип оволосіння;
- стан грудних залоз;
- інші вторинні статеві ознаки.

УЗД органів мошонки
Зазвичай цієї діагностичної процедури досить, щоб визначитися з діагнозом. Спеціальна підготовка перед маніпуляцією не потрібна. Єдина вимога — гігієнічна обробка статевих органів.
Пацієнт вкладається на кушетку. На область мошонки наноситься спеціальний гель, що забезпечує хороший контакт з шкірою і ковзання датчика УЗД-апарату. Картинка обследуемой зони візуалізується на екрані монітора, а лікар, який проводить обстеження, оцінює і фіксує необхідні показники і параметри.
Лапароскопія
Діагностична процедура проводиться в разі поєднання недорозвиненості статевих залоз і крипторхізму (неопущення гонад в мошонку). У черевній порожнині роблять кілька точкових проколів, через які вводяться необхідні інструменти, оптика і відеокамера. Оцінюють стан статевих залоз, при необхідності беруть біопсію для проведення гістологічного дослідження.
Інші аналізи
При наявності генетичних захворювань використовують метод визначення хромосомного набору. А у дорослих пацієнтів досліджують спермограмму і кількість статевих гормонів в крові.
Спермограмма — метод обстеження еякуляту, що дозволяє уточнити якісні і кількісні показники сперми і судити про фертильність пацієнта.
Визначення активного тестостерону в крові — лабораторний метод діагностики, при якому в сироватці крові оцінюють рівень вільного і пов'язаного з білками статевого гормону. Мінімальний показник норми — 3,8 нмоль / л.
Особливості терапії
Лікування залежить від того, яка форма захворювання виявлено у пацієнта. Недостатність однієї гонади не вимагає терапії, проте, потребує постійних профілактичних оглядах і контролі стану загального та чоловічого здоров'я.
Обов'язкові умови:
- відвідування раз на рік або по першій потребі уролога, ендокринолога;
- відмова від шкідливих звичок;
- корекція харчового раціону;
- зміцнення стану імунної системи;
- своєчасне лікування запальних процесів сечостатевої системи.
Терапія двосторонньої гіпоплазії
Лікування такої форми патології має кілька варіантів, які можуть використовуватися в якості окремого методу або як ланка комплексної терапії.
Медикаменти
Один з найбільш ефективних варіантів — гормонозаместительная терапія. Препарати на основі тестостерону можуть усунути практично всі клінічні ознаки хвороби, крім безпліддя.
Найчастіше таке лікування призначається довічно. Схема, препарати та дозування підбирається індивідуально в залежності від стану організму і лабораторних показників рівня активного тестостерону в крові.
Лікування безпліддя
Розвиток тератозооспермії (наявність малої кількості здорових, рухливих сперматозоїдів в еякуляті) є одним з ускладнень недорозвиненості гонад. У такому випадку можливе використання лХГ в якості стимулятора. Засіб дозволяє збільшити кількість анатомічно здорових сперматозоїдів.
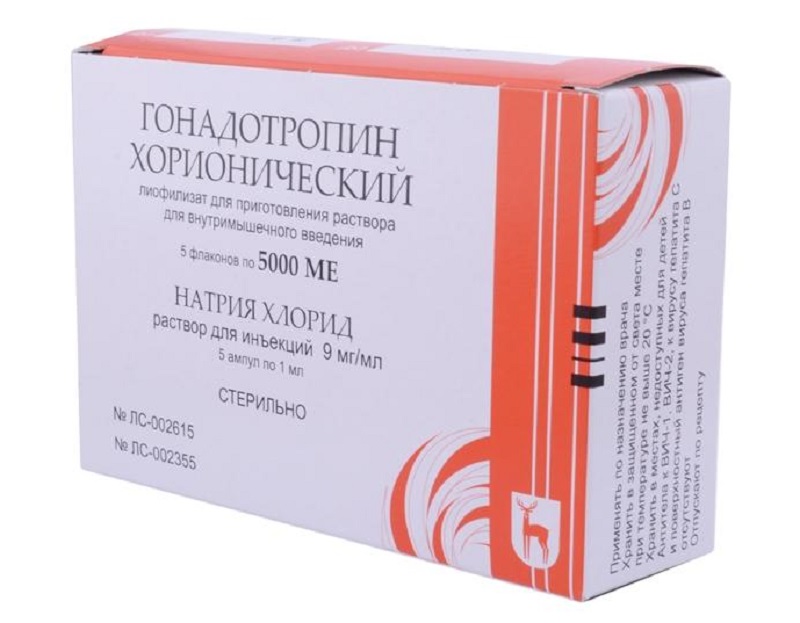
Певна кількість еякуляту піддають кріозаморозке. Це необхідно для того випадку, якщо природне запліднення так і не зможе наступити.
Хірургічне втручання
Операція проводиться тільки в якості превентивного заходу злоякісних новоутворень або для усунення косметичного дефекту. Використовують наступні методики:
- протезування;
- трансплантація донорського органу;
- пластика з метою корекції зовнішнього вигляду мошонки.
Паралельно обов'язковим є консультація, а при необхідності і лікування, у психотерапевта.
Протезування яєчка
Ця операція полягає в вшивання ендопротеза замість одного або обох «хворих» залоз. Сучасний імплант складається з силікону, покритого декількома щільними силіконовими оболонками. Протез має характерну форму, а розміри підбираються індивідуально в кожному клінічному випадку. Фото подібних імплантів ви можете побачити на фото нижче.

Підготовка
За 14 днів до операції необхідно:
- відмовитися від тютюнопаління та вживання алкогольних напоїв;
- відмовитися від препаратів, що впливають на згортання крові, зокрема антиагрегантов.
За 3-4 дні до втручання призначають прийом медикаментів, що поліпшують згортання крові. За добу до ендопротезування:
- ввечері легка вечеря;
- прийом заспокійливих препаратів;
- вранці не вживати їжу, не пити воду;
- прийняти душ, виголити пахову область і лобок.
Хід операції
Втручання проходить під ендотрахеальним або місцевим наркозом. На мошонці в проекції необхідного кишені робиться розріз, шари тканин розлучаються. Сюди поміщають протез, тканини вшиваються. Зверху накладають асептичну пов'язку. Щоб зафіксувати мошонку в необхідному положенні, використовують спеціальну пов'язку — суспензорій. Втручання займає не більше години часу.
Реабілітаційний період
Перша доба пацієнт повинен дотримуватися постільного режиму. При необхідності призначають анальгетики, нестероїдні протизапальні, заспокійливі засоби. Протягом 1-2 місяців після операції слід дотримуватися наступних рекомендацій:
- перші 7 днів проводять перев'язки;
- гігієнічний душ після закінчення 5 днів;
- відмова від фізичних навантажень і статевих контактів;
- заборона на відвідування солярію, лазні, сауни.
Контрольний огляд у хірурга проводять через 3 місяці.

Профілактика гіпоплазії яєчок
Превентивні заходи полягають в дотриманні певних правил:
- уникати дії негативних факторів на плід в період ембріогенезу;
- після народження дитини відмовитися від використання тісної білизни і підгузників;
- дотримуватися правил особистої гігієни малюка;
- підтримувати високий рівень імунної системи;
- своєчасно лікувати запальні процеси сечостатевої системи.
Регулярні профілактичні огляди дозволять своєчасно діагностувати патологію і вибрати метод терапії.









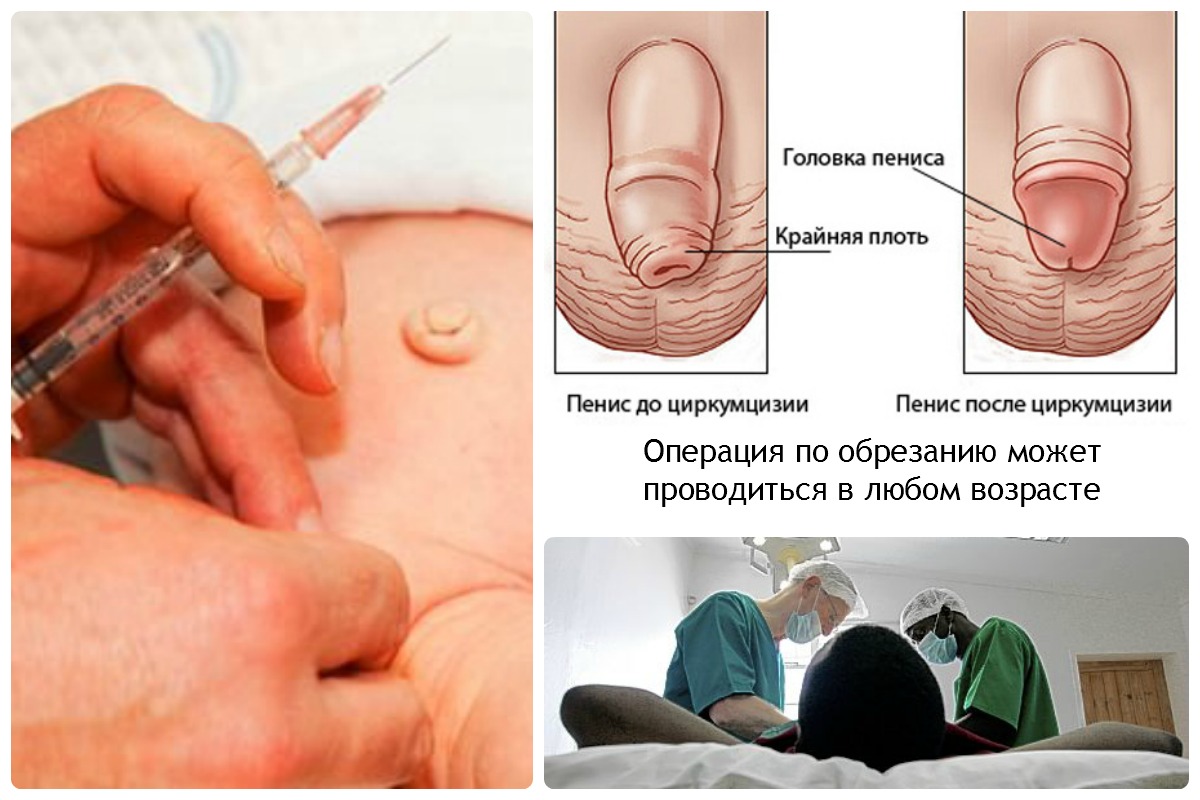
 У деяких випадках присутній лише кілька ознак, але і це повинно стати приводом для звернення до лікаря. Онкологи стверджують, що рак статевого члена на 1 і 2 ступеня в більшості випадках можна вилікувати консервативним шляхом. Обійтися без операції на останніх стадіях неможливо, а перенести її чоловікові дуже важко, як фізично, так і морально.
У деяких випадках присутній лише кілька ознак, але і це повинно стати приводом для звернення до лікаря. Онкологи стверджують, що рак статевого члена на 1 і 2 ступеня в більшості випадках можна вилікувати консервативним шляхом. Обійтися без операції на останніх стадіях неможливо, а перенести її чоловікові дуже важко, як фізично, так і морально.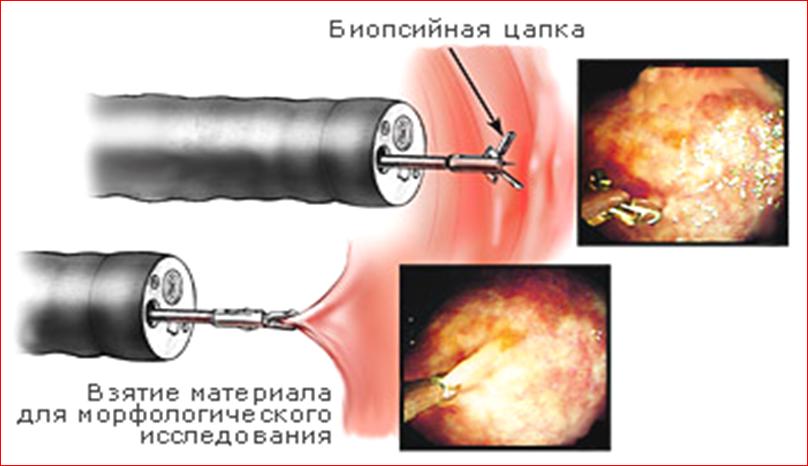






 У процесі процедури відбувається активація введених речовин, виділення кисню і вільних радикалів, які згубно діють на патологічно змінені клітини.
У процесі процедури відбувається активація введених речовин, виділення кисню і вільних радикалів, які згубно діють на патологічно змінені клітини.