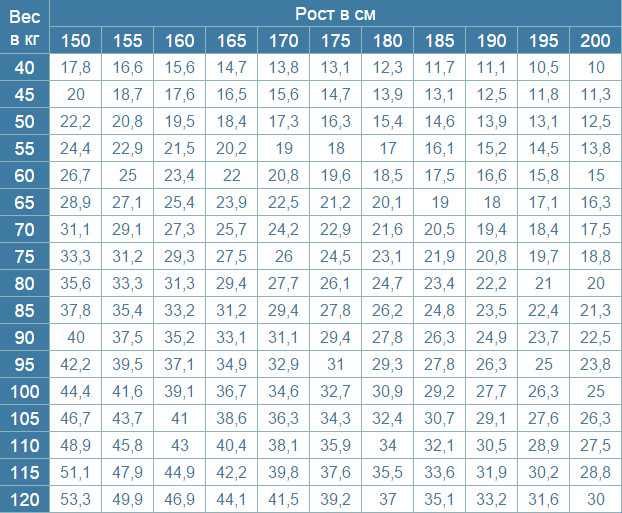
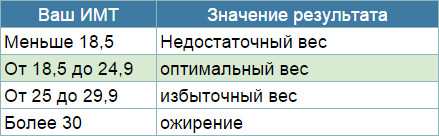
До фахівцям вузького профілю відноситься і ендокринолог. Доктор з таким сертифікатом може працювати в державній або платній поліклініці, в стаціонарі. Що лікує лікар ендокринолог? Такий фахівець займається проблемами залоз внутрішньої секреції. Лікар діагностує і коригує гормональні порушення у жінок і чоловіків. Дитячий ендокринолог виявляє патологію залоз внутрішньої секреції у неповнолітніх.
В організмі людини є безліч ендокринних клітин. Вони відрізняються здатністю виробляти особливі сигнальні речовини — гормони. Ці складні хімічні сполуки виділяються в кров. По судинах гормони переміщаються по всьому організму. Сигнальні сполуки впливають на функціональну активність тканин. За допомогою гормонів все клітини об'єднуються в єдину структуру, системи органів працюють злагоджено і збалансовано.
До залоз внутрішньої секреції відносять:
гіпофіз і гіпоталамус (центральна ланка),
епіфіз,
тимус,
підшлункову залозу,
щитовидну залозу,
паращитовидні залози,
наднирники,
гонади (яєчники у жінок і яєчка у чоловіків).
В останні роки вчені переглядають традиційні погляди на ендокринну систему. З'являється все більше знань про сигнальних з'єднаннях, які виділяються в кров дифузно розташованими клітинами АПУД-системи (поза конкретних залоз). Також і жирову тканину тепер все частіше відносять до ендокринних органів через її вираженої гормональної активності.
Деякі захворювання залоз внутрішньої секреції
До ендокринологів звертаються з різними порушеннями гормонального статусу і хворобами обміну речовин.
Самим соціально значущим з профільних захворювання вважається цукровий діабет. Мільйони людей у всьому світі вперше стикаються з цією патологією щороку. Хвороба виявляють терапевти, гінекологи, хірурги тощо Діабет — хронічний стан, яке проявляється порушенням вуглеводного метаболізму. Причиною постійно підвищений вміст цукру в крові (гіперглікемії) може бути пошкодження бета-клітин підшлункової залози або низька чутливість рецепторів тканин до інсуліну. Ускладнення цукрового діабету — це і гострі стани (коми), і хронічні процеси (нефропатія, ретинопатія, атеросклероз). Без належного контролю захворювання призводить до сліпоти, судинних катастроф (інфарктів, інсультів), ниркової недостатності, гангрени і т.д.
Ендокринологи і хворобами щитовидної залози. У Росії патологія цього органу зустрічається виключно часто. Деякі групи населення особливо уразливі перед дифузним і вузловим зобом, хронічним аутоімунний тиреоїдит і т.д. Ендокринологи обстежують пацієнтів на предмет порушення функції або структури щитовидної залози. Лікарі оцінюють УЗД, аналізи крові на тиреотропин (ТТГ), тироксин (Т4), трийодтиронін (Т3), антитіла до тканини.
Хвороби надниркових залоз мають набагато менший ступінь поширеності. Гормонально активні аденоми зустрічаються з невеликою частотою. Але такі пухлини виключно небезпечні для життя і здоров'я хворого.
На консультацію до ендокринолога направляють пацієнтів з підозрілими симптомами: стійкою артеріальною гіпертонією або гіпотонією, змінами фігури, розтяжками на шкірі, потемніння поверхні тіла, безпліддям (за висновком гінеколога). З хвороб надниркових залоз частіше діагностують: синдром Іценко-Кушинга первинний гіперальдостеронізм
Роботу всієї ендокринної системи регулює центральний гіпоталамо-гіпофізарний відділ. Порушення секреції тропних гормонів відображаються на всьому організмі.
Надлишок пролактину провокує у жінок і чоловіків безпліддя, виділення молозива з грудних залоз, ожиріння і гіпертонію. Гінекології самостійно лікують функціональні проблеми. При аденомі обов'язково потрібна консультація ендокринолога.
Надмірна секреція соматотропіну є причиною акромегалії у дорослих і гігантизму у дітей. Якщо гормону навпаки мало, то такий стан вважають нормою після 25 років. У дитячому віці недолік соматотропин призводить до вираженої низькорослості — гіпофізарний нанізм.
Ще один гормон гіпофіза — адренокотікотропін. Він регулює роботу надниркових залоз. Ендокринологи діагностують вторинний гіпокортицизм при нестачі АКТГ, хвороба Іценко-Кушинга
Тиреотропін впливає на активність клітин щитовидної залози. У рідкісних випадках розвивається пухлина тіреотропінома, яка викликає вторинний тиреотоксикоз. Якщо ТТГ надто мало, то діагностують вторинний гіпотиреоз.
Ендокринологи і ендокринологи-гінекологи діагностують гормональні порушення з боку статевої системи. Лікарі оцінюють гонадотропіни гіпофіза (лютеінезірующій і фолікулостимулюючий) і рівень андрогенів і естрогенів.
Ендокринологи беруть участь в лікуванні деяких форм безпліддя нарівні з гінекологами і андролог.
Якщо це необхідно, то проводиться корекція рівня гормонів. Для підвищення ймовірності зачаття ендокринологи-гінекологи призначають жінкам естрогени і гестагени, іноді — гонадотропіни. Чоловікам бувають потрібні препарати тестостерону для відновлення потенції, гонадотропінів — для підвищення якості сперми.
Коли треба звернутися до ендокринолога
На консультацію до лікаря вузької спеціальності бажано прийти після мінімального обстеження у терапевта або гінеколога. Підставою для звернення до ендокринолога можуть бути погані результати аналізів або погіршення самопочуття.
Обов'язково потрібна консультація фахівця при:
сильній спразі,
прискореному сечовипусканні,
сухості в роті,
свербінні шкірі,
різкій зміні ваги,
прискореному або рідкому пульсі,
тривалої температурі тіла понад 37 градусів (або менше 36,5),
зміні форми шиї в проекції щитовидної залози,
порушення сну,
занадто низькому або високому зростанні у дітей,
затримки розумового розвитку у дітей,
безплідді,
зниженні статевого потягу і т.д.
Жінкам потрібно звернутися до ендокринолога під час планування вагітності. Направлення до фахівця можна взяти у гінеколога в жіночій консультації. Лікар призначить профілактичні дози препаратів йоду, порекомендує обстеження і дієту (при необхідності).
Батькам варто відвести дитину на прийом до дитячого ендокринолога, якщо у нього спостерігається затримка розумового або фізичного розвитку. Також варто звернути увагу і на масу тіла. Ожиріння у дітей — одна з найчастіших сучасних проблем. Порушення обміну речовин в шкільному віці провокують серйозні проблеми в дорослому віці (діабет, безпліддя).
Гормональні проблеми у дітей можуть викликати патологічні форми пубертату. Занадто раннє статеве розвиток зазвичай спостерігається у дівчаток, занадто пізніше — у хлопчиків. Причиною передчасного і пізнього пубертату у дітей є дисфункція гіпоталамо-гіпофізарної області, гормональна пухлина та інше.
Іноді терміни статевого дозрівання нормальні, але зміни відбуваються по невластивим параметрам. У дітей можуть з'являтися вторинні статеві протилежної статі. У дівчаток це відбувається через надлишок андрогенів в пубертате, у хлопчиків — через надлишок андрогенів. Завдання дитячого ендокринолога в такій ситуації — виключити пухлину і привести гормональний статус в норму.
обмін речовин, ріст і статевий розвиток, нормальне функціонування органів, психоемоційний стан.
При гормональних розладах (як правило, це непомірне посилення або ослаблення роботи залоз внутрішньої секреції) починається розлад багатьох життєвих функцій людини. Збій в роботі навіть одного компонента системи може призвести до порушення єдиного ланцюга комплексного регулювання фізіологічних процесів.
Наслідки таких патологічних змін лікують лікарі ендокринологи. Розпізнати симптоми ендокринних захворювань непросто, однак існують характерні ознаки, при появі яких слід здатися ендокринолога:
головні болі, слабкість, сонливість і стомлюваність без явних причин,
мимовільне тремтіння кінцівок,
збільшення пітливості, надмірне реагування на зміну зовнішньої температури,
розлади менструального циклу у жінок,
значна зміна ваги тіла в бік збільшення або зменшення,
періодичне прискорене серцебиття,
різка невмотивована зміна настрою,
порушення апетиту, постійне відчуття спраги,
надмірна збудливість, розлад нормального сну,
нудота, регулярні запори,
зниження лібідо, безпліддя з нез'ясованих причин,
погіршення зовнішнього вигляду нігтів і волосся, суглобові болі.
Багато з цих симптомів може розцінюватися, як рядове перевтома, стрес або нестача вітамінів. Однак при несвоєчасному зверненні до лікаря ці гормональні розлади призводять до неприємних і небезпечних наслідків, таким, як: поява цукрового діабету, патологія щитовидної залози (токсичний дифузний зоб), ожиріння, збій репродуктивної функції.
Якщо ж подібних проблем не спостерігається, на консультацію до ендокринолога слід прийти самостійно для планового огляду.
Особливо показано відвідування лікаря при наступних обставинах:
при плануванні вагітності і виношування дитини,
при підборі контрацептиву,
при зміні гормонального фону у жінок з настанням менопаузи,
після досягнення 45 — 50 років для чоловіків і жінок.
Профілактичні обстеження для контролю вікових змін організму бажано робити хоча б раз на рік.
VIDEO
Ендокринна система — об'єднуюча ланка в будь-яких багатоклітинних організмах. Гормони виконують роль сигнальних з'єднань. Вони пов'язують воєдино всі тканини, регулюють їх діяльність, підпорядковують їх центральним структурам.
Біологічно активні речовини стимулюють ті або інші відділи головного мозку. Тому ендокринна система багато в чому визначає наші емоції, дії, переваги. Цікаво знати, що саме гормони впливають на поведінку людини і його почуття.
Чому ми відчуваємо страх
Катехоламіни виробляються в наднирниках. Ці гормони називають стресовими. Вони потрапляють в кров у відповідь на надмірні подразники (біль, падіння, удари, шум, яскраве світло).
Адреналін і норадреналін змушують людину відчувати страх і вести себе агресивно. Катехоламіни відповідають за 2 поведінкові стратегії: боротьбу і втечу. У критичних ситуаціях ці речовини дають можливість врятувати своє життя.
Любов і секс
Окситоцин виділяється у гіпоталамусі. Цей гормон у чоловіків і жінок впливає на сімейні зв'язки. Речовина дозволяє відчувати батьківську прихильність до дітей. Також окситоцин бере участь у формуванні довіри, взаєморозуміння, любові до близьких.
Статева поведінка багато в чому визначається гормональним балансом. Андрогени (особливо тестостерон) підвищують лібідо у чоловіків і жінок. Пролактин, кортизол, недолік тиреоїдних гормонів навпаки пригнічують сексуальний потяг.
нецукровий діабет . Спрагу викликає і надлишок альдостерону.
Пригадується метаморфоза, яка сталася з моєю молодою сусідкою. При зустрічі вона запитала, як моє здоров'я? Я відповіла, що нормально, не скаржуся.
«А я не впізнаю себе. Відчуваю, що повністю хвора. Нерви, як струна. Зриваюся на будь-яку дрібницю і плачу. Стала відчувати своє серце, де воно знаходиться.
Без причини підвищується невелика температура. Весь час ходжу мокра, тому що з'явилася сильна пітливість ».
Дійсно, переді мною стояла інша дівчина. Раніше спокійна, врівноважена, без зайвих емоцій жінка перетворилася в смикання, змученого симптомами людини. Пізніше у неї виявили хворобу щитовидки.
Щитовидна залоза регулює метаболічні процеси в організмі. Про їх підвищеної або зниженої функції можна говорити за такими клінічними симптомами: температура тіла, ритм серця, робота залоз (потових, слинних, статевих), частота сечовипускання і дефекації, ритм дихання і т.д. Всі гормональні органи впливають в тій чи іншій мірі на метаболізм. Тому, якщо з'явилася апатія, дратівливість, депресія, поганий сон, занепад сил — це ще не показники захворювань щитовидної залози
Все ж є ряд специфічних симптомів, які дозволяють запідозрити недобре з щитовидкою. Є симптоми провідні і додаткові.
Ознаки вказують на проблеми з щитовидною залозою
Перша ознака : витрішкуватість або екзофтальм. Тахікардія і пітливість.
Вираз обличчя хворого набуває переляканий вигляд: очі злегка вирячені і рідко блимають. Уже по одним цим змінам можна запідозрити гіпертиреоз. Це провідний симптом. Він може супроводжуватися додатковими ознаками: серцебиттям (тахікардія), тремтінням витягнутих пальців рук, іноді голови. Людина «відчуває» підвищену температуру, його мучить потовиділення і частий пульс (120-150 ударів на хвилину). Худне.
Все це вказує на підвищену функцію залози. Надалі проводиться вимір гормонів щитовидки.
Друга ознака : поява зябкости (постійне відчуття холоду) в поєднанні з брадикардією (пульс — 60 ударів в хвилину і нижче).
Необхідно перевірити наявність додаткових ознак: блідість і одутлість особи, набряки ніг і інших частин тіла, але на відміну від звичайних набряків, ямки при натисканні пальцем на шкіру не утворюються. Запор і відсутність потовиділення, набір ваги.
Порушення нервової системи: загальмований поведінку, похмурість.
Все це дає підставу запідозрити патологію залози, пов'язану зі зниженням функції. Можливо: гіпотиреоз.
Третя ознака: клімакс. Існує вислів: статеві органи тримають в узді щитовидну залозу. Тому зниження вироблення статевих гормонів неодмінно позначається на щитовидній залозі. Виникає вторинний гіпо або гіпертиреоз.
Тому всі жінки клімактеричного періоду повинні мати настороженість щодо захворювань щитовидки. Якщо з'явилися симптоми, пов'язані з порушенням метаболізму, перевірте залозу. Рання менопауза теж потребує її обстеженні.
Четверта ознака : випинання на передній поверхні шиї, схожі на набряк. Іноді вдається промацати освіту. У худих людей його легко помітити неозброєним оком. Може супроводжуватися зміною голосу, порушенням ковтання. З'являється відчуття грудки в горлі, який весь час хочеться проковтнути.
Не варто зволікати, консультація в ендокринолога допоможе підтвердити або зняти сумніви. А вчасно проведене лікування щитовидної залози, дозволить уникнути ускладнень, поверне колишню радість життя і гармонію. Поверне до попереднього стану.
Сучасні контрацептиви є передовими розробками фармацевтики. У цій статті наведено декілька цікавих фактів про властивості гормональних препаратів і їх можливості.
Один постійний компонент у всіх виробників
КОК містять естрогени (жіночі статеві стероїди) і гестагени (гормони вагітності). Також таблетки містять додаткові компоненти.
Практично на всіх фармацевтичних заводах в якості естрогену застосовують естрадіол (етинілестрадіол). А ось гестагени і додаткові речовини у різних виробників відрізняються.
Зниження дозування
Комбіновані контрацептиви активно застосовуються вже більше 5 десятиліть. За цей час простежується стійка тенденція до зменшення дози діючих речовин.
В середньому в 1960 році в кожній таблетці було близько 150 мкг естрадіолу. Сьогодні препарати містять в 3-10 разів менше цього гормону (15-50 мкг). Доза гормонів гестагенів також перманентно зменшувалася з 10 до 0,15-0,075 мг на одну таблетку.
Низькі дозування гормонів забезпечують безпеку таблеток для жіночого організму.
Еволюція гестагенів
в препарати в якості гестагенного компонента включають синтетичні аналоги норстероидов і прогестерону. Перше покоління цих речовин мало небажаними властивостями (андрогенів і глюкокортикоїдними).
Жінки часто відзначали появу небажаних волосся на обличчі, підвищення тиску, збільшення ваги під час прийому контрацептивів.
Гестагени останніх поколінь не погіршують метаболізм жирів і вуглеводів, виявляють мінімальні глюкокортікоїдниє властивості. Андрогенний ефект гестагенів був практично повністю подолана. Деякі з нових гестагенів надають навіть зворотну дію. Так, ципротерон ацетат і дроспіренон можуть застосовуватися для лікування гірсутизму, вугрової висипки, облисіння за чоловічим типом. Препарати з цими гормональними речовинами — Діані-35, Джес, Ярина і т.д.
Контрацептиви рятують від передменструального синдрому
Передменструальний синдром (ПМС) доставляє великі незручності половині жінок репродуктивного віку. Кожна десята стикається з важкими проявами цього стану і потребує медичної допомоги.
Комбіновані контрацептиви можуть використовуватися для лікування ПМС. Особливо ефективний дроспиренон. Цей гестаген є похідним спіроналоктона. Він сприяє зменшенню затримки води. Препарати з дроспіреноном прибирають приховані набряки тканин, які в основному і є причиною передменструального погіршення самопочуття.
Препарати показані і жінкам з великими втратами крові під час менструації. Оральні контрацептиви зменшують обсяг і тривалість виділень. Менструації стають менш рясними і хворобливими.
Препарати можуть імітувати природний цикл
Комбіновані контрацептиви ділять на 3 типи: однофазні, двофазні, трифазні. Ця класифікація заснована на співвідношенні гестагенів і естрогенів в таблетках.
В однофазних препаратах доза і співвідношення гормонів постійне. Двофазні і трифазні таблетки імітують природний цикл жіночого організму (фолікулярну, овуляторную і лютеиновую фазу). У кожному циклі у здорової жінки після виходу дозрілої яйцеклітини різко наростає концентрація гестагенів.
У двофазних препаратах перші 11 таблеток імітують фолікулярну фазу. Вони містять гормони в співвідношенні один до одного. Наступні 10 містять в 2,5 рази більше гестагенів, ніж естрогенів. Таке співвідношення імітує лютеиновую фазу. Висока доза естродіола робить ці препарати не надто привабливими.
Контрацептиви з трьома фазами використовують кілька частіше. У них трохи нижче концентрація естрогену. Наприклад, в препараті Три-Мерсі кожна з фаз — 7 днів. Доза естрадіолу 35-30-30 мкг, а гестагену дезогестрела 0,05-0,1-0,15 мг.
Найпопулярніші комбіновані препарати ¬- однофазні. Вони не створюють в організмі умов, схожих на нормальний репродуктивний цикл. Але мають значну перевагу -стабільності пригнічують дозрівання яйцеклітин при відносно невеликому навантаженні естрогенами.
Чи є ідеальний препарат?
У кожному конкретному випадку потрібен індивідуально підібраний препарат. У всіх ситуаціях намагаються вибрати сучасні низько- і мікродозірованние, що включають до 20-30 мкг етинілестрадіолу і гестагени останнього покоління.
Низькодозовані трифазні контрацептиви вибирають для молодих родили жінок. Для цих пацієнток з однофазних препаратів допустимо використання тільки мікродозованих (етинілестрадіол 15-20 мкг).
Жінкам з дітьми частіше призначають однофазні оральні контрацептиви. Їх вибирають в залежності від скарг і супутніх проблем.
Якщо у жінки надлишок андрогенів, то їй рекомендують Ярину, Діані-35, Джес. При виражених симптомах ПМС призначають препарат з дроспіреноном.
При порушеннях вуглеводного обміну використовують тільки низько- і мікродозірованние однофазні таблетки.
Якщо у пацієнтки є скарги на овуляторні кровотечі, то їй потрібні однофазні контрацептиви. Спочатку 2-3 місяці високодозовані, а потім — низькодозовані.
VIDEO
Стан хронічного стресу призводить до виснаження всієї системи і виникає захворювання, іменоване депресією.
З точки зору патогенезу, при стресі підвищується викид адреналіну і норадреналіну, які блокують викид «гормону» радості.
у цій статті розглянемо, яку речовину допомагає зберігати гарний настрій, де воно знаходиться і як можна збільшити його вміст в організмі.
Йтиметься — про серотоніні. Саме від його кількості в крові залежить наш настрій. Багато серотоніну — настрій хороший. А гарний настрій — підвищує серотонін. Ось такий круговорот природи!
Серотонін — це зовсім не гормон, як прийнято його називати. А нейромедіатор — речовина, яка забезпечує передачу різних імпульсів (наказів) в організмі. Якщо є передача, значить існує шлях, депо і чутливі рецептори. Називається він серотонінергічний тракт. Через нього здійснюється вплив серотоніну на весь організм.
І в першу чергу на ендокринні органи через гипоталямо-гіпофізарну вісь. Наприклад, стимуляція серотонінового тракту викликає вироблення пролактину і інших гормонів гіпофіза. Зі зворотного боку ендокринні органи допомагають підвищувати синтез і рівень серотоніну в депо.
Зокрема, на першому етапі освіти серотоніну в мозку (епіфізі) з амінокислоти тріпторфан, глюкоза і інсулін забезпечують йому пріоритет перед іншими амінокислотами в проходженні гематоенцефалічного бар'єру. Без інсуліну і глюкози мозок не отримав би триптофан і серотонін не з'явився.
Доведено, на освіту серотоніну впливає яскраве світло, особливо сонячний. Тому найвищий рівень серотоніну днем, а вночі найнижчий. Чи помічали, коли похмуро і немає сонечка, наш настрій погіршується?
Фізичні вправи і спорт, активізуючи метаболічні процеси, підвищують викид серотоніну і інших ендорфінів (біологічно активних речовин). Сигналом, що в кров надійшов серотонін і ендорфіни служить поява бадьорості і настрою в процесі заняття.
Серотонін служить передавачем нервового імпульсу. Від швидкості передачі залежить реакція на стрес, кмітливість, запам'ятовування і інші пізнавальні функції.
Також він присутній в крові і веде себе там, як гормон. Це помітно по впливу на багато функцій, в тому числі і на поведінку. Недолік його в крові або гальмування серотонинергической передачі викликає депресивні стани, нав'язливі розлади і мігрень.
Висновок перший: щоб підвищити рівень серотоніну, збільште надходження глюкози з їжею, вживайте продукти з підвищеним вмістом триптофану, займайтеся спортом і більше проводите часу на світлі (свіжому повітрі).
Цікавий факт, коли усунули центральний механізм (головний мозок) від синтезу серотоніну, то виявилося, що це суттєво не вплинуло на його рівень в крові. Значить, є ще органи, які виробляють серотонін. Дійсно, ними виявилися EC — клітини шлунково-кишкового тракту — основні депо медіатора.
Вони містять до 95% всього серотоніну!
Істотний внесок в його синтез вносять бактерії товстої кишки. При порушенні мікрофлори кишечника вміст серотоніну знижується.
Значний вплив на рівень серотоніну надають естрогени. Цим пояснюється депресія після пологів і зниження настрою у жінок клімактеричного періоду.
У свою чергу, серотонін впливає на статеві функції. Наприклад, він здатний затримати наступ еякуляції у чоловіків. Регулює сексуальне бажання і апетит.
Похідна серотоніну — мелатонін. Цей гормон також впливає на настрій, значно підвищує стійкість організму до стресів, зніме тривожність і покращує сон. Удвох їм легше подолати нудьгу і впоратися з апатією.
Висновок другий: для підвищення серотоніну потрібно, щоб кишечник був здоровий, уникати запорів і усувати дисбактеріоз. Підтримувати нормальний рівень статевих гормонів. Покращувати сон, підвищуючи гормон мелатонін.
Все прагнуть підвищити рівень серотоніну — запорука емоційної рівноваги і відчуття щастя. Як приємно усвідомлювати, що для цього є нешкідливі і доступні способи.
VIDEO