Неспецифічної реакцією організму на зовнішні подразники є судомний синдром . Він характеризується несподіваними м'язовими скороченнями. Судомний синдром у дітей може протікати з короткочасною втратою свідомості або без неї. Купірування патології можливо після тривалого відновного курсу. Про те, які причини, симптоми і методи лікування судомного синдрому далі.
Фактори розвитку патології
Причини, що впливають на формування судом у дітей можна розділити на 2 категорії: епілептичні і неепілептіческіе. Крім епілепсії судоми виникають при таких захворюваннях і станах, як:
- спазмофилия — схильність до розвитку спазмів при мінімальному впливі подразників;
- надмірний нагрів тіла;
- , , і інфекції головного мозку;
- токсоплазмоз;
- проблеми в рамках метаболізму — обмін калію і кальцію.
Якщо говорити про причини, характерні для новонароджених, то це будуть гемолитическое захворювання, успадковані ураження нервових закінчень, асфіксичні патології. Також в переліку чинників, що провокують судомний синдром у дітей, знаходиться гормональний дисбаланс, інфекційні захворювання. Додатковими факторами, лікування яких необхідно відразу ж, є інтоксикація і отруєння, генетично придбані захворювання, пов'язані з обміном.
 Ще один фактор, що викликає різноманітні симптоми, це патологічні процеси в серцево-судинної і кровоносної системи. Необхідно відзначити, що є присутнім ризик трансформації неепілептичних судомних нападів в епілептичні. Найчастіше це виникає при тривалому (довше 30 хвилин) некупируемом судомному синдромі.
Ще один фактор, що викликає різноманітні симптоми, це патологічні процеси в серцево-судинної і кровоносної системи. Необхідно відзначити, що є присутнім ризик трансформації неепілептичних судомних нападів в епілептичні. Найчастіше це виникає при тривалому (довше 30 хвилин) некупируемом судомному синдромі.
Слід звернути увагу на такий фактор, як зневоднення, що провокує короткострокові напади, в рамках яких потрібна невідкладна допомога.
Симптоматика
Судомний синдром у дітей формується несподівано. Виявляються такі симптоми:
- збудження рухового характеру;
- зміна погляду на блукаючий, закидання голови, змикання щелеп;
- згинання рук в області суглобів лучезапястного і ліктьового типу, яке супроводжується
- випрямленням м'язової структури ніг.
Одночасно з цим формується тривала брадикардія, також можлива зупинка респіраторного процесу. Відтінок епідермісу змінюється, в особливо важких випадках доходячи до стану ціанозу. Після цього, в рамках глибинного вдиху, дихання набуває додаткової гучність, а ціаноз починає змінюватися сіруватою блідістю.
 Гарячкові скорочення можуть бути пов'язані з клонічним, тонічним або клініко-тонічним характером. Їх протягом безпосередньо залежить від того, наскільки залучені в процес структури головного мозку. Чим менше дитині років, тим частіше будуть формуватися судоми генералізованого типу і їх симптоми.
Гарячкові скорочення можуть бути пов'язані з клонічним, тонічним або клініко-тонічним характером. Їх протягом безпосередньо залежить від того, наскільки залучені в процес структури головного мозку. Чим менше дитині років, тим частіше будуть формуватися судоми генералізованого типу і їх симптоми.
Діагностика
Важливий скрупульозний збір історії хвороби: ідентифікація генетичної обтяженість і родинного анамнезу, захворювань, які передували нападу, травм і профілактичних щеплень. Необхідно встановити характеристики судомних нападів, умови їх формування, тривалість, кількість повторень, а також вихід з патології.
Важливим етапом в рамках діагностики є інструментальні та лабораторні обстеження, а саме:
- здійснення дає можливість оцінити модифікації в рамках біоелектричної ступеня активності та ідентифікувати готовність мозку до утворення судом;
- реоенцефалографія дає можливість судити про те, який характер кровотоку і постачання кров'ю мозку;
- в рамках у дітей можуть ідентифікувати раннє закриття швів і джерелець,
- проблеми з черепними швами, які визначають тривожні симптоми.
Визначити походження судомного синдрому у дитини допомагають такі методики, як нейросонографія, діафаноскопія, та інші, позначені фахівцем. При формуванні судомного синдрому у дитини потрібно здійснити дослідження крові і сечі біохімічного типу на знаходження кальцію, натрію, фосфору, калію, а також інших компонентів. Коректна діагностика дозволяє почати грамотне лікування, яке допоможе впоратися з судорожним синдромом навіть на догоспітальному етапі.
Екстрена допомога
З огляду на, що патологія може розвиватися несподівано, необхідно потурбуватися нормами того, як повинна надаватися невідкладна допомога. Для того щоб купірувати судоми, необхідно давати препарати, що провокують мінімальне пригнічення дихального процесу. Йдеться про такі засоби, як мідазолам або діазепам, а також оксибат натрію.
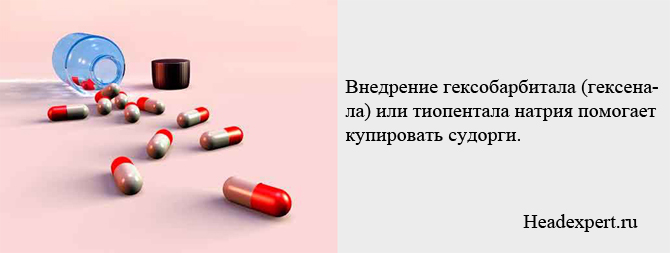
Оперативний і перевірений ефект гарантує впровадження гексобарбитала (гексеналу) або тіопенталу натрію. Якщо очікуваний ефект відсутній, допустимо використовувати закисно-кисневий наркоз із застосуванням галотана, що є фторотаном.
 При симптоматиці усугубленной респіраторної недостатності потрібне застосування тривалої ШВЛ на грунті використання релаксантів м'язового типу. Найкраще підходить атракурію безілат, або тракріум. У випадку з новонародженими і дітьми грудного віку при підозрах на гіпокальцемія або гіпоглікемічні патології потрібно впроваджувати глюкозу і глюконат кальцію.
При симптоматиці усугубленной респіраторної недостатності потрібне застосування тривалої ШВЛ на грунті використання релаксантів м'язового типу. Найкраще підходить атракурію безілат, або тракріум. У випадку з новонародженими і дітьми грудного віку при підозрах на гіпокальцемія або гіпоглікемічні патології потрібно впроваджувати глюкозу і глюконат кальцію.
Відновлювальний курс
Для того щоб купірувати судомну патологію на будь-якому етапі, необхідно провести симптоматичну терапію. Як лікарські засоби першого порядку застосовують:
- впровадження сульфату магнію всередину м'язи або вени;
- діазепам;
- ГОМК;
- гексенал.
Певні препарати противосудорожного типу (діазепам, гексобарбітал) допустимо впроваджувати дітям ректальним шляхом. Крім лікарських засобів представленого типу впливу для позбавлення від набряклості головного мозку в дитячому віці прописують дегідратаційних терапію. Таке лікування має на увазі застосування манітолу або фуросеміду.
Їх використання повинно бути одноразовим, при необхідно подальшого застосування слід проконсультуватися з терапевтом або лікарем.
Діти, походження судомного синдрому у яких не з'ясовано і супроводжується стан судорожними скороченнями, підлягають негайній госпіталізації. Особливо небезпечним є цей стан, якщо воно сформувалося на грунті інфекційних і метаболічних недуг, отримання травм в області головного мозга.Еффектівним виявиться внутрішньовенне повільне (в рамках 5-10 хвилин) впровадження 10% розчину хлориду (0,5 мл на кг) або глюконату (1 мл на кг) кальцію. Впровадження речовини в аналогічному дозуванні слід повторити через 30-60 хвилин, якщо будуть зберігатися клінічні, а також лабораторні ознаки гіпокальцемії.

Для того щоб лікування було на 100% ефективним, необхідно періодично консультуватися з фахівцем. Саме це дозволить утримувати відновлювальний процес під контролем і, якщо це буде необхідно, вносити корективи в терапію судомного синдрому.
Профілактика
Судоми фебрильного типу зазвичай припиняються після досягнення дитиною певного віку. Для того щоб попередити їх повторне формування не рекомендується допускати формування очевидною гіпертермії при появі у дитини інфекційних патологій. Імовірність переходу судом фебрильного типу в епілептичні становитиме від 2 до 10%.
В інших ситуаціях профілактичні заходи в рамках судомного синдрому у дитини мають на увазі такий заходи:
- недопущення внутрішньоутробної патології плода;
- своєчасне лікування основного захворювання;
- періодичні консультації у дитячого фахівця.
У тому випадку, якщо судомний синдром у дитини і все його симптоми не зникають після того як була припинена основна хвороби, можна припускати, що у дитини сформувалася епілепсія. Для постановки діагнозу потрібні додаткові обстеження.
Судомний синдром у дитини є небезпечним станом, але батьки в 90% випадків знають про те, що патологія присутня. У зв'язку з цим вони повинні потурбуватися адекватним лікуванням, при впровадженні якого захворювання можливо купірувати. Для того щоб не допустити її поглиблення, слід застосовувати коректні профілактичні заходи.
Хвороба Альцгеймера: причини, симптоми, лікування
Хвороба Альцгеймера є невиліковне ураження нервової системи, яке в більшості випадків діагностують у людей похилого віку. Дана патологія супроводжується руйнуванням мозкових клітин. У тканинах цього органу з'являються нейрітіческіе бляшки і нейрофібрилярних клубки.
Вже більше 100 років вченим не вдається виявити причини змін, які відбуваються в мозку людини, що страждає на це захворювання. Сьогодні існує досить багато теорій, які пояснюють появу симптомів цієї недуги.
За статистикою, хвороба Альцгеймера виявляють у 5% людей старше 65 років, однак перші симптоми можуть з'явитися навіть в 40 років. Лікарі стверджують, що будь-які зміни в поведінці людини повинні стати сигналом для звернення до психіатра або невролога.
Причини
Основною причиною розвитку даної хвороби є атрофія мозкових клітин. Які саме чинники провокують даний процес, поки не відомо. Однак вченим вдалося встановити, що хвороба Альцгеймера супроводжується патологічним об'ємом білкового нальоту на мозкових клітинах, дефіцитом ацетилхоліну і появою нейрофібрилярних клубків в мозку.
 Підвищений обсяг білкових з'єднань призводить до зниження ефективного функціонування здорових нейронів, що провокує їх поступове руйнування. Дефіцит ацетилхоліну стає причиною порушення нервових зв'язків. Хвороба Альцгеймера призводить до ураження сірої речовини, яке несе відповідальність за мислення. Також нерідко страждає гіппокамм, який відповідає за емоції і пам'ять.
Підвищений обсяг білкових з'єднань призводить до зниження ефективного функціонування здорових нейронів, що провокує їх поступове руйнування. Дефіцит ацетилхоліну стає причиною порушення нервових зв'язків. Хвороба Альцгеймера призводить до ураження сірої речовини, яке несе відповідальність за мислення. Також нерідко страждає гіппокамм, який відповідає за емоції і пам'ять.
Точні причини розвитку даної патології не встановлені, проте вченим вдалося встановити чинники, що збільшують ймовірність її виникнення:
- Вікова категорія. Це один з основних факторів у розвитку патології. Ризик появи недуги подвоюється кожні 5 років після досягнення людиною 65 років. При цьому початкова стадія хвороби може бути діагностована вже в 40 років.
- Генетична схильність. Якщо у близьких родичів є хвороба Альцгеймера, ризик її розвитку трохи підвищується.
- Синдром Дауна. Люди, які мають це відхилення, знаходяться в групі високого ризику по виникненню даного мозкового порушення. Генетичні чинники, які викликають розвиток синдрому Дауна, можуть провокувати формування амілоїдних бляшок. Саме це і провокує симптоми хвороби.
- Травматичні ушкодження. Люди, які мають небезпечні травми голови або шиї, з більшим ступенем імовірності зіткнуться з даним захворюванням.
- Хвороби серця і судин. Існує ряд факторів, які підвищують ймовірність серцево-судинних патологій і збільшують ризик хвороби Альцгеймера. До них відносять куріння, цукровий діабет, підвищений рівень холестерину, високий тиск, наявність зайвої ваги.
Симптоми
Перші симптоми захворювання зазвичай з'являються в 50-55 років. Існує кілька стадій хвороби — початкова, стадія фокальних порушень і термінальна стадія.
Початкова стадія захворювання має неспецифічні симптоми. На даному етапі людина може скаржитися на такі прояви:
- головний біль;
- погіршення пам'яті;
- втрата концентрації уваги;
- запаморочення;
- зменшення кмітливості.
Початкові симптоми порушення пам'яті супроводжуються наростаючим розпадом минулого досвіду від пізнього до раннього. Також він може походити від складного до простого. Такі пацієнти відчувають труднощі з орієнтуванням в просторі. Незважаючи на те, що інтелект залишається збереженим, людина легко може втратити дорогу додому або потрапити в пункт призначення.
 Нерідко люди розуміють психічну неспроможність і намагаються уникати складних питань. У них спостерігається підвищена дратівливість, іноді з'являється відчуття гніву.
Нерідко люди розуміють психічну неспроможність і намагаються уникати складних питань. У них спостерігається підвищена дратівливість, іноді з'являється відчуття гніву.
Стадія фокальних порушень характеризується тим, що наведені симптоми недоумства трансформуються в осередкові патології мозку. Людина не в змозі скласти ціле з фрагментів або намалювати геометричну фігуру. Такі люди втрачають звичні навички — наприклад, прати або займатися приготуванням їжі.
На даному етапі з'являються симптоми порушення в порядку слів при листі. Згодом воно і зовсім замінюється хвилеподібними лініями. Людина втрачає здатність рахувати. На більш пізніх етапах пацієнти не можуть самостійно одягатися. У них виникають порушення рухових рефлексів, що проявляється у вигляді повільної і невпевненою ходи. Людина не може підніматися по сходах, сидіти і ходити.
Мовні порушення теж прогресують від складних до простих. Спочатку людина забуває дати і імена. Він може зазнавати труднощів з проголошенням довгих слів. Згодом він і зовсім не розуміє суті слів, які він говорить. Мова пацієнта стає невиразною і нагадує звичайний набір слів. У більш складних випадках людина не здатна впізнавати близьких і навколишнє оточення.
У нього можуть виникати оральні і хапальні рефлекси — він намагається все взяти в рот, схопити предмети руками або зубами. Оскільки хворий не в змозі говорити, він видає незрозумілі звуки. Такі хворі годинами кричать, сміються і плачуть. Остання стадія завершується тим, що настає виснаження організму, і людина гине в стані маразму.
Діагностика
Щоб поставити точний діагноз і підібрати ефективне лікування, лікар повинен проаналізувати анамнез життя людини, дізнатися все наявні симптоми і провести об'єктивний огляд. В цьому випадку необхідно враховувати будь-які неврологічні та нейропсихологічні прояви.
Щоб відрізнити хворобу Альцгеймера від інших патологій, проводять спеціальні дослідження:
- комп'ютерна томографія;
- позитронно емісійна томографія;
- магнітно-резонансна томографія;
- фотонно-емісійна томографія.
Лікування
Повністю вилікувати хворобу Альцгемера неможливо. Існують методики, які допомагають лише злегка поліпшити стан пацієнта. Так, медикаментозне лікування включає такі складові:
- Інгібітори холінестерази. У цю категорію входять такі препарати, як галантамін і донепезил. Вони збільшують кількість медіатора ацетилхоліну в головному мозку, що трохи уповільнює розвиток захворювання.
- Препарат мемантін. Даний засіб зменшує активність глутамата. При підвищеному обсязі дана речовина може вбивати клітини мозку. Подібні препарати володіють помірною ефективністю при середній і важкій стадії хвороби.
- Антипсихотические препарати. Таке лікування дозволяє знизити симптоми агресії і придушити психоз. Дані препарати використовують в якості симптоматичної терапії.
Хвороба Альцгеймера дозволяє лікувати психосоциальное втручання. За допомогою даної методики визначаються передумови проблемної поведінки людини і його наслідків, після чого здійснюється лікування.
 Щоб поліпшити стан людини, проводиться:
Щоб поліпшити стан людини, проводиться:
- підтримуюча психотерапія;
- Валідаційні лікування;
- лікування спогадами — обговорення подій, пережитих людиною в минулому;
- симуляція присутності — полягає в програванні записів найближчих родичів;
- сенсорна інтеграція — людині потрібно виконувати вправи для стимуляції органів почуттів.
Щоб поліпшити стан людини, його можна лікувати нетрадиційними засобами. Для цього використовується арт-терапія, лікування музикою або тваринами. Також може виявитися ефективною когнітивна перепідготовка, яка спрямована на нормалізацію порушених здібностей. Лікар може призначити таке лікування, як орієнтування в просторі. Воно передбачає надання хворому інформації щодо часу, його особистості і т. Д.
Багато людей цікавляться, скільки живуть з таким діагнозом. Зазвичай цей термін складає 7-10 років, проте він може змінюватися — все залежить від організму пацієнта. Також важливим є питання, скільки живуть з моменту, коли людина втрачає здатність пересуватися самостійно. Цей період зазвичай становить близько півроку.
Профілактика
Запобігти хворобі Альцгеймера вкрай складно, оскільки її етіологія до кінця не визначена. Однак мінімізувати ймовірність подібних відхилень допоможе правильний раціон, збагачений вітаміном Е і омега-3 жирними кислотами. Також дуже важливо відмовитися від шкідливих звичок і вести правильний спосіб життя. Крім того, слід постійно контролювати артеріальний тиск.
Хвороба Альцгеймера — досить важка патологія, впоратися з якою неможливо. Проте, її симптоми повинні змусити людину або його родичів звернутися до лікаря, який підбере ефективні препарати. Якщо вчасно почати лікувати хворобу, можна значно поліпшити якість життя.
Розсіяний склероз: причини, симптоми, лікування
Розсіяний склероз — це патологія нервової системи, яка з'являється від 15 до 40 років. Особливість даного захворювання полягає в одночасному ураженні декількох відділів нервової системи. Як наслідок, у людини з'являються найрізноманітніші неврологічні симптоми. Ефективне лікування патології відсутня, проте лікарі можуть запобігати загострення і полегшувати симптоми.
Причини
Достовірні причини виникнення недуги поки не виявлені. Існує думка, що розсіяний склероз — це патологія аутоімунного характеру, при якій імунітет згубно діє на власні тканини. При розвитку цього захворювання відбувається руйнування мієліну — особливого шару, який служить захистом нервових волокон. В результаті цього процесу сповільнюється або повністю блокується передача імпульсів.
 Вченим поки не вдалося виявити причини розвитку даного захворювання у людей. Однак вважається, що деяку роль в цьому процесі відіграє спадковість і дитячі інфекційні патології.
Вченим поки не вдалося виявити причини розвитку даного захворювання у людей. Однак вважається, що деяку роль в цьому процесі відіграє спадковість і дитячі інфекційні патології.
Імовірність виникнення хвороби підвищується під впливом наступних факторів:
- Вікова категорія 20-40 років. розвивається в будь-якому віці, однак у більшості випадків цю патологію діагностують саме в цей період.
- Жіноча стать. У представниць слабкої статі дану хворобу діагностують удвічі частіше.
- Наявність захворювання у найближчих родичів. Якщо хтось із батьків, брати чи сестри мають дана недуга, ймовірність виникнення захворювання дорівнює 1-3%. В інших випадках ризик не перевищує 0,1%.
- Інфекційні патології. Сьогодні лікарі висувають теорію щодо взаємозв'язку розсіяного склерозу з вірусом Епштейн-Барра, що приводить до мононуклеозу. Однак причини впливу одного захворювання на появу іншого поки не встановлені.
- Належність до білої раси. Найбільша вірогідність розвитку хвороби характерна для людей, які народилися в Північній Європі. Якщо ж людина з'явилася на світ в Африці, Америці чи Азії, ризик мінімальний.
- Наявність аутоімунних патологій. Імовірність появи захворювання вище у людей, які страждають на діабет першого типу, патологіями щитовидної залози або мають запальні процеси в кишечнику.
Симптоми
Розсіяний склероз прогресує поступово. На початковій стадії розвитку патологія протікає безсимптомно. Це пов'язано з тим, що функції уражених ділянок виконують здорові клітини. Перші симптоми з'являються при ураженні половини нервових волокон.
На цьому етапі людина скаржиться на:
- больові відчуття і двоїння в очах;
- погіршення зору;
- слабкість в м'язовій тканині ;
- проблеми з координацією рухів;
- оніміння і поколювання в пальцях;
- втрату чутливості шкіри.
в цілому симптоми у різних людей істотно відрізняються. Навіть у одного пацієнта можуть з'являтися спочатку одні ознаки, потім — інші. У міру прогресування захворювання збільшується кількість склеротичних бляшок, що спричиняє виникнення інших проявів недуги. Згодом розсіяний склероз набуває наступні симптоми:
- Спазми і болі в м'язах.
- Порушення сечовипускання і запори. У міру розвитку недуги людина втрачає здатність тримати ці процеси під контролем.
- Порушення сексуального характеру.
- Виникнення аномальних пірамідних рефлексів.
- Висока стомлюваність при фізичних навантаженнях.
- Частковий параліч кінцівок, складності при виконанні довільних рухів.
- параліч черепних нервів.
- Порушення поведінки.
- Ритмічні рухи очей.
- Емоційна нестабільність.
- Зниження розумових здібностей.
Стан людини може істотно погіршуватися після знаходження в теплому приміщенні або після гарячої ванни. Тому так важливо уникати перегрівання, яке здатне спровокувати симптоми патології.
 Правильне лікування дозволяє скоротити тривалість нападів і зробити період ремісії довше.
Правильне лікування дозволяє скоротити тривалість нападів і зробити період ремісії довше.
Діагностика
спеціальні методи діагностики цього захворювання відсутні. Щоб виявити розсіяний склероз, лікар проводить опитування пацієнта, виконує неврологічний огляд і призначає додаткові аналізи.
Сьогодні найбільш інформативним методом діагностики є магнітно-резонансна томографія, причому дослідження піддають і головний, і спинний мозок. Також виявити патологію можна по наявності олігоклональних імуноглобулінів в спинномозковій рідині.
Оскільки причини появи хвороби пов'язані з імунологічними реакціями, дуже важливо контролювати стан крові. Для цієї мети проводиться імунологічний моніторинг. Він дозволяє порівнювати поточні показники імунітету з попередніми значеннями.
Методи лікування
В даний час ефективне лікування цієї хвороби відсутній. Проте, існують методи терапії, які дозволяють зменшити ймовірність загострень і полегшити симптоми недуги. Також існують лікарські засоби, які допомагають знизити швидкість розвитку деяких форм хвороби:
- Стероїдні гормони — застосовуються при загостренні патології. З їх допомогою вдається зменшити тривалість загострення.
- Імуномодулятори — допомагають полегшити симптоми захворювання. Таке лікування дозволяє збільшити тривалість ремісії.
- Імуносупресори — представляють собою препарати для придушення імунітету. Подібне лікування дозволяє впливати на імунну систему, яка пошкоджує мієлінові оболонки під час загострення недуги.

Також при такому діагнозі проводиться симптоматичне лікування, яке дозволяє усунути основні прояви патології:
- Слабкість. Щоб уникнути цього стану, потрібно намагатися не перегрівати організм. В даному випадку рекомендується відмовитися від тривалого перебування в жарких приміщеннях або підпадати під вплив сонячного випромінювання.
Щоб усунути симптоми слабкості, застосовують такі препарати, як флуоксетин і амантадин. Застосування флуоксетину зазвичай буває виправдано в тому випадку, якщо розсіяний склероз супроводжується не тільки слабкістю, але і депресією. - Спазми і болі в м'язах. При появі цих ознак застосовують такі засоби, як тизанидин або діазепам. Якщо больовий синдром пов'язаний з порушенням передачі імпульсів вздовж нервових волокон, призначають нестероїдні протизапальні препарати — диклофенак, ібупрофен.
При виражених больових відчуттях допомагають наркотичні анальгетики. Також в деяких випадках доцільно проводити лікування з застосуванням протисудомних засобів — карбамазепіну або фенітоїну. - Депресія. При появі симптомів емоційної нестабільності або депресивного стану лікар може виписати антидепресанти.
Наслідки патології бувають різними. Приблизно в 25% випадків розсіяний склероз має доброякісний перебіг, і люди довгий час зберігають свою працездатність. У 10% випадків людина стає інвалідом через 5 років після постановки діагнозу. Якщо вчасно не почати лікування хвороби, вона може привести до смерті.
Розсіяний склероз — досить серйозне порушення, точні причини розвитку якого поки не встановлені. Щоб запобігти негативним наслідкам для здоров'я і полегшити перебіг хвороби, дуже важливо звернутися до фахівця. Лікар призначить відповідне лікування, яке допоможе продовжити період ремісії і полегшити прояви недуги.
Як відновити мову після інсульту: вправи
Лікування людей, які перенесли інсульт, є довгим процесом з безліччю етапів. Особлива роль в цьому алгоритмі відводиться відновленню мови, яка порушується в 70% випадків. Відновлення промові після інсульту необхідно, тому що це допоможе людині продовжувати колишню активну життєдіяльність. Про те, як домогтися поліпшення, далі.
Як почати реабілітацію?
Відразу після стабілізації загального стану хворого, фахівці рекомендують почати займатися з ним оптимізацією мовних навичок в домашніх умовах. Безумовно, для того щоб сталося швидше і ефективніше, проводити з пацієнтом заняття повинен логопед. Однак підтримка і допомога членів сім'ї, спільні вправи не менш необхідні.
 Логопед буде застосовувати різні методики. Оскільки мова йде про поступове відновлення мови, можна комбінувати і вибирати найбільш ефективні вправи. Зокрема, це можуть бути заняття за допомогою карток, дитячого лото, читання букваря і інших нескладних дитячих книг, вимова слів по складах і цілком. Саме логопед підкаже, як після інсультного стану замінити мова за допомогою мови жестів і багато чого іншого.
Логопед буде застосовувати різні методики. Оскільки мова йде про поступове відновлення мови, можна комбінувати і вибирати найбільш ефективні вправи. Зокрема, це можуть бути заняття за допомогою карток, дитячого лото, читання букваря і інших нескладних дитячих книг, вимова слів по складах і цілком. Саме логопед підкаже, як після інсультного стану замінити мова за допомогою мови жестів і багато чого іншого.
Додаткові поради та рекомендації
Оточення людини, який переніс інсульт, власною увагою і турботою теж може внести свій вклад в процес повернення його до звичного життєвого ритму. Слід звернути увагу на те, що:
- неприпустимо уникати з хворим мовних контактів;
- мова в рамках спілкування повинна залишатися повільної, не надто гучною і спокійною;
- необхідно ставити пацієнту різні питання, співати одночасно з ним або промовляти нескладні скоромовки.
Значного ефекту можна досягти, якщо займатися читанням вголос, а після цього просити інсультнікам переказати їх. Можна використовувати різні числові ряди, запропонувавши, припустимо, називати дні тижня в певному порядку. Все це може робити не логопед, а хто-небудь з членів сім'ї в домашніх умовах.
Загальні особливості
В умовах абсолютної втрати мовних здібностей необхідно проводити певні окремі звуки і склади. Для цього пацієнтові говорять деяку частину слова або фрази, але при цьому не договорюють закінчення до кінця, щоб мова не була настільки зрозуміла. Людина повинна спробувати самостійно їх проговорити. Планомірно загальний обсяг вимовлених слів повинен ставати все більше.
Завершальним етапом виявиться повторення невеликих віршів, чотиривіршів і скоромовок.

Позитивно на розвитку мовних здібностях позначається спів. Якщо пацієнт буде чути пісні, а потім спільно з членами сім'ї буде намагатися пропевать почуте, то це у нього вийде набагато швидше, ніж звична мова. У зв'язку з цим необхідно обов'язково впроваджувати представлену методику реабілітації пацієнтів після інсульту для того щоб відновити мовні здібності і зробити мова більш зрозумілою.
Важливим етапом відновлення мови є відновлення здатності вимовляти звуки. Це пояснюється тим, що людина, імовірно, може перебувати в стані розмовляти. Однак в силу тривалого порушення діяльності мімічних і жувальних м'язів відзначається їх планомірне застигання.
Бажано, щоб на цьому етапі відновленням займався логопед, комбінуючи вправи в міру необхідності. У домашніх умовах таких дії будуть менш успішними. У таких ситуаціях мовний апарат підлягає активній розробці за рахунок:
- вправи зі згортання губ в вузьку трубочку;
- тривалого оскаліваніі зубів, гарчання;
- максимально можливого висування мови вперед, що є несумісним з народними засобами;
- незначного прікусиванія щелепами по черзі кожною губи;
- облизування губ за допомогою в будь-яких напрямках (зліва-направо і в зворотному — ідеально відновлює мова).
Для того щоб вправи були ефективними і зусилля, яких доклав логопед, не пройшли даремно, слід пам'ятати про регулярність при здійсненні даних заняттях. Припустимо також вивчати керівництва, як відновити мову після інсульту.
Вправи
Розроблено безліч вправ, що дозволяють відновити мовний апарат. Залежать вони від різновиду афазії. Наприклад, при еферентної моторної афазії дієвими будуть наступні заняття: завершення прислів'їв, приказок за змістом, а також підрахунок предметів, вироблений з опорою на цифри.
Можна скористатися також методом протиставлень (білий — чорний). Одне слово промовляє член сім'ї, наступне — хворий. Важлива також вербалізація вчинків (пацієнта детально проговорює те, що він робить, оптимізуючи мова).

При афферентной моторної афазії слід займатися читанням віршів, ритмічно промовляти їх з синхронним відстукуванням ритму сказаного . Логопед може наставити на здійсненні рахунку від 1 до 10, перерахування днів тижня.
Динамічна афазія має на увазі впровадження «рольових бесід», які обіграють конкретну ситуацію. Припустимо також складання листівок і вітальних текстів, листів. Бажаним елементом буде прослуховування текстів за сюжетом, а також позитивні або негативні відповіді.
До інших форм відноситься:
- сенсорна афазія — вибір правильного назви предмета, відповіді на прості запитання або участь в діалозі, заповнення порожніх місць у фразах, складання невеликих оповідань із серії картинок за сюжетом;
- акустико-мнестическая афазія — прослуховування текстів і відповіді на прості запитання, словникові диктанти з планомірним ускладненням фраз, усне складання пропозицій по коротким фразам, класифікація почутих слів за яким -або ознакою;
- семантична афазія — опис плану кімнати, шляху проходження,складання пропозицій з союзами, виклад, імпровізації на певну тему, можливість завершити розповідь, повість;
- амнестическая афазія — узагальнення зорових картинок і самостійне зображення певних предметів, які були позначені словами-назвами. Необхідно також виокремлення основних предметних ознак (об'єктів або явищ), що є несумісним з народними засобами.
Лікарські препарати
Медикаментозних засобів, що призначаються саме при втраті мови, не існує. Однак розроблені препарати, що допомагають впоратися з інсультом в цілому. Йдеться про церебролізин і гліцин, які відомі як найбільш безпечні. Вони не мають побічних дій, зате стабілізують показники тиску і .
Для призначаються такі препарати, як енцефабол, віноцетін, актовегін — вони дозволяють поліпшити загальний стан здоров'я. За свідченнями відбувається призначення та впровадження внутрішньовенно гіпотензивних, вазотоніческого, спазмолітичних, кардіотонічних та протинабрякових лікарських засобів.
Антігіпоканти і антиоксиданти прописують найчастіше при лікуванні всіх інсультників, тому що вони форсують насичення клітин мозку за рахунок кисню і оптимізують гіподінамікі. Відмінно зарекомендував себе в цій ролі мескідол.
Показано також призначення антидепресантів, щоб прискорити процес, відповідно до якого відновлюється мова. Завдяки їх впливу виходить не тільки уникнути почуття страху, а й ліквідувати негативні симптоми. Їх відчуває будь-який пацієнт з порушеннями мозкових процесів.
Профілактика
Для того щоб лікування було ефективним, необхідно вжити адекватних профілактичних заходів впливу. Вони полягають в застосуванні препаратів, здійсненні ЛФК, використанні народних коштів (після узгодження з лікарем).
Також необхідно правильно харчуватися і повністю відмовитися від шкідливих звичок. В такому випадку логопед і його дії будуть на 100% результативними, а людина, котрий переніс інсульт, зуміє зберегти відмінний стан здоров'я і мова.
Як відновити пам'ять після інсульту?
Під інсультом розуміють гостре порушення кровообігу в мозку, яке досить часто розвивається у людей похилого віку. Поява цього патологічного процесу пов'язане з цереброваскулярної патологією. В результаті людина нерідко стикається з порушеннями мови, онімінням кінцівки і навіть . Однією з найбільш актуальних проблем вважається відновлення пам'яті після інсульту. Щоб зробити цей процес максимально ефективним, дуже важливо чітко виконувати всі лікарські рекомендації.
Причини ускладнень інсульту
Головний мозок має два великих півкулі:
- Правое — відповідає за підтримку роботи лівої частини тулуба, яка контролює емоції, уяву, обробку інформації, отриманої зоровим шляхом.
- Ліве — контролює функціонування правого боку, яка несе відповідальність за логіку, правильне визначення послідовностей, формування причинно-наслідкових зв'язків.
При здорової системі кровообігу в мозку півкулі працюють злагоджено — вони повноцінно доповнюють і підтримують один одного. При цьому вони в однаковому обсязі споживають кисень та інші поживні речовини.

При інсульті порушується живлення певної зони мозку. В результаті у людини виникають загальномозкові або вогнищеві симптоми. При цьому втрата пам'яті може мати різні прояви. Якщо людина раніше переніс інсульт, він може мати складнощі з запам'ятовуванням або сприйняттям нової інформації.
Іноді людям після інсульту складно отримувати нові навички. Також виникають проблеми з заучування простих дій механічного характеру.
Існує кілька видів втрат пам'яті після інсульту:
- Вербальна — в цьому випадку людині складно пригадати імена близьких людей. Пацієнт не може запам'ятати ім'я лікаря або згадати інформацію про те, які предмети.
- Візуальна — людина після інсульту не може запам'ятати нові обличчя. У складних випадках йому важко згадати навіть близьких і знайомих.
- Судинна деменція — у хворого спостерігається зниження всіх інтелектуальних здібностей.
Особливості реабілітації
Щоб відновити втрачені функції, лікар призначає хворому певні ліки. У цій ситуації будуть корисні препарати для розширення мозкових судин і . Крім того, застосовують ноотропи. Не менш ефективні адреноблокатори, альфаблокатори, транквілізатори. Всі препарати потрібно приймати за призначенням кардіолога і невролога.
Щоб забезпечити ефективне , необхідно приділити особливу увагу методам запам'ятовування інформації. Для цього застосовують певні навички:
- Асоціативне мислення. Потрібно спробувати визначити, які особи або предмети, побачені до мозкового удару, людина добре пам'ятає. Вони дозволять побудувати ефективну асоціативний ланцюжок, поширивши її на процеси після відновлення. Наприклад, запам'ятовування щоденних дій можна приурочити до сніданку або вечері
- Формування візуальних картинок. Після інсульту людина інакше дивиться на світ, приділяючи велику увагу деталям. Цю особливість цілком можна використовувати для відновлення. Для цього необхідно спонукати хворого представляти всі події з деяким спотворенням — наприклад, штучно перебільшувати значимість події. Завдяки цьому вдасться стимулювати процес спогади.

- Примусове повторення. Як правило, людина втрачає пам'ять лише частково. Це означає, що пацієнт знає об'єкт, але не може згадати його назву. Щоб поліпшити його стан, потрібно виявити, яка інформація залишилася в пам'яті. Якщо змушувати людину відтворювати свої вміння і поступово доповнювати їх новою інформацією, він зможе заново отримати необхідні навички.
Для відновлення пам'яті в домашніх умовах рекомендується виконувати спеціальні вправи. Для цього потрібно займатися спільним спогадом приємних подій, які відбувалися в житті людини.
Відмінним засобом стане дитяча гра в міста. Якщо у людини виникають складнощі при виконання цієї вправи не варто його квапити. Заняття повинні супроводжуватися позитивними емоціями. Також можна придумувати імена, фрукти, овочі.
Активізації пам'яті в домашніх умовах сприяє пригадування яскравих подій з дитинства чи юності. Виконуючи вправи, не можна згадувати інформацію, яка пов'язана з хворобою і її причинами. Не варто говорити про роботу, до якої людині не вдасться повернутися.
Правила відновлення після інсульту
Реабілітація — досить складний і трудомісткий процес. У цей період дуже важливо дотримуватися певних правил:
- Створити сприятливу емоційну атмосферу в місці проживання людини. Якщо хворий відчуватиме негативний або зневажливе ставлення, процес одужання навряд чи буде проходити успішно.
- Дотримуватися режиму дня. Людям з таким діагнозом дуже важливо створити правильний режим дня. Приблизно о 20.00 годині людина повинна лягати спати, оскільки саме в цей час організм найкраще відпочиває. Дуже корисні регулярні прогулянки на свіжому повітрі. Завдяки цьому вдасться поліпшити розумовий процес і швидше відновити пам'ять.
- Пити достатню кількість якісної води. Якщо цього не робити, відновлення буде недостатньо ефективним.
Народні рецепти
Прискорити процес відновлення в домашніх умовах можна народними засобами. Для цього існують такі рецепти:
- Подрібнити по 2 лимона і апельсина з шкіркою, додати пару ложок меду і залишити на добу настоюватися. Після цього прибрати в холодильник. Пити по 1-2 столових ложки тричі на добу. Також можна щодня з ранку вживати по невеликій ложці лимонного соку, попередньо змішавши його з цукром і часточкою часнику.
- До 300 г перегородок волоських горіхів додати 0,5 л настоянки глоду і залишити на пару тижнів настоюватися. Приймати по чайній ложці тричі на день. Робити це краще перед їжею. Курс застосування цього засобу — 3 тижні.

- Ефективні народні засоби включають такий настій: до 1 десертній ложці додати склянку води, залишити на пару годин і приймати по парі столових ложок тричі на добу. Робити це рекомендується 3 тижні. Після перерви в 10 днів курс застосування засобу рекомендується продовжити.
- Для приготування відвару потрібно подрібнити столову ложку гілок і кори горобини, додати 1 склянку води і варити 10 хвилин. Потім пару годин наполягати і змішати з водою, щоб отримати первинний об'єм. Приймати по третині склянки на добу. Курс терапії — 3 тижні.
- Також можна приготувати настій з половини склянки сушеної трави шавлії. Її потрібно залити 250 мл окропу і залишити на 8 годин настоюватися. Приймати по невеликій ложці тричі на добу, запиваючи молоком.
- Для стимулювання відновлення пошкодженої тканини і зниження обсягу холестерину показано застосовувати такі народні засоби, як квітковий пилок. Її потрібно приймати по невеликій ложці тричі на добу. Робити це краще на голодний шлунок.
- Щоб відновити клітини, пошкоджені після інсульту, і позбутися від тромбів, підійде лікування такими народними засобами, як мумійо і сік алое. Для приготування цілющого складу рекомендується змішати 5 г муміє з 150 мл соку.
Приймати отриману суміш потрібно по 1 чайній ложці вранці натщесерце. Застосування цього засобу продовжують 10 днів. Потім на 4 дня роблять перерву і курс терапії повторюють. Використовуючи подібні народні засоби, рекомендується пити 20-30 крапель настоянки прополісу.
Відновлення пам'яті після мозкового удару — це дуже складний і трудомісткий процес. Щоб він пройшов максимально успішно, важливо чітко виконувати всі лікарські рекомендації, приймати лікарські препарати і виконувати спеціальні вправи.
Крововилив в мозок у новонароджених: причини, наслідки
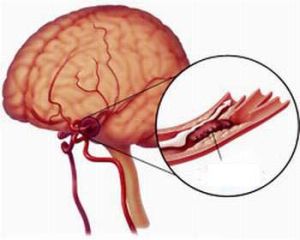
Загальним визначенням для всіх крововиливів всередині черепної коробки є крововилив у мозок. Воно являє серйозну небезпеку, тому що сприяє пошкодження тканин і органів малюка, а також подальшого порушення ступеня їх функціональності. Крововилив в мозок у новонароджених формується в тому випадку, коли дитина не доношена і народився з вагою менше 1.5 кг. Так, ймовірність крововиливу в мозок у малюка, що з'явився на світ вчасно, становить 0,0001% проти 50% у хворих.
Фактори розвитку патології
Кожне кровотеча є логічним наслідком розриву одного або декількох судин. Найчастіше це на це впливають такі чинники: пошкодженість кісток черепа, які не встигли зміцніти, або гіпоксія в процесі пологів. В останньому випадку відбувається тривалий кисневе голодування малюка 1 ступеня та інші наслідки.
Основні причини
- ускладнення в рамках , захворювання матері, передає плоду;
- проблеми в процесі пологів, що виникають унаслідок їх значній швидкості або серйозної тривалості;
- поява малюка до терміну або набагато пізніше очікуваного терміну;
- невідповідність параметрів голови малюка і родових шляхів;
- некоректне втручання акушерів і гінекологів, має й інші наслідки.
Все це може виявитися поштовхом для початку серйозних порушень в мозковій діяльності 1 і 2 ступеня. Тому представлені фактори є однією з головних причин смертності в дитячому віці, провокуючи інші, не менш серйозні симптоми, якнайшвидше лікування яких необхідно.
Симптоматика
Важливо врахувати, що симптоми патології можуть бути різними і залежать вони від типу захворювання. Однак в цілому симптоми мозкового крововиливу у новонароджених більш ніж красномовні.
Зазвичай кожна дитина, у якого діагностовано пошкодження судин кровоносної типу в корі головного мозку, вкрай повільний.

Їм характерні такі симптоми, як млявість і апатичність. Крім того, у них ідентифікуються проблеми з вживанням їжі — вони або зовсім не хочуть їсти, або відкидають вже прийняті продукти. У зв'язку з цим лікування необхідно починати якомога раніше, поки організм не досягне межі виснаження.
Симптоми у новонароджених проявляються з найперших днів від моменту народження. Однак іноді трапляються випадки з «відкладеної» симптоматикою. При цьому всі симптоми проявляються через 4-5 доби з моменту появи на світ і їм характерно ускладнений перебіг. Для того щоб більш детально розібратися в проблемі крововиливу в мозок у новонароджених, необхідно знати всі про різновиди явища.
Різновиди патології
Впорядкувати патологічний процес можна різними способами, найбільш поширений з яких за місцем розміщення:
- епідуральні, що представляють собою наслідок переломів, а також перенесених черепно-мозкових поранень. У новонароджених це можна розцінювати, як наслідки вад у формуванні черепної коробки;
- внутрішньоцеребральному — формуються через ізліванія крові в мозкові тканини. При цьому область мозку, пошкоджена виливом, перестає функціонувати. Це відбувається за супроводі симптоматики, представленої раніше;
- внутрішньошлуночкові, при яких кров виявляється в шлуночкової порожнини. Наслідком подібного крововиливу слід вважати відсутність вміння смоктати, ковтати. Також це може бути гідроцефалія, пригніченість рефлексів сухожилля 1 ступеня та інші наслідки.
Крім того, виділяють . Воно формується, будучи наслідком пошкодження судин або сполучних тканин в просторі близько спинного мозку і вен в судинних оболонках розм'якшеної мозкової тканини. Кров в цьому випадку виявляється між деякими оболонками мозку. Зокрема: внутрішньої і серединної, а тому симптоми при такого різновиду патології вкрай болючі. Лікування слід починати якомога швидше, щоб виправити причини.
Остання різновид — це субдуральна кровотечі. Воно супроводжується закінченням крові між оболонками мозку. При цьому вони проникають під тверду площину головного мозку. Формуються через важкі чи дебютних пологів, значною ваговій категорії немовляти.
 Для крововиливу представленого типу характерні такі симптоми, як судомні скорочення, гіпертонічна симптоматика, проникнення крові в області сітківки ока, а також стрімко збільшуються розміри черепної коробки. У новонароджених можуть виникати одночасно 2 різновиди крововиливу в мозок, що матиме ще більш важкі наслідки.
Для крововиливу представленого типу характерні такі симптоми, як судомні скорочення, гіпертонічна симптоматика, проникнення крові в області сітківки ока, а також стрімко збільшуються розміри черепної коробки. У новонароджених можуть виникати одночасно 2 різновиди крововиливу в мозок, що матиме ще більш важкі наслідки.
Всі представлені різновиди та їх симптоми можуть позначатися на розвитку серйозних ускладнень, які будуть представлені далі.
Нетипові крововиливи
Атипові крововиливу головного мозку можуть бути спровоковані ненормальним формування судин, появою новоутворень, а також інфарктом геморагічного типу 1 ступеня. Якщо ж говорити про представлених патологіях, то вони можуть виявитися наслідком вживання майбутньою матір'ю на будь-якому етапі вагітності аспірин типу і сульфаніламідних лікарських компонентів.
 Ще одним фактором освіти нетипового крововиливи у грудничка може виявитися неправильний спосіб життя матері в рамках вагітності. Йдеться про вживання алкогольних напоїв, нікотинової залежності, недотриманні розпорядку дня і дієти. У цих випадках навіть лікування може не перешкодити розвитку ускладнень.
Ще одним фактором освіти нетипового крововиливи у грудничка може виявитися неправильний спосіб життя матері в рамках вагітності. Йдеться про вживання алкогольних напоїв, нікотинової залежності, недотриманні розпорядку дня і дієти. У цих випадках навіть лікування може не перешкодити розвитку ускладнень.
Ймовірні ускладнення
Коли крововилив відзначається в процесі пологів і пов'язане з травмами і більш серйозними ушкодженнями, то малюк може загинути. У вижив дитини будуть спостерігатися критичні порушення, причини яких відомі:
- ДЦП — дитячий церебральний параліч;
- затримка в плані розумового і фізичного розвитку;
- .
Якщо ж крововиливу не сполучена з серйозними симптомами або ж ідентифікуються незначні розлади неврологічної системи, які не провокують побоювань, то прогноз буде в цілому сприятливим. Безумовно, в такій ситуації необхідно постійне спостереження у терапевта і лікування.
Способи лікування
Найефективнішим методом, що дає 100% результат, коли необхідне лікування, є хірургічне втручання. Воно має на увазі видалення сформувалася гематоми. Подальша терапія за рахунок медикаментозних компонентів спрямована на позбавлення від симптомів патології і зниження ймовірності подальшого освіти судинних розривів, лікування яких необхідно.
 У разі раннього початку і грамотного підходу до відновного процесу є шанси, що крововилив в мозкову область з часом пройде без будь-яких наслідків. Для того щоб лікування було повноцінним, а симптоми не турбували малюка, необхідно використовувати лікарські засоби, що поліпшують кровообіг, а також спеціальні вітамінні комплекси. Це допоможе зберегти відмінне здоров'я і уникнути подальших крововиливів.
У разі раннього початку і грамотного підходу до відновного процесу є шанси, що крововилив в мозкову область з часом пройде без будь-яких наслідків. Для того щоб лікування було повноцінним, а симптоми не турбували малюка, необхідно використовувати лікарські засоби, що поліпшують кровообіг, а також спеціальні вітамінні комплекси. Це допоможе зберегти відмінне здоров'я і уникнути подальших крововиливів.
Профілактичні заходи
Є 2 головних профілактичних способу:
- використання кортикостероїдів антенатального типу перед передчасними пологами . Це дає можливість оптимізувати розвиток легеневої системи, що допомагає кровоносним судинам витримувати значні навантаження в перший час з моменту народження;
- застосування індометацину для новонароджених, що теж допомагає судинах швидше і краще працювати в перший час, не застосовуючи тривалого лікування . Завдяки представленому лікарського засобу вони звужуються і без ускладнень справляються з перепадами в показниках тиску.
Для того щоб уникнути ймовірності крововиливи, виключити будь-які ускладнення і тривожні симптоми, необхідно уважно стежити за здоров'ям майбутньої матері. Показаний абсолютний відмова від шкідливих звичок, ведення здорового способу життя та своєчасне лікування ГРЗ, ГРВІ. Якщо ж ймовірність передчасних пологів зберігається, необхідно застосування медикаментів, які допомагають впоратися з патологічними процесами.
Оперативні методи лікування аневризми судин головного мозку
Аневризми судин головного мозку рідко можна виявити на ранніх стадіях, оскільки вони не доставляють незручностей чи дискомфорту. Проте, при виявленні захворювання лікарі направляють на хірургічне виправлення дефекту, особливо, якщо освіту має великі розміри.
Операція аневризми судин головного мозку часто потрібно і при її розрив, так як часом є єдиним шансом на порятунок життя людини.
Малі розміри аневризми дозволяють застосовувати стратегію спостереження, оскільки видалення освіти може нести великі ризики, як під час процедури, так і після проведення операції.
Але помилки діагностики або нерішучі дії лікаря, а також відмова від операції при розташуванні аневризми в найважливіших точках головного мозку може спричинити з наступним летальним результатом.

Види операцій
Найчастіше хвороба розпізнається лише на стадії розриву, в зв'язку з чим хірургічні методи можуть бути неефективні.
Але якщо пацієнту було вчасно проведено дослідження внутрішньочерепного простору, то активно росте судинне утворення підлягає видаленню наступними способами:
Операція відкритого типу
Для виконання цього типу втручань потрібно розтин черепа , після чого проводять клипирование або видалення аневризми хірургічними методиками.

Якщо операція пройшла успішно, то просвіт судини повертається до нормального розміру, а тиск кровотоку на стінки посудини зменшується. Це зводить до мінімуму ризик зростання нової аневризми на колишньому місці і її розриву.
Малоінвазивні оперативні втручання
Переважно використовується емболізація аневризми судин головного мозку. Вона являє собою введення спеціальних речовин в порожнину аневризми. Ефективні і так звані балонні методи. Вони мають на увазі зміцнення ураженої судини зсередини, що запобігає розриву аневризми.

Після хірургічного втручання пацієнтові призначають медикаменти для поліпшення мікроциркуляції крові, підвищення еластичності судин, нормалізації їх тонусу.
Обов'язкова умова для одужання людини — контроль артеріального тиску і запобігання атеросклерозу судин головного мозку.
відкриті операції
і емболізація, і відкриті, і ендоскопічні операції при аневризмі призначаються тільки в тому випадку, якщо розмір освіти більше 7 мм.
Хірургічні методи лікування також знадобляться тим, хто має спадкову схильність до розриву аневризми судин або тим, у кого зона розташована в життєво важливій зоні мозку.
Є кілька різновидів прямих операцій при аневризмі.
кліпування
Для клипирования виконується трепанація черепа з формуванням тимчасового отвори.
Потім лікар оглядає і знаходить за допомогою спеціальної апаратури уражену частину судини, відокремлює його від тканин мозку і накладає невелику титанову кліпсу на шийку аневризми.

В результаті утворення вимикається з кровотоку, ніж запобігає його розрив. Хворий знаходиться в реанімації близько доби, а сама процедура триває 3-6 годин.
Треппинг і відключення несучої артерії
Обидві операції являють собою вимушену окклюзию (блокування) НЕ шийки аневризми, а тієї артерії , на якій вона розташована.
Якщо ділянку головного мозку має хороші альтернативні можливості кровопостачання, то виключення судини до або після утворення добре переноситься пацієнтом.
На жаль, розташування більшості аневризм таке, що треппинг призводить до кисневого голодування мозку. В результаті у хворого розвивається грубий неврологічний дефект або інфаркт мозку.
окутиваніе аневризми
В особливо складних і важких випадках проводиться операція, в ході якої артерія не вимикається, а саме судинне утворення огортається спеціальним штучним матеріалом (хірургічної марлею) або власної м'язом.

В результаті у вигляді реакції на впровадження чужорідного тіла стінка артерії зміцнюється, а аневризма склерозується через розростання щільної сполучної тканини.
Видалення аневризми судин головного мозку в такий спосіб виконується, якщо клипирование загрожує смертю або тяжкими ускладненнями.
Ендоваскулярні операції
Методики сучасної мікрохірургії, які давно застосовуються в західних країнах і зараз активно впроваджуються в Росії, припускають повне ізолювання уражених судин головного мозку від решти кровотоку.
Серед показань до малоінвазивної хірургії:
- невеликий діаметр шийки аневризми;
- складність прямого доступу до судин мозку;
- важкий стан хворого або наявність у нього інших обтяжливих патологій;
- тільки що сталося крововилив (менше 12 годин).
Катетеризація
основний метод, який використовується в ході ендоваскулярних операцій — катетеризація судин. Ширина катетера становить 2 см.
Він вводиться в паховий посудину під місцевим або загальним знеболенням, доводиться до шийних судин, після чого лікар через великий катетер вводить малий (0,5 см. Шириною).
При неможливості такої маніпуляції роблять прямий прокол шийного судини. Паралельно в судини вводиться контрастна речовина, яка дозволяє візуалізувати оперується головного мозку.
В ході операції порожнину аневризми заповнюється балоном, стентів або спіралями, які повністю блокують просвіт судинного освіти.
Крім того, операція дозволяє витягти тромби, відмерлі тканини з ураженої зони без прямого втручання. Підсумки мікрохірургічної операції зазвичай не менше високі, ніж результати відкритої операції, але сама маніпуляція набагато менш небезпечна для людини.
Емболізація аневризми
Більш, ніж половину всіх виявлених аневризм судин головного мозку можна лікувати за допомогою унікальної методики, яка називається емболізація.
Вона виконується шляхом введення в уражену судину емболізірующіх речовин, внаслідок чого кровотік в аневризмі припиняється.
Проводиться маніпуляція тільки під рентгенівським контролем після введення контрастної речовини за допомогою дуже тонкого катетера. Емболізація передбачає використання таких речовин:
- спеціальний клей;
- спирт з особливими добавками;
- хірургічний гель-піну;
- мікросферу .
Коли клейку речовину з'єднується з кров'ю, воно твердне і повністю перекриває харчування судинного освіти.

Емболізація може бути не разовою процедурою, так як для усунення артеріовенозної аневризми часто потрібно 3-4 процедури.
Крім того, емболізація судин головного мозку допоможе доставити в проблемну область лікарські препарати, наприклад, тромболітики, засоби для усунення вазоспазма, хіміопрепарати і т.д. Цей метод лікування патологій судин є щадним і дуже ефективним, тому їм намагаються замінити значну частину відкритих операцій.
Операції після розриву аневризми
Якщо пацієнта вчасно доставили в стаціонар хірургічного відділення, за показаннями виконується оперативне втручання після розриву аневризми.
Чи виправданий ризик проведення втручань на 1-2 добу після , так як це запобіжить небезпека часто зустрічаються повторних кровотеч і не дасть розвинутися стійкого спазму судин.
Основні типи операцій після розриву аневризми:
Хірургічне видалення гематоми
Излившаяся кров видаляється після трепанації або висвердлювання черепної коробки.
Ендоскопічна евакуація гематоми
Для цієї мети використовується нейроендоскоп, і така операція вважається малотравматичної.
Через розріз шкіри роблять невелике отвір трепанації, після чого під контролем комп'ютерної томографії відсмоктують і видаляють згустки крові. Великі згустки дроблять спеціальними інструментами.
Стереотаксична аспірація гематоми
Якщо крововилив стався в важкодоступній зоні мозку, то замість відкритої операції проводять щадну за допомогою стереотаксического апарату.

Він приєднується до голови хворого, через малий отвір в область крововиливу вводиться наконечник аспіратора, після чого виконується відкачування рідини.
вентрікулярную дренування
Операція проводиться, якщо розрив аневризми судин головного мозку привів до крововиливу в шлуночки. Один кінець дренажної трубки вводять в порожнину шлуночка, а з іншого витягають кров, що скупчилася.
При субарахноїдальний крововилив протипоказаннями до хірургії судин головного мозку стають важкі супутні хвороби людини.
Можливі ускладнення після операції
Під час операції на головному мозку, яка визнається складним хірургічним втручанням, може статися розрив аневризми. Серед інших ускладнень: прорив стінки освіти балоном або спіраллю, занесення згустків крові з аневризми на сусідні артерії, розвиток кисневого голодування мозкової тканини.
Деякі ускладнення можна скорегувати безпосередньо під час маніпуляції, інші стають причиною для виконання повторних втручань або призводять до загибелі хворого.

Після видалення аневризми будь-яким з вищеописаних методів можуть розвинутися такі ускладнення:
- спазм судин;
- часткова ішемія мозку;
- повторне розвиток аневризми;
- складний або тривалий реабілітаційний період.
Всім пацієнтам, які перенесли операцію з приводу лікування аневризми, слід спостерігатися у лікаря до кінця життя і проводити регулярні планові огляди.
Звичайно, будь-яка операція з приводу аневризми головного мозку несе ризик розвитку ускладнень і навіть смерті пацієнта на операційному столі. Але прогноз прі не оперованою аневризмі настільки несприятливим, що, як правило, ці ризики не перевищують користь від проведення операції. В цілому, до 80% людей, які перенесли операцію, повертаються до нормального життя, а 50% продовжують працювати за попередньою професією.
Тріптани від мігрені
Вважається, що найефективніші препарати від мігрені — це тріптани. Ця група специфічних анальгетиків, здатних успішно боротися з мігренню, була придумана ще в кінці XIX століття.
Створюються ці ліки від мігрені на основі серотоніну — речовини, з яким багато фахівців пов'язують початок нападу. Якщо раніше використовувалися в основному оригінальні лікарські засоби, які, природно, були дорогими, то виробництво дженериків триптанов зробило їх доступними для всіх верств населення. Тріптани від мігрені продаються лише за рецептом лікаря, що ще раз нагадує всім про негативні можливі наслідки самолікування.
Принцип дії триптанов
Говорити про те, що все тріптани від мігрені мають одним і тим же дією, не можна. Окремим пацієнтам можуть допомогти лише кілька препаратів з різноманіття існуючих засобів. Щоб прийняти рішення про вибір певного ліки від мігрені, потрібно випробувати його під час трьох нападів і оцінити ефективність.
тріптани діють в наступних напрямках:
- По-перше, вони безпосередньо діють на рецептори судинної стінки, при необхідності викликаючи звуження надмірно розширених судин, що знижує больові відчуття.
- По-друге, завдяки високій селективності впливають вони лише на судини твердої мозкової оболонки, не зачіпаючи коронарні і периферичні судини.
- По-третє, вони блокують біль вже на рівні волокон трійчастого нерва, що зменшує больову чутливість.
- По-четверте, тріптани від мігрені знижують рецидиви захворювання і усувають всі супутні симптоми: світлобоязнь , чутливість до звуків і запахів, нудоту і блювоту.
Незважаючи на якусь свою новизну, ці препарати від мігрені пройшли численні дослідження, в яких була доведена їх ефективність. Згідно клінічних досліджень, в 55-65% випадків вони дали більше відчутний результат, ніж інші анальгетические кошти.
Різновиди препаратів і їх особливості
Випускаються ліки від мігрені, що містять тріптани, в різних формах : таблетки або спрей. Швидше діє спрей, оскільки він розпорошується в носовій порожнині, що забезпечує майже миттєве всмоктування препарату. У будь-якому випадку дія кожного препарату і можливі побічні ефекти варто обговорити з лікарем. Всього розглядають кілька груп ліків в залежності від основної діючої в них речовини:
- Самою вивченої вважається група засобів з діючою речовиною суматриптаном (Імігран, Амігренін, Сумамігрен, Суматриптан і т.д.). Їх дія зазвичай настає через 15-30 хвилин. Разом з цією групою засобів не вживаються препарати від мігрені, що містять ерготамін.
- Ліки на основі речовини золмітриптану (Зоміг) діють через 20 хвилин після прийому. Його можна приймати навіть під час вагітності та лактації, а також доведено його ефективність при менструальної мігрені. Що значно відрізняє його від інших препаратів, Зоміг можна приймати разом з іншими анальгетиками.
- Засіб на основі елетриптану (Релпакс) починає «працювати» через півгодини після прийому. Доведено високу ефективність препарату і мінімум можливих побічних ефектів. Припустимо його використання під час вагітності, але одночасного його застосування з антибіотиками і протигрибковими засобами рекомендується уникати.
Зараз відомі препарати на основі діючих речовин наратриптан, алмотріптана, фроватріптана, різатріптана та інших. Але не кожен з цих препаратів уже пройшов клінічні дослідження, а тому деякі з них поки не допущені до продажу в нашій країні.
Правила прийому
Застосовуватися тріптани від мігрені можуть як при наявності аури перед приступом, так і без неї. Використовувати їх можна тільки після завершення аури, але не пізніше, ніж через дві години після початку болів. Коли головний біль наростає повільно, а людина не впевнена, що це саме напад мігрені, застосовувати тріптани недоцільно, краще почати зі звичайного анальгетика. Якщо ж людина впевнена, що біль носить мігренозний характер, можна поєднати прийом триптану з іншими засобами від супутніх симптомів мігрені, наприклад, протиблювотними препаратами.

Якщо після прийому певного кошти головний біль повертається, але її цілком можна терпіти, краще замінити тріптани звичайним анальгетиком. Додаткову дозу кошти можна прийняти не раніше, ніж через дві години після першого застосування, причому потрібно стежити за максимально дозволеної добової дозою препарату, зазначеної в інструкції. Тріптани від мігрені можна застосовувати регулярно, але в сукупності не частіше, ніж 10 днів на місяць.
Під час найважчих нападів мігрені, коли результату нема ні при прийомі звичайних анальгетиків, ні при прийомі триптанов, лікарі можуть розробити пацієнту оптимальну схему лікування, в яку увійдуть і тріптани, і бета-блокатори, і протисудомні засоби.
Приклади схем лікування
В цілому для купірування нападів мігрені можна сформулювати наступну схему лікування:
- На початку нападу прийняти Аспірин (ацетилсаліцилову кислоту), Мотилиум і солодкий напій, що містить кофеїн.
- Якщо полегшення не настає протягом 45 хвилин, прийняти тріптани.
- у разі, коли вже при трьох нападах результату від прийому звичайного анальгетика не було, відразу приймати тріптани .
- Якщо мігрень проходить з аурою, то після початку аури потрібно прийняти Аспірин, а після початку головного болю — тріптани.
Деякі обмеження
Взагалі не можна застосовувати тріптани при таких захворюваннях:
- ішемічна хвороба серця,
- порушення мозкового кровообігу,
- гіпертонія,
- аритмія,
- спонтанна стенокардія.
Якщо у людини виявлено високу чутливість до компонентів, входять до складу триптанов, їх застосування також небезпечно. У підлітковому віці застосовувати ці препарати не слід.
Використовувати тріптани від мігрені під час вагітності, лактації, а також при нирковій або печінковій недостатності слід з максимальною обережністю.
Спектр побічних дій цих ефективних засобів досить широкий, тому вибір препарату слід обговорити з лікарем:
- з боку нервової системи може проявлятися запаморочення, порушення чутливості, відчуття скутості кінцівок, відчуття тепла, сонливість, астенія,
- з боку кістково-м'язової системи цілком можуть спостерігатися міалгія (біль в м'язах) і м'язова слабкість,
- може постраждати і травна система: нудота, сухість у роті, біль в животі, геморагічна діарея, інфаркт селезінки або кишечника, ішемічний коліт,
- зібоку серцево-судинної системи можуть розвиватися стенокардія, тахікардія, спазм коронарних судин, інфаркт міокарда, підвищення артеріального тиску,
- з боку сечовидільної системи можуть відбуватися часте сечовипускання і поліурія (збільшення кількості сечі),
- також можливі алергічні реакції.
Правила лікування
Взагалі тріптани від мігрені переносяться організмом нормально. Якщо і з'являються якісь негативні реакції, то виражені вони помірно і проходять спонтанно без медичного втручання. Зазвичай побічні ефекти проявляються протягом 4 годин після прийому і не збільшуються після прийому повторних доз.
Майже всі тріптани не слід застосовувати разом з противірусними, протигрибковими засобами, антибіотиками, а також разом з антидепресантами. Анальгетики інших видів також бажано виключити під час застосування триптанов.
Не можна перевищувати дозування, рекомендовані лікарем і зазначені в інструкції, інакше це може привести до появи неприємних . При передозуванні триптанов або при порушенні їх використання можуть спостерігатися судоми, нудота, блювота, зниження уваги, сонливість, тахікардія. Природно, при мігрені краще періодично відвідувати лікаря і повідомляти про найменші зміни в своєму стані.
захворювання
Гідроцефалія головного мозку у дітей: діагностика та лікування
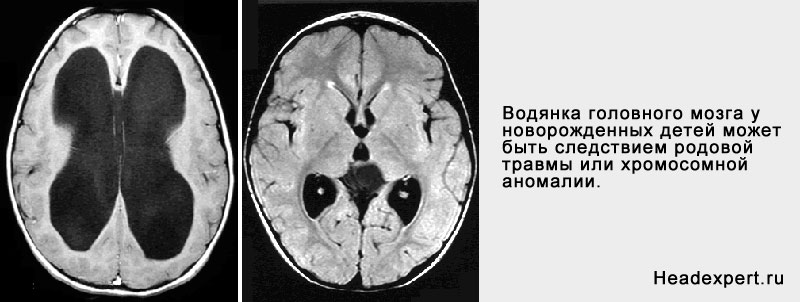
Водянка (гідроцефалія) — це захворювання, для якого характерний надлишок спинномозкової рідини (ліквору) в шлуночкової системи мозку.
Водянка головного мозку у дітей нерідко діагностується відразу після пологів: патологія може бути викликана різними чинниками.
За допомогою УЗД може бути також виявлена водянка головного мозку у плода. У цьому випадку, якщо не можна провести лікування, лікарі-акушери призначають кесарів розтин.
Причини захворювання
Найчастіше водянка у дітей обумовлена інфекційними захворюваннями, які мати перенесла під час вагітності.
Такі інфекції, як герпес, токсоплазмоз або цитомегаловірус призводять до порушень в роботі шлуночкової системи мозку плода: спинномозкова рідина циркулює з труднощами або виробляється в надмірній кількості.
Водянка головного мозку у новонароджених дітей може бути наслідком родової травми і хромосомної аномалії.
Крім вродженої гідроцефалії, буває і придбана водянка, що виникає в перші місяці життя.
До даної патології можуть призвести:
- ;
- менінгоенцефаліт;
- родові травми і викликані ними внутрішньомозкові кровотечі;
- інтоксикації.
У більш дорослому віці водянка у дітей може бути результатом ударів і розвитку .
Причиною може бути також , утворення тромбів в кровоносних судинах, наявність паразитів у мозку, хвороби нирок, інфекційні хвороби і спинномозкові грижі.
У деяких випадках причини розвитку захворювання у дітей і дорослих виявити не вдається.
Симптоматика
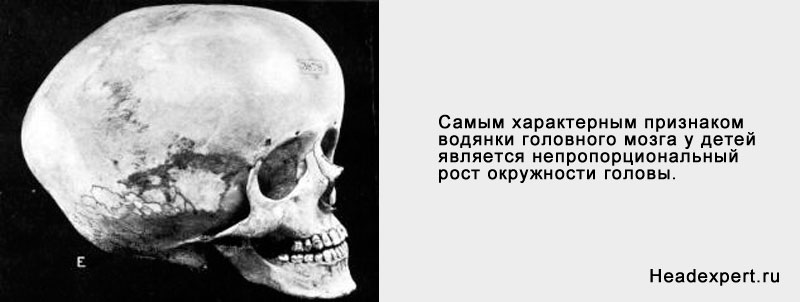
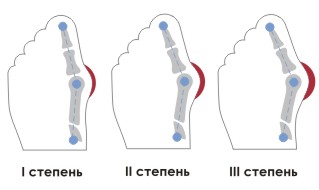
Найхарактернішою ознакою водянки головного мозку у дітей є непропорційне зростання окружності голови (в медицині дана ознака іменується «голова Сократа»).
Обсяг черепа збільшується, а джерельце знаходиться в напруженому стані. З огляду на те, що кістки черепа при водянці часто зростаються нормальним чином, в місцях з'єднання черепних пластин з'являються пульсуючі випинання округлої форми.
До іншими ознаками водянки головного мозку відносяться:
- часте закидання новонародженим голови;
- косоокість, тремтіння очних яблук (ністагм) або їх опущення донизу (симптом Грефе);
- ;
- головні болі;
- блідість;
- частий плач;
- відрижки;
- серцева аритмія;
- млявість і апатія;
- затримки розвитку (дитина з гідроцефалією не може тримати голову, не грає, не проявляє активності);
- гіпертонус (надмірне напруження) нижніх кінцівок.
Виразність симптомів прямо залежить від кількості спинномозкової рідини, що міститься всередині черепа. Іноді кількість ліквору може перевищувати кілька літрів.
Якщо хвороба проявляється в більш пізньому віці, коли кістки черепа вже зміцніли, збільшення окружності голови не відбувається, але інші ознаки можуть бути присутніми.
Надлишок рідини призводить до порушень розвитку головного мозку: у дітей не формуються необхідні психомоторні навички, можуть виникати судомні напади, підвищена збудливість, носові кровотечі.
Якщо захворювання проявляється у дітей дошкільного та шкільного віку, це призводить до відставання в розвитку, головних болів, нічного нетримання сечі, неуважності, проблем з пам'яттю.
Діагностика і терапія
Постановка діагнозу
Водянка головного мозку у новонароджених дітей виявляється завдяки характерним клінічними ознаками захворювання — аномальне збільшення черепа в обсязі важко не помітити.
у більш пізньому віці можуть бути призначені додаткові процедури:
- ;
- ультразвукове сканування головного мозку і нейросонографія — УЗД через тім'ячко;
- КТ і — комп'ютерна та магнітно-резонансна томографія.
Лікувати гідроцефалію потрібно обов'язково, і терапію потрібно слід проводити якомога скоріше.
Лікування
Іноді лікарі застосовують медикаментозне лікування, але ліки не усувають першопричину захворювання, а лише тимчасово полегшую симптоматику.
Вчасно проведене хірургічне втручання — єдиний спосіб радикального вирішення проблеми. Без операційного втручання хвороба прогресуватиме, викликаючи все більші проблеми.
Сучасна медицина практикує 2 види хірургії: ендоскопічні операції і шунтування.

Ендоскопічні операції
Ендоскопічні операції в світовій нейрохірургічної практиці є сьогодні пріоритетним напрямком в лікуванні гідроцефалії.
Ендоскопічне хірургічне втручання проводиться через невеликий отвір в черепі і забезпечує відтік ліквору з шлуночків мозку в його цистерни, в яких відбувається природне всмоктування спинномозкової рідини.
Проникнення в канали мозку здійснюється за допомогою спеціального приладу — нейроендоскоп, оснащеного джерелом світла і мініатюрною відеокамерою. Картинка дозволяє хірургам оцінити клінічну картину хвороби і відстежувати хід операції.
Такі процедури можуть виконуватися навіть під час вагітності: через живіт вводиться голка, за допомогою якої рідина відсмоктується.
У складніших випадках вводиться трубка , яка залишається на протязі всього періоду виношування плоду.
Шунтування
сьогодні застосовується все рідше, оскільки такі операції пов'язані з високим ризиком розвитку ускладнень.
Суть шунтування в створенні альтернативного шляхи для відтоку рідини з головного мозку. Найчастіше ліквор направляється в черевну порожнину.
Сучасні шунти оснащені програмованими клапанами, регулюючими відтік рідини, а катетери для відводу рідини впроваджуються під шкіру і зовні не помітні. Однак все одно вони вимагають постійного спеціального контролю і періодичної заміни.
Профілактика
Основна міра попередження, яку слід застосовувати вагітним жінкам — це повноцінне лікування інфекційних захворювань.
Також необхідно проводити регулярне скринінгове УЗД для виявлення захворювання на його перших етапах.
Слід також оберігати від бактеріальних і вірусних інфекцій новонародженого.
