 Подібно комп'ютера, котрим може перебувати як в режимі робочому, так і в режимах очікує, і «сплячому», шкіра також здатна функціонувати в усіх трьох.
Подібно комп'ютера, котрим може перебувати як в режимі робочому, так і в режимах очікує, і «сплячому», шкіра також здатна функціонувати в усіх трьох.
Але є у неї ще один режим , особливий, який би треба назвати «сплять», і ім'я йому: нейродерміт.
Ризикують найменші і беззахисні
і шкірі, право, є від чого «з'їхати з глузду». Адже час настання нейродерміту — це вік від першого року життя до 12 років, вік безпорадності, майже фізично видимої залежності дитини від матері, часто вселяє своєму чаду: я краще знаю, що тобі треба!
Чи хоче дитина цієї залежності? Ні, він її не хоче, він всіляко їй чинить опір, всім своєю дорогою німо волаючи: це моє життя! Нехай вона маленька, але належить вона тільки мені! Має належати!
Ось тільки хто ж його — дитини — думки запитує? Будь-яка мати щиро впевнена: без її турботи і опіки він в цьому житті і години не вистоїть!
Тому дитя до самого закінчення школи (спочатку середньої, а часто і вищої), та й набагато пізніше після нього живе в ніжно, але міцно обплітають його «павутині» материнської "любові", "павутині" тонкою і прозорою , але неймовірно міцною.
Любов це? Ні, здебільшого «мережу» «почет» з особистих страхів і комплексів матері, стурбованої виключно збереженням тіла безроздільно належить їй чада, думка якого їй зовсім не цікаво.
Кожен знає, як неприємно дотик павутини до шкіри. Що ж повинна відчувати муха, обплетений їй повністю? Очевидно, бажання вирватися.
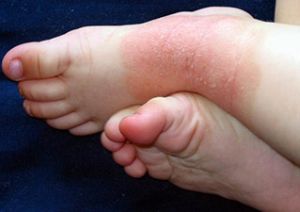
На фото типовий прояв нейродерміту на ногах
Маленьке (або підростаюче) істота відчуває настільки ж пристрасне бажання звільнитися. Як раб, що намагається позбутися і від свого рабства, і від його ганебного клейма, воно намагається «вилізти геть» зі шкіри.
Шкіри, що стала символом несвободи.
Шкіри, обплетений тенета чужої волі .
Шкіри, іспятнана опіками чужій владі.
Не менш красномовно і друга назва хвороби: атопічний дерматит. Адже атопия буквально перекладається як «без місця». Значить: бездомний, безхазяйний, блудний, або — нічийний.
Протестувальник проти влади дорослих хвора дитина немов би заявляє: я краще залишуся без шкіри, «без дому» — але буду вільним!
Він поки ще не відає, що вибратися з стала настільки ненависної шкіри неможливо.
ще трохи пізніше він дізнається, що йому і залишати її не потрібно — з нею потрібно просто змиритися.
Але це трапляється не раптом, а лише тоді, коли вже довів своє право мати власну думку (у досягли віку в 20 і більше років нейродерміт або не розвивається зовсім, або розвивається вкрай рідко).
Це означає, що з одужанням дитині доведеться почекати — в дитячому віці воно майже неможливо.
Хвороба цивілізації — чи цивілізація хвороби?
Крім впливу, що чиниться на шкіру «сімейними» факторами, для неї існують і інші психологічні приводи «прийти в шаленство».
Це риси цивілізації і способу життя, нічого спільного з життям не має.
Часто первинний свербіж починається на «електронної грунті» — на грунті стресу від великої кількості негативної інформації — і інформації взагалі, коли:
- очі і мозок підлітка відриваються від напруженої телефонної листування виключно для того, щоб «пірнути» в комп'ютер;
- «тягар» новин для дорослого складається суцільно з «програми колотнеч» на сьогодні і завтра;
- через божевілля на тілі дівчина майже перестає тобто, вважаючи себе товстої, а межею її мрій стають протезна силіконові груди і порцелянові зуби.
Не менше значення мають і сучасні харчові пристрасті, що включають невтомне споживацтво з «винищенням» величезних обсягів настирливо рекламованих солодощів, виробленого тоннами попкорна та інших сумнівної цінності «продуктів».
у список провокуючих чинників слід також включити і навколишні дитинство синтетичні запахи і речі: угар сигаретного диму і вихлопних газів великого (або не дуже великого) міста, штучні волокна тканин і барвники, речовини в складі меблів і предметів побуту.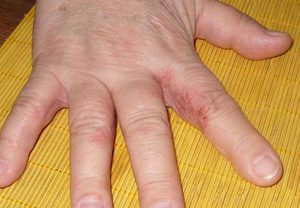
зробити пролом в і без того слабку спадковість вже декількох поколінь народилися в цивілізований час батьків, ці чинники в дітях навстіж відчиняють ворота переможно крокує по мікросвіту інфекцій, довершує розгром імунітету.
Щоб на його руїнах могла безперешкодно запанувати алергія на все підряд (на пилок, корм для рибок, наповнювач подушок), що не робить винятків ні для підлоги, ні для віку, що є основою для розвитку нейродерміту в будь-якому віці, починаючи з нульового і підліткового і закінчуючи дорослим.
Симптоматика: десь глибоко зовні себе …
Формулювання повинна бути саме такою, бо зовнішні симптоми нейродерміту — це лише слабкі відгуки порушень обмінних процесів, що протікають в глибинних шарах шкіри.
у надрах її відбуваються нескінченно складні біохімічні перешикування та створення хитрих комбінацій, що нагадують гру в шахи між організмом і «штабом» причин хвороби. І в цій партії, здатної затягнутися на десятки років, видимість перемоги здобуває то одна, то інша сторона, повна ж перемога тут неможлива.
Стратегія, що розробляється всередині шкіри, втілюється в локальній нашкірної тактиці, яка характеризується:
- освітою висипу;
- появою расчесов;
- зміною структури шкіри.
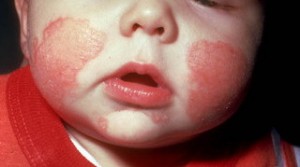
Висип має вигляд сверблячих червоних плям з нечіткими кордонами в найбільш типових місцях — областях шкіри:
- на внутрішніх (згинальних) поверхнях колін і ліктів;
- на бічних і передньої поверхнях шиї;
- на обличчі (на шкірі чола і повік);
- на розгинальних поверхнях стоп і кистей.
Болісний свербіж (особливо неусвідомлений нічний) призводить до постійних розчухувань, що перешкоджає затихання процесу і призводить до зміни структури шкіри — її потовщення із посиленням шкірного малюнка, а розчухи народжують нову приливну хвилю нестерпного свербежу.
Так один прояв хвороби не дає затихнути іншому, і «хоровод» йде по колу.
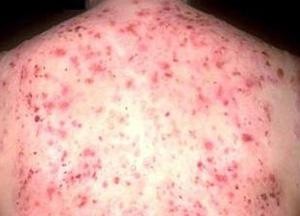
На фото дифузний нейродерміт, який може торкнутися і дорослих і дітей
Хвороба, явивши свої перші осередки на шиї, пізніше «розтікається» на обличчя і лоб, внизу ж «окупує» область сідниць і геніталій; паралельно відбувається «захоплення» колінних і ліктьових згинів.
Почавши свою «сміливу діяльність» з вельми чутливого свербіння і лущення почервонілий шкіри, недуга доходить до ступеня «повної розбещеності», яка характеризується появою мізерного розміру бульбашок, засихають з утворенням тонкої скоринки шкіри, і намоканням розчесані місць, які , втім, швидко підсихають.
Внаслідок реакції надниркових залоз колір шкіри може змінитися — вона темніє. Крім цього, зважаючи на відсутність повноцінного нічного сну, відзначаються неминаючий слабкість і втома, апатія ж по відношенню до навколишнього оточення супроводжується артеріальною гіпотонією і гіпоглікемією.
Залежно від локалізації і формотворчих елементів нейродерміт буває:
- поширений (дифузний);
- обмежений невеликими ділянками шкіри;
- лінійний (на кінцівках).
А також за класифікацією нейродерміт буває:
- гипертрофическим (характерним для пахової зони);
- фолікулярним, вражаючим покриті волоссям ділянки тіла;
- псоріазіформние (з розвитком на шкірі голови і обличчя, покривається відшаровуються дрібно-висівкоподібному лусочками).
Для хронічного нейродерміту характерно загострення в зимовий період і поліпшення в літній.
Як підтвердити діагноз
Оскільки нейродерміт — захворювання більшою мірою «нервове», ніж шкірне, специфічних методів лабораторної та інструментальної його діагностики не існує.
Найважливішими діагностичними критеріями виступають тому:
- виразна зв'язок захворювання з перебуванням в стресовій ситуації (загострення процесів в шкірі після її настання);
- затяжне ( хронічне) перебіг з вираженою сезонністю загострень.
Не меншу цінність мають ознаки підвищеної алергізації організму (наявність супутніх захворювань аналогічної природи або симптоми її прояву).
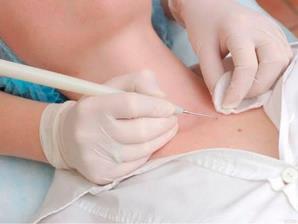 При об'єктивному дослідженні звертають на себе увагу візуальні прояви хвороби з типовістю морфологічних елементів і локалізацією ураження на певних ділянках шкіри.
При об'єктивному дослідженні звертають на себе увагу візуальні прояви хвороби з типовістю морфологічних елементів і локалізацією ураження на певних ділянках шкіри.
Аналіз крові виявляє типову для алергічного процесу еозинофілію, а також надмірний рівень загального і аллергенспецифических імуноглобулінів E. Шкірні алергологічні проби дозволяють виявити зв'язок з тим чи іншим алергеном.
Біопсія шкіри підтверджує правильність даних візуального дослідження.
Лікування: стратегічно важливо, тактично значимо
При виникненні нейродерміту у дитини мати обов'язково принесе його до лікаря, а ось в дорослому «варіанті» нерідкі ще випадки «невтішного самолікування».
Вживати його категорично не рекомендується, адже навіть при професійно проведеному лікуванні нейродерміт не поспішає відступити.
Основами лікувальної стратегії є:
- корекція нервово-психічних відхилень;
- боротьба з алергічною складової захворювання;
- санація з безжальним придушенням вогнищ хронічної інфекції;
- вплив на місцеві прояви хвороби.
Крім основного лікування, проведеного фахівцем — психоневрологом, курс повинен включати одночасне застосування: 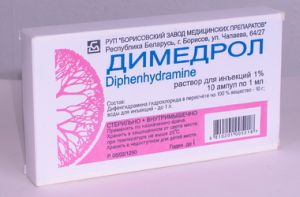
- антигістамінних препаратів : піпольфен супрастин, Димедролу, Тавегіл (аж до гормональної корекції Преднізолоном, гідрокортизон, дексаметазоном, триамцинолон);
- імуномодулюючих засобів (Інтерферон);
- офіційних седативних препаратів або домашніх засобів , приготованих з дикоростучої лікарської сировини (розмарину, м'яти, пустирника, валеріани).
Для місцевого лікування (особливо для зняття свербежу) рекомендуються мазі (коротким курсом) з вмістом Гідрокортизону і іншими кортикостероїдами (Белодерм, СИНАФЛАНУ). Гарного ефекту дозволяє домогтися застосування нафталановой і дігтярним мазей.
У важких випадках вдаються до обкаливаніі вогнищ гідрокортизон, Дипроспаном.
Чудовим підмогою до медикаментозного лікування є фізіотерапевтичні процедури, що включають використання:
- ионофореза з кортикостероїдами;
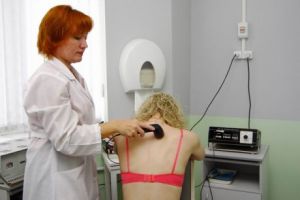
- ;
- индуктотермии;
- магнітотерапії;
- .
Застосування новітніх методів (кріомассажа, електро- і лазеропунктури) дозволяє домогтися значних періодів ремісії захворювання, також як використання:
- селективної фототерапії;
- УФО крові;
- ПУВА-терапії;
- гіпербаричної оксигенації;
- плазмоферезу;
- імуносупресивної терапії.
Перебування на курорті з сухим морським кліматом (по завершенні курсу і досягненні ремісії захворювання) з проведенням таласотерапії і прийняття ванн (радонових, сірководневих) також сприяє зміцненню організму хворого.
З «народних» методів лікування, які підходять для терапії нейродерміту в домашніх умовах варто зупинитися на фітотерапії, апітерапії, Глинолікування і їм подібних способах зміцнення здоров'я взагалі і імунної системи, зокрема.
Чим може ускладнитися стан і як цього уникнути?
Слід пам'ятати, що нейродерміт здатний давати ускладнення.
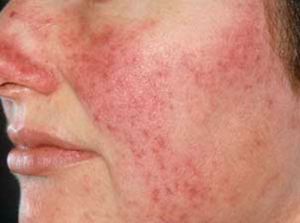 Крім виснажливого «марафону» болю і свербіння, в який цілодобово втягнута нервова система, здатна виснажитися, хронічно протікає в шкірі процес здатний привести до її нагноительная захворювань із залученням лімфатичних вузлів.
Крім виснажливого «марафону» болю і свербіння, в який цілодобово втягнута нервова система, здатна виснажитися, хронічно протікає в шкірі процес здатний привести до її нагноительная захворювань із залученням лімфатичних вузлів.
Гаслом підлітка, який страждає на нейродерміт, ні в якому разі не повинен стати девіз: від самоствердження — до «самоотвержденію»! Будь-яка ізоляція і «відхід у себе» тільки закріплять позиції недуги і в його житті, і в його тілі.
Викликають незручність прояви хвороби повинні бути своєчасно «узгоджені» з лікарями:
- терапевтом;
- дерматологом;
- імунологом;
- психоневрологом (психотерапевтом).
Однак, без самостійних зусиль, зроблених самим хворим (як дитиною, так і дорослим) лікування наступити не може:
- оптимізації режиму праці і відпочинку (сну) ;
- «розрулювання» соціальних і сімейних відносин;
- дотримання гіпоалергенної дієти;
- носіння одягу з натуральних тканин;
- загартовування;
- фізкультури.
У кращому випадку, чекати доведеться років до 25-30, сподіваючись на спонтанне самолікування.

 онейрологічні синдромом (інша назва — шизофренічний делірій) називають психопатологический синдром, при якому відбувається особливе порушення свідомості, що супроводжується галюцинаціями.
онейрологічні синдромом (інша назва — шизофренічний делірій) називають психопатологический синдром, при якому відбувається особливе порушення свідомості, що супроводжується галюцинаціями.  дійсності.
дійсності.  втрата апетиту.
втрата апетиту. 
 Люди, які страждають онейроідним синдромом, не завжди небезпечні для оточуючих. Проте, при перших ознаках проблеми необхідно негайно звернутися до фахівця.
Люди, які страждають онейроідним синдромом, не завжди небезпечні для оточуючих. Проте, при перших ознаках проблеми необхідно негайно звернутися до фахівця.
 Генералізований тривожний розлад (ГТР) — поширене психоемоційний порушення, яке має на увазі постійне хвилювання, дратівливість і відчуття напруженості.
Генералізований тривожний розлад (ГТР) — поширене психоемоційний порушення, яке має на увазі постійне хвилювання, дратівливість і відчуття напруженості. 

 Когнітивно-поведінкова терапія (КПТ) є одним з видів терапії, особливо корисною в процесі лікування ГТР. Лікар допоможе визначити автоматичні негативні думки, які сприяють тривожності пацієнта.
Когнітивно-поведінкова терапія (КПТ) є одним з видів терапії, особливо корисною в процесі лікування ГТР. Лікар допоможе визначити автоматичні негативні думки, які сприяють тривожності пацієнта. 
 Нав'язливий невроз — це психічний розлад, що супроводжується тривогою, страхом, занепокоєнням і побоюванням.
Нав'язливий невроз — це психічний розлад, що супроводжується тривогою, страхом, занепокоєнням і побоюванням. 

 побоюваннями.
побоюваннями.  При хронічних формах хворим призначаються атипові психотропні речовини.
При хронічних формах хворим призначаються атипові психотропні речовини.  ганглионеврит це запальне ураження нервових вузлів (ганглій). В процес запалення залучаються пов'язані з гангліями нервові стовбури і периферичні нерви.
ганглионеврит це запальне ураження нервових вузлів (ганглій). В процес запалення залучаються пов'язані з гангліями нервові стовбури і периферичні нерви. 
 Додатковим обстеженням на рентгенографії , або перевіряються інші можливі запалення в організмі хворого, супутні гангліоневріту.
Додатковим обстеженням на рентгенографії , або перевіряються інші можливі запалення в організмі хворого, супутні гангліоневріту. 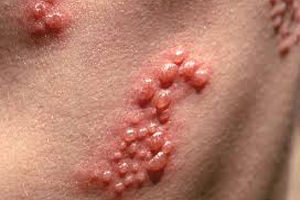
 різні противірусні препарати, проводиться патогенетична терапія та симптоматична. Показані фізіотерапевтичні процедури.
різні противірусні препарати, проводиться патогенетична терапія та симптоматична. Показані фізіотерапевтичні процедури.  Синдром Толоси-Ханта (СТХ, больова офтальмоплегія) — це внутречерепного патологія, яка характеризується ураженням нервів (окорухового, відвідного, бічного), першої гілки трійчастого нерва, очній вени і артерії, а також запаленням зовнішньої стінки кавернозного (пещеристого) синуса.
Синдром Толоси-Ханта (СТХ, больова офтальмоплегія) — це внутречерепного патологія, яка характеризується ураженням нервів (окорухового, відвідного, бічного), першої гілки трійчастого нерва, очній вени і артерії, а також запаленням зовнішньої стінки кавернозного (пещеристого) синуса.  випадку.
випадку. 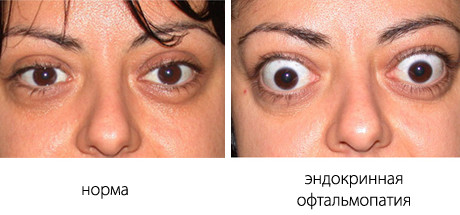
 Крім основного лікування призначають симптоматичну терапію: анальгетики для усунення больових відчуттів, антиконвульсанти, вітаміни, загальнозміцнюючі комплекси.
Крім основного лікування призначають симптоматичну терапію: анальгетики для усунення больових відчуттів, антиконвульсанти, вітаміни, загальнозміцнюючі комплекси.  Міастенічні криз: тварюка я тремтяча або право маю?!
Міастенічні криз: тварюка я тремтяча або право маю?! 
 викликати смертельний результат, бо при ньому виникають глибокі розлади життєво важливих процесів в організмі.
викликати смертельний результат, бо при ньому виникають глибокі розлади життєво важливих процесів в організмі. У лікаря-невропатолога, «заточеного» на розпізнавання даної патології, діагноз труднощів викликати не здатний зважаючи класичного для даного порушення зовнішнього вигляду, характеру рухів, ходи і мови страждає міастенією.
У лікаря-невропатолога, «заточеного» на розпізнавання даної патології, діагноз труднощів викликати не здатний зважаючи класичного для даного порушення зовнішнього вигляду, характеру рухів, ходи і мови страждає міастенією.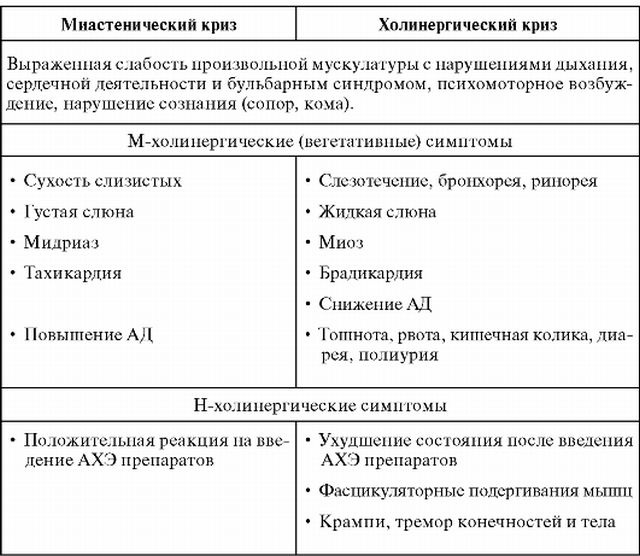

 интубацию, переводять пацієнта на апаратне дихання (ШВЛ).
интубацию, переводять пацієнта на апаратне дихання (ШВЛ).  антихолінестеразних засобів: прозерин, Пиридостигмина броміду (Местінона, Калімін), оксазил, де вибір оптимальної індивідуальної дози, що дозволяє домогтися компенсації процесу, залежить не тільки від тяжкості симптоматики даного клінічного типу, але і від ускладнює основне захворювання патології та індивідуальної реакції на препарат, що застосовується.
антихолінестеразних засобів: прозерин, Пиридостигмина броміду (Местінона, Калімін), оксазил, де вибір оптимальної індивідуальної дози, що дозволяє домогтися компенсації процесу, залежить не тільки від тяжкості симптоматики даного клінічного типу, але і від ускладнює основне захворювання патології та індивідуальної реакції на препарат, що застосовується.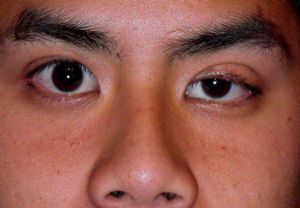 перших тривожних симптомів.
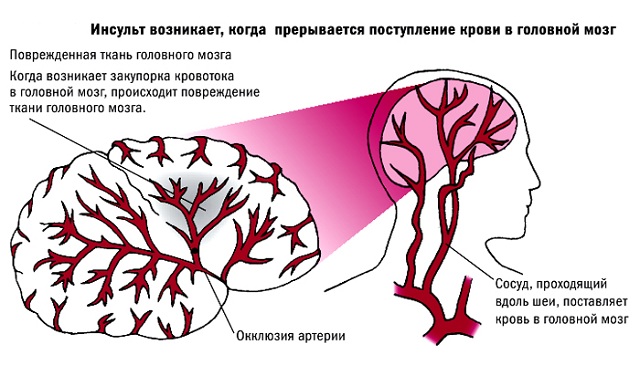
перших тривожних симптомів.  Захворювання судин головного мозку (СГМ) турбують дуже багатьох людей. Згідно з медичними даними, близько 80% населення піддається ризику розвитку різних хвороб.
Захворювання судин головного мозку (СГМ) турбують дуже багатьох людей. Згідно з медичними даними, близько 80% населення піддається ризику розвитку різних хвороб. 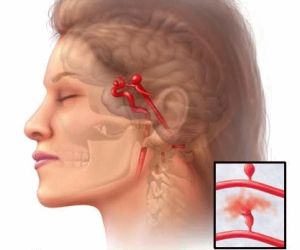
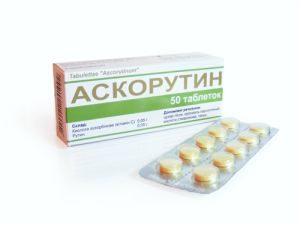 речовин, які містяться в рослинах. До таких компонентів належать: рутин, антоціани, флавони, катехіни.
речовин, які містяться в рослинах. До таких компонентів належать: рутин, антоціани, флавони, катехіни. 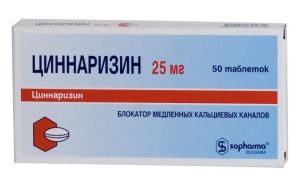 надавати побічні дії, тому приймати їх потрібно виключно за призначенням фахівця.
надавати побічні дії, тому приймати їх потрібно виключно за призначенням фахівця.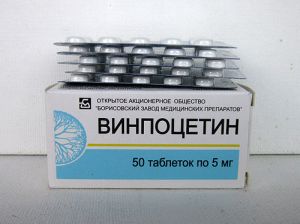 розслабляє їх і сприяють розрідженню крові. Крім цього поліпшується метаболічний процес в мозкових тканинах, і нервові клітини отримують необхідне насичення. До препаратів на основі барвінку відносяться: , , Бравінтон, Телектол. Вдаватись до самолікування цими засобами не рекомендується!
розслабляє їх і сприяють розрідженню крові. Крім цього поліпшується метаболічний процес в мозкових тканинах, і нервові клітини отримують необхідне насичення. До препаратів на основі барвінку відносяться: , , Бравінтон, Телектол. Вдаватись до самолікування цими засобами не рекомендується!  застосовуються: кордамін, Кофеїн, Пантокрин.
застосовуються: кордамін, Кофеїн, Пантокрин.  Порушення кровотоку відбувається через те, що судини забиваються атеросклеротичними бляшками і в результаті цього звужується їх просвіт. З плином часу ситуація тільки погіршуватиметься, і цей процес може бути чреватий такими страшними наслідками, як , і інші. Для того, щоб зберегти здоров'я своїх сусідів, потрібно проводити їх очистку мінімум раз на рік.
Порушення кровотоку відбувається через те, що судини забиваються атеросклеротичними бляшками і в результаті цього звужується їх просвіт. З плином часу ситуація тільки погіршуватиметься, і цей процес може бути чреватий такими страшними наслідками, як , і інші. Для того, щоб зберегти здоров'я своїх сусідів, потрібно проводити їх очистку мінімум раз на рік. 


 Хвороби судин головного мозку добре піддаються лікуванню, якщо всі необхідні заходи будуть прийняті вчасно. Ігнорування небезпечних симптомів патологічних порушень може призвести до найсумніших наслідків, починаючи від хронічної закінчуючи розладом всіх інтелектуальних сфер аж до .
Хвороби судин головного мозку добре піддаються лікуванню, якщо всі необхідні заходи будуть прийняті вчасно. Ігнорування небезпечних симптомів патологічних порушень може призвести до найсумніших наслідків, починаючи від хронічної закінчуючи розладом всіх інтелектуальних сфер аж до .  Організм людини постійно виробляє спинномозкову рідину (ліквор), яка безперервно циркулює між мозковими шлуночками (тут вона продукується) і субарахноїдальним простором головного та спинного мозку (де абсорбується в венозну кров).
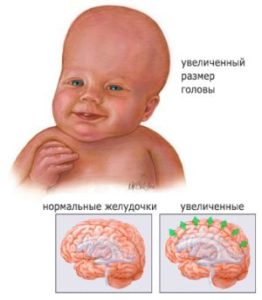
Організм людини постійно виробляє спинномозкову рідину (ліквор), яка безперервно циркулює між мозковими шлуночками (тут вона продукується) і субарахноїдальним простором головного та спинного мозку (де абсорбується в венозну кров).  В результаті рідина накопичується або всередині шлуночків () , або в просторі під мозковими оболонками ().
В результаті рідина накопичується або всередині шлуночків () , або в просторі під мозковими оболонками (). 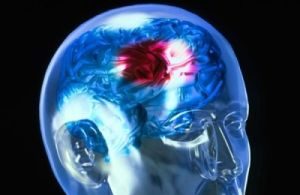
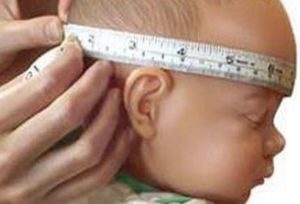 Рівень оклюзії визначається достовірно за допомогою таких методів, як комп'ютерна () або магнітно-резонансна томографія ( ).
Рівень оклюзії визначається достовірно за допомогою таких методів, як комп'ютерна () або магнітно-резонансна томографія ( ).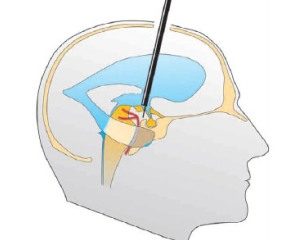
 можливостей інфекційного зараження , безконтрольного прийому ліків, алкоголю і нікотину).
можливостей інфекційного зараження , безконтрольного прийому ліків, алкоголю і нікотину).