 У дітей мовні навички формуються поступово у віці, приблизно, до 4 років. Деякі помилки в мові присутні у малюків старшого дошкільного віку. Згодом, при правильному спілкуванні оточуючих людей помилки в розмові, сприйнятті текстів у дітей зникають.
У дітей мовні навички формуються поступово у віці, приблизно, до 4 років. Деякі помилки в мові присутні у малюків старшого дошкільного віку. Згодом, при правильному спілкуванні оточуючих людей помилки в розмові, сприйнятті текстів у дітей зникають.
Якщо сформована людина не розуміє написаного тексту, може назвати тільки кілька головних слів з прочитаної інформації, погано висловлює свою думку, в його промові відсутні дієслова, прийменники, сполучники, слід звернутися до лікаря.
Можливо, сукупність цих ознак є виразом хвороби, що має назву аграмматізма. Різновидів відхилення кілька. Правильну діагностику може виконати тільки кваліфікований лікар, після різнобічного обстеження.
Що лежить в основі розвитку порушення?
Здатність усвідомлювати і відтворювати мова у людини залежить від великої кількості факторів:
- віку;
- рівня загального розвитку;
- освіченості ;
- середовища спілкування;
- комунікабельності;
- психологічного статусу;
- фізичного стану.
Спровокувати появу захворювання можуть анатомічні особливості, органічні зміни локальних ділянок головного мозку,  наприклад, сильвиевой борозни, кори лобової або скроневої часток домінуючої півкулі.
наприклад, сильвиевой борозни, кори лобової або скроневої часток домінуючої півкулі.
Нормальне озвучування слів, синтаксичних конструкцій можливо при бездоганному функціонуванні всіх нервових клітин мозку.
Тотальний аграмматізма у дітей може також викликати порушений, в період становлення мови, слух. Якщо звукові хвилі погано сприймаються слуховими аналізаторами, дитина погано чує, йому важко, навіть неможливо правильно сформулювати пропозиції.
Мовні навички можуть бути сформовані лише при багаторазовому повноцінному прослуховуванні словесних оборотів, зануренні в аудіо середу мови.
З'являються мовні порушення у дорослих людей, які вже мають сформовані навички вимови пропозицій, зміною роботи слухових аналізаторів пояснити неможливо. У таких ситуаціях велика ймовірність розладів неврологічного характеру.
Аграматизм характерний для станів , , мови людей без слуху або з поганим слухом, дітей, що мають відставання в розвитку .
Прояви аграматизму

Приклади аграмматизмов
Людині з даним захворюванням легше розуміти однозначні пропозиції. Наприклад, фраза «Я купила хліб» буде зрозуміла простіше, ніж пропозиція «Я слухаю тебе». У другому випадку на відміну від першого, можливий варіант зворотної дії «Ти слухаєш мене».
Простіше бувають зрозумілі короткі фрази з класичним порядком слів «На вулиці йде дощ», на відміну від більшої пропозиції з уточненнями «Дощ не припиняється йде знову на вулиці».
Хвора людина спілкується не зовсім грамотно з літературної точки зору. Повсякденні мовні конструкції значно відрізняються від правильно збудованих пропозицій. Можливість сприйняття повсякденній мові у людей з проявом аграматизму значно знижена.
Симптоми можуть бути виявлені фахівцем при уважному спілкуванні, демонстрації наочних матеріалів, що супроводжуються проханням їх описати, про них розповісти. Якщо людина хвора, його мова складається з найпростіших пропозицій, з мінімумом слів, часто вимовляються повільно.

Форми порушення
Фахівці виділяють дві основні форми аграматизму:
- імпрессівной характеризується нерозумінням мови повністю або частково. Корінь імені прикметника в назві позначає в перекладі з англійської «сприйняття». Зміни роботи клітин головного мозку не дозволяють звуковим сигналом трансформуватися в думки, образи.
- Експресивні порушення виявляють при неможливості використовувати в мовленні прийменники, відмінювання, відмінки; при неправильному або неповному оформленні вимовлених пропозицій. Корінь імені прикметника в даному назві має сенс в перекладі з англійської «вираз». Проблеми з функціонування локальної зони головного мозку перешкоджають перетворенню думки в мовну фразу. Залежно від місцезнаходження проблемної ділянки виникає мовна аномалія (афазія) може мати або .
Сенсорні зміни обумовлені порушенням можливості відчувати, сприймати звуковий сигнал.
Моторні порушення в центрі Брока викликають труднощі управління м'язами гортані, мови, щелеп, які не дозволяють добре відтворювати мова. Часто хворий може вимовити тільки основні слова.
Його мова нагадує текст телеграфного повідомлення, в якому переважають іменники або, навпаки, присутні тільки дієслова. Такі специфічні особливості дозволяють уточнити локалізацію ділянки мозку з порушеною діяльністю.

Постановка діагнозу
Правильне встановлення діагнозу — результат комплексного спостереження, обстеження. Дуже важливо визначити:
- загальний стан людини,
- його психологічний і неврологічний статус.
При спілкуванні фахівець оцінює:
- темп мови;
- різноманітність вживаних синтаксичних форм;
- правильне використання відмінків , відмін в мові;
- наявність спілок;
- присутність прийменників в діалозі і монолозі при описі наочного об'єкта.

при тестуванні оцінюють кількість слів і складів в усних пропозиціях, узгодженість використовуваних закінчень.
Для виявлення порушень мозкової діяльності рекомендують зробити енцефалограму, або томографічне дослідження.
Підсумовуючи, аналізуючи отриману інформацію, фахівець приймає рішення про встановлення діагнозу.
Методи лікування
Аграматизм — це неврологічний розлад, що вимагає допомоги кваліфікованих спеціалізованих лікарів. Медичне лікування в залежності від віку, тяжкості стану хворого може включати медикаментозний курс, рефлексотерапію, фізіотерапевтичні процедури, вплив гіпнозом.
Корекція стану лікарськими препаратами може значно поліпшити кровообіг клітин мозку, зробить більш ефективною їх функціонування.
Вплив на активні точки при рефлексотерапії може здійснюватися різними методами:
- механічно;
- термічно;
- електричним розрядом;
- променями лазера;
- електромагнітними хвилями;
- фармацевтичними препаратами;
- імплантацією чужорідних елементів;
- комбінуванням технік.

Авторські методики, апробовані багаторічним досвідом застосування? розрізняються за вибором чутливих точок на тілі пацієнта і методів дії на них.
Позитивні зміни спостерігаються при фізіотерапії експресивного аграматизму. При проблемах сенсорного характеру правильний вибір фізіотерапевтичних методів допомагає поліпшити сприйняття хворим звуків.
Вплив аномалій моторного характеру мінімізується відновленням активності м'язів гортані, щелепи, мови.
Аграматизм, як і інші нейропсихологічні розлади, піддаються корекції професійним гіпнозом, за допомогою якого поліпшується якість усного мовлення.
Алгоритм лікування підбирають фахівці індивідуально. Крім медичної допомоги хворому в період відновлення знадобиться допомога психологів, логопедів, педагогів.
Передбачити неприємність можна
 Для запобігання появи аграматизму дуже важливий нормальний неонатальний період формування дитини. Неврологічні розлади майбутньої дитини можуть формуватися при важкої вагітності, усугубленной інфекційними або іншими захворюваннями.
Для запобігання появи аграматизму дуже важливий нормальний неонатальний період формування дитини. Неврологічні розлади майбутньої дитини можуть формуватися при важкої вагітності, усугубленной інфекційними або іншими захворюваннями.
Правильний спосіб життя, регулярної спостереження у уважного доктора майбутньої мами — запорука народження здорового малюка.
Аномалії в функціонуванні клітин головного мозку можуть з'являтися у дорослих людей внаслідок перенесених захворювань, порушення кровообігу. Превентивна міра — уважне ставлення до власного стану здоров'я, застосування в щоденній практиці загальнозміцнюючих процедур, формування навичок здорового способу життя.
Стан хворих при аграмматизмов можна істотно поліпшувати, аж до повного одужання. Успішне лікування можливе при своєчасному зверненні до фахівців, неухильному дотриманні рекомендацій лікаря.

 Менінгоенцефаліт це захворювання інфекційного характеру, яке є ускладненням менінгіту або . Характеризується запаленням в оболонках мозку і мозковій речовині.
Менінгоенцефаліт це захворювання інфекційного характеру, яке є ускладненням менінгіту або . Характеризується запаленням в оболонках мозку і мозковій речовині. 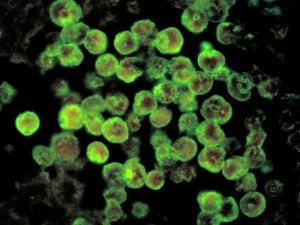 неможливо вилікувати;
неможливо вилікувати; 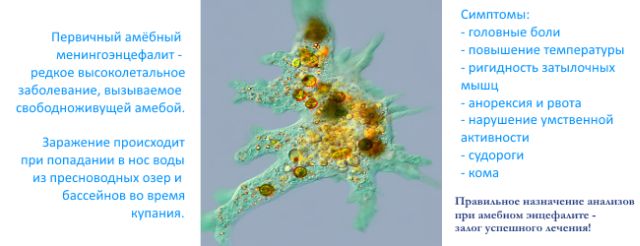
 Причина менінгоенцефаліт у новонародженої дитини найчастіше має вірусний характер. Однак трапляються випадки внутрішньоутробного ураження зародка.
Причина менінгоенцефаліт у новонародженої дитини найчастіше має вірусний характер. Однак трапляються випадки внутрішньоутробного ураження зародка.  прискорена.
прискорена. 
 Лікування менінгоенцефаліту проходить в інфекційному відділенні стаціонару. Мета терапії усунення причин хвороби, симптоматики та запобігання розвитку ускладнень. Якщо всі заходи будуть проведені вчасно, це буде сприяти більш швидкому одужанню і позитивного результату хвороби.
Лікування менінгоенцефаліту проходить в інфекційному відділенні стаціонару. Мета терапії усунення причин хвороби, симптоматики та запобігання розвитку ускладнень. Якщо всі заходи будуть проведені вчасно, це буде сприяти більш швидкому одужанню і позитивного результату хвороби. 
 виникають парези, паралічі, .
виникають парези, паралічі, .  Вірусним енцефалітом називають запальні процеси в головному мозку людини.
Вірусним енцефалітом називають запальні процеси в головному мозку людини. 

 поштовхом до того, щоб переводити пацієнта в реанімацію і виконувати заходи для його порятунку.
поштовхом до того, щоб переводити пацієнта в реанімацію і виконувати заходи для його порятунку. 
 Спинальний шок — це хворобливий процес, причиною якого стає , внаслідок травми. Виявляється, як арефлексія і відсутність чутливості нижче точки ураження, рідше на 2-3 сегмента вище неї.
Спинальний шок — це хворобливий процес, причиною якого стає , внаслідок травми. Виявляється, як арефлексія і відсутність чутливості нижче точки ураження, рідше на 2-3 сегмента вище неї. 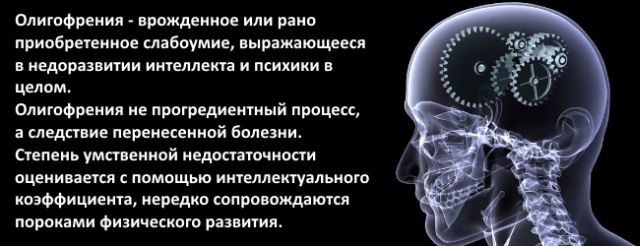
 Чутливість відсутня. У разі якщо синдром провідності спинного мозку закріплюється, шанси на відбудову мінімальні.
Чутливість відсутня. У разі якщо синдром провідності спинного мозку закріплюється, шанси на відбудову мінімальні.  Так як при травмі хребта дихання може бути порушено, ротову порожнину необхідно очистити, потім вийняти мову, запобігши його западання і відновити циркуляцію повітря в легенях.
Так як при травмі хребта дихання може бути порушено, ротову порожнину необхідно очистити, потім вийняти мову, запобігши його западання і відновити циркуляцію повітря в легенях. 
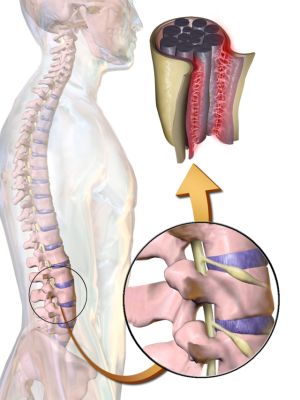 Прогноз на повернення втрачених функцій зможе дати лікар після магніторезонансної терапії. При розриві нейронних зв'язків регенерація неможлива і пацієнт повинен прийняти цю новину, навчитися жити заново.
Прогноз на повернення втрачених функцій зможе дати лікар після магніторезонансної терапії. При розриві нейронних зв'язків регенерація неможлива і пацієнт повинен прийняти цю новину, навчитися жити заново.  м мієлоз прийнято називати подострую або хронічну хворобу в спинному мозку, що має помірний або виражений глиоз, який пояснюється недостатністю вітаміну В12.
м мієлоз прийнято називати подострую або хронічну хворобу в спинному мозку, що має помірний або виражений глиоз, який пояснюється недостатністю вітаміну В12. 



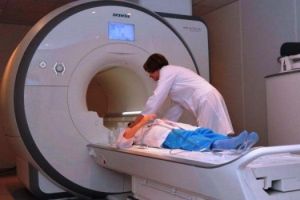 При діагностиці миелита фахівець повинен грунтуватися на тому, чи є у хворого неврологічний розлад, що відбувається через проблеми зі спинним мозком. Обстеження організму дають можливість відрізнити миелоз від багатьох інших недуг.
При діагностиці миелита фахівець повинен грунтуватися на тому, чи є у хворого неврологічний розлад, що відбувається через проблеми зі спинним мозком. Обстеження організму дають можливість відрізнити миелоз від багатьох інших недуг. 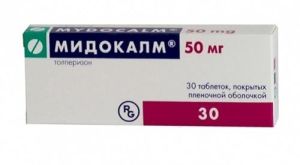
 Із усіляких методів профілактики захворювання сьогоднішня медицина відзначає тільки ретельну турботу про свій організм і негайні візити в поліклініку при симптомах різних типів анемії.
Із усіляких методів профілактики захворювання сьогоднішня медицина відзначає тільки ретельну турботу про свій організм і негайні візити в поліклініку при симптомах різних типів анемії.  ветряночного енцефаліт — це серйозне і небезпечне ускладнення вітряної віспи, тобто розвиток запальних процесів в головному мозку.
ветряночного енцефаліт — це серйозне і небезпечне ускладнення вітряної віспи, тобто розвиток запальних процесів в головному мозку. 

 дні краще дитину залишити вдома, щоб не було контакту з хворими дітьми.
дні краще дитину залишити вдома, щоб не було контакту з хворими дітьми.  Відомий фізіолог і невролог Шарлі Едуард Броун-Секар завдяки своїй плідній праці і старанням вніс величезний внесок в медичну науку.
Відомий фізіолог і невролог Шарлі Едуард Броун-Секар завдяки своїй плідній праці і старанням вніс величезний внесок в медичну науку. 
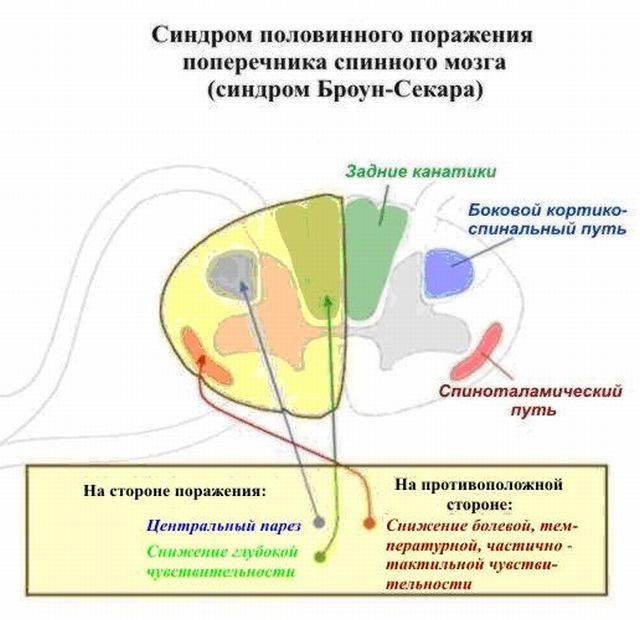
 Після того, як лікар отримує результати всіх обстежень, розписується подальший курс лікування пацієнта. У більшості випадків, синдром Броун-Секара піддається лікуванню тільки шляхом оперативного втручання.
Після того, як лікар отримує результати всіх обстежень, розписується подальший курс лікування пацієнта. У більшості випадків, синдром Броун-Секара піддається лікуванню тільки шляхом оперативного втручання.  за собою і своїм здоров'ям, розвитку даної патології можна уникнути.
за собою і своїм здоров'ям, розвитку даної патології можна уникнути.  Епідуріт — хвороба, що виявляється у вигляді запального процесу в епідуральний простір в спинному мозку. Також часто він зачіпає зовнішню поверхню твердої оболонки і корінці спинного мозку.
Епідуріт — хвороба, що виявляється у вигляді запального процесу в епідуральний простір в спинному мозку. Також часто він зачіпає зовнішню поверхню твердої оболонки і корінці спинного мозку.  відносять остеомієліт хребта, задній медіастиніт, паравертебральні абсцес, абсцес легені. Іноді запалення викликано сепсисом, гнійним тонзилітом, пієлітом, фурункульоз, інфікуванням в ході аборту. Місце локалізації гнійного епідуриту — нижній грудний відділ. В ході хвороби уражаються 3-4 хребця. Запалення не поширюється на м'які оболонки і спинний мозок за рахунок неможливості проникнення абсцесу через твердий шар мозкової оболонки.
відносять остеомієліт хребта, задній медіастиніт, паравертебральні абсцес, абсцес легені. Іноді запалення викликано сепсисом, гнійним тонзилітом, пієлітом, фурункульоз, інфікуванням в ході аборту. Місце локалізації гнійного епідуриту — нижній грудний відділ. В ході хвороби уражаються 3-4 хребця. Запалення не поширюється на м'які оболонки і спинний мозок за рахунок неможливості проникнення абсцесу через твердий шар мозкової оболонки.  Гострі форми захворювання характеризуються скупченням гною в епідуральний простір, часто з прожилками крові в ньому. Симптоматика хвороби на початковому етапі проявляється у вигляді гострих больових відчуттів в області здавлювання корінців.
Гострі форми захворювання характеризуються скупченням гною в епідуральний простір, часто з прожилками крові в ньому. Симптоматика хвороби на початковому етапі проявляється у вигляді гострих больових відчуттів в області здавлювання корінців.  визначається в ході комп'ютерної томографії.
визначається в ході комп'ютерної томографії.  Негнійний епідуріт хребта також лікується хірургічним шляхом. До і після операції хворому призначається курс антибіотиків (найчастіше Бензилпенициллин або Ампіцилін), а також фізіотерапевтичне лікування. В ході лікування показаний прийом міорелаксантів (Мідокалм, Баклофен), які дозволяють зняти тонус і спазм м'язів.
Негнійний епідуріт хребта також лікується хірургічним шляхом. До і після операції хворому призначається курс антибіотиків (найчастіше Бензилпенициллин або Ампіцилін), а також фізіотерапевтичне лікування. В ході лікування показаний прийом міорелаксантів (Мідокалм, Баклофен), які дозволяють зняти тонус і спазм м'язів. Нічний кошмар, в якому людині на груди сідає кішка, відьма або будь-яке інше істота, при цьому відчувається удушення явище досить поширене.
Нічний кошмар, в якому людині на груди сідає кішка, відьма або будь-яке інше істота, при цьому відчувається удушення явище досить поширене. 

 У стані паралічу індивідуум часто відчуває себе замкнутим в мертвому, нерухомому тіло. Сам стан жаху не дає мозку швидко впоратися з натовпу кошмаром. І хоча такий стан триватиме недовго — максимум до пари хвилин, людині, що опинилася в такому становищі, час здається нескінченним.
У стані паралічу індивідуум часто відчуває себе замкнутим в мертвому, нерухомому тіло. Сам стан жаху не дає мозку швидко впоратися з натовпу кошмаром. І хоча такий стан триватиме недовго — максимум до пари хвилин, людині, що опинилася в такому становищі, час здається нескінченним.
 Само по собі явище сонного паралічу не представляє небезпеки, тому і лікування не призначається.
Само по собі явище сонного паралічу не представляє небезпеки, тому і лікування не призначається. 
 розумі, можна згадати якесь вірш або молитву, тим самим пробуджуючи мозок.
розумі, можна згадати якесь вірш або молитву, тим самим пробуджуючи мозок. Нарколепсія є , яка супроводжується нестабільної фазою швидкого сну.
Нарколепсія є , яка супроводжується нестабільної фазою швидкого сну. 
 відпочити.
відпочити.  цьому сприяє тривала монотонна робота. Однак трапляються випадки, що при нарколепсії людина може засипати під час прогулянок, перегляду телевізора або при занятті різними домашніми справами. У більшості випадків, такий сон триває кілька хвилин, але при важких формах захворювання, може тривати до декількох годин.
цьому сприяє тривала монотонна робота. Однак трапляються випадки, що при нарколепсії людина може засипати під час прогулянок, перегляду телевізора або при занятті різними домашніми справами. У більшості випадків, такий сон триває кілька хвилин, але при важких формах захворювання, може тривати до декількох годин.  перед тим, як фахівець встановить, що пацієнт хворий саме нарколепсією, необхідно буде пройти тривалі і складні дослідження.
перед тим, як фахівець встановить, що пацієнт хворий саме нарколепсією, необхідно буде пройти тривалі і складні дослідження.  нього була підвищена сонливість, яка розвинулася після 3-х років проведених в підземеллі.
нього була підвищена сонливість, яка розвинулася після 3-х років проведених в підземеллі.  На противагу цьому, у деяких пацієнтів спостерігаються повністю протилежні симптоми. Людина знаходиться в свідомому стані, але його м'язи, як би атрофуються і перестають його слухатися.
На противагу цьому, у деяких пацієнтів спостерігаються повністю протилежні симптоми. Людина знаходиться в свідомому стані, але його м'язи, як би атрофуються і перестають його слухатися.