 Катаплексія — неврологічний розлад, що характеризується нападами порушеннями рухової активності.
Катаплексія — неврологічний розлад, що характеризується нападами порушеннями рухової активності.
Виражається короткочасної (часткової або повної) атонией м'язів.
Зміст
Специфіка захворювання
М'язова слабкість, від ледве помітного напруги до повної блокади рухів, невиразна мова, порушення зору — типова картина нападу. Середня тривалість варіюється від декількох секунд до 3 хвилин, періодичність — як одноразово, так і щодня.
Людина не в силах самостійно перервати його перебіг, при цьому знаходиться в повній свідомості.
Фахівці клінічної неврології виділяють кілька форм активності катаплексіі, що розрізняються за інтенсивністю поширення і ступеня тяжкості: 
- Загальна (тотальна) . Супроводжується повним послабленням м'язового скелета, внаслідок чого виникає ризик падіння і травматизму.
- Часткова (парціальна) . Уражаються окремі групи м'язів, спостерігаються мимовільні рухи перекидання голови, підгинання колін, опущення щелепи, безвольне свисание рук.
- Пробудження . Виявляється в безуспішних спробах вчинити будь-яку дію після сну, переважно нічного.
Атак схильні як дорослі, так і діти з підлітками. Захворювання успішно піддається лікуванню, не викликає дефектів розумового розвитку, з часом регресує.
Патогенез розвитку порушення
 Синдром катаплексіі обумовлений порушеннями в функціонуванні центральної нервової системи людини. Найважливішим інтеграційним апаратом активізує функції головного мозку є сукупність нейронів ретикулярної фармації.
Синдром катаплексіі обумовлений порушеннями в функціонуванні центральної нервової системи людини. Найважливішим інтеграційним апаратом активізує функції головного мозку є сукупність нейронів ретикулярної фармації.
Нею забезпечуються м'язовий контроль, баланс станів неспання і сну, обробка інформаційних сигналів.
Відомі 2 гіпотези про появу катаплексіческіх розладів:
- Руйнування чи недостатня кількість клітин заднього і бічного відділів гіпоталамуса , що виробляють гіпокретіна, який необхідний для фізіологічного підтримки процесів неспання, пильності і збудливості. Подібний дефіцит запускає процес гальмування в передачі нервових імпульсів, як наслідок — відбувається миттєве ослаблення м'язового тонусу.
- Пошкодження рецепторів мозку , чутливих до цього нейропептиду.
У вчених немає єдиної думки про справжню природу виникнення цього розладу, однак, всі вони схожі на думці — дана патологія відноситься до групи діенцефальних, гіпофізарних захворювань дисгормонального і аутоімунного характерів.
де криється причина?
 Основним чинником, що провокує розвиток порушення, є наявність у хворого синдрому нарколепсії — патологічного порушення режиму сну, що виражається в денних нападах сонливості і раптового засипання.
Основним чинником, що провокує розвиток порушення, є наявність у хворого синдрому нарколепсії — патологічного порушення режиму сну, що виражається в денних нападах сонливості і раптового засипання.
Європейська Асоціація озвучила дані, згідно з якими на цей показник припадати близько 80% всіх епізодів.
За результатами досліджень доктора Guilleminaulta (професора Стенфордського університету) і співавторів, з 51 дитини з діагнозом нарколепсії, у 10 спостерігаються симптоми катаплексіі.
Найсильнішим каталізатором виступають емоційні потрясіння, як позитивні (частіше), так і негативні почуття нестримного сміху, плачу, захоплення, здивування, жаху або радості. І чим вище ступінь збудження, тим важче наслідки нападу.
До групи ризику потрапляють хворі з супутніми захворюваннями головного мозку, порушеннями ендокринно-вегетативного характеру, аміміі, лимфоцитозом, ожирінням, гіпотонією, перенесеними черепно-мозковими травмами.
Різкі фізичні навантаження і афективні стану також входять в список дратівливих чинників.
Симптоматика хвороби
Головний показник наявності катаплексіческого розлади — раптове, як правило, не тривалий знерухомлення всього тіла або його частин.
Поряд з цим спостерігаються:
- оніміння м'язів обличчя;

- почервоніння / збліднення шкірних покривів;
- уповільнення серцевого ритму (брадикардія);
- збільшення потовиділення;
- загальне заціпеніння;
- неможливість утримання тіла у вертикальному положенні;
- расфокусировка зору ;
- зниження чутливості слизових;
- .
Діагностика і її роль в профілактиці ризиків
Хворі катаплексією щодня наражають на небезпеку себе та оточуючих. Напад може спіткати в моменти виконання  відповідальних виробничих робіт, керування транспортним засобом, прийняття їжі.
відповідальних виробничих робіт, керування транспортним засобом, прийняття їжі.
Цим пояснюється важливість своєчасної установки вірного діагнозу, що входить в компетенцію сертифікованого лікаря-невролога.
На підставі зібраної інформації про перенесені захворювання і травмах, наявних скаргах, прийнятих препаратах визначається схема подальшого обстеження, що включає процедури:
- електроенцефалографії ;
- і комп'ютерної томографій ;
- моніторингу сну апаратним способом — полісомнографії (паралельно відбувається реєстрація функцій дихання , скорочення м'язів, серцебиття);
- МТЛС тестувань (оцінки рівня денної сонливості, кількості і швидкостізасипання);
- анкетування за шкалою Епворт .
Комплексна діагностика необхідна для підтвердження (виключення) взаємозв'язку з супутніми неврологічними патологіями — , непритомністю, ішемічними і дроп атаками, гіперкаліємічній паралічами та іншими розладами.
Принципи лікування
При відсутності ризику травмонебезпечних наслідків медикаментозна терапія не потрібна. Хворому пропонується скорегувати образ і стиль життя відповідно до рекомендацій МОР:
- уникати емоційного, фізичного стомлення;

- не зловживати алкоголем;
- дотримуватися дієти;
- не брати седативних і снодійних препаратів;
- виключити дратівливі чинники.
В іншому випадку пацієнту призначається комплекс лікувальних заходів:
- терапія трициклічнимиантидепресантами, психостимуляторами, селективними інгібіторами, загальнозміцнюючі препаратами;
- відвідування курсів психотерапії;
- аутогенних тренування (самонавіювання, самонавчання, м'язова релаксація).
З метою нормалізації і стабілізації нічного сну застосовуються методики фізіотерапії (водолікування, Енцефалофонія, фототерапія).
Сьогодні проводяться дослідження ефективності розробок американських учених спеціальних назальних спреїв на основі гіпокретіна.
Рекомендації
Хворому необхідно навчитися контролювати свою свідомість, передбачати ситуації, здатні викликати емоційні сплески.
Напади катаплексіі становлять загрозу для життя і здоров'я хворого, істотно впливають на якість його життя, не дозволяють в повній мірі виконувати професійні обов'язки.
При прояві найменших симптомів слід проконсультуватися з фахівцями — неврологом, сомнолог, це дозволить вчасно розпочати лікування та уникнути прогресування захворювання.

 Кожна людина хоч раз у житті відчувала на собі це відчуття: ніч на дворі, а заснути ніяк не можу.
Кожна людина хоч раз у житті відчувала на собі це відчуття: ніч на дворі, а заснути ніяк не можу. 
 Ще одна причина виникнення труднощів з нічним відпочинком — порушення режиму сну і неспання. Це може бути пов'язано з позмінним графіком роботи, наприклад, добові чергування лікарів або засіжіваніе студентів за підручниками під час сесії.
Ще одна причина виникнення труднощів з нічним відпочинком — порушення режиму сну і неспання. Це може бути пов'язано з позмінним графіком роботи, наприклад, добові чергування лікарів або засіжіваніе студентів за підручниками під час сесії. 
 симптомів, скарги пацієнта, освітлення і температура в спальні, режим харчування та інше.
симптомів, скарги пацієнта, освітлення і температура в спальні, режим харчування та інше.  призначенням. Чи не їсти, ні пити, ні читати і тим більше не працювати в ліжку; відправлятися в ліжко, тільки коли з'явиться почуття сонливості; зменшити вживання стимулюючих препаратів, таких як кава, міцний чай, шоколад; легка їжа на вечерю; виключити яскраве світло, в тому числі і від екрану телевізора, телефону за годину до сну; підтримувати сприятливі умови в спальні — оптимальна температура, чистота, свіже повітря, приглушене світло, відсутність подразників і ін.
призначенням. Чи не їсти, ні пити, ні читати і тим більше не працювати в ліжку; відправлятися в ліжко, тільки коли з'явиться почуття сонливості; зменшити вживання стимулюючих препаратів, таких як кава, міцний чай, шоколад; легка їжа на вечерю; виключити яскраве світло, в тому числі і від екрану телевізора, телефону за годину до сну; підтримувати сприятливі умови в спальні — оптимальна температура, чистота, свіже повітря, приглушене світло, відсутність подразників і ін. 
 у більшості випадків прогноз сприятливий і не змушує до застосування транквілізаторів і снодійних.
у більшості випадків прогноз сприятливий і не змушує до застосування транквілізаторів і снодійних.  Зараз цей царство «живих кристалів» іменується просто: віруси, але так було не завжди. У 1891-1892 році вперше відкрив їх російський ботанік Д. І. Іванівський ввів для них інша назва: фільтрівні віруси.
Зараз цей царство «живих кристалів» іменується просто: віруси, але так було не завжди. У 1891-1892 році вперше відкрив їх російський ботанік Д. І. Іванівський ввів для них інша назва: фільтрівні віруси. 

 Інші ж стверджують: вірус вже знаходився в тканини мозку в неактивному стані, де і ре при виникненні відповідних умов. На захист цієї версії наводиться аргумент, що олігонуклеотидних зонди часто виявляють ДНК вірусу в мозку дорослої людини, причиною смерті якого був не герпес.
Інші ж стверджують: вірус вже знаходився в тканини мозку в неактивному стані, де і ре при виникненні відповідних умов. На захист цієї версії наводиться аргумент, що олігонуклеотидних зонди часто виявляють ДНК вірусу в мозку дорослої людини, причиною смерті якого був не герпес. 

 Лікування герпетичного енцефаліту представляє великі труднощі саме внаслідок існування гематоенцефалічного бар'єру, службовця перешкодою для вступу в мозок деяких лікарських речовин.
Лікування герпетичного енцефаліту представляє великі труднощі саме внаслідок існування гематоенцефалічного бар'єру, службовця перешкодою для вступу в мозок деяких лікарських речовин.
 стійких залишкових явищ.
стійких залишкових явищ. Інсульт одне з найбільш смертельно небезпечних захворювань 21 століття. Якщо кілька десятків років тому він вважався віковою хворобою, то в зараз відбувається стрімке його омолодження.
Інсульт одне з найбільш смертельно небезпечних захворювань 21 століття. Якщо кілька десятків років тому він вважався віковою хворобою, то в зараз відбувається стрімке його омолодження. 

 Тривала відсутність руху призводить до згасання функції перільстатікі кишечника і виникненню закрепів.
Тривала відсутність руху призводить до згасання функції перільстатікі кишечника і виникненню закрепів. У Росії існує ряд центрів реабілітації після інсульту, багато хто з них надають послуги безкоштовно.
У Росії існує ряд центрів реабілітації після інсульту, багато хто з них надають послуги безкоштовно.
 Інсульт це гостре порушення мозкового кровообігу, яке виникає на тлі судинних та інших захворювань. Наприклад, атеросклероз часто є причиною інсульту.
Інсульт це гостре порушення мозкового кровообігу, яке виникає на тлі судинних та інших захворювань. Наприклад, атеросклероз часто є причиною інсульту. 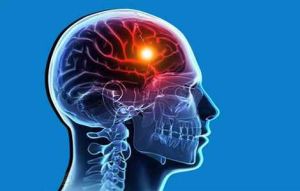
 В якійсь мірі життя після інсульту подібна дитинству, адже людина заново вчиться ходити, розмовляти, тримати ложку, вилку і т.д.
В якійсь мірі життя після інсульту подібна дитинству, адже людина заново вчиться ходити, розмовляти, тримати ложку, вилку і т.д. 
 Підтримка близьких дуже важлива для хворого.
Підтримка близьких дуже важлива для хворого.  Хвороба Паркінсона — недуга, який пов'язаний з повільною і планомірної загибеллю нервових клітин рухового типу, або нейронів.
Хвороба Паркінсона — недуга, який пов'язаний з повільною і планомірної загибеллю нервових клітин рухового типу, або нейронів. 
 Зате всіляка рослинна їжа і молочні продукти мають бути завжди .
Зате всіляка рослинна їжа і молочні продукти мають бути завжди . 
 Таким чином, стан здоров'я людини, яка страждає хворобою Паркінсона, знаходиться не стільки в руках медичних працівників, скільки самого хворого.
Таким чином, стан здоров'я людини, яка страждає хворобою Паркінсона, знаходиться не стільки в руках медичних працівників, скільки самого хворого. Це захворювання було описано і спостерігалося відомим німецьким психіатром Алоїсом Альцгеймером.
Це захворювання було описано і спостерігалося відомим німецьким психіатром Алоїсом Альцгеймером. 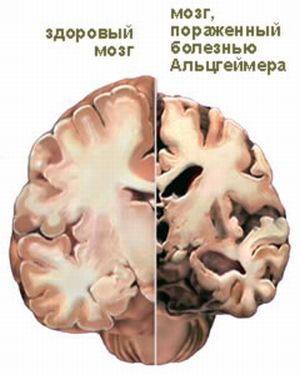 запам'ятовуванні вивченні нового матеріалу. Можуть виявлятися проблеми з промовою, хворий може забувати окремі слова, його лексикон бідніє.
запам'ятовуванні вивченні нового матеріалу. Можуть виявлятися проблеми з промовою, хворий може забувати окремі слова, його лексикон бідніє.  Тому лікарі радять займатися фізкультурою, давати організму розумні фізичні навантаження, а також мати цікаві і захоплюючі хобі, такі як плавання, читання, прогулянки пішки, гра в шахи та багато іншого.
Тому лікарі радять займатися фізкультурою, давати організму розумні фізичні навантаження, а також мати цікаві і захоплюючі хобі, такі як плавання, читання, прогулянки пішки, гра в шахи та багато іншого. 
 При правильному ж і постійного догляду тривалість життя хворого стає більше.
При правильному ж і постійного догляду тривалість життя хворого стає більше.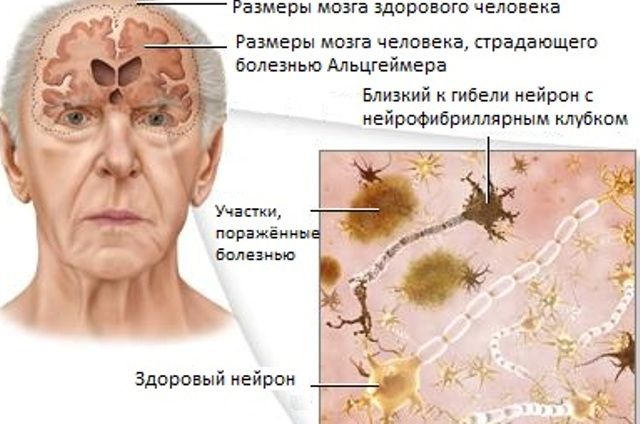
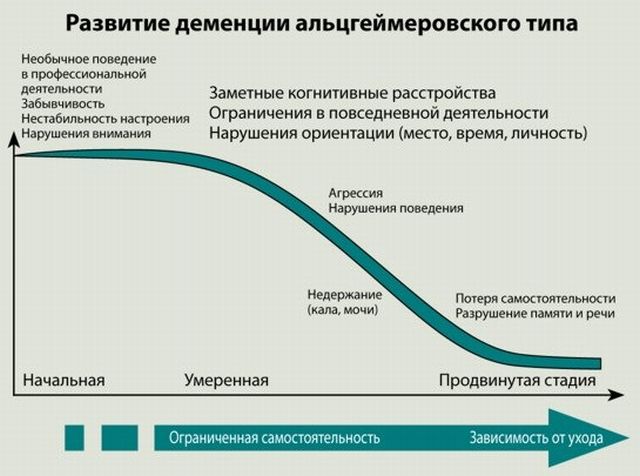
 сторонньої допомоги .
сторонньої допомоги . Дотримання необхідних рекомендацій з профілактики допоможуть уникнути цієї недуги. Вони нескладні і досить прості.
Дотримання необхідних рекомендацій з профілактики допоможуть уникнути цієї недуги. Вони нескладні і досить прості. В результаті , , запальних процесів і багато чого іншого в головному мозку людини можуть бути пошкоджені мовні центри та інші зони, які відповідають за мовні функції.
В результаті , , запальних процесів і багато чого іншого в головному мозку людини можуть бути пошкоджені мовні центри та інші зони, які відповідають за мовні функції. 
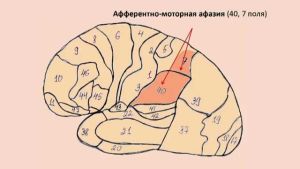 Щоб встановити точний діагноз, необхідно звернутися до досвідченого логопеда і невропатолога. Важливо встановити першопричину виникла афазії, а також призначити розумне лікування, яке допоможе поступово поліпшити і відновити мовні навички.
Щоб встановити точний діагноз, необхідно звернутися до досвідченого логопеда і невропатолога. Важливо встановити першопричину виникла афазії, а також призначити розумне лікування, яке допоможе поступово поліпшити і відновити мовні навички. відновленню мовних функцій.
відновленню мовних функцій.