 Багато хто чув про таких захворюваннях, як гастрит і дуоденіт, але не всі знають, що таке Бульби шлунка. Взагалі, така назва не зовсім правильно, тому що Бульби є однією з форм дуоденита. Це запалення цибулини 12-палої кишки (ДПК), в яку безпосередньо відкривається шлунок.
Багато хто чув про таких захворюваннях, як гастрит і дуоденіт, але не всі знають, що таке Бульби шлунка. Взагалі, така назва не зовсім правильно, тому що Бульби є однією з форм дуоденита. Це запалення цибулини 12-палої кишки (ДПК), в яку безпосередньо відкривається шлунок.
Але гастрит і Бульби часто є взаємопов'язаними процесами і мають схожу симптоматику, тому і застосовують такий термін, як Бульби шлунка.
Різновиди бульбіта
Виділяють кілька видів захворювання. За характером перебігу Бульби може приймати гостру і хронічну форму. Залежно від протяжності розрізняють осередкове і дифузне запалення цибулини, останнім зачіпає всю слизову оболонку анатомічного освіти.
За даними гастродуоденоскопії і гістологічного дослідження Бульби може бути:
- ерозивно-виразковим,
- катаральним,
- фолікулярним.
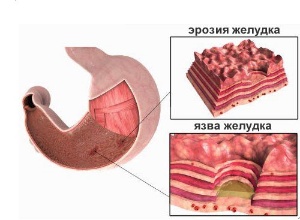
Найчастіше зустрічається катаральний Бульби шлунка, який зазвичай протікає в гострій формі і при правильному лікуванні закінчується сприятливо. При цьому різновиді захворювання спостерігається легкий набряк слизової, її гіперемія і роздратування, в просвіті цибулини міститься багато слизу. При ерозивно-виразковий Бульба на внутрішній стінці цибулини з'являються поодинокі або множинні ерозії і виразки. Детальніше про цю форму захворювання можна прочитати в статті: .
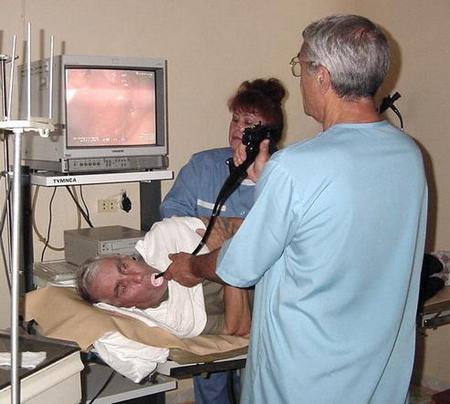
Особливо виділяють фолікулярний Бульби. Він є наслідком надмірної реакції лімфоїдної тканини, розташованої в стінці 12-палої кишки. В результаті впливу інфекції або інших несприятливих факторів лімфатичні фолікули збільшуються в розмірах. При дуоденоскопіі на блідо-рожевою слизової видно невеликі вузлики або бульбашки до 2-3 мм в діаметрі.
Причини запалення цибулини ДПК
Як сказано вище, Бульби часто буває асоційований з гастритом. Тому і причини цього захворювання у багатьох випадках аналогічні:
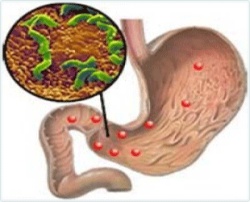
- гелікобактерна інфекція (особливо для катарального бульбіта);
- неправильне харчування (переїдання, їжа всухом'ятку, гострі, копчені, смажені страви) ;
- вживання алкоголю;
- занадто гаряча їжа;
- прийом деяких лікарських засобів, особливо протизапальних, і хімічних речовин (наприклад, оцтової кислоти або лугів).
Випадкове або навмисне проковтування будь-яких предметів може привести до осередкового бульбіта - що це значить: чужорідне тіло затримується в цибулині і здавлює її стінку, під ним і навколо розвивається місцева запальна реакція. Також причинами запалення цибулини можуть стати лямблії і гельмінти, особливо у дітей.
Рідко Бульби 12-палої кишки стає проявом хвороби Крона. Ця патологія може вражати будь-який відділ травного тракту, починаючи від ротової порожнини і закінчуючи заднім проходом. У тому числі хвороба Крона може почати свій розвиток саме в цибулині ДПК.
Клінічні ознаки хвороби
Бульба дванадцятипалої кишки проявляється досить неспецифічними симптомами, такими як:
- біль в епігастрії, більше зліва, яка може віддавати в ліве підребер'я або пупкову область;
- відчуття нудоти, розпирання в животі;
- гіркуватий або металевий присмак у роті;
- рідко - блювота (при гострих отруєннях або токсикоинфекциях може бути багаторазовою);
- головний біль і нездужання (також при гострому запаленні);
- діарея або нестійкі випорожнення.
Для бульбіта характерний симптом - поява болю через 1,5-2 години після їжі і в нічний час. Це так звані «голодні болі», які зменшуються після прийому молока або антацидів. Якщо Бульби виникає як прояв хвороби Крона, по виразності симптомів оцінюють ступінь активності запального процесу. Враховують такі показники:
- частоту діареї,
- інтенсивність болю в животі,
- ступінь схуднення та ін.
Наприклад, при Бульба 1 ступеня активності самопочуття хворого страждає мало: діарея буває 3-4 рази в тиждень, болі незначні і непостійні, втрата маси тіла відсутня.
Важливо: при появі зазначених симптомів необхідно звернутися до гастроентеролога.
Методи лікування
Терапія захворювання в більшості випадків є консервативною. При діагнозі Бульби шлунка лікування включає в себе:
- застосування медикаментозних засобів,
- лікувальне харчування,
- фітотерапію.
Дуже рідко потрібне хірургічне втручання. В основному воно показано при високій активності хвороби Крона або при хронічному Бульба з розвитком ускладнень, таких як стеноз 12-палої кишки або виразка цибулини. Якщо причина запалення цибулини - чужорідне тіло, його можна видалити під час дуоденоскопіі або в ході операції.
Медикаментозне лікування
У разі виявлення у вмісті шлунка та ДПК хелікобактерії призначають комбіновану антибактеріальну терапію у вигляді 2-3 антибіотиків. Як симптоматичного лікування при поверхневому Бульба як гострої, так і хронічної форми можуть застосовуватися антациди, блокатори Н2-гістамінових рецепторів шлунка і інгібітори протонної помпи. Вони допомагають знизити кислотність шлункового соку і зменшити його негативний вплив на слизову ДПК.
Залежно від причини запалення використовують також гормони (при хворобі Крона), антигельмінтні препарати, імунорегуляторні кошти (при фолікулярному Бульба).
Лікувальне харчування
Дієта при Бульба дванадцятипалої кишки є найважливішою умовою одужання. Харчуватися треба часто і маленькими порціями, щоб не навантажувати шлунок і цибулину ДПК. З раціону слід виключити гостре, солоне, копчене, смажене, словом, все, що може подразнювати слизову шлунково-кишкового тракту. Дуже корисно вживати молочні продукти, в тому числі незбиране молоко. М'ясо і рибу треба вибирати нежирних сортів (курка, яловичина, кролик, хек, горбуша).
У період загострення і при гострому запаленні їжа повинна бути теплою і кашкоподібної. Слід відмовитися від алкоголю, сигарет, газованих напоїв, холодних і гарячих страв.
Дозволяються наступні продукти:
- крупи,
- макаронні вироби,
- білий хліб ,
- овочі та фрукти,
- киселі, компоти, неміцний чай.
Їду необхідно ретельно і не поспішаючи прожовувати. Дотримання дієти при поверхневому Бульба часто призводить до одужання навіть без медикаментозного лікування.
Народне лікування
Гарного ефекту можна домогтися за допомогою лікарських рослин. Застосовують ромашку, календулу, деревій, подорожник, звіробій та інші рослини з антимікробним і протизапальну дію. Лікування бульбіта народними засобами варто поєднувати з терапією, призначеною лікарем. Нижче представлені кілька схем нетрадиційного лікування.
Настій звіробою
Траву звіробою беруть в кількості 2 столових ложок і наполягають в окропі (1 склянка) 1-2 години. Приймають по & frac14; склянки перед їдою 4 рази на добу.

Морквяний сік
Для приготування свіжого соку з моркви її промивають, очищають від шкірки і натирають на дрібній тертці, вичавлюють через марлю. Також можна скористатися соковижималкою. П'ють сік по & frac14; склянки за 40 хв до їди 3 рази на добу.
Сік подорожника
Сік з подорожника можна придбати в аптеці. 45 мл соку змішують з 1 чайною ложкою меду і вживають засіб по 1 столовій ложці 3 рази на добу.
Курс лікування зазначеними засобами складає 2 тижні, потім роблять перерву на 10 днів і повторюють схему.
Рекомендація: перед початком лікування народними способами порадьтеся з лікарем.
В ході статті ми розглянули, що таке Бульби шлунка. По суті, він є різновидом дуоденита, тому при цих патологіях підходять одні й ті ж народні засоби. Кілька рецептів такого лікування описані в наступному відеоролику:

 Розрізняють екзогенну і ендогенну форми ерозивного гастриту. Екзогенне запалення шлунка розвивається в результаті впливу зовнішніх патогенних факторів. Ендогенний гастрит виникає через вплив внутрішніх причин. Також буває змішане запалення.
Розрізняють екзогенну і ендогенну форми ерозивного гастриту. Екзогенне запалення шлунка розвивається в результаті впливу зовнішніх патогенних факторів. Ендогенний гастрит виникає через вплив внутрішніх причин. Також буває змішане запалення. 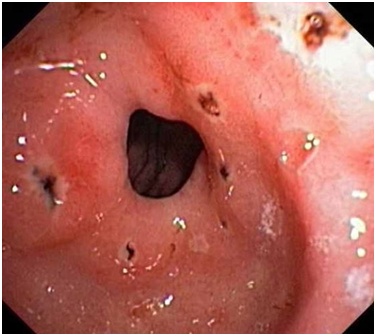
 приймати їжу слід не рідше 4-6 раз за добу;
приймати їжу слід не рідше 4-6 раз за добу; 


 здобу, чорний хліб;
здобу, чорний хліб; 
 слабкістю,
слабкістю, 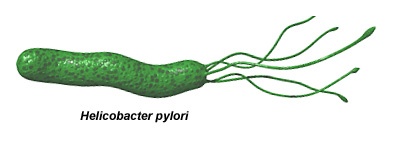
 Гастродуоденіт — найпоширеніше захворювання шлунково-кишкового тракту. Його головною відмінністю від гастриту є те, що запальний процес охоплює слизові оболонки не тільки шлунка, але і дванадцятипалої кишки.
Гастродуоденіт — найпоширеніше захворювання шлунково-кишкового тракту. Його головною відмінністю від гастриту є те, що запальний процес охоплює слизові оболонки не тільки шлунка, але і дванадцятипалої кишки.  Діарея і запори;
Діарея і запори; 

 Запалення може розвиватися з наступних причин:
Запалення може розвиватися з наступних причин:  все копченості, маринади, соління, консерви;
все копченості, маринади, соління, консерви;  Трав'яний настій №2.
Трав'яний настій №2.  Хронічний гастродуоденіт — це хронічне поєднане запалення шлунка і 12-палої кишки, що супроводжується зміною структури слизової оболонки, порушенням моторно-евакуаторної та секреторної функцій.
Хронічний гастродуоденіт — це хронічне поєднане запалення шлунка і 12-палої кишки, що супроводжується зміною структури слизової оболонки, порушенням моторно-евакуаторної та секреторної функцій.  біль в животі переважно в епігастрії, яка виникає через 1,5-2 години після їжі;
біль в животі переважно в епігастрії, яка виникає через 1,5-2 години після їжі;  Правильне харчування має найважливіше значення при гастродуоденіті.
Правильне харчування має найважливіше значення при гастродуоденіті.