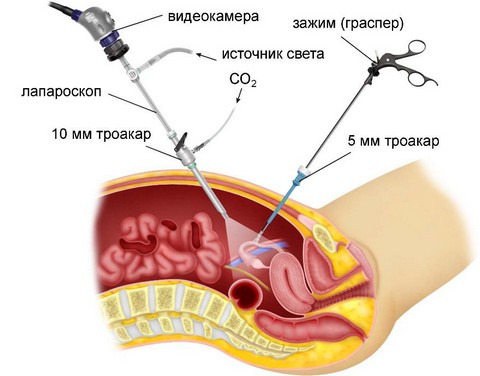
Нефректомія або видалення нирки є серйозним потрясінням для організму. Адже після операції з тим обсягом завдань, які стояли перед двома органами, тепер повинен справлятися тільки один з них. Тому для хворого вкрай важлива дієта після видалення нирки, так як вона допоможе не тільки легко перенести післяопераційний період, а й полегшить адаптацію організму до нових умов існування.

Основні принципи харчування
Для кожного пацієнта лікар розробляє дієту окремо, обов'язково при цьому враховуючи всі особливості людини, наявність у нього тих або інших супутніх захворювань і т.д. Але як би там не було харчування після видалення нирки має відповідати наступним принципам:
- Раціон хворого повинен бути збалансований, при цьому дуже важливо не споживати білки в надмірних кількостях і стежити за тим, щоб їжа задовольняла потреби організму у вітамінах і мінералах.
- Перевага віддається бистроусвояемий їжі.
- Оптимальна кількість трапез — 5-6.
- Приймати їжу варто без поспіху, ретельно пережовуючи.
- споживання рідини обмежують до 1 л, при цьому як надлишок води, так і її дефіцит вкрай негативно відбиваються на роботі залишилася нирки.
- Обов'язково знизити до мінімуму, а краще і зовсім перестати використовувати сіль.
- Слід відмовитися від будь-яких смажених страв, але вітається вживання їжі, приготованої на пару, відварений або запеченої.
- Дуже важливо, щоб їжа не була занадто калорійною, так як набір зайвої ваги негативно відіб'ється на працездатності залишилася нирки.
- Розширювати меню потрібно поступово і тільки з дозволу лікаря.
Важливо: практично всі продукти містять у великих або менших кількостях сіль. Її досить для нормального перетравлення їжі, тому при приготуванні їжі сіль краще не використовувати. При необхідності краще підсолити вже готові страви, але додавати більше 3-5 г на добу заборонено.
Який би важкої не здавалася дієта, її слід дотримуватися до тих пір, поки організм повністю не відновиться , а решта нирка не візьме на себе всі функції. Як правило, для цього потрібно 1-1,5 року.
Заборонені продукти
Дієта після видалення нирки передбачає абсолютне виключення з раціону:
- копчених продуктів;
- солоних продуктів, в тому числі солоного сиру, хліба і сиру;
- жирного;
- наваристий м'ясних і грибних бульйонів;
- гострого;
- здоби;
- консервів;
- чорного хліба;
- шоколаду;
- часнику, цибулі, редиски;
- петрушки, шпинату, щавлю.
Увага! Ті, хто має тільки 1 нирку, протипоказаний прийом будь-яких мінеральних вод, так як залишився органу складно справлятися з тим обсягом мінералів, що в них міститься. Тому наслідком вживання таких напоїв стає сечокам'яна хвороба.
Іноді лікарям все ж вдається зберегти пацієнту орган. Дієта після операції на нирці практично нічим не відрізняється від тієї, що призначається при нефректомії. Єдина різниця полягає в тому, що з харчування також слід виключити ті продукти, які стали причиною розвитку патології, якщо це мало місце. Наприклад, після видалення конкрементів з нирки, необхідно відмовитися від продуктів, що містять певні солі.
Дозволені продукти
Раціон хворих, які перенесли операцію на нирці, будують з таких продуктів:
- крупи;
- будь-які овочі і фрукти;
- макаронні вироби;
- яйця (не більше 2 шт. в день);
- кисломолочні продукти;
- риба;
- м'ясо (не більше 100 г в день), причому перевагу варто віддавати індичці, курятині, кролятині і телятині.

Важливо: ідеально для пацієнтів підходять дієтичні хлібці і хліб з висівками.
Що стосується напоїв, то пацієнтам, крім чистої води, дозволяють пити:
- відвар шипшини;
- компоти з сухофруктів;
- трав'яні чаї;
- розбавлені водою соки.
Але в перші дні після операції пацієнтам дозволяється харчуватися виключно вуглеводною їжею і тільки через тиждень або навіть дві в їх раціон починають мало-помалу вводити білок. Таким чином , м'ясо, боби і т.п. з'являються на столі хворого тільки через 1-2 тижні після нефректомії.
Порада: готуючи салати, краще їх заправляти кефіром, натуральним йогуртом або якісним оливковою олією.
Приклад меню
1-й сніданок:
- хліб з вершковим маслом;
- вінегрет;
- компот з яблук.
2-й сніданок:
- молочна каша;
- відвар шипшини.
Обід:
- овочевий суп;
- запечена риба;
- тушковані овочі;
- чай з молоком.
Вечеря:
- каша на воді;
- парові котлети;
- пудинг, желе або мус з ягід.
На ніч можна з'їсти трохи несолоного печива з трав'яним чаєм.

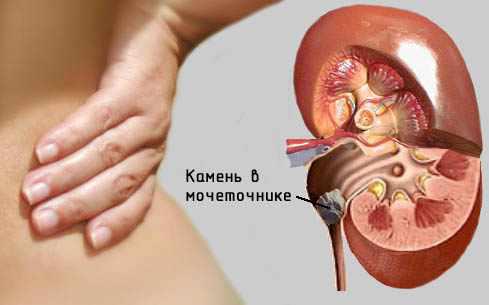

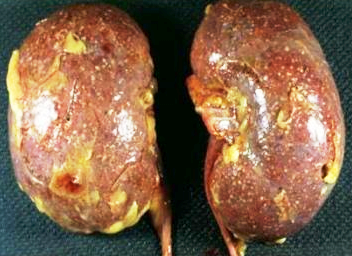

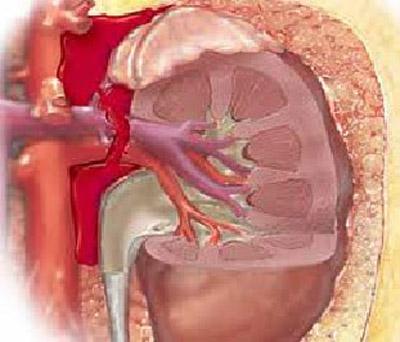 Калікоектазія нирок або ж гідрокалікоз — це своєрідний стан нирок, при якому їх чашечки переповнені сечею і знаходяться в розширеному стані. В результаті збільшення чашок відбувається здавлення інших тканин органу, що перешкоджає його нормальному функціонуванню. При цьому сечовивідні шляхи можуть частково перекриватися, наслідком чого стає ще більше порушення відтоку сечі. Крім того, розширення здатні піддаватися не тільки чашечки, але і вся чашечно-лоханочная система, що називають калікопіелоектазіей.
Калікоектазія нирок або ж гідрокалікоз — це своєрідний стан нирок, при якому їх чашечки переповнені сечею і знаходяться в розширеному стані. В результаті збільшення чашок відбувається здавлення інших тканин органу, що перешкоджає його нормальному функціонуванню. При цьому сечовивідні шляхи можуть частково перекриватися, наслідком чого стає ще більше порушення відтоку сечі. Крім того, розширення здатні піддаватися не тільки чашечки, але і вся чашечно-лоханочная система, що називають калікопіелоектазіей.