Інсульт (простіше кажучи «мозковий удар») — захворювання, при якому припиняється постачання кров'ю певної ділянки головного мозку, що призводить до порушення або тимчасової втрати його працездатності.
Інсульт (простіше кажучи «мозковий удар») — захворювання, при якому припиняється постачання кров'ю певної ділянки головного мозку, що призводить до порушення або тимчасової втрати його працездатності.
інсульт відносять до невідкладних захворювань, тобто чим раніше почати лікування, тим простіше уникнути серйозних наслідків, аж до летального результату.
Залежно від причини, інсульт буває двох видів: ішемічний і геморагічний.
Зміст
Чому інсульт може вдарити будь-якого?
Конкретні причини виникнення інсульту так до кінця і не з'ясовані, проте найпоширенішими передумовами медики вважають:
- звуження і / або закупорювання артерій головного мозку;
- розрив судини головного мозку;
- різке підвищення або зниження тиску;
- будь-які захворювання крові;
- запалення головного мозку під час іншого захворювання;
- вживання нездорової їжі і неправильний спосіб життя.
Неправильне харчування фактор ризику
За даними сучасних досліджень, інсульт виникає у людей, що вживають жирну їжу один і більше разів на день, в чотири рази частіше, ніж у інших.
Правила харчування
Перш за все щоб уникнути інсульту потрібно правильно організувати харчування. Слід розрахувати свою добову норму необхідних калорій і намагатися її не перевищує. 
Бажано повністю виключити жирну їжу і звести до мінімуму вживання солоних продуктів . Жирна їжа сприяє утворенню холестерину, отже, ризик виникнення інсульту значно зростає.
Продукти, багаті пектинами, обов'язково повинні бути в раціоні щодня. Найпоширеніші — це свіжі фрукти, ягоди, овочі.
Здатність організму виводити токсини і зайву воду поліпшується, якщо додати до перерахованих продуктів цілісно зерновий хліб, цільні крупи.
Добова норма дорослої людини повинна складати до 2 літрів води.
Коли відступати більше нікуди
Харчування після що сталося інсульту має бути ще більш якісним, щоб уникнути її рецидиву.
Лікарі рекомендують харчуватися дрібно, не менше 5-6 разів на день. При цьому порції повинні бути невеликими, щоб не переїдати і не навантажувати організм додатково.
Основою дієти при інсульті є пісне м'ясо (наприклад, куряче філе без шкірки, індичка, Кролятина, яловичина), овочі і фрукти, цільно зернові продукти.
Стежити потрібно і за тим, щоб в раціоні була достатня кількість необхідних йому вітамінів і мінералів. Також необхідно додати синіх і фіолетових продуктів.
Найпоширеніші і доступні — виноград, баклажани, червона капуста, синій цибуля.
Вони мають в своєму складі важливі елементи, які прихильно впливають на організм і допомагають йому знизити ризик виникнення інсульту і серцевого нападу .
Після інсульту в меню обов'язково потрібно додати моркву. Її бажано їсти не менше п'яти разів на тиждень.
Допускається в зовсім малих кількостях тільки знежирений кефір або сир. Також виключаємо будь-які масла, використовувані в приготуванні, і яйця.
Щоденне вживання будь-якого м'яса збільшує ризик повторного інсульту удвічі. А ось джерела вітаміну B6 необхідно вживати частіше.
Сюди відносяться:
- насіння;
- волоські горіхи;
- горох;
- шпинат;
- паростки пшениці;
- риба.
Додатково організму для кращої його функціональності необхідні продукти, що мають в своєму складі фолієву кислоту. Найбільш поширені — брокколі і спаржа.
Після інсульту головного мозку організм в перші дні має гостру потребу в кальції, а він, як відомо, міститься в більшості фруктів, бобових, рибі і цільно зернових.
 Відновлення промові після інсульту завдання непросте, але вирішуване. Поради і вправи ви можете вивчити в нашому матеріалі.
Відновлення промові після інсульту завдання непросте, але вирішуване. Поради і вправи ви можете вивчити в нашому матеріалі.
лейкодистрофії вирок або шанси є? Що потрібно знати про діагностику і лікування хвороби, щоб підвищити шанси людини на вижіваеніе?
Нюанси приготування
Перший час пацієнтам, які перенесли інсульт, важко ковтати їжу. У цей час її необхідно попередньо довести до стану пюре.
Якщо з рідиною теж така проблема, то в неї додають спеціальні загусники. Коли їду доводять до такого стану, вона втрачає деякі смакові якості.
Тому в неї можна додавати різні соуси, скорочуючи кількість солі і гострих спецій до мінімуму. Негострі спеції також бувають різними, відповідно, не набридають і не приїдаються.
Кинза і петрушка зроблять їжу більш ароматною і приємною на смак. Іноді можна розбавляти раціон дитячим харчуванням, так як за складом воно підходить ідеально, тобто не містить нічого зайвого і шкідливого для організму.
Що ще потрібно пам'ятати про харчування?
 За високого кров'яного тиску ризик виникнення повторного інсульту збільшується в п'ять разів.
За високого кров'яного тиску ризик виникнення повторного інсульту збільшується в п'ять разів.
А щоб тиск тримати під контролем, потрібно звести до мінімуму вживання солі , так як в її складі знаходиться натрій.
Він впливає на зміну кров'яного тиску, оскільки збільшується обсяг крові у людини.
Щоб не залишати організм зовсім без жирів, в яких він потребує для відновлення своєї роботи, можна додати в раціон оливкова і ріпакову масла.
При цьому виключити вершкові масла, незбиране молоко, жирне м'ясо і рибу, смажені страви.
м'ясо та картоплю треба готувати тільки в духовці або на пару, і їсти не частіше двох разів на тиждень.
Зі збільшенням клітковини в організмі помітно знижується рівень холестерину. Можна вживати як продукти, що містять клітковину, так і додавати її в якісь інші страви, наприклад, в каші.
Для кращого засвоєння клітковини потрібно випивати добову норму води обов'язково. Нагадаємо, для дорослої людини вона становить близько 2 літрів.
Дуже важливо після інсульту при складанні раціону враховувати склад всіх медичних препаратів. Деяким для доброго засвоєння необхідні комплексні вітаміни.
Або навпаки, потрібно щось виключити, щоб не нашкодити.
Калій, наприклад, потрібен для засвоєння препарату варфарин, який часто виписують всім що приніс інсульт.
Кальцій міститься в апельсинах, бананах, помідорах, авокадо, шпинаті і не тільки.
Також це відноситься до всіх алкогольних напоїв, так як він є серйозною небезпекою для всіх людей, як перенесли інсульт, так і для тих, кого минула ця доля.
З меню після інсульту слід виключити:
- гострі і жирні сири;

- копчені продукти;
- консерви;
- гриби;
- субпродукти;
- рибні і м'ясні бульйони;
- вироби з листкового або здобного тіста.
Рівень холестерину активно допомагають знижувати зернові. Однак це стосується лише темним зерновим. Білий рис, наприклад, не може володіти необхідними корисними властивостями, як гречана або пшенична крупа.
Пшениця в своєму складі має фітонутрієнти — важливі елементи для відновлення організму.
Чорниця має в своєму складі дуже важливі для здоров'я людини антиоксиданти. Після інсульту вони допомагають організму оговтатися від пережитого.
П'ємо, щоб не хворіти
Потрібно приділити увагу і рідкого раціону. Чай повинен бути не міцний, в нього можна додати лимон або мед за бажанням, це не принесе ніякої шкоди.
Можна не боятися домашніх свіжих компотів, але з мінімальною кількістю цукру. Корисні будуть соки і фреші, бажано не куплені, а виготовлені самостійно, відвар шипшини, висівок.
Наостанок
При складанні дієти при інсульті не потрібно включати в меню однакові страви щодня.
 незабаром вони почнуть викликати огиду, що позначиться негативно на здоров'ї і настрої в цілому. До того ж, користь від такої їжі помітно зменшиться.
незабаром вони почнуть викликати огиду, що позначиться негативно на здоров'ї і настрої в цілому. До того ж, користь від такої їжі помітно зменшиться.
Чим більше уваги приділяється людині, підбору продуктів для його харчування у відповідності з усіма рекомендаціями фахівця, тим швидше він повернеться до звичного способу життя.
Однак харчуватися за вказаними рекомендаціями потрібно буде щодня, щоб запобігти ризику рецидиву інсульту.

 Хвороба Гіппеля-Ліндау відноситься до категорії складних спадкових захворювань.
Хвороба Гіппеля-Ліндау відноситься до категорії складних спадкових захворювань. 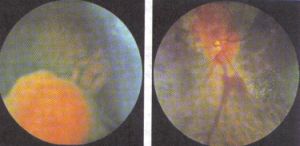

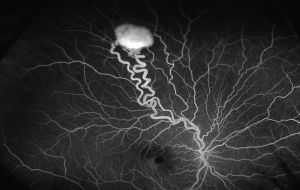 Наступним етапом діагностики є огляд очного дна, який дозволить виявити пухлинні утворення сітківки і симптоми внутрішньочерепного тиску — вони полягають в блідості і розмитості кордонів диска зорового нерва.
Наступним етапом діагностики є огляд очного дна, який дозволить виявити пухлинні утворення сітківки і симптоми внутрішньочерепного тиску — вони полягають в блідості і розмитості кордонів диска зорового нерва.  конкретних пухлин.
конкретних пухлин.  Вперше синдром Луї-Бара був помічений і описаний на території Франції в 1941 році. З тих пір його частота поява помітно зросла і почала зустрічатися по всій земній кулі.
Вперше синдром Луї-Бара був помічений і описаний на території Франції в 1941 році. З тих пір його частота поява помітно зросла і почала зустрічатися по всій земній кулі. 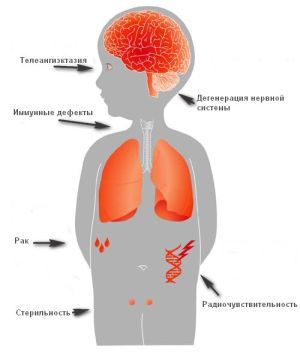 захворювання.
захворювання.  При перших ознаках або підозри на хворобу цього роду, будь-який лікар робить призначення і направлення на доктора більш вузької спеціалізації.
При перших ознаках або підозри на хворобу цього роду, будь-який лікар робить призначення і направлення на доктора більш вузької спеціалізації. 

 Інсульт — захворювання, яке займає 3-е місце за поширеністю серед людей. Найчастіше ця недуга призводить до інвалідності.
Інсульт — захворювання, яке займає 3-е місце за поширеністю серед людей. Найчастіше ця недуга призводить до інвалідності. 
 Дуже позитивно впливає на одужання людини музикотерапія. Якщо пацієнту важко закінчити пропозицію, розпочатої лікарем, то можна дати йому прослухати і заспівати улюблені пісні.
Дуже позитивно впливає на одужання людини музикотерапія. Якщо пацієнту важко закінчити пропозицію, розпочатої лікарем, то можна дати йому прослухати і заспівати улюблені пісні. 
 Але така реабілітація є обов'язковою, тому що тільки таким чином вдасться відновити нормальне спілкування пацієнта з оточуючими його людьми , забезпечити психологічний комфорт і повернути людину до колишнього життя.
Але така реабілітація є обов'язковою, тому що тільки таким чином вдасться відновити нормальне спілкування пацієнта з оточуючими його людьми , забезпечити психологічний комфорт і повернути людину до колишнього життя.  Кожна людина періодично стикається з різними захворюваннями, які змушують його звертатися до лікаря і приймати ліки.
Кожна людина періодично стикається з різними захворюваннями, які змушують його звертатися до лікаря і приймати ліки. 
 розвитку такого неврозу.
розвитку такого неврозу. 
 Щоб підвищити ефективність лікування, можуть використовуватися лікарські засоби. Зазвичай лікар призначає ноотропні препарати, в деяких випадках можуть бути показані транквілізатори. Також людині потрібно приймати вітамінні комплекси.
Щоб підвищити ефективність лікування, можуть використовуватися лікарські засоби. Зазвичай лікар призначає ноотропні препарати, в деяких випадках можуть бути показані транквілізатори. Також людині потрібно приймати вітамінні комплекси.  Джексоновская епілепсія — одна з форм звичайної епілепсії, вперше виявлена французьким лікарем Браві в 1927 році.
Джексоновская епілепсія — одна з форм звичайної епілепсії, вперше виявлена французьким лікарем Браві в 1927 році.  сучасної медичної техніки.
сучасної медичної техніки. Визначити наявність у хворого захворювання вкрай складно, оскільки напади, якими супроводжується хвороба досить легко сплутати з миоклоническими, для яких характерним вважається порушення мовної діяльності і свідомості .
Визначити наявність у хворого захворювання вкрай складно, оскільки напади, якими супроводжується хвороба досить легко сплутати з миоклоническими, для яких характерним вважається порушення мовної діяльності і свідомості . 
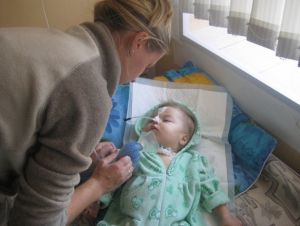 Хвороба Александера є дуже рідкісну форму лейкодистрофии.
Хвороба Александера є дуже рідкісну форму лейкодистрофии. 
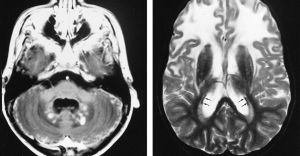 Найчастіше при негативних показниках тесту після розтину у пацієнта виявляється повна руйнація мієліну або ж волокна Розенталя.
Найчастіше при негативних показниках тесту після розтину у пацієнта виявляється повна руйнація мієліну або ж волокна Розенталя. 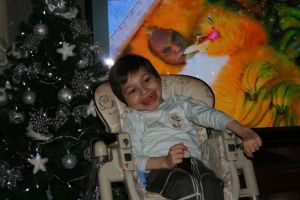

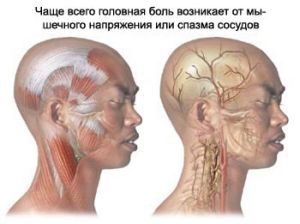
 Кожна сучасна людина, так чи інакше, стикається з потужним впливом швидко розвиваються технічного прогресу і громадських зв'язків.
Кожна сучасна людина, так чи інакше, стикається з потужним впливом швидко розвиваються технічного прогресу і громадських зв'язків. 
 діагностики.
діагностики.  Якщо як мінімум два пункти збігаються, стан, в якому знаходиться людина, можна віднести до викликаного напругою.
Якщо як мінімум два пункти збігаються, стан, в якому знаходиться людина, можна віднести до викликаного напругою. 
 Після діагностується лікарем типу головного болю і виявлення періодичності її появи, слід дотримуватися рекомендованих фахівцем технік і профілактичних процедур.
Після діагностується лікарем типу головного болю і виявлення періодичності її появи, слід дотримуватися рекомендованих фахівцем технік і профілактичних процедур. 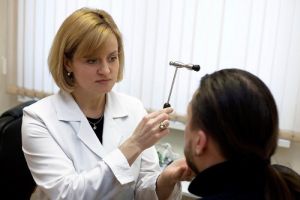 Дислалия — це порушення вимови у дітей при наявності хорошого слуху і достатнього запасу слів.
Дислалия — це порушення вимови у дітей при наявності хорошого слуху і достатнього запасу слів.  соціальної адаптації.
соціальної адаптації.
 Корекція різних видів дислалии вимагає різного підходу.
Корекція різних видів дислалии вимагає різного підходу.  виробляти навички правильної артикуляції.
виробляти навички правильної артикуляції. Щоб у дитини не сформувалася дислалия механічного характеру, варто звернути увагу на його прикус . Перевірити, чи правильно розташовані верхні і нижні зуби по відношенню один до одного можна у лікаря.
Щоб у дитини не сформувалася дислалия механічного характеру, варто звернути увагу на його прикус . Перевірити, чи правильно розташовані верхні і нижні зуби по відношенню один до одного можна у лікаря.