У немовлят досить часто виникає кашель, але далеко не завжди він є ознакою стану, яке потрібно лікувати. Це рефлекторна реакція дихальних шляхів, що виникає при попаданні в них будь-яких сторонніх предметів, в тому числі рідких. У малюків в бронхи часто затікає слиз, слина, молоко, і щоб очистити від них органи дихання, дитина починає кашляти. Як тільки усунутий подразник, все насторожуючі батьків симптоми припиняються.

Але кашель у новонародженого і немовляти може розвиватися також при застуді, запальному процесі в ЛОР-органах, бронхіті. А це вже проблема, яка потребує лікування.
Можливі причини кашлю у немовлят
Кашель у дітей першого місяця життя, коли кашльовий рефлекс тільки формується, спостерігається рідко . Крихітку, особливо якщо він знаходиться на грудному вигодовуванні, захищають від вірусів материнські антитіла. Так що у новонародженого застуда нечасто є причиною кашлю.
Більш вірогідні у місячної дитини такі ситуації:
- Малюк починає кашляти відразу після пробудження, а весь інший час спокійний. Швидше за все, причина цього в скопилася за час сну і затерплої в дихальні шляхи слизу.
- Дитина плакала, потім закашлявся. Пояснення: в горло потрапили сльози, соплі, що і викликало роздратування.
- Кашлем супроводжується прийом їжі. Ймовірно, немовля поспішає, заковтує занадто багато молока і починає кашляти поперхнувшись.

- Кашель сухий і виникає без видимих причин. Варто проаналізувати на наявність алергенів обстановку, в якій знаходиться немовля, раціон годуючої мами (у штучному вигодовуванні — звернути увагу на суміш). Хоча у дітей перших місяців життя алергія проявляється переважно у формі шкірних реакцій, але респіраторні симптоми теж можливі.
У перших 3-х ситуаціях проблема вирішується сама, як тільки малюк відкашлявся. При кашлю його зазвичай доводиться лікувати із застосуванням антигістамінних препаратів. Але першочергове завдання — виявити і усунути алерген.
У немовляти в період прорізування зубів додається ще одна причина кашлю: підвищене слиновиділення і затікання слини в горло. Батьки новонародженого можуть плутати з кашлем і хрипами в дихальних шляхах гучне дихання — стридор. Вона зумовлена віковими особливостями будови гортані дітей до року. Незважаючи на лякаючий хрипкий звук, це явище необразливо, лікувати його не потрібно, воно проходить з віком.
Які захворювання можуть викликати кашель
Однією з можливих причин кашлю в перші місяці життя дитини може бути застуда, ГРВІ. Малюк ризикує заразитися від оточуючих повітряно-крапельним шляхом, а ослаблення імунітету, переохолодження сприяють розвитку хвороби. У дітей місячного віку, а також крихіток постарше, до року, простудні захворювання проявляються не тільки кашлем. Їх — закладений ніс, соплі (зазвичай досить рідкі і прозорі), млявість.
Часто через кашлю і нежиті порушується сон, можливо . ГРВІ потрібно лікувати, поки вона не ускладнилася більш серйозними захворюваннями. У першу чергу необхідно проконсультуватися з лікарем з підбору ліків, дають поради віку малюка .
Кашлем супроводжуються також такі самостійні захворювання і ускладнення застуди:
- ларингіт — кашель сухий і хрипкий, болісний;
- синусит (найчастіше гайморит). Поряд з кашлем, що посилюється ночами, його характерною ознакою є виділення гнійних соплів;
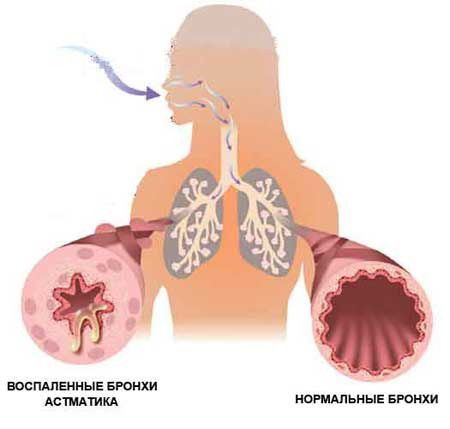
- коклюш — важке інфекційне захворювання, що супроводжується тривалим інтенсивним кашлем, який тримається місяцями;
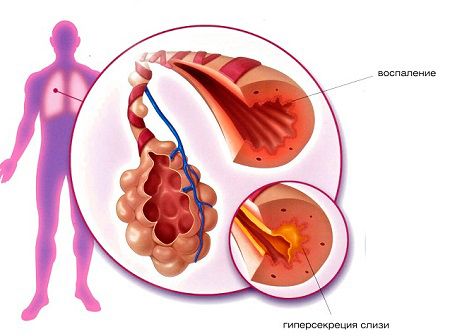
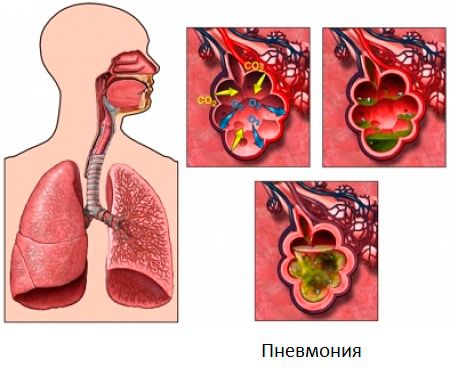
- , може розвинутися як у місячну дитину, так і в більш пізньому віці. Виявляється спочатку сухим, потім вологим кашлем.
Ще одна причина кашлю, не пов'язана з хворобою, але вимагає негайних дій — аспірація. У дітей досить часто в дихальні шляхи потрапляють сторонні предмети, рідкі або тверді. Крім сильного болісного кашлю в таких ситуаціях часто розвивається задуха. Не завжди дитині вдається самостійно відкашлятися і звільнитися від стороннього предмета. Якщо малюк заходиться в кашлі, починає задихатися, необхідно терміново звертатися до лікаря.
Деякі діти страждають рефлюкс-езофагітом — патологією травної системи. У цьому випадку немовля починає кашляти через те, що в стравохід і горло попало кисле, дражливе вміст шлунка. Ця проблема може виникнути переважно, коли немовля лежить. Вона вимагає обстеження і лікування, але зовсім не такого, як при простудних захворюваннях.
Лікування кашлю
При викликаному хворобою кашлі у новонародженого або немовляти лікувати потрібно цю хворобу, а кашель, якщо він сухий, намагатися пом'якшити і зробити вологим. має відповідати природі захворювання (противірусні при ГРВІ, антигістамінні при алергічної реакції, антибіотики — при бактеріальної інфекції, наприклад, кашлюку). Педіатр повинен визначити причину кашлю, природу недуги і призначити м'яку, але ефективну терапію.

Сам кашель можна лікувати за допомогою ряду аптечних препаратів:
- суха мікстура від кашлю. Розроблено спеціально для дітей, підходить навіть для місячного віку і навіть з перших днів життя. Склад на рослинній основі, випускається в пакетиках, вміст одного пакетика розраховане на 15 мл води. Дітям до року потрібно давати по 15-20 крапель на прийом 3-4 рази на день;
- Алтейка — ще один популярний препарат від кашлю у дітей, в тому числі грудного віку. Теж з екстрактами рослин, але вже у формі сиропу. Для дошкільнят його необхідно розводити водою;
- Амброксол, Лазолван, Бромгексин і багато інших сиропи від кашлю дітям до 2 років потрібно давати в мінімальному дозуванні. Нижня вікова межа в інструкції до цих препаратів не вказана, краще отримати консультацію у педіатра, з якого місяця життя дозволено давати такі кошти.

Немедикаментозное лікування
Крім використання готових препаратів, можна лікувати малюка засобами, приготованими .
- дитині 1-2 місяців допоможе щадний відвар ромашки. Для його приготування ромашку (1 ст. Л. Квітів) потрібно залити склянкою окропу, а через пару годин процідити. Грудничку давати по чайній ложки щогодини, але при сильному кашлі цього буде недостатньо;
- відвар з листя мати-й-мачухи і подорожника показаний з 4 місяців. Столова ложка змішаного в рівних пропорціях сировини заливається склянкою окропу і настоюється 2 години, краще використовувати термос. Це відхаркувальний засіб, який може викликати блювотний рефлекс, в такому випадку потрібно зменшення дози. Якщо побічні ефекти відсутні, малюку можна давати по 2 столових ложки за чверть години до їди;
- добре допомагає корінь солодки. Найкращий ефект досягається при його вживанні разом з корінням алтея і оману. Змішувати компоненти потрібно в рівних пропорціях. Настій готується наступним чином: на півлітра холодної води потрібна столова ложка суміші, наполягати сировину доведеться 8 годин. 2-3 прийоми на день по 50 г за раз.

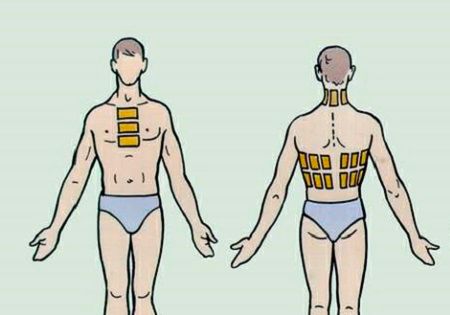
Крім відхаркувальних засобів, що приймаються всередину, усунути кашель допомагають зігріваючі компреси. Але лікувати ними дитини можна тільки при нормальній температурі тіла. Компреси рекомендується накладати не прямо на ніжну шкіру малюка, а на складену в декілька шарів пелюшку. Зверху накладається друга пелюшка, вощений папір або поліетилен, вся ця конструкція примотується бинтом, тканиною.
- Замісити з меду, олії та борошна тісто такої консистенції, щоб не розтікався. Покласти цю корж на груди маляті поверх пелюшки, утеплити і зафіксувати.
- Розім'яти гарячий картопля в мундирах, додати в масу пару ложок рослинного масла і трохи йоду, загорнути у фольгу і виконати в ній дірочки.

- Насипати в мішечок прогріту на сковорідці сіль, покласти на груди по діагоналі, залишаючи відкритою зону проекції серця.
Можна також робити розтирання Борсучим, розігрітим козячим жиром. Найкраще обробляти груди і ніжки. Роблячи зігріваючі компреси і розтирання, потрібно обробляти тільки область грудної клітини, а не спини. Важливо також виключити вплив на область серця.

Інгаляції маленькі діти робити не вміють, але можна наситити цілющими випарами повітря, налив у ванну гарячої води з настойкою евкаліпта. Потім потрібно просто зайти з малюком на руках в приміщення і побути там хвилин 10. Краще заносити його у ванну голяка, а після процедури насухо витерти і укутати.
Заходи щодо полегшення і профілактиці кашлю у дитини
Щоб полегшити стан немовляти, пом'якшити кашель, потрібно забезпечити йому щадний режим, але не обмежувати його активність повністю. Якщо малюк вже отримує прикорм, краще на час від нього відмовитися. Не варто переживати, якщо немовля став випивати менше молока. Краще давати йому побільше іншої рідини, в грудному віці оптимальним варіантом є звичайна питна вода.

Важливо підтримувати вологість повітря в приміщенні, особливо при сухому кашлі. Не варто оберігати хворе немовля від найменшого вітерця і закупорювати всі вікна. Провітрювання в період хвороби немовляти обов'язкові, але на цей час краще виносити його в іншу кімнату. У гарну погоду рекомендовані прогулянки або сон на свіжому повітрі, якщо . Допомагає при кашлі легкий масаж грудної клітини, рефлекторних зон на ніжках.
Кашель у маленьких дітей потрібно не тільки лікувати, але і намагатися попередити.
- грудне вигодовування є найкращим способом зміцнення імунітету та профілактики простудних захворювань;

- потрібно захищати малюка від контакту з інфекційними хворими. Особливо важливо це після півроку, коли дитиною втрачається велика частина антитіл, отриманих ним від матері ще до народження;
- промивання носа сольовими розчинами, змазування оксоліновою маззю перед візитами в поліклініку теж є ефективною профілактикою вірусних інфекцій;
- загартовування з перших місяців життя ще нікому не зашкодило;
- необхідно своєчасно робити профілактичні щеплення.
Не завжди кашель у немовляти є симптомом недуги. Але якщо він пов'язаний з хворобою, потрібне лікування, схему якого повинен розробляти лікар. Жоден з медичних препаратів, рекомендованих від кашлю у новонароджених (втім, це стосується і народних засобів), не є 100% безпечним. Тому захворювання, що супроводжуються кашлем, краще попереджати.
Дізнайтеся, .
Автор: лікар-інфекціоніст, мемешев редван раїмович Шабан Юсуфович