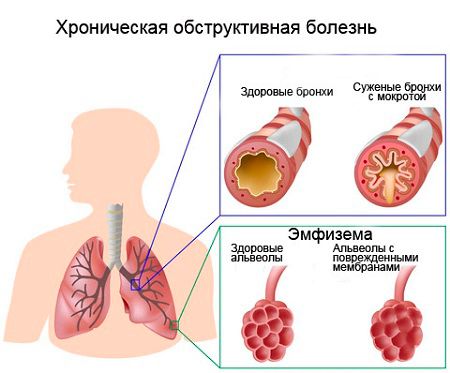
Обструкція дихальних шляхів — це специфічний клінічний синдром, що виникає в результаті порушеної прохідності бронхіального дерева. В результаті обмежується надходження повітря в легені і розвивається головний симптом — задишка.
Характеристики синдрому
Обструкція, крім основного ознаки — задишки, має і інші клінічні характеристики:
- стридорозное дихання — важке, шумне;
- супрастернальние ретракции — внаслідок втягнення зменшується обсяг шиї;
- ретракция (зменшення) грудної клітки;
- хрипкий крик;
- Крупова кашель.

Якщо обструкція верхніх дихальних шляхів носить прогресуючий характер, розвивається синюшність (ціаноз), що призводить до брадикардії (зміни серцевого ритму) та загрожує зупинкою дихання.
Бронхообструктивний синдром може супроводжувати цілий ряд захворювань, не обов'язково пов'язаних з патологіями органів дихання:
- ;
- бронхіоліт;
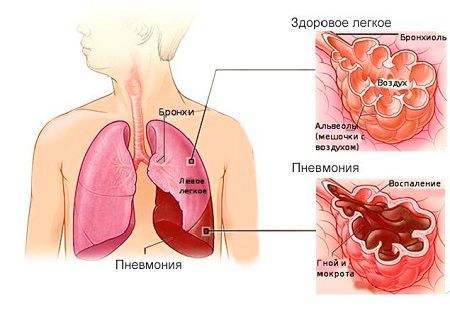
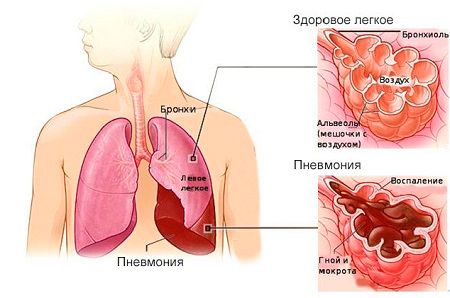
- пневмонія;
- обструктивний бронхіт (гострий або );
- серцева недостатність;
- ;
- отруєння фосфорорганічними речовинами;
- пухлини трахеобронхіального дерева.
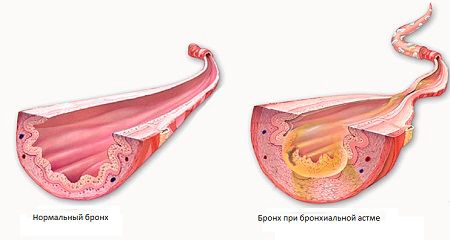
При бронхіальній астмі і в клінічній картині переважають порушення бронхіальної прохідності. При пневмонії ці симптоми протікають приховано, що не заважає їм негативно позначатися на розвитку основного захворювання всіляких ускладнень.
Типи непрохідності дихальних шляхів
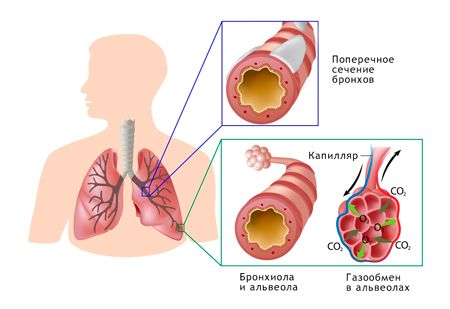
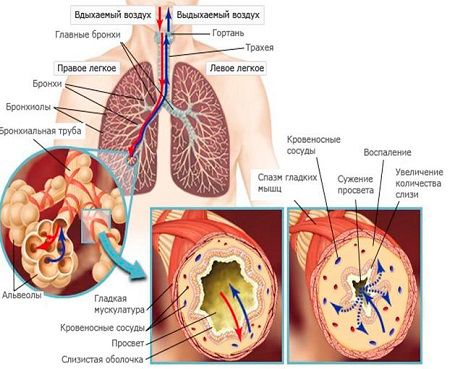
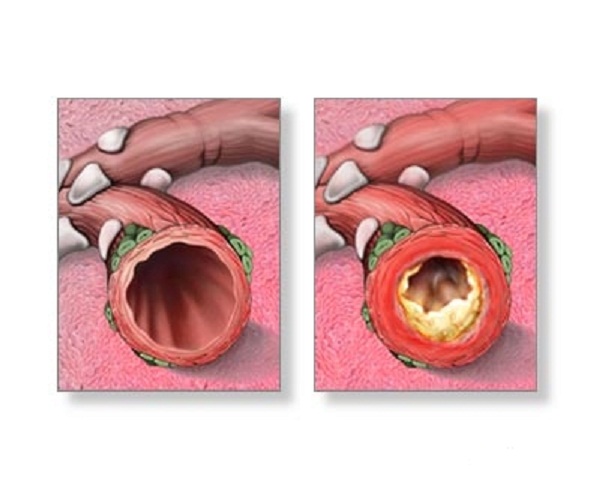
Етіологія даного захворювання може бути різноманітною. Серед механізмів обструкції дихальних шляхів називають:
- порушення секреторної функції бронхів, що приводить до підвищеного накопичення слизу (гіперсекреція);
- дискінезію бронхів (порушення роботи) ;
- закупорку просвіту бронхів гнійними корками;
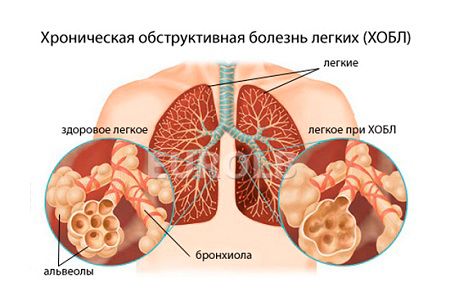
- набряк або потовщення стінок бронхів і бронхіол (гіперплазія), їх інфільтрація, набряк залоз;
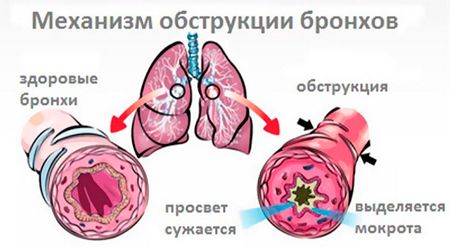
- фіброз стінок бронхіол (сполучна тканина розростається, з'являються рубці);
- внутріпросветний поліпоз;
- спазм або потовщення м'язової оболонки бронхів;
- потрапляння в дихальні шляхи сторонніх предметів і інші причини.
Бронхообструктивний синдром, як правило, розвивається в результаті дегенеративних і дистрофічних змін бронхів або запальних процесів.
обструкція нерідко обумовлена потраплянням в дихальні шляхи крові, меконію (перші фекалії плода), слизу, молока. Чужорідні рідини видаляються шляхом відсмоктування (аспірації).
Хоча і рідко, але причиною обструкції бронхів у дітей після пологів може бути пролапс голосової складки, коли вона випинається, не покривається тканинами. Його причина — травматичні пологи або невдала інтубація. Перераховані варіанти обструкції звуться інтралюмінального (внутріпросветних).
Ще один тип аспіраційної непрохідності — інтрамуральна обструкція. Вона може бути обумовлена:
- папилломой;
- підзв'язкового стенозом;
- гематомою (скупчення крові);
- ларингеальной перетинкою.
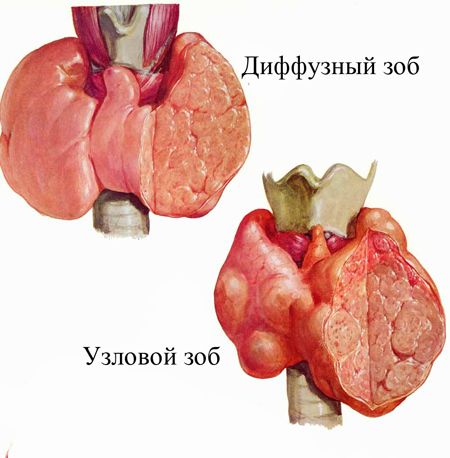
Причина обструкції може бути також зовнішньої, — здавлювання (естрадуральная обструкція) в результаті кістозної гігроми (скупчення рідини), зоба (збільшення щитовидної залози) або судинного зоба.
Таке захворювання, як обструкційної синдром, часто діагностується у дітей до 3 років, чому є кілька об'єктивних причин. По-перше, анатомічні особливості дихальної системи дітей цього віку такі, що просвіти бронхів у дітей досить вузькі, а тому вони схильні до ризику закупорки. По-друге, імунна система дитини ще тільки знаходиться в стадії формування, а тому запальні процеси дихальної системи протікають важче, ніж у дорослих.
Інфекційні причини обструктивного синдрому і фактори ризику
У більшості випадків обструкція бронхів виникає і розвивається на тлі гострих респіраторних захворювань, викликаних інфекціями, а також як ускладнення після грипу, парагрипу, аденовірусу.

Також причиною захворювання стають інфекційно-запальні або алергічні захворювання — астма, , пневмонія. Зрідка закупорка бронхів буває ознакою і більш небезпечних захворювань, таких як муковісцидоз або туберкульоз легенів.
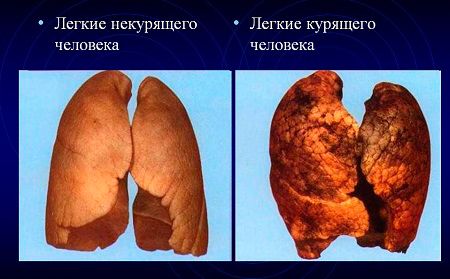
До зовнішніх причин, здатним привести до розвитку обструктивного синдрому, слід віднести також куріння. Тютюновий дим, регулярно потрапляючи в бронхи, несе з собою велику кількість хімічних сполук, які порушують синтез антитіл, що, в свою чергу, призводить до пригнічення імунітету. Після вдихання сигаретного диму респіраторна система піддається постійному навантаженні і подразнення, а це загрожує серйозними ускладненнями в разі запальних захворювань органів дихання.

До числа негативних факторів, що впливають на бронхи і легкі, відноситься і несприятлива екологічна ситуація. Запиленість і загазованість повітря фосгеном, аміаком, парами кислот, сірчистим газом, хлором також сприяють розвитку в бронхах запальних процесів.
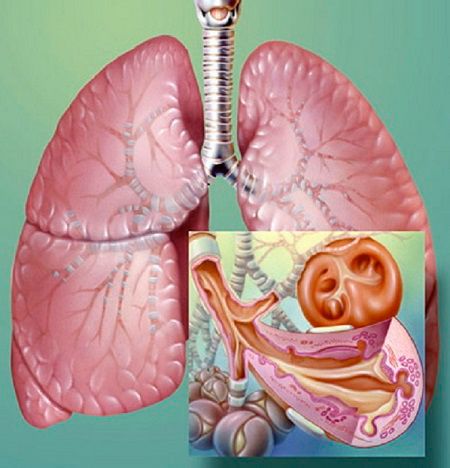
Бронхиолит і обструктивний бронхіт
Найбільш поширена причина як бронхіоліту , так і обструктивного бронхіту — поєднується з алергічним компонентом вірусна інфекція. Це може бути парагрип, респіраторний вірус або риновіруси, також хламідія і мікоплазма. При бронхіоліті вражені бронхіоли і дрібні бронхи, чого не спостерігається при обструктивному бронхіті. Порушується прохідність повітря, відбувається це різко, як у випадку нападу бронхіальної астми.
обструктивним бронхітом частіше хворіють діти 3-6 років, в той час як бронхіоліт в основному діагностується у дітей з перших місяців життя.
Симптоми і клінічні ознаки:
- раптове і різке початок;
- ;
- гіпертермія;
- занепокоєння;
- дихання у дітей здійснюється за допомогою допоміжної мускулатури;
- простукування легких дає «коробковий» звук;
- прослуховуються вологі, хрипи;
Задуха, гостро і прогресивно розвивається, — явний симптом гострого нападу бронхіальної астми. У хворого з'являється:
- задишка;
- утруднене, в окремих випадках дихання зі свистом;
- спастичний кашель;
- напад характеризується зниженням швидкості видиху.
Якщо причина задухи — чужорідні тіла
При попаданні в трахею чужорідного тіла раптово виникає кашель, дихання стає частим і утрудненим, відбувається втягнення окремих ділянок грудної клітки, також виражений акроціаноз. Хворий намагається полегшити дихання, прийнявши зручне для себе положення. При прослуховуванні чується «коробковий звук» по всій поверхні легенів, дихання з обох сторін однаково ослаблене.
Особливо небезпечні сторонні тіла, що застрягли в частині поділу трахеї : при вдиху або видиху вони можуть зміститися і перекрити вхід в бронхи. Стан пацієнта погіршується, наростають задишка, збільшується синюшність.
Задуха в результаті обструкції дихальних шляхів особливо небезпечно у дітей у всіх тих випадках, коли механізм кашлю порушений: при наркозі, отруєннях, пригніченні ЦНС. Аспірація ( «засмоктування») їжі відбувається в основному у 2-3-місячних дітей. Після того, як їжа потрапляє в дихальні шляхи, в них розвивається набряк слизової, а при аспірації шлункового соку до нього приєднується токсичний набряк. Він проявляється в стрімко наростаючому задуха, вираженому і бронхо-і ларингоспазме, посиніння, зниженні артеріального тиску.

У разі механічної асфіксії такого роду людині необхідно надати невідкладну допомогу — швидко видалити стороннє тіло і усунути і бронхіол. Якщо вік дитини менше 1 року, його кладуть на руку вниз животом, щоб голова виявилася нижче тулуба, після чого перевертають і роблять кілька поштовхів в область грудної клітини (нижче сосків приблизно на 1 палець, в нижній третині грудної клітки). У тому випадку, коли стороннє тіло можна побачити, його витягують пінцетом, карцангом, щипцями Мегілла. Рідкі блювотні маси і залишки їжі витягуються з ротоглотки шляхом відсмоктування.
Ні в якому разі не можна досліджувати і видаляти чужорідне тіло у дитини пальцем наосліп — його можна проштовхнути ще далі, що загрожує повною обструкцією бронхів.
Витяг чужорідного тіла найкраще робити в лікарняних умовах, при цьому транспортувати пацієнта з обструкцією потрібно категорично в сидячому положенні.
Обструкція при набряку легенів
Набряк легень розвивається внаслідок патологічного підвищення в них обсягу позасудинний рідини. Розрізняють кардіогенний і некардіогенний набряки. Кардіогенний виникає в разі лівошлуночкової недостатності внаслідок аритмії, вад мітрального клапана серця, міокардиту.
Некардіогенний набряк легенів відбувається як результат зростання в грудній клітці негативного тиску, якщо обструкція НЕ усунена, після тривалої серцево-легеневої реанімації, аспірації, важкої гіпоксії (недостатності кисню) або утоплення.
Серед клінічних проявів — кашель з мокротою, що містить кров, задишка. Дихання клекотливе, хрипи вологі, межі серця розширені, також спостерігаються набряки ніг.
Лікування бронхообструктивного синдрому
У першу чергу необхідно усунути причину закупорки бронхів. Для цього призначаються спазмолітичні бронхорасширяющие кошти. В особливо важких випадках, коли дихальна недостатність підкреслено виражена, показані інгаляції з кортикостероїдними препаратами місцевої дії (переважно призначається преднізолон). Щоб поліпшити дренажну функцію бронхів, використовуються , в тому числі — на рослинній основі.
Бронхіальна обструкція — досить небезпечний синдром, а тому лікуванням його повинен займатися тільки фахівець. Лише лікар може правильно призначити ліки з урахуванням типу захворювання і форми його протікання, а також розписати максимально ефективний план терапії.
Радимо прочитати про тому, .
Автор: лікар-інфекціоніст, мемешев редван раїмович Шабан Юсуфович