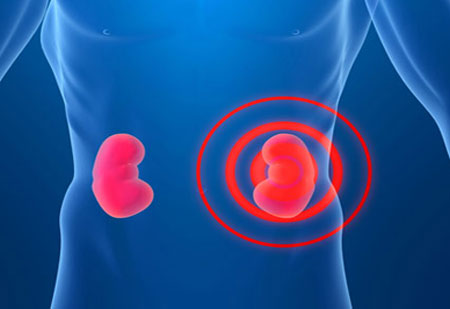
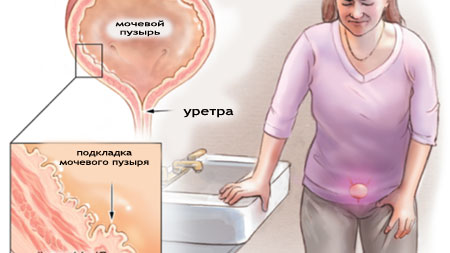
Запалення сечового міхура — часте зустрічається захворювання, але через деякі особливості організму жінки стикаються з ним набагато частіше, ніж чоловіки. Пізня діагностика і неправильне лікування можуть спричинити неприємні наслідки, тому необхідно знати, які причини і перші симптоми запалення сечового міхура у жінок.
Про причини і розвитку хвороби
Найчастіше причиною хвороби стають патогенні мікроорганізми — бактерії, найпростіші або мікроскопічні гриби. Значно рідше доводиться мати справу з неінфекційних запаленням, яке обумовлено алергією, впливом на слизову сечового міхура хімічних речовин або радіоактивного випромінювання.
Існує цілий ряд факторів, здатних провокувати запальний процес:
- недотримання правил гігієни;
- період менопаузи;
- гіподинамія;
- травми епітелію;
- порушення уродинаміки;
- інші захворювання сечового міхура або найближчих органів (наявність новоутворення або конкремента в сечовому міхурі, хронічний або );
- наявність інших вогнищ інфекції;
- порушення гормонального фону;
- зниження захисних сил організму.
У дівчаток і жінок зневажливе ставлення до особистої гігієни стає причиною хвороби частіше, ніж у хлопчиків і чоловіків. Уретра у представниць жіночої статі набагато коротше і ширше, тому збудники інфекції з промежини з легкістю проникають в сечовий міхур висхідним шляхом.
З настанням менопаузи в сечостатевій системі жінки відбуваються анатомо-топографічні зміни. Знижується еластичність зв'язок, які фіксують сечостатеві органи, спостерігається їх опущення. Гормональна перебудова стає причиною атрофічних процесів в епітелії сечового міхура, що робить його особливо уразливим для збудників циститу.
Низька фізична активність і «сидячий» спосіб життя призводять до застою крові в судинах тазу. Погіршення кровопостачання сечостатевих органів — одна з причин їх дисфункції і розвитку запальних процесів.
Травми слизової сечового міхура можуть виникати в результаті падіння, деяких медичних маніпуляцій або при наявності каменя. Пошкодження є вхідними воротами для інфекції.
Порушення уродинаміки нерідко обумовлено рубцеві стриктури (звуженнями) уретри, які сформувалися на тлі , неврологічними розладами або новоутвореннями.
Неповне спорожнення і постійна присутність в сечовому міхурі залишку сечі призводить до активного розмноження бактерій.
Дуже часто запалення шийки сечового міхура у жінок розвивається на тлі інфекційних гінекологічних захворювань — вульвита, вагініту, . Таким чином, збудник цих хвороб часто буває одним і тим же. Запалення можуть викликати гонококи, трихомонади, хламідії або грибки роду Candida. Однак найчастіше причиною запалення стає кишкова паличка.
Інфекція може потрапити в сечовий міхур не тільки висхідним шляхом, але також з потоком крові або лімфатичної рідини.
У зв'язку з цим, наявність навіть віддалених вогнищ інфекції, (наприклад, в глоткових мигдалинах) підвищує ризики розвитку хвороби. Часто з цим захворюванням стикаються жінки, які мають . Інфекція при цьому поширюється низхідним шляхом — з нирок в сечовий міхур.
Гормональна патологія, зокрема цукровий діабет, призводить до збільшення рівня глюкози в сечі, що є гарним живильним середовищем для патогенних мікроорганізмів.
Незбалансоване харчування, переохолодження, постійні стреси і недотримання режиму дня тягнуть за собою зниження місцевого і загального імунітету. В таких умовах запалення може виникнути навіть при відсутності інших факторів.
Симптоми запалення сечового міхура у жінок

Ознаки гострого запалення сечового міхура типові, тому діагностика захворювання зазвичай не викликає складнощів. Але необхідно пам'ятати, що поряд з урологічними проблемами у жінок часто мають місце гінекологічні хвороби. Симптоми запалення сечового міхура наступні:
- прискорені позиви (до декількох разів на годину, більше 4 — 7 разів на добу);
- хворобливість акту сечовипускання (різь в початку і в кінці , яка може віддавати в пряму кишку);
- виділення невеликої кількості сечі при кожному поході в туалет;
- відчуття неповного випорожнення;
- помутніння сечі, домішки крові або гною;
- поява вираженого запаху аміаку;
- поява слизового або слизово-гнійних виділень з уретри;
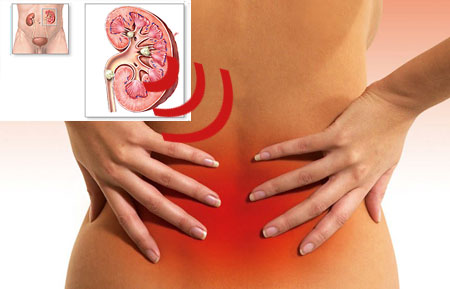
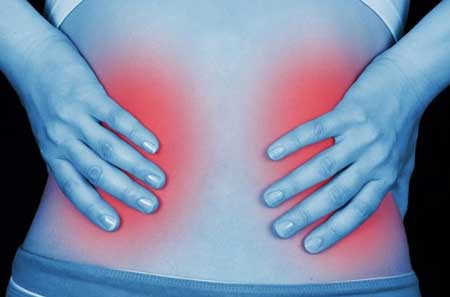
- постійні ниючі болі в нижній частині живота, що посилюються присечовипусканні;
- підвищення температури тіла до 37,5 градусів;
- загальне нездужання (слабкість, головний біль, зниження апетиту).
При хронічному запаленні симптоми виражені набагато слабкіше. Найчастіше має місце хронічна тазовий біль — неприємні відчуття в області таза або нижньої частини живота, які поєднуються з підвищеною дратівливістю, порушенням сну і зниженням працездатності.
Щоб підтвердити або спростувати наявність циститу, лікар проводить діагностику:
- загальні аналізи крові та сечі;
- дослідження сечі по Нечипоренко;
- трехстаканной проби;
- бактеріологічне дослідження сечі (посів на поживне середовище);
- ;
- гінекологічний огляд і аналіз вагінального мазка;
- УЗД органів малого таза;
- цистоскопию.
На підставі отриманих результатів призначається курс терапії.
Лікування запалення сечового міхура: медикаменти і препарати
 При лікуванні гострої форми запалення сечового міхура у жінок рекомендовано дотримання постільного режиму, рясне пиття, відмова від вживання спиртних напоїв, солі і спецій.
При лікуванні гострої форми запалення сечового міхура у жінок рекомендовано дотримання постільного режиму, рясне пиття, відмова від вживання спиртних напоїв, солі і спецій.
Рекомендується пити сечогінні чаї — відвари брусниці, мучниці, золотарника. Зменшити біль допомагають теплі ванни або використання грілки. Якщо больовий синдром виражений сильно, лікар може призначити препарати, що знімають спазм.
Основна роль відводиться лікуванню антибіотиками, що допомагає знищити збудників інфекції. Найчастіше при лікуванні запалення сечового міхура використовуються хінолони та фторхінолони.
Однак призначати такі таблетки для лікування циститу у жінок може тільки фахівець після проведення діагностичних аналізів. Вибір препаратів здійснюється в залежності від характеру збудника і його чутливості до різних ліків.
При відсутності належного лікування може відбутися поширення збудників вгору по сечоводу, проникнення в нирки з розвитком пиелита і . Крім того, можливе проникнення інфекції в репродуктивну систему, що призводить до вульвітах, вагініти, і .
Профілактика циститу полягає у виключенні факторів ризику. Необхідно дотримуватись особистої гігієни, уникати гіподинамії, переохолоджень, стресів і похибок в дієті. Лікування хвороби слід починати негайно, так як в противному випадку високий ризик хронізації патологічного процесу.


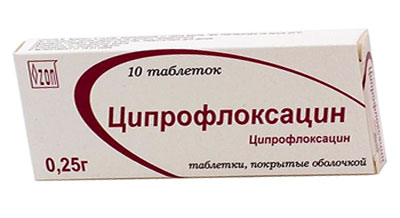 Лікування повинне бути спрямоване на відновлення нормального відтоку сечі (видалення каменів, усунення міхурово-сечовідного рефлюксу) і на ліквідацію вогнища інфекції при пієлонефриті у жінок призначаються антибіотики, хімічні антибактеріальні засоби і уросептики.
Лікування повинне бути спрямоване на відновлення нормального відтоку сечі (видалення каменів, усунення міхурово-сечовідного рефлюксу) і на ліквідацію вогнища інфекції при пієлонефриті у жінок призначаються антибіотики, хімічні антибактеріальні засоби і уросептики.



 Тривалі дослідження дозволили встановити кілька ступенів гідронефрозу нирок. Урологи виділяють три стадії перебігу патологічного процесу:
Тривалі дослідження дозволили встановити кілька ступенів гідронефрозу нирок. Урологи виділяють три стадії перебігу патологічного процесу: