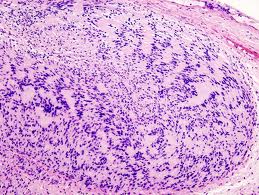
Злоякісні пухлини — це одні з найбільш небезпечних і непередбачуваних захворювань. Рано чи пізно, особливо при ослабленому імунітеті і супутніх хворобах, вони поширюються з кровотоком і лімфою у внутрішні органи людини. Перенесені уражені клітини дають початок новим пухлин, який отримав назву «метастази». Найбільш схильні до появи метастазів легкі, кісткові тканини, печінку і головний мозок.
Джерела
Рак легенів і молочних залоз найбільш часто дає наслідки у вигляді розвитку метастазів в головний мозок. У 30% хворих, що мають онкологію цих локалізацій, згодом виявляються нові пухлини.
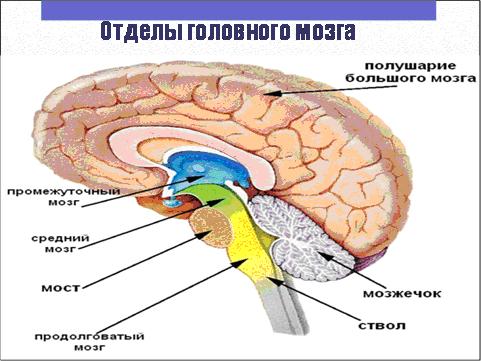
У головному мозку пухлинні клітини осідають згідно інтенсивності мозкового кровотоку, тобто на кордоні між сірим і білою речовиною, на стику басейнів середньої і задньої мозкових артерій . Там і починають рости нові осередки пухлин.
Рідко, але можливо проростання в тканину мозку пухлин черепних кісток, в зв'язку з тим, що тверда мозкова оболонка — це досить щільний бар'єр, вона насилу переборна для пухлин голови та шиї.
Також метастазировать в головний мозок можуть і злоякісні пухлини шкірного покриву — меланоми. Найбільш схильні до виникнення і метастазування меланом люди, які мають велику кількість родимок, родимих плям, а також веснянок на тілі.
Симптоми
Симптоми, характерні для метастазів в мозок, залежать від місця ураження, розмірів пухлини і набряку мозкової тканини навколо неї. До основних ознак розвитку метастазів можна віднести наступні явища:

- Зміни відчуття тіла, що супроводжуються порушенням координації.
- Зміни емоційного фону, досить швидкі і часті.
- Сильна або тривалий головний біль, яка може супроводжуватися лихоманкою.
- .
- Зміна особистості.
- летаргічного стану.
- .
- Мовні дефекти.
- Загальна слабкість організму.
при ураженні лобової частини мозку у хворого може спостерігатися так звана лобова психіка, яка характеризується різкою зміною поведінки в гіршу сторону, як правило, воно стає різким і грубим. Людина починає вживати в лексиці нецензурну лайку, безпричинно чіплятися до оточуючих. У хворого може спостерігатися порушення зорової функції і роботи опорно-рухового апарату.
Крім того, метастаз може локалізуватися в "німий зоні", тобто далеко від важливих областей, що відповідають за що-небудь. Тоді симптоми почнуть проявлятися тільки при досягненні пухлиною великих розмірів.
Діагностика
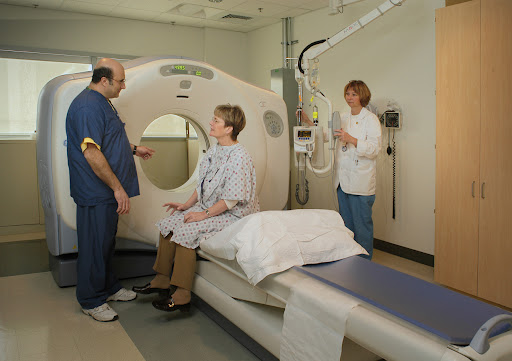
Правильна і своєчасна діагностика дозволяє провести адекватне лікування, тим самим збільшивши шанси пацієнта на одужання. Для виявлення метастазів в головному мозку використовують такі методи, як:
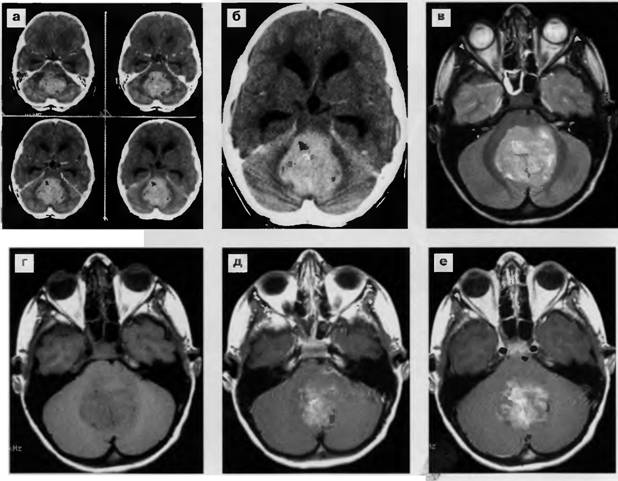
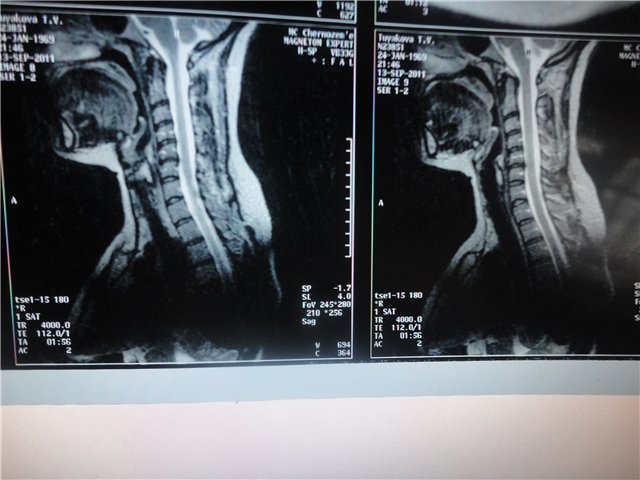
- . Даний рентгенологічний метод дослідження дозволяє отримати пошарове картину тканин і органів. Обов'язково використовувати контрастне посилення при проведенні томографії.
- . Даний метод застосовується найчастіше, так як має високу точність і чіткість одержуваного зображення. І, крім того, пацієнт не піддається дії випромінювання.
Лікування
Метастази, як і самі злоякісні пухлини, за рідкісними винятками невиліковні. Навіть після радикального хірургічного видалення вогнища можуть з'являтися знову і знову. Мета лікування полягає в поліпшенні стану хворого, полегшення страждань і продовження життя.
В ході консервативного лікування використовують загальну терапію, що включає в себе прийом глюкокортикоїдів. Глюкокортикоїди значно послаблюють симптоми метастазів головного мозку. При цьому поліпшення самопочуття може бути досить різким і спостерігатися вже через 6-24 години.
При виникненні епілептичних припадків хворому можуть бути призначені протисудомні засоби.
Поряд з прийомом медикаментів пацієнтові призначають променеву терапію. Вона є основним методом лікування метастазів, так як не завжди є можливість видалити пухлини, розташовані глибоко в мозку.
Високоефективним може виявитися лікування шляхом хіміотерапії і гормонотерапії.
У 40% хворих виявляють лише одне об'ємне освіту в черепі, такі метастази підлягають видаленню шляхом хірургічного втручання. Також видалення може бути вироблено із застосуванням нового виду лікування — кібер-ножа. Даний вид лікування є ефективним і безкровним.
На відео — навчальна програма для пацієнтів про операції з використанням кібер-ножа:
Прогноз
Прогноз життя для хворих, що мають метастази в головному мозку, як правило, є невтішним. У більшості випадків спостерігається летальний результат. П'ятирічна виживаність таких хворих є вкрай низькою. Однак незважаючи на цифри і негативну статистику, необхідно продовжувати боротися за своє життя.






.jpg)









.jpg)