Епідеміологія раку стравоходу
У структурі захворюваності злоякісними пухлинами рак стравоходу займає 6-е місце в світі. У 2000 р було зареєстровано 412 ТОВ його випадків. У тому ж році від раку стравоходу померло 337 ТОВ осіб, що становить 5,4% загальної кількості смертей від усіх злоякісних пухлин. Приблизно 80% всіх випадків захворювання діагностуються в країнах, що розвиваються, де домінуючою гістологічної формою є плоскоклітинний рак, тоді як аденокарцинома зустрічається, за рідкісним винятком, тільки в індустріально розвинених країнах.
Для раку стравоходу характерна виражена географічна варіабельність захворюваності. Найвища захворюваність (& gt, 150 на 100 000 населення) відзначена в Ірані та інших країнах так званого Каспійського пояса, а саме: в деяких районах Туркменістану, Казахстану, Каракалпакії, прилеглих до Каспійського моря, а також в центральних районах і на півночі Китаю. Крім того, висока захворюваність реєструється в Південній Америці і деяких регіонах Африки. Причому в цих регіонах захворюваність дуже висока як серед чоловіків, так і серед жінок.
Показники смертності від раку стравоходу близькі до показників захворюваності в зв'язку з виключно несприятливим прогнозом захворювання. 5-річна популяционная виживаність хворих на рак стравоходу коливається від 5% в Європі до 10% в США і не має тенденції до поліпшення.
У Росії рак стравоходу складає 3% серед усіх злоякісних новоутворень і займає 14-е місце в структурі онкозахворюваності, в структурі смертності — 7-е місце у чоловіків і 13-е — у жінок. Стандартизований показник захворюваності становить 6,7 на 100 000 населення. Співвідношення чоловіків і жінок — 3: 1. Найбільш висока захворюваність на рак стравоходу зареєстрована в віковому інтервалі від 50 до 60 років.
За останнє десятиліття у світі відзначено зниження захворюваності на рак стравоходу з 3,4 до 2,8 на 100 000 населення. Подібна тенденція зареєстрована також і в Росії. Однак в ряді розвинених країн за останні роки намітився ріст захворюваності аденокарциномою нижнегрудного відділу стравоходу, яка, за даними частини регістрів, становить понад 40% усіх випадків раку стравоходу.
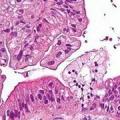
За даними вітчизняних авторів, в 93% випадків зустрічається плоскокнеточний рак.
Онухолі стравоходу поділяються на доброякісні та злоякісні. І ті, і інші можуть бути епітеліального і неепітеліального походження.
Міжнародна гістологічна класифікація пухлин стравоходу і шлунка (1990)
1. Епітеліальні пухлини
1.1. Доброякісні пухлини
1.1.1. Плоскоклітинна папілома
1.1.2. Вірусна бородавка
1.1.3. Аденома
1.2. Злоякісні пухлини
1.2.1. Плоскоклітинний рак
1.2.2. Веррукозная (плоскоклеточная карцинома)
1.2.3. Веретеноклеточной карцинома
1.2.4. Аденокарцинома
1.2.5. Залозисто-плоскоклеточная карцинома
1.2.6. Мукоепідермоідная карцинома
1.2.7. Аденоїдної-кістозна карцинома (цилиндрома)
1.2.8. Дрібноклітинна карцинома
1.2.9. Низкодифференцированная карцинома
1.2.10. Інші
2. Неепітеліальних пухлини
2.1. Доброякісні
2.1.1. Лейоміома
2.1.2. Ліпома
2.1.3. Судинні пухлини
2.1.4. Нейрогенні пухлини
2.1.4.1. Зернистоклітинна пухлина
2.1.4.2. Інші
2.2. Злоякісні пухлини
2.2.1. Лейоміосаркома
2.2.2. Саркома Капоші
2.2.3. Інші
3. Змішані пухлини
3.1. Карциносаркоми
3.2. Злоякісна меланома
3.3. Інші
3.3.1 карциноїдних пухлин
3.3.2 Злоякісна лімфома
4. Вторинні пухлини
5. Пухлиноподібних зміни
5.1. Фіброваскулярной (фіброзний) поліп
5.2. Кісти
5.2.1. Вроджені кісти 5.2.2. Ретенційні кісти
5.3. Запальний поліп
5.4. Гликогеновие акантоз
5.5. Дифузний лейоміоматоз
5.6. Шлункова гетеротопія
6. Епітеліальні порушення (передраки)
6.1. Дисплазія і карцинома in situ в плоскому епітелії
6.2. Стравохід Барретта
6.3. Дисплазія в циліндричному епітелії (при стравоході Барретта)
Сприятливі фактори виникнення раку стравоходу
Частота виникнення раку стравоходу залежить від особливостей способу життя і харчування населення. Привертає до розвитку раку стравоходу вживання гарячої, гострої і грубої їжі з недостатнім вмістом вітамінів (А, В2) і мікроелементів (мідь, цинк, залізо), особливо в поєднанні з курінням і вживанням міцних спиртних напоїв. Висока мінералізація і засоленість питної води в ряді випадків сприяють виникненню злоякісних новоутворень стравоходу.
Вроджені аномалії — тілоз (гіперкератоз долонь і стоп) і синдром Пламмер-Вінсона (залізодефіцитна анемія, атрофія слизових оболонок, гипохлоргидрия, дисфагія) також визнані сприятливими факторами.
Передракові захворювання
До них відносять хронічний езофагіт, рубцеві стриктури, виразки, поліпи і стравохід Барретта. Особливе місце займає дисплазія. Слабко виражені диспластичні зміни можуть наростати аж до виникнення раку in situ. Інвазивний рак стравоходу може розвиватися як через стадію раку in situ, так і безпосередньо з вогнищ дисплазії.
Стравохід Барретта
— облігатних передрак. Це придбане патологічний стан, що характеризується метапластичних заміщенням плоского епітелію стравоходу на залозистий, з формуванням структур, відповідних слизовій оболонці шлунка, нерідко з явищами кишкової метаплазії.
Стравохід Барретта розвивається у 20% пацієнтів з хронічним гастроезофагеальним рефлюксом. Ризик злоякісної трансформації становить понад 50%. Майже всі аденокарциноми стравоходу розвиваються з стравоходу Барретта. До сприяючих чинників належать грижа стравохідного отвору діафрагми і хронічний гастроезофагеальний рефлюкс.
Шляхи поширення раку стравоходу
• Місцевий — проростання стінки стравоходу з вростанням в прилеглі структури (гортань, трахею, бронхи, тканину легенів, блукаючі і поворотні гортанні нерви, магістральні судини, перикард, серце і ін.).
• Гематогенне метастазування (печінка, легені, нирки і наднирники, кістки).
• Лимфогенное метастазування — найважливіший шлях поширення раку стравоходу. Високий потенціал його лімфогенного метастазування є наслідком будови лімфатичного апарату стравоходу. Уже при інвазії пухлиною підслизового шару у 40% пацієнтів виявляються метастази в регіонарні лімфатичні вузли. Проростання м'язового шару тягне за собою метастатична поразка лімфатичних вузлів в 80% випадків.
Частота виявлення метастазів в різних анатомічних i руїнах лімфатичних вузлів пов'язана також з локалізацією пухлини в стравоході. Так, пухлини середньо- і верхнегрудного відділів найчастіше метастазують в лімфатичні вузли середостіння і надключичній області. Метастази в перігастральних і заочеревинних лімфатичних колекторах частіше зустрічаються при ураженні пнжнегрудного відділу. Проте, внаслідок особливостей будови інтрамуральної лімфатичної мережі при будь-якому рівні ураження стравоходу метастази можуть виявлятися в самих різних групах лімфатичних колекторів. «Стрибучі метастази» (skip metastasis), за даними різних авторів, зафіксовані в 10% випадків. Доведено також можливість ретроградного струму лімфи. Тому при раку стравоходу не вдається створити хоча б приблизну схему етапності лімфогенного метастазування, схожу на таку при раку шлунка. Кожна група регіонарних лімфатичних вузлів, з вкрай високим ступенем ймовірності може служити мішенню для ураження пухлинними клітинами.
Клініка раку стравоходу
Як правило, першим і основним симптомом раку стравоходу є дисфагія. Виділяють 4 ступеня дисфагії: 1-й ступінь — утруднене проходження по стравоходу твердої їжі, 2-я ступінь — полужидкой їжі, 3-я ступінь — рідини, 4-я ступінь (повна дисфагія) — абсолютна обтурація просвіту стравоходу. Часто утруднення проходження їжі по стравоходу супроводжується гіперсалівацією.
У міру прогресування пухлинного процесу в клінічній картині проявляються болі за грудиною і в межлопаточной області (пс пов'язані з прийомом їжі), осиплість, атакож симптоми, пов'язані з формуванням злоякісної пищеводной фістули . Останні свідчать про вихід пухлини за межі стінки органу. В термінальній фазі захворювання приєднуються різні прояви метастатичного процесу в інших органах (печінка, легені, кістки і т.д.).
Клінічні симптоми доброякісних пухлин, непухлинних захворювань і раку стравоходу практично ідентичні. У зв'язку з цим діагностика захворювань стравоходу повинна базуватися на результатах комплексного обстеження.
Методи комплексної діагностики раку стравоходу
До цих методів належать:
• рентгенографія стравоходу і шлунка,
• ендоскопічне дослідження стравоходу, шлунка і трахеобронхіального дерева,
• ультразвукова комп'ютерна томографія органів черевної порожнини, заочеревинного простору і шийно-надключичних зон,
• рентгенівська комп'ютерна томографія органів грудної клітки та середостіння,
• магнітно-резонансна томографія середостіння і шиї,
• ендосонографія стравоходу і шлунка,
•позитронно-емісійна томографія (ПЕТ),
• морфологічне дослідження.
Рентгенографія стравоходу і шлунка. Всім хворим проводиться рентгеноскопія і рентгенографія в прямій і в двох косих проекціях в вертикальному положенні з використанням суспензії сульфату барію. Дослідження дозволяє виявити ураження стінки стравоходу і визначити його протяжність, рівень, а також ступінь обтурації просвіту стравоходу.
Ендоскопічне дослідження стравоходу, шлунка і трахеобронхіального дерева. Визначаються рівень і протяжність пухлинного ураження стравоходу, проксимальна межа його від верхніх різців в сантиметрах і поширення на суміжні структури (глотка, гортань і шлунок). Надзвичайно важливою і інформативною слід визнати процедуру забарвлення слизової оболонки стравоходу 2% розчином Люголя, яка дозволяє виявити або виключити відсівання на непораженной первинної пухлиною слизовій оболонці. Це в значній мірі може вплинути на хірургічну тактику.
Трахсобронхоскопія, включаючи ларингоскопію, визначає взаємозв'язок первинної пухлини з нижніми відділами повітроносних шляхів — здавлення трахеї і бронхів ззовні, а також проростання пухлиною слизової оболонки даних структур. Це дослідження дає можливість побічно судити про стан регіонарного лімфатичного апарату. При необхідності рекомендується використовувати щипцевого і пункційну біопсію, ексцизійної і брашбіопсію.
Метою ультразвукової комп'ютерної томографії органів черевному порожнини, заочеревинного простору і шийно-надключичних юний є виявлення метастатичного ураження лімфатичних вузлів у відповідних анатомічних областях, а також віддалених метастазів в печінці та нирках.
Завданнями рентгенівської комп'ютерної томографія і магнітно-резонансної томографії служать виявлення поширення пухлини стравоходу на сусідні анатомічні структури (аорта, хребет, легені, серце та ін.), А також виявлення метастатичного ураження шийних і медіастинальної лімфатичних вузлів і тканини легенів.
Ннутріполостная ехографія (ендосонографія) дозволяє оцінити гдубіну інвазії пухлиною стінки стравоходу з можливим Внеорганние її поширенням, а також стан параезофагеальних м перігастральних лімфатичних вузлів.
Позитронно-емісійна томографія (ПЕТ) — метод діагностики. заснований на використанні радіофармпрепаратів, мічених улиракороткожівущімі позитрон-випромінюючими радіонуклідами. Використовується для стадіювання захворювання і планування тактики лікування на підставі оцінки стану лімфатичних вузлів і виявлення рецидиву захворювання.
Класифікація раку стравоходу
Головна мета системи стадіювання злоякісних пухлин включається в прогнозуванні виживання на підставі релевантними параметрів анатомічного поширення пухлини. Стадіювання, крім того, підсумовує інформацію, визначальну адекватну тактику лікування. Нижче наведені основні положення I N М-класифікації UICC 2002 г. (6-е видання). Класифікація мрмменіматолькодля раку і передбачає обов'язкову морфологічну верифікацію пухлини і її гістологічний тип.
Анатомічні області і частини
1. Шийний відділ стравоходу (С15.0): починається від рівня нижнього краю перстневидного хряща і закінчується на рівні яремної вирізки. Дистальна межа — близько 18 см від верхніх різців.
2. Внутрішньогрудний відділ стравоходу:
а) верхнегрудной відділ (С 15.3): починається від рівня яремної вирізки і закінчується на рівні біфуркації трахеї, дистальна межа — близько 24 см від верхніх різців,
б) среднегрудной відділ (С 15.4): займає верхню половину дистанції між біфуркацією трахеї і стравохідно шлунковим переходом, дистальна межа — близько 32 см від верхніх різців,
в) нижнегрудной відділ (С15.5): близько 8 см завдовжки (включаючи абдомінальний відділ) — займає нижню половину дистанції між біфуркацією трахеї і стравохідно-шлунковим переходом, дистальна межа близько — 40 см від верхніх різців.
Регіонарні лімфатичні вузли
Регіонарними лімфатичними вузлами для шийного відділу стравоходу вважаються шийні, включаючи надключичні, для внутрішньогрудинного відділу стравоходу — медіастинальні і перігастральних лімфатичні вузли, виключаючи чреваті. TN М-клінічнакласифікація Т — первинна пухлина
Тх — недостатньо даних для оцінки первинної пухлини ТО — пухлина не визначається Tis — преінвазивного карцинома
Т1 — пухлинна інфільтрація поширюється до підслизового шару
Т2 — пухлинна інфільтрація поширюється до м'язового шару
ТЗ — пухлинна інфільтрація поширюється до адвентиции
Т4 — пухлинна інфільтрація поширюється на суміжні з стравоходом структури N — регіонарні лімфатичні вузли
Nx — недостатньо даних для оцінки регіонарнихлімфатичних вузлів
N0 — відсутність метастазів у регіонарних лімфатичних вузлах
N1 — наявність метастазів у регіонарних лімфатичних вузлах
М — отда / генні метастази
МХ — недостатньо даних для оцінки віддалених метастазів
МО — відсутність віддалених метастазів М1 — наявність віддалених метастазів для пухлин верхнегрудного відділу стравоходу
М1а — метастази в шийних лімфатичних вузлах М lb — інші віддалені метастази для пухлин середньогрудного відділу стравоходу М 1а — в класифікації не визначено
Мlb -метастази в нерегіонарних лімфатичних вузлах і віддалених органах Для пухлин нижнегрудного відділу стравоходу
М1а — метастази в чревного лімфатичних вузлах М lb — інші віддалені метастази pN — оцінюється після гістологічного дослідження не менше 6 медіастинальної лімфатичних вузлів. G — гістопатологічного диференціювання
Gx — недостатньо даних для оцінки ступеня диференціювання
ровки пухлини G1 — високодиференційований рак G2 — помірно диференційований рак
G3 — низькодиференційований рак G4 — недиференційований рак До резидуальная пухлина (оцінюється після проведеного лікування) Rx — недостатньо даних для оцінки резидуальной пухлини R0 — резидуальная пухлина відсутня
RI — резидуальная пухлина визначається тільки мікроскопічно
R2 — резидуальная пухлина визначається макроскопічно
Н 6-мвиданні класифікації UICC TNM введені нові зрозуміла: «сторожовий» лімфатичний вузол і «ізольовані пухлинні клітини». Перше з них означає найближчий до первинної пухлини лімфатичний вузол. Його індикація проводиться шляхом лімфографії або при радіонуклідної дослідженні. Класифікація сторожового лімфатичного вузла: pNx (sn) — сторожовий лімфатичний вузол не оцінювався, pNO (sn) — відсутність метастазів у сторожовому лімфатичному вузлі,
pNx (sn) — наявність метастазів у сторожовому лімфатичному вузлі. Ізольовані пухлинні клітини (ІВК) в лімфатичних вузлах і віддалених органах — це окремі пухлинні клітини або групи клітин розміром не більше 0,2 мм. Їх індикація проводиться Шляхом стандартної мікроскопії, імуногістохімічними і молекулярними методами. ІВК не володіють метастатической активності, не інвазують стінку кровоносних і лімфатичних судин Наявність ІВК класифікується як N0 або МО:
pNO — гістологічно верифіковані лімфогенні метастази відсутні, гістологічні тести на наявність ІВК не проводилися,
pNO (i-) — гістологічно верифіковані лімфогенні метастази відсутні, гістологічні тести на наявність ІВК негативні,
pNO (i +) — гістологічно верифіковані лімфогенні метастази відсутні, гістологічні тести на наявність ІВК позитивні,
pNO ( mol-) -гістологічно верифіковані лімфогенні метастази відсутні, імуногістохімічні та молекулярні тести на наявність ІВК негативні,
pNO (mol +) — гістологічно верифіковані лімфогенні метастази відсутні, імуногістохімічні та молекулярні тести на наявність ІВК позитивні.
При дослідженні сторожових лімфатичних вузлів на наявність ІВК використовується така класифікація:
pNO (i -) (sn) — гістологічно верифіковані метастази в сторожовому лімфатичному вузлі відсутні, гістологічні тести на наявність ІВК негативні,
pNO (i +) (sn) — гістологічно верифіковані метастази в сторожовому лімфатичному вузлі відсутні, гістологічні тести на наявність ІВК позитивні,
pNO (mol -) (sn) — гістологічно верифіковані метастази в сторожовому лімфатичному вузлі відсутні, імуногістохімічні та молекулярнітести на наявність ІВК негативні,
pNO (mol +) (sn) — гістологічно верифіковані метастази в сторожовому лімфатичному вузлі відсутні, імуногістохімічні та молекулярні тести на наявність ІВК позитивні.
Методи лікування хворих на рак грудного відділу стравоходу
До методів лікування хворих на рак грудного відділу стравоходу відносяться: хірургічний, променева терапія, хіміопроменева терапія, комбіноване лікування (ад'ювантна і неоад'ювантна хіміо і хіміопроменева терапія) , симптоматичні операції (гастро або еюностомія і операції стравохідного шунтування), симптоматичні ендоскопічні посібники (транстуморальная інтубація, лазерна реканализация просвіту стравоходу і постановка стента).
Через близькість оточуючих структур в лікуванні пухлин шийного відділу стравоходу, як правило, переважають консервативні методи лікування — променева і хіміопроменева терапія.
Променева терапія (дистанційна, поєднана і брахітерапії)
Променева терапія (дистанційна, поєднана і брахітерапії) — метод локального впливу на первинну пухлину. В даний час застосовується як паліативна терапія у хворих, яким протипоказано хірургічне лікування.
У ранніх стадіях захворювання променева терапія в дозі 50-60 Гр може підвищувати 5-річну виживаність до 6%. Підвищення поглиненої дози випромінювання при конвенциальной променевої терапії более70 Гр небезпечно і неминуче призводить до променевим ушкодженням.
Можливості химиолучевой терапії також значно обмежені, і результати 5-річного виживання не перевищують 10%.
Хірургічне лікування
. Низька чутливість до існуючих хіміопрепаратів, паліативний і короткочасний ефект променевої терапії роблять хірургічне втручання основним методом лікування хворих на рак грудного відділу стравоходу.
В даний час при раку грудного відділу стравоходу застосовують:
• операцію типу Льюїса (одномоментна субтотальна езофагектомія з лапаротомного і правостороннього торакотомного доступів, пластика ізоперістальтіческім широким шлунковим стеблом з формуванням стравохідного співустя в куполі правого геміторакса з 2- і 3-зональної лімфодіссекціей),
• трансторакальну езофагектомію з стравохідно-шлунковим анастомозом на шиї,
• трансхіатальную езофагектомію з стравохідно-шлунковим анастомозом на шиї ,
• резекцію нижне- ісередньогрудного відділу стравоходу з косого лівостороннього лапароторакотомного доступу по Оссава-Герлоку.
Розширені операції. Принципову необхідність видалення регіонарних лімфатичних вузлів при раку стравоходу доводить частота їх метастатичного ураження і збільшення тривалості життя хворих в зв'язку з впровадженням в клінічну практику методики розширеної лімфодіссекціі.
Моноблочне видалення клітковини з розташованими в ній судинами і вузлами називається «лімфодіссекціей »або« лімфаденектоміей ». Обидва терміни мають такі самі смислове навантаження і в повній мірі мають право на існування.
У світовій літературі найбільш популярна класифікація типів хірургічних втручань у хворих на рак грудного відділу стравоходу в залежності від обсягу лімфодіссекціі, запропонована японським хірургом Ide в 1995 р
Існує й інша класифікація, прийнята в Мюнхені в 1994 р на погоджувальній конференції Міжнародного товариства за хворобами стравоходу (ISDE), відповідно до якої лімфодіссекцію в середостінні підрозділяють на три рівні:
• стандартна — без лімфаденектомії в верхньому середостінні,
• розширена — з лімфаденектоміей в верхньому середостінні справа,
• тотальна — з лімфаденектоміей в верхньому середостінні з обох сторін.
Очевидно, що варіант резекції стравоходу з пухлиною без видалення регіонарних лімфатичних вузлів в тому чи іншому обсязі на сучасному етапі не розглядається взагалі. Мінімальним обсягом видалення лімфатичних вузлів в радикальному варіанті хірургічного лікування є стандартна двозональний лімфодіссекція (2S). Однак більш радикальним втручанням, що дозволяє сподіватися на кращі віддалені результати, вважається розширена двозональний лімфодіссекція (2F).
Визнано, що за свідченнями лімфодіссекція повинна виконуватися в трьох анатомічних областях, або зонах. Під трехзональной лімфодіссекціей розуміють видалення лімфоколлекторов в трьох анатомічних областях — верхньої епігастральній ділянці, в грудях (тотальна лімфодіссекція) і на шиї (білатерально видалення надключичних і глибоких параезофагеальних і паратрахеальних лімфатичних вузлів).
Ні на етапі обстеження, ні интраоперационно неможливо абсолютно точно визначити стан лімфатичного вузла. Тому рекомендується виконувати превентивну (профілактичну) лімфодіссекцію навіть при відсутності макроскопічних ознак метастатичного ураження лімфатичних колекторів.
Морфологічне дослідження віддаленого органокомплекса. Будь-яке повноцінне морфологічний висновок в онкології передбачає коректне дослідження видаленого препарату і регіонарних лімфатичних вузлів. Патологоанатома нерідко буває складно визначити в препараті різні суміжні структури, резецированной разом зі стравоходом. Ще більш проблематично визначити приналежність того чи іншого віддаленого лімфатичного вузла до певної групи. Виникає необхідність тісної співпраці оперує хірурга і морфолога. Тільки в цьому випадку патоморфолог може правильно оцінити глибину проростання пухлини і стан лімфатичних вузлів, а клініцист — правильно трактувати стадію пухлинного процесу і планувати надалі лікувальну тактику.
Оперативні доступи
В даний час застосовуються такі оперативні доступи:
• комбінований по Льюїсу (лапаротомного і правобічний торакотомной),
• комбінований по Льюїсу з додатковим шийним воротнікообразним розрізом,
• лівобічний косою лапаро-торакотомной по Осава-Герлоку з резекцією реберної дуги і S-образної діафрагмотомія,
• черезочеревинний, або трансхіатальний, або абдоміно-цервікальний.
Найбільш оптимальним і відповідним вимогам онкологічної абластики при раку грудного відділу стравоходу слід визнати комбінований лапаротомного і правобічний торакотомной доступ по Льюїсу, який при необхідності можна доповнити шийним розрізом.
Доступ дозволяє:
1) безпечно мобілізувати грудний відділ стравоходу на всьому протязі, при цьому виконати медіастінальну лімфодіссекцію в повному обсязі і, в разі необхідності, провести резекцію суміжних органів, зберегти легеневі гілки блукаючого нерва (вкрай важлива деталь для профілактики післяопераційних дихальних порушень),
2) надійно сформувати стравохідний анастомоз у верхній апертурі грудної клітини, де є хороші умови для нормального функціонування соустя, при цьому дотримуючись при раку середньо- і нижнегрудноговідділу покладену кордон проксимальної резекції — мінімум 8 см.
З огляду на частоту лімфогенного метастазування, лівобічний косою лапароторакотомний доступ по Осава-Герлоку навряд чи можна вважати адекватним при нижнегрудной локалізації раку. Верхньою межею лімфодіссекціі служать лімфатичні вузли бифуркационной групи, видалення яких, включаючи нижележащие лімфоколлекторов, не може забезпечити радикальність втручання. Складні технічні умови формування стравохідного анастомозу на рівні біфуркації трахеї і дуги аорти завжди впливають на вибір хірургом рівня проксимальної резекції, який часто виявляється набагато нижче ніж треба. Виходячи зі сказаного, цей доступ не може бути рекомендований для резекції стравоходу з прицілом на радикальність втручання, навіть при раку нижнегрудного відділу.
Резекція стравоходу з доступу по Осава-Герлоку виправдана при місцево-поширеною пухлини цієї локалізації з підозрою на інтимний зв'язок з сусідніми життєво важливими структурами (аорта, нижня порожниста вена, ліва легеня і ін.), Коли операція швидше за все носитиме паліативний характер і послужить відновленню пасажу їжі по шлунково-кишковому тракту. Вона також позбавить пацієнта від інших фатальних ускладнень в найближчому майбутньому. В даному випадку хірург може швидко і правильно зорієнтуватися в резектабельності процесу, а етап мобілізації буде набагато безпечніше, ніж при правобічної торакотомія, через відхилення стравоходу на цьому рівні вліво щодо серединної осі.
Предметом палких суперечок серед хірургів, як у нас в країні, так і за кордоном, є доцільність і онкологічна адекватність транехіатальной езофагектоміі з анастомозом на шиї. На цей рахунок існують різні, в більшості своїй полярні, точки зору, які розділили представників різних хірургічних шкіл на прихильників і противників операції.
Одним з ідеологів широкого впровадження абдоміно-цервікальних операцій є M.Orringer (1984) з Массачусетського університету (США), який сформулював положення, на яких засновані показання до вибору черезочеревинний доступу:
• рак стравоходу є первинно генералізованим захворюванням, що не вимагає виконання травматичною трансторакальной операції і розширеної лімфодіссекціі,
• операція малотравматична, легше переноситься виснаженими і літніми хворими,
• смертність при цих втручаннях не відрізняється від такої при лапаротомії з приводу іншого онкологічного захворювання, так як знання анатомії і доступдозволяють виконати втручання в щадному варіанті. Післяопераційна летальність становить близько 8%, і причини її не пов'язані з похибками оперативної техніки.
Проте, деякими авторами представлена зведена статистика, що включає аналіз понад 1000 операцій з трансхіатального доступу. Аналіз показав, що в ході подібних втручань через відсутність можливості мобілізації стравоходу в середостінні під контролем зору можуть розвинутися важкі, в тому числі і фатальні, ускладнення. До них відносяться: пошкодження цілісності трахеї, головних бронхів, судин кореня легені, поворотних нервів, масивні неконтрольовані кровотечі з судин в середостінні, особливо над біфуркацією трахеї, іноді виникають виражені порушення ритму. Незважаючи на те що при цій методиці торакотомия не передбачена, все ж нерідко в післяопераційному періоді спостерігаються легеневі ускладнення. Високою залишається недостатність стравохідно-шлункового анастомозу на шиї — у 15% пацієнтів.
На думку R.Belsey і D.Skinner, опонентів M.Orringer, досвід трансхіатальних операцій цікавий лише з точки зору історичного екскурсу в «темні роки» хірургії.
Особливості доступу, що дозволяють мобілізувати стравохід тільки «наосліп», впливають і на віддалені результати лікування.
L .Bonavina (1995) опублікував результати хірургічного лікування в далекосхідних країнах у хворих плоскоклітинний рак стравоходу I стадії (Tl N0M0) і раком in situ. З 4663 пацієнтів, що спостерігалися з 1980 р, хірургічного втручання піддалися 253 (5,4%), які відповідали критеріям для включення в дослідження. Аналіз результатів показав, що 5-річна виживаність була вище після трансторакальних операцій в порівнянні з трансхіатальнимі (66 проти 52%). При цьому в разі поразки пухлиною тільки слизової оболонки стравоходу ніякої різниці за показниками виживаності залежно від виду втручання відзначено не було. Однак віддалені результати у хворих з інвазією вже підслизового шару були в 2 рази вище після трансторакальних, ніж після трансхіатальних, операцій (54,2 проти 25,5%).
H.Akiyama (1990) вважає, що дана операція може бути виконана тільки у хворих на рак шийного відділу стравоходу або раком гортані з проростанням в стравохід, коли допустимо видаляти Неуражені внутригрудной стравохід без медиастинальной лімфодіссекціі.
. Черезочеревинний доступ, обмежуючи хірурга в огляді операційного поля, не дозволяє підвищити радикальність втручання і виконати цілеспрямовану адекватну лімфодіссекцію вище рівня біфуркації трахеї. Саме тому показник локорегіонарних рецидивів, за даними навіть провідних клінік країни, досягає надзвичайно високого рівня — понад 60%. Крім того, при місцево-поширеному процесі обмеженість огляду робить мобілізацію самої пухлини надзвичайно складною, а комбіновані операції з резекцією суміжних структур представляються надзвичайно небезпечними.
На підставі багаторічного досвіду хірургії раку стравоходу слід визнати, що виконання радикальної операції при раку I рудного відділу стравоходу можливо тільки із застосуванням трансторакального доступу.
Варіантиезофагопластікі. Найоптимальнішою, онкологічно виправданою і функціональною є ізоперістальтіческім пластика стравоходу широким стеблом шлунка з резекцією кардіального відділу і малої кривизни до рівня 5-й гілки лівої шлункової артерії. Такий обсяг резекції шлунка необхідний для видалення регіонарних лімфатичних вузлів паракардіальние групи і малого сальника. Цим прийомом також досягається збільшення довжини трансплантата, а після мобілізації дванадцятипалої кишки по Кохера апікальний кінець його без праці може бути переміщений в купол плевральної порожнини і навіть на шию. Інтрамуральне кровотік при збережених правих шлункових судинах настільки добре виражений, що ішемічні порушення в стінці трансплантата зустрічаються вкрай рідко. Що залишається фундальна частина служить прекрасним пластичним матеріалом, що дозволяє надійно сформувати і вкрити стравоходу сполучення.
Апробована в багатьох хірургічних клініках пластика стравоходу ізоперістальтіческім вузькою трубкою з великої кривизни шлунка видається менш безпечним і функціональним варіантом.
езофагопластика сегментом товстої кишки при раку стравоходу рекомендована до використання у пацієнтів з «скомпрометованим» шлунком — резекція шлунка, гастректомія або калічить гастростомія в анамнезі.
Шляхи проведення трансплантата:
• заднемедіастінальний (в ложі віддаленого стравоходу),
• ретростернального (загрудинний),
• антеторакапьний (предгрудінний або підшкірний).
Найбільш короткий і функціональний шлях — заднемедіасті-
ний. Його використання дозволяє економити довжину трансплантата. Цілком прийнятний і ретростернального, особливо при операціях обхідного шунтування з стравохідним анастомозом на шиї. Через виражених косметичних дефектів і вкрай незадовільні функціональних характеристик в клініці торакоабдомінальної онкології РОНЦ ім. Н.Н.Блохина РАМН повністю відмовилися від використання підшкірного шляху проведення трансплантата.
Стравохідно-шлунковий анастомоз і рівень його формування
На етапі вдосконалення операцій з внутрішньо грудний анастомозами був період захоплення апаратним механічним швом з використанням зшиває апарату вітчизняного виробництва. Скоротивши тривалість операції, все ж не вдалося знизити відсоток недостатності стравохідного співустя. Крім того, ригідність металевого кільця анастомозу служила причиною шлункового рефлюксу з подальшим розвитком рефлюкс-езофагіту і Рубцевих стриктур. Це послужило причиною відмови від апаратного способу формування співустя в багатьох спеціалізованих клініках. Проте, в хірургічних клініках Європи та Америки апаратний шов стравохідного анастомозу визнається оптимальним.
Вимоги, що пред'являються до стравохідного анастомозу:
• абсолютна безпека — висока надійність, що виключає можливість неспроможності при відсутності технічних помилок виконання,
• функціональність — протіворефлюксние і антістріктурние властивості,
• можливість універсального застосування незалежно від рівня перетину стравоходу, обсягу резекції і ступеня вираженості супрастенотіческого розширення,
• технічна простота виконання, що дозволяє рекомендувати його до застосування хірургами в широкійклінічній практиці.
Найбільш відповідає перерахованим вимогам стравохідно-шлунковий анастомоз М.І.Давидова, розроблений в РОНЦ ім. Н.Н.Блохина РАМН. Сполучення, як правило, формується в куполі правого геміторакса. Створюються сприятливі умови для його загоєння і функціональної адекватності. Неспроможність швів зустрічається вкрай рідко — у 0,8%. У 3,3% випадків відзначені рубцеві стриктури анастомозу.
При необхідності цілком можливо поєднати стравохід з трансплантатом на шиї в безпосередній близькості до глотки або з самої горлом. Однак на шиї умови загоєння і функціональні характеристики соустя набагато гірше. Констриктор глотки в момент ковтання створюють підвищене навантаження на шви соустя, в результаті чого різко збільшується частота неспроможності анастомозу. За даними літератури, частота неспроможності стравохідних анастомозів на шиї сягає 20%, а рубцевих стриктур — 50%. Третина пацієнтів у віддалені терміни гинуть від пневмонії, головними причинами якої є гастрофарінгеальний рефлюкс і аспірація. Таким чином, внутриплевральное локалізація анастомозу визнається достовірним фактором хороших функціональних результатів.
Результати лікування раку стравоходу
Безпосередні результати стандартних і розширених хірургічних втручань в спеціалізованих клініках майже lie розрізняються. Найбільш часто післяопераційний період ускладнюється пневмонією — до 50%. З впровадженням процедури резекції I рудного лімфатичного протоку як невід'ємного етапу розширеної лімфодіссекціі в практиці практично не зустрічається таке хірургічне ускладнення, як хилоторакс.
Проте, з розширенням обсягу втручання на лімфоколлекторов у хворих стали з'являтися нові специфічні ускладнення — парез і параліч голосових зв'язок, що пов'язано з частковою травмою або перетином поворотних гортанних нервів під час лімфодіссекціі в зоні верхнього середостіння.
Післяопераційна летальність в провідних клініках світу після радикальної резекції і тотальної езофагектоміі становить 5 12%.
Віддалені результати радикальних хірургічних втручань залежать від стадії захворювання і гістологічного типу пухлини. Так, поданим літератури, при I стадії захворювання 5-річна виживаність становить від 72 до 90%, при II стадії — від 59 до 64%, при III — 27-31%, а при IV- 0%.
За даними N.Altorki, 5-річна виживаність після резекції стравоходу з трехзональной лімфодіссекціей при плоскоклітинному раку достовірно краще, ніж при аденокарцинома, і становить 65 і 45% відповідно. У той же час, за даними J-M.Collard, ці показники не розрізняються (49 і 47%).
Існує зв'язок тривалості життя після операції з кількістю уражених метастазами лімфатичних вузлів. Вважається, що «критичний» число уражених лімфатичних вузлів, при якому прогноз визнається незадовільним, дорівнює 7. Гак, при відсутності метастазів в лімфатичні вузли 5-річна виживаність дорівнює 73%, при ураженні 1-3 лімфатичних вузлів — 32%, при 4 6 вузлах — 9% і при 7 і більше — 6%.
Впровадження в практику операцій з розширеною 2-зональної лімфодіссекціей дозволило знизити частоту локорегіонарних рецидивів протягом перших 1,5 років з 43 до 10% і до 3 , 7% при 3-зональної лімфодіссекціі.
Критерії радикальності і паліативної в хірургії раку стравоходу
На підставі вивчення клініко-морфологічних факторів прогнозу був сформульований перелік ознак, характерних для радикального характеру оперативного втручання та паліативного хірургічного лікування.
Критерії радикальності оперативного втручання
1. Видалення первинної пухлини з резекцією достатнього за онкологічним критеріям незміненого ділянки стінки стравоходу і шлунка (відступивши від краю пухлини не менше 8 см в проксимальному напрямку і 5 см в дистальному).
2. Виконання розширеній двозональній лімфодіссекціі (2F).
3. Відсутність щільного спаяніем стравоходу в зоні пухлини з анатомічними структурами середостіння.
4. Відсутність після закінчення резекційну етапу макроскопически виявляється резидуальной пухлинної тканини в організмі хворого.
5. Відсутність віддалених метастазів.
Кр Ітера паліативної хірургічного лікування
1. Проростання стінки стравоходу з істинним вростанням в навколишні структури (РТ4) і клітковину.
2. Метастатична поразка 8 і більше лімфатичних вузлів.
3. Поразка 2 анатомічних зон регіонарного метастазування.
4. Ill індекс метастазування (питома вага более0,2).
5. проростання капсули лімфатичного вузла.
6. Пухлинні емболи в просвіті грудної протоки.
7. інтрамуральне метастазування.
8. Інвазія лімфатичних судин.
9 . Інвазія кровоносних судин.
10. Наявність віддалених метастазів.