Видалення щитовидної залози потрібно при раку і деяких інших захворюваннях. Операція може проводитися в різному обсязі. Іноді прибирають одну частку або частку з перешийком. Найчастіше потрібно резекція (залишається 2-3 см 3 тканини) або тиреоїдектомія (видалення залози повністю).
Багато пацієнти до останнього відкладають момент операції. Хірургічне втручання лякає саме по собі. Також багатьом хворим складно уявити собі, як жити після видалення такого важливого ендокринного органу.

Дійсно, існувати без залози не можна. Якщо після тиреоїдектомії не проводиться замісна терапія, то розвивається важкий гіпотиреоз, а потім кома. В результаті пацієнт може загинути.
Наслідки операції пов'язані не тільки з втратою гормональної функції. Хірургічне втручання може призводити до різних ускладнень. Частина з них легко коригується медикаментами, а інші повністю подолати не так просто.
В цілому чоловіки легше переносять видалення щитовидної залози. Це пов'язано з більш стабільним гормональним фоном їх організму. У жінок наслідки операції можуть бути більш важкими. Особливо сильно страждає репродуктивна функція. Проте цих негативних явищ можна уникнути, якщо вчасно почати замісну терапію тироксином.
В цілому все ускладнення операції можна розділити на 2 великі групи:
- пов'язані з пошкодженням судин і органів шиї,
- пов'язані з порушенням гормонального статусу.
Пошкодження судин і нервів
Хірургічне втручання на шиї — досить небезпечна процедура. Ця область має складну анатомічну будову. Недосвідчений лікар може випадково пошкодити структури (судини, нерви, трахею, стравохід). Навіть висококваліфікований хірург не завжди може повністю ідеально виконати операцію.
Ускладнюють умови для втручання:
- великі розміри зоба,
- множинні вузли,
- онкологічний процес,
- низьке розташування залози,
- коротка шия,
- надмірна вага пацієнта.
Якщо під час операції пошкоджується велика судина, то відбувається рясна крововтрата. Це може бути причиною геморагічного шоку. Лікарі відразу ж докладають усіх зусиль, щоб зупинити кровотечу. Посудина зашивають, в вену вводять сольовий розчин або іншу рідину. Наслідком такого кровотечі може бути анемія в післяопераційному періоді. Якщо гемоглобін крові падає дуже низько, то пацієнт може відчувати сильну слабкість, сонливість, прискорений пульс, задишку.
Під час видалення щитовидки досить часто пошкоджується поворотний нерв. На частку цього ускладнення доводиться до 70% всіх негативних наслідків операції. Поворотні нерви проходять справа і зліва від часток щитовидної залози. Вони передають електричні імпульси від спинного мозку м'язам гортані. Навіть одностороннє пошкодження призводить до порушень актів ковтання, дихання і мови.
Найчастіше через пошкодження поворотних нервів у пацієнтів виникають скарги на:
- осиплість голосу,
- кашель,
- поперхивание у час прийому їжі,
- хропіння.
Ці явища найчастіше зменшуються з часом. Але іноді втрата голосу зберігається після операції надовго. Це наслідок видалення залози особливо впливає на якість життя тих людей, чия професія повністю залежить від мови. Театральні працівники, співаки, вчителі іноді змушені змінювати професію через післяопераційного паралічу зворотних нервів.
Пошкодження околощитовідних залоз
Поруч з щитовидкою розташовується 2-8 невеликих ендокринних залоз. Вони беруть участь в регуляції мінерального обміну. Ці органи називають паращитовидними (околощітовіднимі) залозами, а їх біологічно активний секрет — паратгормоном.
Якщо під час хірургічного втручання випадково руйнуються всі 2-8 залоз, то розвивається гіпопаратиреоз. Зазвичай такі наслідки бувають при видаленні двох часткою щитовидки.
У пацієнтів можуть бути скарги на:
- хворобливі судоми,
- серцебиття,
- порушення травлення,
- пітливість,
- запаморочення,
- дзвін у вухах,
- погіршення звуку,
- погіршення зору в сутінках,
- відчуття жару в тілі,
- озноб,
- погіршення пам'яті,
- знижений фон настрою,
- порушення сну.
Судомний синдром є головним проявом гипопаратиреоза. У важких випадках спазм мускулатури може виникати кожен день і тривати більше години. Безпосередньої загрози життю цей стан не представляє, хоча і доставляє пацієнтові сильні страждання. Найнебезпечнішим проявом гипокальциемии після видалення щитовидної залози є спазм гортані і асфіксія (порушення дихання).
Для усунення гипопаратиреоза використовують медикаменти і дієту. Харчування після видалення щитовидної залози і пошкодження околощитовідних залоз повинно містити в достатній кількості вітаміну D. Ця речовина є в риб'ячому жирі, печінці, яєчному жовтку. Також в раціоні повинні бути продукти з великою кількістю кальцію і магнію (овочі, фрукти, молочні продукти). Щоб благополучно жити без паращитовидних залоз, потрібно регулярно здавати аналізи (електроліти крові).
Гіпотиреоз у жінок і чоловіків
Якщо видалена щитовидна залоза (обидві частки і перешийок), то тиреоїднігормони в організмі більше не синтезуються. Недолік цих біологічно активних речовин призводить до розвитку гіпотиреозу.
Для жінок і чоловіків зниження концентрації тиреоїдних гормонів однаково небезпечно. Але скарги у різних груп пацієнтів при цьому післяопераційному надалі бувають різні.
Жінок найбільше турбують зміни зовнішності, порушення менструального циклу і безпліддя.
Незабаром після операції з видалення щитовидки (всієї тканини або однієї частки ) може почати рости вага. Зайві кілограми з'являються навіть незважаючи на помірний апетит. Гіпотиреоз часто призводить до ожиріння 1-2 ступеня.
Крім зайвої ваги жінок можуть турбувати дерматологічні проблеми. Шкіра стає сухою, блідою, набряклою. Спостерігається випадання волосся в області брів і вій.
Також пацієнток турбує зниження тембру голосу. Охриплість буває пов'язана з набряком голосових зв'язок.
Молоді жінки при гіпотиреозі зазвичай відзначають порушення менструального циклу. Кров'янисті виділення стають більш рясними і менш регулярними.
Зміни в роботі репродуктивної системи призводять до розвитку безпліддя. Зачаття не відбувається, навіть якщо регулярно жити статевим життям. Якщо вагітність все-таки настає, то високий ризик несприятливих наслідків.
У чоловіків гіпотиреоз теж призводить до порушень репродуктивної функції. Найчастіше розвивається імпотенція і повністю згасає інтерес до статевого життя.
Інші наслідки гіпотиреозу:
- атеросклероз,
- нейропатія,
- запори .
Багато пацієнтів скаржаться на постійну втому, сонливість, відчуття холоду.
Як уникнути негативних наслідків операції
Хірургічне втручання на щитовидній залозі — часто єдиний спосіб лікування. Щоб зберегти здоров'я після видалення тиреоїдної тканини, слід дотримуватися всіх рекомендацій лікаря в передопераційному і післяопераційному періоді.
Важливо вибрати лікувальний заклад з хорошою професійною репутацією. До хірургічного втручання потрібно пройти повне обстеження (УЗД, ЕКГ, аналізи). Якщо є гормональні порушення, то їх треба скоригувати ще до операції.
Після видалення щитовидної залози (повністю або частки) потрібно приймати всі призначені пігулки і дотримуватися принципів здорового харчування. Якщо гормони крові будуть в нормі, то схильність до ожиріння не виявив. Це означає, що навіть після тиреоїдектомії можна мати нормальну вагу. За допомогою медикаментів можна домогтися збереження повністю фізіологічного обміну речовин.
Аналізи після операції здають в перші дні в умовах стаціонару. Далі лабораторна діагностика проводиться за призначенням лікаря. Рівень ТТГ потрібно вимірювати кожні 2-6 місяців. Інші аналізи здають при наявності показань.
Жити без тиреоїдної тканини можна багато десятиліть. Якщо все порушення компенсовані, то на тривалість життя операція не впливає.
Симптоми говорять про проблему з щитовидною залозою у чоловіків
Щитовидна залоза знаходиться в області шиї. У нормі вона синтезує тиреоїдні гормони, що регулюють обмін речовин і роботу внутрішніх органів. Чоловіки стикаються з порушеннями функції щитовидної залози в 7-10 разів рідше, ніж жінки. А онкологічні пухлини цієї області однаково часто зустрічаються у представників обох статей.
Симптоми патології з боку щитовидки можна розділити на 5 груп:
- ознаки гормональних розладів,
- прояви здавлення навколишніх тканин,
- запальні явища в залозі,
- місцеві прояви злоякісного процесу,
- загальні симптоми при онкології і запаленні.
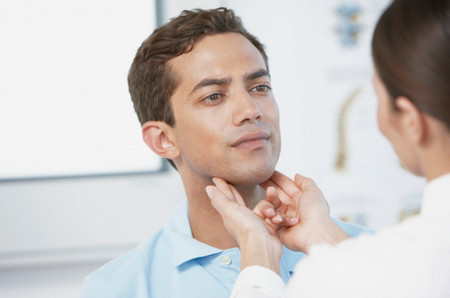
В цілому чоловіки рідше звертаються до лікарів зі скаргами на погіршення самопочуття. Зазвичай представники сильної статі довго ігнорують всі симптоми захворювань. У тому числі з цієї причини пізно виявляються і хвороби щитовидної залози у чоловіків. Діагностика в запущених стадіях може бути причиною поганого прогнозу для життя і здоров'я. В першу чергу це відноситься до онкологічних захворювань.
Ознаки гіпертиреозу
Захворювання щитовидної залози можуть приводити:
- до надмірного синтезу гормонів (гіпертиреоз),
- до нестачі гормонів (гіпотиреозу).
Гипертиреоз спостерігається при дифузному і вузловому токсичному зобі. Крім того, тимчасове підвищення концентрації тиреоїдних гормонів буває на початковому етапі різних тиреоїдитів.
Ознаки гіпертиреозу складаються із симптомів порушення роботи серця, шлунково-кишкового тракту, нервової системи і т. Д.
У пацієнтів з надмірним рівнем гормонів бувають скарги на:
- різке зниження маси тіла,
- пітливість,
- відчуття жару,
- стійке підвищення температури тіла (37-38 ° С),
- знервований стан,
- підвищену емоційність,
- безсоння,
- підвищений апетит,
- спрагу,
- частий стілець,
- тремтіння в тілі,
- тремтіння пальців рук,
- прискорений пульс,
- нерегулярний пульс,
- задишку при фізичній роботі,
- набряки.
Чоловіки на гіпертиреоз звертають увагу в першу чергу на зниження витривалості до фізичних навантажень і підвищення емоційності.
Якщо надлишковий синтез гормонів пов'язаний з дифузним токсичним зобом, то можливий розвиток ендокринної офтальмопатії . Цей стан проявляється набряком повік, двоїнням в очах, сльозотеча. Офтальмопатія особливо сильно турбує тих, хто курить і багато годин проводить перед екраном монітора.
Ознаки зниження функції
Симптоми гіпотиреозу — це прояви нестачі тиреоїдних гормонів в організмі. Такий стан характерний для хронічного аутоімунного тиреоїдиту і важкого ендемічного зобу. Гіпотиреоз також є закономірним результатом після операції на щитовидці або радіойодтерапією.
Ознаки зниження функції залози:
- появу зайвої ваги,
- постійна втома,
- сонливість,
- загальмованість,
- неуважність,
- зниження пам'яті,
- зменшення інтелектуальних можливостей,
- брадикардія (пульс менше 60 ударів в хвилину),
- хронічні запори,
- сухість шкіри,
- випадання брів і вій,
- набряки на обличчі і тілі,
- зниження температури тіла (менше 36,6 ° С).
При гіпотиреозі пацієнти стають байдужими до навколишнього. Їх долає апатія. Буває складно почати якусь справу, зібратися з думками. Хворі виявляють мінімум емоцій. Навіть їх голос і міміка стають маловиразними.
У чоловіків з гіпотиреозом на перше місце виходять скарги на зниження сексуального бажання. Інтерес до статевого життя практично затухає. Знижується частота нічних полюцій і ранкової ерекції. Крім того, спостерігаються проблеми під час статевого акту. Чоловіки відзначають зниження потенції (еректильну дисфункцію).
У них з'являються характерні скарги на:
- слабку ерекцію,
- меншу ригідність (твердість) статевого члена,
- необхідність прикладати свідомі зусилля для підтримки ерекції,
- швидке сім'явиверження,
- сім'явиверження при неповній ерекцією.
Також гіпотиреоз асоціюється з чоловічим безпліддям. Гормональний дисбаланс проявляється не тільки еректильною дисфункцією, а й погіршенням показників спермограми.
Навіть при початковій стадії гіпотиреозу спостерігається істотне зниження кількості рухливих і життєздатних форм сперміїв (астенозооспермия). Статеві клітини в своїй масі бувають функціонально незрілими. Такі зміни знижують ймовірність настання вагітності у партнерки в багато разів.
залози у чоловіків при гіпотиреозі пов'язують і з дефіцитом тестостерону. Недолік чоловічих статевих гормонів спостерігають у більшості хворих зі зниженою тиреоїдної функцією. Гіпоандрогенія проявляється зниженням росту волосся на обличчі і тілі, зменшенням м'язової маси, витривалості і т. Д. Лікування цієї проблеми проводиться медикаментозно (препарати тестостерону) під контролем уролога.
Механічна компресія

у нормі щитовидна залоза у чоловіків не перевищує в обсязі 25 см ?. Якщо в тканини з'являються великі вузли або вся вона гіпертрофується, то діагностують зоб. Збільшення обсягу щитовидки іноді помітно при огляді шиї. Однак зазвичай чоловіки мало звертають увагу на цей невеликий косметичний дефект. Більшою мірою зоб турбує представників сильної статі, якщо заліза здавлює навколишні тканини.
Механічна компресія через дифузного або вузлового зоба проявляється:
- порушенням проковтування їжі і води,
- погіршенням дихання,
- охриплостью,
- сухим кашлем,
- головним болем,
- набряком обличчя і т. д.
Охриплість, кашель, клубок у горлі багато чоловіків довго ігнорують. Пацієнти пов'язують ці скарги з іншими факторами (куріння, шкідливі умови роботи). Чоловіки звертають на дискомфорт в області шиї, якщо обсяг тиреоїдної тканини перевищує 30-40 см?.
Лікування зобу може бути як консервативним, так і радикальним. Іноді показана терапія йодидом калію або тироксином. Найбільш ефективне лікування — операція.
Запалення тиреоїдної тканини
Запалення щитовидки — тиреоїдит. Це стан пов'язаний з роботою імунітету. У зоні запалення спостерігають набряк, повнокров'я, велика кількість імунних клітин.
Тиреоидит буває:
- гострим,
- підгострим,
- хронічним.
Гостре запалення — хірургічна проблема. Зазвичай таке запалення викликає бактеріальна інфекція. Гострий тиреоїдит буває після травм шиї або при гнійних захворюваннях ЛОР-органів. Захворювання проявляється сильним болем, підвищенням температури тіла, почервоніння шкіри над залозою. Лікування включає розтин і дренування абсцесів, антибактеріальну терапію і т. Д.
проявляється сильним болем при натисканні на щитовидну залозу. Це захворювання зазвичай асоціюється з вірусною інфекцією. В аналізах крові у пацієнтів знаходять різке прискорення ШОЕ, лімфоцитоз. Таке запалення викликає тривале підвищення температури тіла. Лікування підгострого тиреоїдиту проводиться в стаціонарі. Хворим призначають протизапальну терапію. Якщо тиреоїдит супроводжується вираженим гіпертиреозом або гіпотиреоз, то призначають спеціальні лікарські засоби.
Хронічне запалення щитовидної залози має слабкі клінічні прояви. Цей процес триває роками і зазвичай пов'язаний з аутоімунною патологією. Характерним для хронічного тиреоїдиту є підвищення щільності щитовидки. Тканина залози стає твердою і неоднорідною. Лікування запалення при хронічному тиреоїдиті не проводиться. Коригують тільки гормональні порушення (гіпертиреоз, гіпотиреоз), якщо вони виникають.
Ознаки раку щитовидки
У чоловіків і жінок ознаки онкологічного процесу в щитовидній залозі схожі.
Місцево при огляді шиї у пацієнтів з такою проблемою виявляють:
- поодинокі великі тверді новоутворення в частках або перешийку,
- зменшення рухливості залози,
- збільшення лімфатичних вузлів.
З загальних ознак онкології знаходять:
- погіршення апетиту,
- зниження маси тіла,
- астенизацию,
- інтоксикацію.
Рак щитовидної залози можна запідозрити при огляді і опитуванні пацієнта. Однак точно цей діагноз можна поставити тільки після обстеження (УЗД, аналізи крові, пункція).
Лікування раку щитовидної залози радикальне. Хворим призначають операцію або радіойодотерапію. Лікувати такі захворювання повинні лікарі з сертифікатом онколога в спеціалізованих медичних установах.
Гіперплазія щитовидної залози
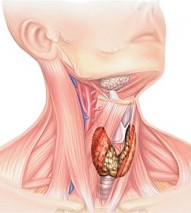 Поразка щитовидної залози — найбільш часта патологія ендокринної системи. Тиреоїдна тканину страждає через нестачу йоду в раціоні, аутоімунного запалення та інших факторів. Досить часто захворювання щитовидної залози проявляється зобом (гіперплазію). Гіперплазію називають надмірне збільшення . Зоб спостерігається при хворобі Грейвса, тиреоїдиті Хашимото, тиреоїдиті де Кервена і т. Д.
Поразка щитовидної залози — найбільш часта патологія ендокринної системи. Тиреоїдна тканину страждає через нестачу йоду в раціоні, аутоімунного запалення та інших факторів. Досить часто захворювання щитовидної залози проявляється зобом (гіперплазію). Гіперплазію називають надмірне збільшення . Зоб спостерігається при хворобі Грейвса, тиреоїдиті Хашимото, тиреоїдиті де Кервена і т. Д.
Гіперплазія щитовидної залози розвивається за стандартними механізмами. Спочатку збільшується обсяг кожної з ендокринних клітин, потім зростає їх кількість. Зоб часто супроводжується вогнищевими утвореннями. Вузли можуть досягати великих розмірів (більше 3-4 см). Зазвичай при довго існуючої гіперплазії знаходять множинні вогнищеві освіти.
Розміри зоба: класифікація ВООЗ (2001)
Для стандартизації оцінок поширеності і тяжкості зоба Всесвітня організація охорони здоров'я (ВООЗ) запропонувала використовувати просту і доступну класифікацію .
Виділяють 3 ступеня гіперплазії:
- 0 ступінь. У пацієнта немає зоба.
- 1 ступінь. Збільшення помітно при обмацуванні шиї, але не видно при огляді.
- 2 ступінь. Зоб помітний при огляді шиї.
При 0 ступеня розміри щитовидної залози в межах норми. Лікарі використовують легкий прийом, щоб визначити межі фізіологічного об'єму для даного випадку. Вони порівнюють розміри кожної з часткою і крайньої фаланги великого пальця пацієнта. Якщо тиреоидная тканину менше за обсягом, то гіперплазії немає.
Щитовидна залоза розташована поверхнево, тому обмацування і огляд шиї дає багато інформації медикам. Але така діагностика не є точною. Через анатомічних особливостей пацієнта зоб іноді залишається нерозпізнаним. Також досить часто виявлена при огляді гіперплазія не підтверджується на УЗД. В середньому помилка у вимірах розмірів досягає 40%. Стандартом для діагностики вважають інструментальну методику - УЗД. Хоча і ця технологія все-таки досить суб'єктивна.
Ультразвукова діагностика зоба
Під час УЗД лікар вимірює товщину, довжину і висоту кожної з часткою. Далі за спеціальною формулою обчислюється обсяг тиреоїдної тканини.
У дорослої жінки нормальним вважають розмір залози менше 18 мл. Для вагітних верхня межа - 19 мл. У чоловіків фізіологічний обсяг щитовидної залози - до 25 мл.
При цьому гіперплазія щитовидної залози 1 ступеня - збільшення, що не перевищує 30 мл (для чоловіків і жінок).
Звичайно, ці стандарти не враховують багато індивідуальних особливостей. Деякі вчені рекомендують визначати межі нормального обсягу щитовидки для кожного пацієнта. Пропонується враховувати зріст, вага, площа поверхні тіла, вік, тип статури.
На практиці використовувати індивідуальний підхід при діагностиці гіперплазії досить трудомісткий. Якраз тому частіше застосовується стандартний норматив.
Види зоба
Якщо за допомогою огляду та УЗД підтверджується гіперплазія, то відразу ж уточнюється і її тип.
Виділяють 3 види зоба :
- дифузний,
- вузловий,
- змішаний.
Сузір'я гіперплазія щитовидної залози - це просте збільшення обсягу тиреоїдної тканини. У цьому випадку в структурі органу немає вогнищевих утворень.
При вузловому зобі загальний обсяг залози в нормі. У тканини знаходять ділянки, що відрізняються за будовою від решти щитовидки. Вузлова гіперплазія вважається 1 ступенем зоба.
Змішаний зоб - це одночасне збільшення обсягу тиреоїдної тканини та виникнення вогнищевих утворень.
Дифузний, вузловий і змішаний вола можуть бути виявлені в різні періоди життя у одного і того ж пацієнта. Зазвичай в дитинстві і юності патологія щитовидної залози проявляється дифузною гіперплазією. З віком все частіше виявляються вузли. Особливо багато вогнищевих утворень знаходять у пацієнтів старше 40-50 років.
Ознаки гіперплазії
Сузір'я або вузлова гіперплазія щитовидної залози - одне з захворювань, яке може протікати безсимптомно. Чи будуть ознаки патології турбувати хворого, залежить від багатьох нюансів. Має значення:
- анатомічне ,
- тип статури,
- розміри зоба,
- гормональна активність тиреоцитов,
- індивідуальні психологічні особливості.
Багато пацієнтів не відчувають ніякого дискомфорту навіть при наявності зоба величезних розмірів. Інші висувають множинні скарги при гіперплазії 0-1 ступеня.
Більше симптомів буває при:
- великих вузлах (більше 4 см),
- великому обсязі тиреоїдної тканини (більше 30 мл),
- низькомурозташуванні щитовидки (за грудиною),
- астенічному статурі пацієнта,
- високої тривожності,
- низькому больовому порозі,
- тиреотоксикозі.
Гіперплазія щитовидної залози може виявлятися декількома групами симптомів. По-перше, можливі ознаки механічної компресії навколишніх органів і судин шиї. Надлишковий обсяг тиреоїдної тканини може здавлювати стравохід, трахею, вени і артерії, нервові пучки.
При цьому пацієнт буде скаржитися на:
- дискомфорт при прийомі їжі,
- постійний кому у горлі,
- набряклість обличчя,
- задуха,
- головний біль.
По-друге, зоб може доставляти естетичний дискомфорт. Велика за розмірами щитовидка деформує природні контури шиї. На ці зміни особливо багато уваги звертають молоді жінки. Іноді саме косметична проблема стає приводом для операції.
По-третє, зоб може супроводжуватися ознаками гормонального дисбалансу. Залежно від захворювання виявляють тиреотоксикоз або гіпотиреоз. Надлишкова продукція гормонів характерна для хвороби Грейвса, вузлового токсичного зобу. Зниження функції щитовидки зазвичай буває при хронічному аутоімунному тиреоїдиті. Якщо зоб пов'язаний з хронічним дефіцитом йоду, то найчастіше порушень гормонального статусу немає. Для виявлення гіпотиреозу і тиреотоксикозу використовують лабораторні тести (ТТГ, Т4, Т3).
Ознаки зниження функції тиреоцитов:
- поява зайвих кілограмів,
- постійна сонливість,
- рідкісний пульс,
- сухість шкіри,
- зниження температури тіла.
Симптомитиреотоксикозу протилежні цього стану.
У пацієнтів спостерігається:
- зменшення маси тіла,
- безсоння,
- пульс більше 90 ударів в хвилину,
- пітливість,
- температура тіла більше 37 градусів.
Лікарська тактика
Лікування гіперплазії щитовидної залози може бути радикальним (радіоактивний йод, операція) або медикаментозним. Тактику вибирають виходячи з причин зоба.
Якщо збільшення обсягу тиреоїдної тканини пов'язано з дефіцитом йоду, то показана терапія великими дозами цього мікроелемента. Також іноді тимчасово призначають гормональний препарат (синтетичний тироксин). Якщо гіперплазія щитовидної залози сталася на тлі хвороби Грейвса, то пробують лікування тиреостатиками. При хронічному аутоімунному тиреоїдиті зазвичай проводиться терапія синтетичним тироксином. де Кервена вимагає призначення протизапальних препаратів.
У багатьох випадках медикаментозної терапії виявляється недостатньо.
Операцію проводять обов'язково, якщо зоб здавлює навколишні тканини.
Також хірургічне лікування зазвичай призначають при:
- косметичний дефект,
- неефективності препаратів,
- непереносимості препаратів,
- вузловому токсичному зобі.
Знижена функція щитовидної залози
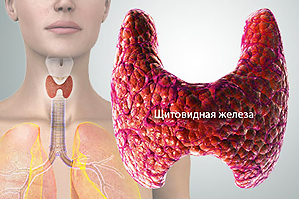 Щитовидна залоза — одне з найважливіших ланок ендокринної системи. Тиреоїдна тканина здатна засвоювати йод і використовувати його для синтезу гормонів.
Щитовидна залоза — одне з найважливіших ланок ендокринної системи. Тиреоїдна тканина здатна засвоювати йод і використовувати його для синтезу гормонів.
Щитовидка складається з двох часток і перешийка. Ззаду до неї примикають паращитовидні залози. Ці парні округлі освіти можуть пошкоджуватися під час операцій на тиреоїдної тканини.
В залозі в фолікулярних клітинах виробляються йодовмісні тироксин і трийодтиронін. Ці гормони впливають на роботу нервової, серцево-судинної, травної, статевої систем. Тироксин і трийодтиронін контролюють швидкість обміну речовин.
Ще один клас клітин щитовидної залози — парафоллікулярние — виділяє в кров пептидний . Це біологічно активна речовина не містить йод. Гормон бере участь у мінеральному обміні.
Активність ендокринних клітин в щитовидній залозі регулюється гіпофізом і гіпоталамусом. З різних причин може спостерігатися гіперфункція і гіпофункція. Симптоми гіперфункції називають тиреотоксикозом, а гіпофункції — гіпотиреоз .
Робота парафолікулярних клітин залежить від рівня кальцію і фосфору в крові, активності паращитовидних залоз і інших чинників.
Зниження функції щитовидної залози проявляється в першу чергу дефіцитом йодовмісних тиреоїдних гормонів тироксину і трийодтироніну. Якщо фолікулярні клітини не працюють, то в організмі ці речовини не утворюються.
Дефіцит кальцитоніну, навпаки, практично непомітний навіть при повному видаленні тканини щитовидної залози. Гормон виробляється не тільки в цьому органі. Джерелом кальцитонина є клітини дифузної ендокринної системи, які розсіяні по всьому організму. Крім того, мінеральний обмін регулюється і іншими речовинами (наприклад, гормоном паращитовидної залози).
Гіпотиреоз
Недолік тироксину і трийодтироніну називають гипофункцией щитовидної залози або гіпотиреоз. Це стан одне з найпоширеніших серед патологій ендокринної системи.
Серед дорослих людей спостерігаються у 0,5-1%. Жінки хворіють в 5-7 разів частіше за чоловіків. Частота гіпофункції наростає з віком. Після 60-65 років поширеність патології підвищується до 4%.
Приховані форми гіпотиреозу зустрічаються ще частіше. Вважається, що до 10% жінок стикаються в житті з цією проблемою.
у немовлят спостерігається в 1 випадку на 4000 дітей.
У деяких областях захворюваність на гіпотиреоз серед дітей і дорослих ще вище. Зазвичай гіпофункція щитовидної залози асоціюється з регіонами природного йодного дефіциту. На таких територіях проживає більшість громадян нашої країни. Відомо, що чим далі від морського узбережжя знаходиться область, тим менше йоду в грунті і воді.
Гіпотиреоз ділять на:
- первинний,
- вторинний,
- периферичний.
Первинна гіпофункція щитовидної залози виникає через безпосереднього порушення роботи тиреоцитов. Вторинний гіпотиреоз розвивається при нормальній тіреодних тканини і патології центральних відділів ендокринної системи (гіпофіза, гіпоталамуса).
Периферична гіпофункція щитовидної залози — вкрай рідкісна патологія. Цю хворобу діагностують при низькій чутливості тканин до тироксину і трийодтироніну. Зазвичай резистентність клітин-мішеней розвивається через генетичну неповноцінності рецепторів до йодвмістким гормонів.
гіпофункції щитовидки поділяють і в залежності від тяжкості ознак. Явний гіпотиреоз називають маніфестним. Такий стан характеризується яскравими симптомами і вираженими змінами в лабораторних аналізах. Приховано протікає захворювання називають субклиническим. Такий гіпотиреоз виявляють тільки щодо порушень в аналізах крові. Явних симптомів і скарг у пацієнта немає.
Причини первинного і вторинного гіпотиреозу
Первинний гіпотиреоз розвивається через вроджених і набутих порушень в будові і функції щитовидки.
Причини гіпофункції:
- аплазія (вроджена відсутність тиреоїдної тканини),
- порушення синтезу тироксину і трийодтироніну (вроджені),
- хронічний аутоімунний тиреоїдит,
- важкий недолік йоду в раціоні,
- підгострий тиреоїдит (одна зі стадій),
- хірургічне лікування зоба або патології паращитовидних залоз,
- променева терапія в області шиї (паращитовидних залоз, гортані, стравоходу і т. д.),
- зростання новоутворень в області шиї (гортані, паращитовидних залоз і т. д.),
- використання деяких ліків.
З медикаментів появи ознак гіпотиреозу сприяють антитиреоїдні кошти, літій, органічний або неорганічний йод.
Вторинна зменшення функції щитовидки розвивається через:
- вад розвитку гіпофіза і гіпоталамуса,
- інфекційного енцефаліту,
- пухлин головного мозку,
- саркоидоза,
- операцій на головному мозку,
- втручань на гіпофізі (наприклад, при хірургічному лікуванні пухлин),
- опромінення голови і шиї.
Симптоми вродженого гіпотиреозу
Якщо у немовляти не функціонує щитовидна залоза, то порушення в його розвитку починаються ще на внутрішньоутробному етапі. Дитина з'являється на світ з характерними змінами зовнішності і поведінки.
Ознаки у новонародженого:
- бліда, суха, холодна на дотик шкіра,
- тривала фізіологічна жовтяниця,
- знижене потовиділення,
- широкий ніс (плескатої форми),
- великий мову, яка не повністю поміщається в роті,
- пупкова грижа ,
- зміна нормального співвідношення довжини тіла і кінцівок.
Якщо вчасно не почати лікування, то дитина швидко починає відставати в розумовому та фізичному розвитку. Без замісної гормональної терапії вроджений гіпотиреоз призводить до кретинізму. Такі діти інтелектуально неповноцінні (аж до ідіотії). Їх зростання значно нижче середнього, статура непропорційне, вторинні статеві ознаки розвиваються з затримкою.
Ознаки придбаної гіпофункції щитовидки
Маніфестний гіпотиреоз призводить до підвищення маси тіла . Пацієнт помічає появу зайвих кілограмів навіть при помірному харчуванні. Збільшення ваги пов'язана зі зменшенням швидкості обміну речовин. Знижується продукція тепла, тому температура тіла у хворих з гіпотиреозом нижче 36,6 ° С. Шкіра на дотик холодна і щільна. По всьому тілу спостерігаються набряки. Одутлість пов'язана з відкладенням глікоміногліканов. Такі набряки щільні. При натисканні на шкіру слідів у вигляді ямок не залишається.
Гіпотиреоз пригнічує інтелектуальні здібності. Пацієнту стає складно концентруватися на будь-якiй формi діяльності, запам'ятовувати нову інформацію, аналізувати. Більшість хворих відзначають постійно знижений настрій.
Крім того, без достатньої концентрації тиреоїдних гормонів в крові неможливий нормальний обмін речовин. Всі клітини відчувають дефіцит енергії. Через це з'являються симптоми у вигляді сильної слабкості, втоми, апатії. Гіпотиреоз проявляється вираженою сонливістю. Потреба в сні стає більше, ніж 8-9 годин на добу.
Гіпофункція щитовидної залози відбивається на серці та судинах. Швидко розвивається атеросклероз, ішемія міокарда та головного мозку. Системне артеріальний тиск зазвичай знижено. Найбільш характерний кардіологічний симптом — брадикардія (рідкісні серцебиття).
Діагностика гіпотиреозу
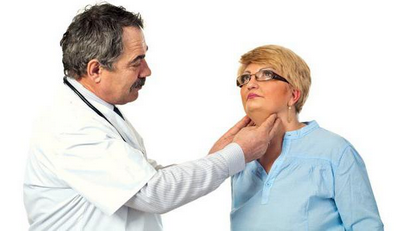
Для точної діагностики необхідні аналізи крові на тиреотропин (ТТГ), вільні тироксин (Т4) і трийодтиронін (Т3).
Для первинного гіпотиреозу характерно підвищення ТТГ. Якщо тиреоїднігормони в нормі, то гіпофункція щитовидної залози субклиническая. Якщо тироксин і трийодтиронін знижені, то гіпотиреоз маніфестний.
Вторинна форма захворювання характеризується одночасним зниженням всіх трьох показників (ТТГ, Т4, Т3).
Периферичний гіпотиреоз проявляється клінікою захворювання на тлі високого рівня ТТГ, Т4 і Т3.
Якщо виявлено гіпотиреоз, то обов'язково потрібно ультразвукове дослідження щитовидки. Інструментальне обстеження дозволяє оцінити структуру та обсяг органу, а також кровопостачання і будова паращитовидних залоз.
Лікування гіпотиреозу
Найефективніше лікування гіпотиреозу — замісна гормональна терапія. Її проводять за допомогою синтетичних препаратів тироксину і трийодтироніну. Дозування підбирають поступово, базуючись на самопочутті пацієнта і аналізах крові. Якщо симптоми захворювання зберігаються, то потрібно скорегувати дозу.
Гормональний препарат рекомендують приймати один раз на добу. Зазвичай призначають пити таблетку за 20-30 хвилин до сніданку.
Препарати йоду використовують в схемах лікування деяких форм гіпофункції щитовидної залози. Мікроелемент призначають при дифузному ендемічний зоб у дорослих. У дітей ліки з йодом використовують значно ширше. Ці препарати призначають при аутоімунному тиреоїдиті, дифузному і змішаному зобі і т. Д.
Гіпоехогенние вузли щитовидної залози: причини появи і тактика лікування
 Щитовидна залоза — одне з найбільш вразливих ланок ендокринної системи. Велике поширення мають аутоімунні процеси, порушення функціональної активності (гіпотиреоз і тиреотоксикоз). Крім того, тиреоидная тканину схильна і до виникнення вузлів. Особливо часто такі новоутворення з'являються у жителів йододефіцитних регіонів. Вузли в щитовидній залозі виявляють за допомогою лікарського огляду та УЗД.
Щитовидна залоза — одне з найбільш вразливих ланок ендокринної системи. Велике поширення мають аутоімунні процеси, порушення функціональної активності (гіпотиреоз і тиреотоксикоз). Крім того, тиреоидная тканину схильна і до виникнення вузлів. Особливо часто такі новоутворення з'являються у жителів йододефіцитних регіонів. Вузли в щитовидній залозі виявляють за допомогою лікарського огляду та УЗД.
Під час консультації ендокринолог ретельно пальпують область передньої поверхні шиї. Завдяки цій методиці можуть бути виявлені досить великі новоутворення (від 1 см в діаметрі). Лікар може оцінити їх розміри, рухливість, щільність. Ультразвук дає значно більше інформації. УЗД знаходить більш дрібні вузли (від 1-3 мм). Крім того, під час ультразвукової діагностики фахівець отримує інформацію про внутрішню структуру новоутворення, кровопостачанні, наявності капсули.
Ехогенності вузлів щитовидної залози
Ехогенності — це одна з характеристик, яку новоутворення мають за даними ультразвукової діагностики. Ніякі інші методики (пальпація, томографія, рентгенографія, сцинтиграфія) не дозволяють судити про цей параметр.
За результатами УЗД все вузли класифікують на:
- гіпоехогенние,
- гіперехогенние,
- ізоехогенние.
Ехогенності показує здатність новоутворення відображати ультразвукові хвилі в порівнянні з навколишніми тканинами . Ізоехогенние вузли рівні по цій здатності решті щитовидній залозі, гіперехогенние новоутворення краще відображають ультразвук, а гіпоехогенние — гірше.
На моніторі УЗД апарату гіпоехогенние ділянки виглядають темнішими. Низька здатність тканин відображати ультразвукові хвилі асоціюється з великим вмістом води. Гіпоехогенние новоутворення можуть містити всередині колоїд, що вилилася кров, тканинну рідину. Наприклад, відвідування таких сайтів відносять перерозтягнуті фолікули, кісти, гематоми і т. Д. Гіпоехогенний вузол може бути частково представлений і клітинним компонентом. Такий висновок по УЗД не виключає навіть пухлина (доброякісну або злоякісну).
Після додаткового обстеження пацієнту може бути поставлений діагноз:
- вузловий ,
- справжня кіста,
- кістозно-фіброзна доброякісна пухлина (аденома),
- .
Причини появи кожного з цих захворювань включають зовнішні і внутрішні чинники.
Вузловий колоїдний зоб зазвичай формується у пацієнтів, які тривалий час проживають в регіонах зобної ендемії з низьким вмістом йоду у воді та продуктах харчування. Хворих також об'єднує спадкова схильність до захворювання. Крім того, вузловий колоїдний зоб частіше виникає у жінок після пологів і періоду грудного вигодовування .
Справжні кісти мають вроджений характер. Вони з'являються при дефектах закладки і формування щитовидної залози. Вважається, що причиною кісти є несприятливий вплив в період внутрішньоутробного розвитку.
Аденоми (онкологічні пухлини) формуються через генетичної схильності, дії токсичних речовин і іонізуючої радіації. До кінця причини появи таких пухлин невідомі.
Симптоми гіпоехогенних вузла
Ознаки вузлів щитовидної залози бувають не у всіх пацієнтів з новоутвореннями. Навіть великі за розмірами пухлини можуть довгий час ніяк себе не проявляти. Скарги з'являються, якщо вузол здавлює навколишні органи і тканини. У цьому випадку пацієнт може відчувати задуху і клубок у горлі при ковтанні твердої їжі. Деякі хворі помічають зміни контурів шиї.
гіпоехогенний має такі ж симптоми, як і ізоехогенние і гіперехогенний. Визначити ехогенність під час огляду і аналізу скарг пацієнта неможливо.
Діагностика
Якщо у хворого знайдений на УЗД гіпоехогенний вузол, то далі потрібно поглиблена діагностика. Комплексне обстеження дозволяє встановити точний діагноз і призначити лікування.
Зазвичай рекомендують:
- гормональний профіль (тироксин, трийодтиронін, кальцитонін і тиреотропин),
- аналіз на антитіла (до тіреопероксідазе і ін.),
- тонкоигольная аспіраційна біопсія.
За рівнем гормонів може бути встановлений гіпотиреоз, тиреотоксикоз або еутіероз. Крім того, за концентрацією кальцитонина судять про ймовірність медуллярного раку.
Аналіз на антитіла показує, чи є аутоімунне запалення в тиреоїдної тканини.
тонкоголкової біопсія дозволяє отримати матеріал з вузла без операції. Гістології перевіряють зібрані тканини під мікроскопом. У 95% випадків при гіпоехогенний вузлі виявляють тільки нормальні клітини, в 5% — ракові.
Лікування новоутворень
гіпоехогенний освіту щитовидної залози не завжди вимагає активних втручань.
Спостереження рекомендують пацієнтам, якщо:
- вузол менше 4 см,
- симптомів здавлення навколишніх тканин немає,
- за результатами пункції злоякісні клітини не знайдені.
Операцію призначають при:
- великих доброякісних вузлах,
- токсичних вузлах,
- фолікулярної аденомі,
- раку щитовидної залози,
- компресії органів шиї,
- вираженому косметичному дефекті.
У деяких випадках пацієнту може допомогти лікування радіоактивним йодом. Така тактика найбільш прийнятна при токсичних вузлах і деяких формах раку.
Ліки також іноді призначаються хворим з гіпоехогенними вузлами. Наприклад, при гіпотиреозі потрібна терапія гормонами. При тиреотоксикозі призначають тиреостатики. Якщо у пацієнта є ознаки дефіциту йоду, то в схему лікування включають препарати з цим мікроелементом.
Аутоімунний тиреоїдит різних видів
Імунні сили захищають організм від шкідливих бактерій, вірусів і грибів. У нормі цю функцію в основному здійснюють білі клітини крові (лейкоцити). Імунітет розпізнає чужорідні гени і знищує їх носіїв. Якщо з якої-небудь причини відбувається збій нормальної роботи захисної системи, то агресія імунних клітин направляється на власні тканини організму. Мішенню для лейкоцитів можуть стати нирки (тоді розвинеться гломерулонефрит), підшлункова залоза (тоді почнеться цукровий діабет 1 типу), суглоби (тоді з'явиться ревматоїдний артрит) і т. д. Досить часто аутоімунне запалення вражає щитовидну залозу. На сьогоднішній день з тиреоїдиту такої етіології стикається до 5-10% дорослих.
Етіологія аутоімунного запалення
Причини збою в роботі імунної системи до кінця не вивчені. Ймовірно, велике значення має несприятлива спадковість.
Інші фактори ризику:
- жіноча стать,
- нестача йоду в раціоні,
- хронічні і гострі стреси,
- інсоляція,
- перенесені вірусні інфекції і т. д.
Досить часто тиреоїдит зустрічається у пацієнтів з іншими аутоімунними захворюваннями. Наприклад, висока ймовірність поєднання патології щитовидної залози і цукрового діабету 1 типу, вітіліго і т. Д. Крім того, аутоімунний тиреоїдит є компонентом полігландулярного синдрому 2 типу.
Антитіла
Лейкоцити можуть ідентифікуватися як чужорідні різні структури в щитовидній залозі. До різних мішенях виробляються різні ушкоджують антитіла.
Найбільш часто виявляються:
- антитіла до тіреопреоксідазе,
- антитіла до тиреоглобуліну,
- антитіла до мікросомальної фракції тироцитов,
- .
За допомогою аналізів можна оцінити концентрацію цих імунних факторів. Для цього визначають титр антитіл в крові.
Висока концентрація антитіл підтверджує тиреоїдит за наявності інших ознак захворювання. Якщо титр підвищений, а інших симптомів патології немає, то говорять про носійство. Такий варіант вважають нормою. Але у пацієнтів з безсимптомним носійство антитіл високий ризик надалі зіткнутися з аутоімунним запаленням.
Види аутоімунного тиреоїдиту
У широкому сенсі термін аутоімунного тиреоїдиту об'єднує цілий ряд різних захворювань . До аутоиммунному запалення щитовидки відносять:
- ),
- (зоб Хашимото),
- безболевой тиреоїдит,
- післяпологовий тиреоїдит,
- цитокіни-індукований тиреоїдит,
- йод-індукований тиреотоксикоз (типу 2),
- тиреоїдит Ріделя.
Всі вони мають загальну причину — збій імунітету і його агресію проти тканини щитовидної залози. Але прояви і наслідки у кожного з тиреоїдитів індивідуальні.
Хвороба Грейвса супроводжується вираженим тиреотоксикозом і дифузним збільшенням обсягу залози. У більшості випадків у пацієнтів виявляють і поразки ретробульбарной клітковини ока з розвитком екзофтальм.
Зоб Хашимото — одна з основних причин гіпотиреозу. Може протікати з гіпертрофією або атрофією залози. Крім того, виділяють і вузлову форму захворювання.
безболевого тиреоїдит характеризується послідовною зміною фаз (тиреотоксикоз, еутіероз, гіпотиреоз, еутіероз). Захворювання рідко вимагає госпіталізації або оперативного лікування. Навіть без медичної допомоги через деякий час у пацієнта відновлюється нормальна робота щитовидної залози.
Післяпологовий тиреоїдит зустрічається у 5-7% молодих мам. Запалення викликає спочатку підвищення концентрації тиреоїдних гормонів в крові, а потім — зниження. Пізніше (через 6-12 місяців після пологів) функція щитовидки може прийти в норму. Симптомів у захворювання небагато. Жінки найчастіше звертаються до лікаря у зв'язку з різкою зміною маси тіла.
Цитокін-індукований тиреоїдит розвивається у хворих, які лікуються интерферонами. Таке втручання в роботу імунної системи підвищує опірність вірусам, але може спровокувати запалення щитовидної залози.
Йод-індукований тиреоїдит 2 типу найчастіше з'являється у носіїв антитіл до тіреопероксідазе. У цих пацієнтів великі дози йоду викликають деструкцію клітин щитовидної залози. Руйнування тироцитов стимулює аутоімунне запалення.
Тиреоидит Риделя — вкрай рідкісна патологія. При цьому захворюванні в товщі щитовидної залози розвивається фіброз. Сполучна тканина проростає частки і перешийок, проникає в навколишні структури (м'язи, стравохід, гортань).
Діагностика аутоімунного запалення
Аутоиммунное поразки щитовидної залози може запідозрити ендокринолог або лікар іншої спеціальності (гінеколог, терапевт, ЛОР).
Тиреоидит підтверджують за допомогою:
- опитування,
- загального огляду,
- пальпації шиї,
- УЗД ,
- аналізів крові на гормони,
- визначення титру антитіл в плазмі,
- тонкоигольной пункційної біопсії,
- сцинтиграфії.
Для всіх захворювань цієї групи характерні деякі спільні риси. Так, при обмацуванні щитовидної залози часто виявляється щільність і неоднорідність її структури. У той же час, кожна нозологія має свої критерії діагностики.
Наприклад, хвороба Грейвса ставлять пацієнтам при:
- високому титрі антитіл до рецепторів до ТТГ,
- тиреотоксикозі,
- збільшення щитовидної залози по УЗД,
- підвищеному захопленні радіоактивного ізотопу під час сцинтиграфії і т. д.
Зоб Хашимото діагностують, якщо у хворого:
- є характерні зміни на УЗД (неоднорідність тканини),
- виявлено гіпотиреоз,
- визначені високі титри антитіл.
Лікування аутоімунного тиреоїдиту
Запалення щитовидної залози може приводити до порушення гормонального фону, здавлення навколишніх тканин, зміни зовнішності. Всі ці наслідки аутоімунного тиреоїдиту вимагають обов'язкової корекції.
Тиреотоксикоз пригнічують тривалим прийомом тиреостатиков. Гіпотиреоз компенсують замісної гормональної терапією.
Компресію стравоходу, трахеї, судин шиї усувають хірургічно. Операція допомагає і при косметичному дефекті.
Само запалення тиреоїдної тканини при всіх аутоімунних патологіях щитовидної залози не лікують. Усунути аутоіммунну агресію захисних сил організму можна, але не можна ізольовано придушити тільки цю активність лейкоцитів . В результаті разом з аутоімунним запаленням зникає і захист проти інфекцій. Тому патогенетичне лікування (усуває причину) при тиреоїдиті може принести більше шкоди, ніж користі.
Профілактика аутоімунного запалення
Для того щоб уникнути тиреоїдиту, лікарі рекомендують знизити вплив несприятливих факторів.
Найбільш важливо:
- використовувати в дієті йодовану сіль і морепродукти,
- приймати препарати йодиду калію (за погодженням з лікарем),
- уникати тривалого перебування на пляжі або в солярії,
- дотримуватися режиму дня,
- проводити профілактику вірусних захворювань (щеплення та інші заходи).
якщо є високий ризик аутоімунного тиреоїдиту, то бажано регулярно проходити планові огляди у ендокринолога. Лікар оцінить наявні скарги, пропальпірует щитовидну залозу і призначить обстеження (при необхідності).
Причини і ознаки гіпоплазії щитовидної залози
Порушення в закладці і формуванні органів на етапі внутрішньоутробного розвитку позначається протягом всього подальшого життя індивідуума. Чим сильніше відхилення від норми, тим раніше з'являються симптоми захворювання. Вроджені вади розвитку ендокринних залоз зустрічаються відносно рідко. Так, агенезія часток і перешийка або всієї тиреоїдної тканини виявляється не частіше, ніж в 1 випадку на 3-5 тисяч спостережень.
Внутрішньоутробне формування щитовидної залози
 Зачаток щитовидної залози утворюється на 3-4 тижні ембріогенезу. До 8 тижні закладаються права і ліва частка органу. А до кінця першого триместру в крові плоду вперше з'являються тиреоїднігормони.
Зачаток щитовидної залози утворюється на 3-4 тижні ембріогенезу. До 8 тижні закладаються права і ліва частка органу. А до кінця першого триместру в крові плоду вперше з'являються тиреоїднігормони.
Якщо на етапі ембріогенезу на організм, що розвивається діють несприятливі фактори, то можуть формуватися аномалії щитовидної залози.
Негативний вплив робить:
- виражений дефіцит йоду в раціоні матері,
- ,
- застосування тиреостатиков,
- радіаційне опромінення,
- вірусні захворювання у майбутньої матері і т. д.
Пороки щитовидної залози можуть поєднуватися з іншими вродженими аномаліями розвитку.
Класифікація вроджених порушень тиреоїдної тканини:
- агенезия залози (повна відсутність тиреоцитов),
- агенезия однієї з часткою,
- агенезия перешийка ,
- гіпоплазія щитовидної залози (зменшення обсягу),
- додаткові частки,
- ектопія тканини (нетипове розташування),
- вроджені кісти.
Частина аномалій розвитку щитовидної залози може протікати практично безсимптомно. У деяких випадках ознаки патології з'являються тільки в підлітковому або навіть дорослому віці. В інших ситуаціях симптоми вродженої гіпоплазії визначаються вже при народженні.
Гіпоплазія залози: діагностика та ступеня тяжкості
 Зменшення обсягу щитовидної тканини може бути пов'язано з різними причинами. До таких наслідків призводить, наприклад, лікування надлишковими дозами левотироксину натрію і (в частині випадків) аутоімунний тиреоїдит. Якщо зменшення об'єму тканини виникло вже після народження, то говорять про атрофії. Гіпоплазія щитовидної залози відрізняється від цих патологій тим, що виникає ще на етапі внутрішньоутробного розвитку .
Зменшення обсягу щитовидної тканини може бути пов'язано з різними причинами. До таких наслідків призводить, наприклад, лікування надлишковими дозами левотироксину натрію і (в частині випадків) аутоімунний тиреоїдит. Якщо зменшення об'єму тканини виникло вже після народження, то говорять про атрофії. Гіпоплазія щитовидної залози відрізняється від цих патологій тим, що виникає ще на етапі внутрішньоутробного розвитку .
Обсяг тиреоїдної тканини найбільш точно оцінюється за допомогою УЗД. Під час дослідження лікар вимірює 3 розміру кожної з часток (поздовжній, поперечний, вертикальний) і товщину перешийка. Далі за формулою вираховується обсяг органу. Цей показник виражають в см 3 (або в мл).
Гіпоплазію тиреоїдної тканини можна також діагностувати за даними томографії та сцинтиграфії.
Для дівчаток і хлопчиків розроблені нормативи . Для кожного віку визначена нижня межа розмірів органу. Медики пропонують враховувати не тільки вік дитини, але і його вага і зріст (площа поверхні тіла). Цей же принцип рекомендується і при оцінці обсягу органу у дорослих.
Гіпоплазія щитовидної залози діагностується в тому випадку, якщо обсяг тиреоїдної тканини нижче нижньої межі норми, тобто на 2 стандартних відхилення менше, ніж середній розмір у однолітків.
У дітей вагою до 20-25 кг мінімальний нормальний обсяг залози — 1,5 см 3 . Для дорослих жінок цей показник близько 4 см 3 , а у чоловіків — 7 см 3 .
Ступінь гіпоплазії:
- 1 ступінь (легка) — незначне зниження обсягу або вроджена відсутність однієї частки і / або перешийка,
- 2 ступінь (виражена) — істотне зниження розмірів органу.
Легка ступінь гіпоплазії зазвичай має мало клінічних симптомів. У більшості хворих на гіпотиреоз не розвивається. При 2 ступеня патології недолік функціональної активності тиреоцитов присутній практично завжди. Зазвичай гіпотиреоз діагностують вже в дитячому віці.
Симптоми гіпоплазії
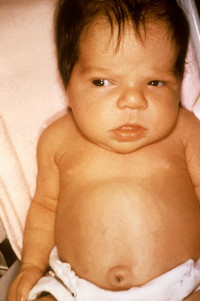 Ознаки вродженої аномалії щитовидної залози можуть з'явитися у дитини перших днів життя. Зазвичай гіпотиреоз виявляють при агенезії органу або вираженою гіпотрофії .
Ознаки вродженої аномалії щитовидної залози можуть з'явитися у дитини перших днів життя. Зазвичай гіпотиреоз виявляють при агенезії органу або вираженою гіпотрофії .
У немовлят з :
- набрякла бліда шкіра,
- низький тонус м'язів,
- знижений смоктальний рефлекс,
- схильність до закрепів,
- збільшений мову (макроглоссия),
- уповільнені темпи фізичного і інтелектуального розвитку.
У дітей дошкільного та шкільного віку гіпоплазія щитовидної залози може приводити до низькорослості, погану успішність, психо-емоційної незрілості. Підлітки з низьким обсягом і функцією тиреоїдної тканини істотно відстають від однолітків у темпах зростання. Гіпоплазія може призводити до затримки статевого дозрівання.
У дорослих гіпоплазія проявляється (при наявність гіпотиреозу):
- зниженням інтелекту,
- погіршенням пам'яті,
- депресією,
- сонливістю,
- сухістю шкіри,
- ожирінням,
- уражень пульсу,
- гіпотонією,
- зниженням лібідо,
- безпліддям.
у жінок небезпечно навіть невелике зниження функції щитовидної залози під час виношування дитини . Тому всі пацієнтки з гіпоплазією щитовидки повинні пройти огляд у ендокринолога в період планування зачаття і в кожному триместрі вагітності.
Дообстеження пацієнтів
Якщо у пацієнта вперше виявлена гіпоплазія щитовидної залози, то йому рекомендують лабораторні аналізи .
Лікарі призначають дослідження:
- тиреотропина (ТТГ),
- тироксину (Т4),
- трийодтиронина (Т3),
- тиреоглобуліну (ТГ),
- антитіл до ТГ,
- антитіл до тіреопероксідазе.
Гормональний статус у першу чергу оцінюють за рівнем ТТГ. Для хворих з гіпоплазією найбільш характерно підвищення концентрації цього гормону. Надлишок ТТГ свідчить про первинному гіпотиреозі. Виразність цього стану визначають за рівнями Т3 і Т4. Поєднання високого ТТГ і нормальних тиреоїдних гормонів говорить про субклиническом (легкому) гіпотиреозі. Якщо концентрація Т4 і / або Т3 падає, то порушення вважають досить вираженим (маніфестним).
За рівнями ТГ і антитіл судять про причини зменшення обсягу тиреоїдної тканини. Для вродженої гіпоплазії не характерно підвищення цих показників.
Лікування гіпоплазії
Далеко не всім хворим з гіпоплазією щитовидки потрібне активне лікування. Навіть вроджена відсутність однієї з часткою і загальний обсяг залози до 4-7 см 3 не завжди супроводжується порушенням гормонального фону. У тому випадку, якщо у хворого виявлено гіпотиреоз, йому призначається відповідна терапія (левотироксином натрію). Лікування гіпоплазії щитовидної залози в інших випадках не потрібно. Пацієнтам з недостатнім обсягом тиреоїдної тканини призначають профілактичні дози йодиду калію.
Гіперфункція щитовидної залози: причини появи, симптоми і лікарська тактика
 Основні клітини щитовидної залози — тиреоцитах — виробляють йодовмісні гормони (Т4 і Т3). Ці речовини регулюють багато процесів в організмі (швидкість обміну речовин, активність нервової системи, тонус судин, частоту серцебиття і т. Д.).
Основні клітини щитовидної залози — тиреоцитах — виробляють йодовмісні гормони (Т4 і Т3). Ці речовини регулюють багато процесів в організмі (швидкість обміну речовин, активність нервової системи, тонус судин, частоту серцебиття і т. Д.).
Гіперфункція щитовидної залози — це надмірна концентрація тироксину (Т4 ) і / або трийодтироніну (Т3) в крові. Такий стан також називають тиреотоксикозом, гіпертиреоз.
Тиреотоксикоз: класифікація та причини
Гіпертиреоз може бути патологічним (через хвороби) або фізіологічним (як варіант норми).
Патологічна гіперфункція щитовидної залози класифікується в залежності від рівня ураження.
Виділяють кілька видів тиреотоксикозу:
- первинний,
- вторинний,
- ятрогенний.
Первинним тиреотоксикозом називають будь-яку гіперфункцію, пов'язану з патологією самої щитовидної залози. Такий стан зустрічається досить часто. За різними оцінками 1-2% всіх людей страждають первинним гіпертиреоз.
Причини первинного тиреотоксикозу:
- хвороба Грейвса (дифузний токсичний зоб),
- йод-індукований тиреотоксикоз 1 і 2 типу,
- хвороба Хашимото (Хаси-токсикоз),
- підгострий тиреоїдит,
- вузловий токсичний зоб,
- токсична аденома і т. д.
У хворих з будь-якої з цих патологій в крові визначається надлишок тиреоїдних гормонів. Але механізми появи такої високої концентрації відрізняються.
Надмірне утворення гормонів спостерігається при хворобі Грейвса, йод-індукованому тиреотоксикозі 1 типу, вузловому токсичному зобі і токсичної аденомі. У решті випадків істинної гіперфункції щитовидної залози немає. Надлишок Т3 і Т4 в крові з'являється через руйнування тиреоїдної тканини . Деструкція фолікулів супроводжується виходом в судини колоїду і гормонів з резерву. В цьому випадку запаси тироксину і трийодтироніну виснажуються за кілька тижнів. Тому гіпертиреоз носить транзиторний характер і часто швидко змінюється зворотного картиною — гіпотиреоз.
Тиреоїдні гормони синтезуються під впливом гіпоталамо-гіпофізарного центру. Чим більше тропного гормону (ТТГ) виділяється в кров цієї ендокринної областю, тим швидше виробляється тироксин і трийодтиронін. Якщо щитовидна залоза надмірно активна саме через вплив центрального відділу ендокринної системи, то такий тиреотоксикоз називають вторинним. Надлишок ТТГ може синтезуватися новоутворенням: тіреотропіномой або аденомою зі змішаною секрецією. Частота такої патології вкрай низька. Тіреотропінома вважається найрідкіснішою з усіх гормонально-активних пухлин гіпофіза (менше 1% випадків).
Ятрогенний тиреотоксикоз виникає через прийом лікарських препаратів. Фармацевтична промисловість випускає синтетичні тиреоїдні гормони у вигляді таблеток. Найбільш доступний левотироксин натрію. Крім того, придбати можна і штучний трийодтиронін (ліотіронін). Ці препарати застосовують для замісної або супресивної терапії. В основному таблетки призначають при гіпотиреозі через аутоімунного тиреоїдиту. Якщо доза підібрана неправильно (надлишково), то можуть з'явитися все . Нерідко передозування виникає при самолікуванні, тому консультація з лікарем необхідна.
гіперфункції щитовидної залози також класифікують в залежності від тяжкості проявів.
Виділяють:
- субклиническую форму (немає симптомів),
- маніфестний тиреотоксикоз (є ознаки захворювання).
Субклінічний гіпертиреоз визначають тільки за допомогою лабораторної діагностики. Маніфестний тиреотоксикоз може бути діагностований вже на етапі первинного огляду лікарем.
Клінічна картина гіпертиреозу
Гіперфункція щитовидної залози може бути виявлена ендокринологом, терапевтом, неврологом, кардіологом, гінекологом і т. д. Лікарі всіх спеціальностей стикаються з такими пацієнтами, так як скарги при тиреотоксикозі дуже різноманітні.
Симптоми манифестного гіпертиреозу:
- зниження ваги,
- зменшення м'язової маси,
- підвищений апетит,
- субфебрилітет,
- часті випорожнення,
- пітливість,
- погане самопочуття в спеку,
- підвищення температури тіла,
- прискорений пульс,
- аритмія (екстрасистоли, фібриляція),
- задишка,
- стомлюваність при фізичному навантаженні,
- набряки на ногах,
- тремтіння в пальцях рук, у всьому тілі,
- мінливість настрою,
- агресивність і дратівливість,
- висока емоційність,
- безсоння і т. д.
Всі ці явища виникають через прямої дії тиреоїдних гормонів на тканини . Нерідко до явищ тиреотоксикозу приєднуються і інші симптоми, пов'язані із захворюванням щитовидної залози. Так, при хворобі Грейвса і Хашимото часто спостерігається ендокринна офтальмопатія (екзофтальм, ін'єкція склер, сльозотеча, двоїння в очах). Крім того, тиреотоксикоз може супроводжуватися появою дифузного або вузлового зоба. У дітей гіперфункція щитовидної залози закономірно призводить до відставання у фізичному та інтелектуальному розвитку.
Лабораторні ознаки гіпертиреозу

Для діагностики тиреотоксикозу потрібно визначення рівня ТТГ і тиреоїдних гормонів. У деяких випадках додатково застосовують радіоізотопне сканування щитовидної залози і тонкоголкової аспіраційну біопсію. Ці методики допомагають підтвердити гіперфункцію і встановити її причину.
Аналізи крові потрібні для визначення тіреотоксіоза, його ступеня і рівня ураження ендокринної системи.
Для вторинного тиреотоксикозу характерно підвищення ТТГ, Т4, Т3. Первинний рівень патології діагностують при низькому ТТГ. При пригнічений рівень тиреотропіну поєднується з нормальною концентрацією Т4 і Т3. Манифестная форма проявляється зниженням ТТГ і підвищенням Т4 і Т3. Зазвичай одночасно зростає рівень і тироксину, і трийодтироніну. Якщо у пацієнта підвищується тільки Т3, то такий стан називають Т3-тиреотоксикоз.
Пацієнтам з гіперфункцією щитовидної залози зазвичай рекомендують здати кров і на антитіла до тиреоїдних маркерами.
Оцінюють рівень:
- АТ-ТПО (антитіл до тіреопероксідазе),
- АТ-ТГ (антитіл до тиреоглобуліну),
- АТ-рТТГ (антитіл до рецепторів ТТГ).
Всі ці агенти спостерігаються при аутоімунному запаленні. Найбільш специфічним вважають АТ-рТТГ. Високий титр цих антитіл характерний для хвороби Грейвса.
Пункційну біопсію застосовують при тиреотоксикозі на тлі вузлового зоба. На аналіз за допомогою голки беруть клітини з новоутворень від 1 см в діаметрі. Гістології визначають, з яких клітин складається вузол. Якщо в біоптаті знаходять ознаки секреції, то це говорить на користь токсичного вузлового зоба або аденоми. Крім того, пункція може допомогти і при дифузному процесі в щитовидній залозі, якщо не зрозумілий його характер. На біопсії може бути підтверджений підгострий тиреоїдит, і т. Д.
Радіоізотопне сканування при гіперфункції щитовидної залози доцільно виконувати для виявлення токсичних новоутворень і додаткової тканини. Тиреоцитах активно захоплюють ізотопи йоду. При гіперфункції поглинається багато радіофармпрепаратів, але зростає і швидкість його виведення. Якщо причина тиреотоксикозу в деструкції ендокринних клітин, то сканування виявляє зменшення накопичення ізотопів.
Лікування гіпертиреозу
Для лікування гіперфункції щитовидної залози використовують спостереження, лікарські засоби, оперативне лікування та радіойодотерапію.
Не вимагає медичного втручання фізіологічний тиреотоксикоз і тиреотоксикоз легкого ступеня через деструктивного процесу. Крім того, вперше виявлений субклінічний гіпертиреоз також просто спостерігають.
До лікарських засобів проти гіперфункції щитовидної залози відносять тиреостатики. Ці речовини блокують синтез тироксину і трийодтироніну. Зазвичай препарати з цієї групи призначають по схемі від більшого до меншого. Спочатку доза тиреостатиков досить висока, а потім вона знижується до підтримуючої. Медикаментозне лікування буває ефективно при хворобі Грейвса. Навіть при цьому захворюванні консервативна терапія дає стійку ремісію тільки в 30-40% випадків.
Вторинний тиреотоксикоз, вузловий токсичний зоб, аденома щитовидної залози вимагають тільки радикального лікування . Така ж тактика застосовується і при рецидивуючій хвороби Грейвса.
До радикальних методів відносять:
- операцію (субтотальную резекцію, тіреоідектомію),
- радіойодотерапію.
Вибір конкретного методу залежить від особливостей захворювання і клінічної ситуації.
СМ-Клініка на Кунцевской
Сучасний медичний діагностичний центр розташований на вулиці Ярцевская, будинок 8, в західному районі столиці Кунцево, поблизу станцій метрополітену Кунцевська і Молодіжна.
| пн-пт: | 9:00 22:00 |
| сб: | 9:00 21:00 |
| нд: | 9:00 21:00 |
Про клініку
Діяльність центру спрямована на обслуговування дітей різного віку і дорослих пацієнтів. Прийом в клініці проводять висококваліфіковані фахівці з великим досвідом і знаннями в сфері своєї лікарської спеціалізації. Консультативний прийом проводяться по заздалегідь виробленої записи.
Спеціалізація
Пацієнти центру можуть отримати допомогу від лікарів наступних спеціалізацій:
- гастроентерологія,
- імунологія, алергологія,
- венерология,
- хірургія, ортопедія,
- гінекологія, маммология, акушерство,
- андрологія,
- дерматологія, косметологія, трихологія,
- ортопедія, хірургія,
- офтальмологія , отоларингологія,
- урологія, флебологія,
- пульманології,
- нефрологія,
- проктология,
- неврологія.
У дитячому відділенні центру працюють педіатри та логопеди вищої категорії. Пацієнтів консультують кращі онкологи, гематологи, психотерапевти, ревматологи і кардіологи. Прийом також здійснюють висококласні фахівці-ендокринологи.
Методики відновної медицини включають застосування мануальної та фізіотерапії, а також рефлексотерапії і масажу.
В діагностичному відділенні клініки пацієнти можуть пройти обстежитися за допомогою:
- дуплексного сканування,
- УЗД,
- гастроскопії,
- ехокардіографії,
- рентгена .
Медична клініка Ниармедик на Китай-місті
Клініка знаходиться в центрі столиці, на вулиці Маросейка, 6-8, в декількох хвилинах ходьби від станції Китай-місто. Поруч з клінікою також розташовуються зупинки громадського транспорту, а територія обладнана платним паркуванням.
Години роботи:
| пн-пт: | 08:00 21:00 |
| сб: | 9:00 15:00 |
| нд: | 09: 00 15:00 |
Про клініку
Діяльність медцентру спрямована на обслуговування пацієнтів різного віку: від новонароджених дітей до дорослих пацієнтів. Режим роботи має на увазі прийом хворих без вихідних і святкових днів. Консультації та лікування проводиться за попереднім записом.
Штат центру укомплектований фахівцями високого рівня, багато з яких мають різні наукові ступені.
Спеціалізація
Консультації і лікування пацієнтів ведуть:
- неврологи,
- дерматологи, дієтологи, трихолог і косметологи,
- гастроентерологи,
- венерологи,
- гінекологи, акушери та мамологи,
- алергологи, імунологи,
- флебологи,
- урологи,
- пульманології,
- онкологи,
- психологи і психотерапевти,
- кардіологи і терапевти,
- Лори і офтальмологи.
Прийом відвідувачів здійснюють лікарі-ендокринологи найвищої кваліфікації .
У дитячому відділенні клініки працюють чуйні і уважні педіатри, логопеди і психологи. Всі вони володіють великими знаннями в області дитячих захворювань.
Медичний центр має в своєму розпорядженні хірургічним відділенням, оснащеним для проведення амбулаторних операцій, відділенням пластичної хірургії, а також стоматологією.
У відділенні відновлювальної медицини проводяться курси фізіотерапії, мануальної і рефлексотерапії, гірудотерапії і масажу.
Діагностика захворювань проводиться за допомогою:
- різних видів УЗД,
- МРТ,
- ЕКГ,
- лабораторних досліджень,
- комп'ютерної томографії,
- гастроскопії,
- ендоскопічних досліджень.
