Надмірне утворення або надходження з ліками в організм називають тиреотоксикозом. Цей стан має різні ступені тяжкості. Виражений тиреотоксикоз становить загрозу для життя хворого.
Клінічна картина захворювання залежить від багатьох факторів. Має значення, яка патологія привела до підвищення рівня гормонів, вік пацієнта, супутні патології і спадковість.
Симптомитиреотоксикозу найбільш яскраво проявляються у молодих пацієнтів. Основна причина важкого — дифузний токсичний зоб.
У літньому віці, при вузловому зобі і хронічному тиреоїдиті тиреотоксикоз частіше має слабкі прояви. Тривалий час цей стан може залишатися не діагностованим.
Синдром тиреотоксикозу зустрічається у 1 з 100 дорослих жителів нашої країни. У жінок його поширеність в 10 разів вище, ніж у чоловіків і дорівнює 2%.
«Мішені» тиреоїдних гормонів
Гормони щитовидної залози надають багатоаспектний вплив на організм людини. До тиреотоксикозу чутливі всі органи і системи.
Найбільш сильно порушується:
- обмін речовин,
- діяльність нервової системи,
- функція серця і судин.
Симптомитиреотоксикозу виникають при маніфестной стадії захворювання. У цю фазу хвороби в аналізах крові відзначається падіння тиреотропного гормону і наростання рівня тиреоїдних (тироксин, трийодтиронін).
Порушення обміну речовин
Тиреотоксикоз впливає на терморегуляцію. З отриманих з їжею калорій в організмі утворюється більше теплової енергії. Температура тіла дещо підвищується. Аналізи виявляють прискорення обміну речовин.
При високому рівні гормонів щитовидної залози збільшується потреба в добової калорійності їжі. Пацієнт починає приймати більше їжі, ніж завжди. Але навіть на тлі гарного апетиту маса тіла не збільшується. Найчастіше спостерігається поступове схуднення. При важкому тиреотоксикозі пацієнти втрачають більше 10% ваги.
Змінюється метаболізм вуглеводів. У печении посилюються процеси синтезу глюкози. Гепатоцити виробляють її з власних запасів (глікоген), жирових відкладень і з поживних речовин їжі. Концентрація глюкози в крові зростає, іноді досягаючи рівня властивого цукрового діабету. Таке порушення вуглеводного обміну є тимчасовим і проходить після корекції гормонального статусу.
Обмін білків і жирів також змінюється під дією тиреотоксикозу. З цих хімічних елементів організм отримує енергію, поступово витрачаючи їх. Пацієнт худне, м'язова тканина піддається атрофії.
Тиреотоксикоз і ЦНС
Висока концентрація в крові тиреоїдних гормонів позначається на роботі головного мозку. У пацієнта розвиваються психічні порушення різного ступеня вираженості.
У легких випадках зміни обмежуються емоційною лабільністю, плаксивість, тремором пальців рук, метушливістю і безсонням. Пацієнт ніби постійно перебуває в маніакальній фазі циклічного розлади. У нього багато ідей, бажань, планів. Пацієнт з тиреотоксикозом постійно діє. Але ефекти його роботи практично непомітні. Це пов'язано з тим, що захворювання знижує концентрацію уваги, цілеспрямованість.
У важких випадках тиреотоксикоз може призводити до психозу. У хворих спостерігається ажитація, тривожність, підвищена агресивність. Можуть з'являтися галюцинації.
Серцево-судинні проблеми
Тиреотоксикоз підвищує чутливість серця і судин до стимулюючого впливу катехоламінів наднирників.
Першими симптомами захворювання може бути прискорений пульс. Крім того, ознаки тиреотоксикозу — це і різні види аритмії, і артеріальна гіпертонія. Надлишок гормонів щитовидної залози виснажує серцевий м'яз. У важких випадках розвивається характерне ураження міокарда. У пацієнтів виникають набряки, задишка, сильна слабкість. Ці прояви говорять про появу серцевої недостатності.
Лабораторні ознаки тиреотоксикозу
При обстеженні пацієнтів з синдромом тиреотоксикозу спостерігають характерне поєднання лабораторних ознак.
Крім дисбалансу гормонів щитовидної залози, відзначається:
- підвищення кількості еритроцитів в крові,
- зниження загального холестерину і індексу атерогенності,
- підвищення цукру крові натще і після навантаження,
- збільшення концентрації глікозильованого гемоглобіну.
На ЕКГ при перших ознаках ураження міокарда виявляють тахікардію, відхилення вліво електричної осі серця, високий зубець R. Тривалий тиреотоксикоз викликає дистрофію серцевого м'яза. На ЕКГ в цьому випадку знижується вольтаж зубців R і Т, з'являються ознаки перевантаження шлуночків і коронарної недостатності.
Очнісимптоми
Деякі захворювання щитовидної залози поєднуються з . Очні симптоми підтверджують діагноз дифузного токсичного зобу, рідше — хронічного аутоімунного тиреоїдиту.
В основі ендокринної офтальмопатії запалення жирової тканини очниці. Набряк, склерозування, пошкодження м'язів, очного нерва, очного яблука викликають особливі антитіла. Ці речовини виробляються своєї власної імунною системою людини.
Найбільш важливі симптоми ураження очей при тиреотоксикозі:
- екзофтальм,
- широке розкриття очної щілини,
- блиск очей,
- рідкісне моргання,
- двоїння в очах при погляді на близький предмет,
- відставання століття при погляді вгору або вниз.
Очнісимптоми при тиреотоксикозі зменшуються при корекції тиреотоксикозу. Але важка ендокринна офтальмопатія вимагає і окремого специфічного лікування.
Якщо синдром тиреотоксикозу спровокована аутоімунним процесом, то очні симптоми не виникають. Ендокринна офтальмопатія відсутня при багатовузловий токсичному зобі, ятрогенних стані (введення синтетичних гормонів), підгострому тиреоїдиті та інших хворобах.
Аутоімунний гіпотиреоз, правильна назва захворювання аутоімунний тиреоїдит
 Все аутоімунні захворювання — це пошкодження власних клітин захисною системою організму. Збій в імунітеті провокує появу патологічних антитіл. Ці агенти руйнують нормальні здорові тканини, приймаючи їх за чужорідні мікроорганізми.
Все аутоімунні захворювання — це пошкодження власних клітин захисною системою організму. Збій в імунітеті провокує появу патологічних антитіл. Ці агенти руйнують нормальні здорові тканини, приймаючи їх за чужорідні мікроорганізми.
Пошкодження щитовидної тканини антитілами призводить до розвитку . Це захворювання виявляється у пацієнтів різного віку. Особливо часто аутоімунне запалення залози зустрічається у жінок репродуктивного та похилого віку.
Симптоми аутоімунного тиреоїдиту
Ознаки аутоімунного запалення тиреоїдної тканини залежать від ступеня порушення гормональної функції і морфологічних змін у будові органу.
Якщо більшість тиреоцитов руйнується антитілами, то рівень гормонів (тироксину і трийодтироніну) в крові починає падати. Недостатня концентрація цих біологічно активних речовин призводить до формування .
Симптоми легкого (субклінічного) нестачі тиреоїдних гормонів можуть бути практично непомітні. Пацієнти скаржаться на слабкість, стомлюваність, постійне відчуття холоду в тілі і невмотивоване підвищення ваги. Ці симптоми неспецифічні, тому навіть медичні працівники не завжди можуть запідозрити аутоімунний тиреоїдит в такому випадку. Крім того, на цьому етапі пацієнти рідко звертаються в лікувальні установи і проходять обстеження.
Якщо гіпотиреоз досягає вираженої стадії (маніфестной), то зміни в діяльності органів і систем стають більш очевидні. Так, у хворих виявляється брадикардія, набряклість обличчя і тіла, сонливість, загальмованість, зниження інтелекту і швидкості психічних процесів.
Симптомом будь-якого гіпотиреозу є порушення репродуктивної функції. У пацієнтів знижується статевий потяг, формується безпліддя.
Зміни в структурі щитовидної залози при аутоімунному тиреоїдиті пов'язані з аспетіческім запаленням. У тканини можуть формуватися вогнища (вузли) або дифузна неоднорідність (симптом «бруківки»).
Розміри органу можуть залишатися нормальними, збільшуватися або зменшуватися. Для оточуючих тканин небезпеку становить сильне нарощування обсягу щитовидної залози або поява великих вузлів.
Зоб і великі осередки можуть надавати механічний тиск на судини шиї, трахею і стравохід. Симптомами аутоімунного запалення щитовидної залози в такій ситуації буде постійний «кому» в горлі, дискомфорт при ковтанні твердої їжі, задишка, набряклість і червоний колір обличчя.
Діагностика аутоімунного ураження залози
Запідозрити хронічний аутоімунний тиреоїдит може лікар будь-якої спеціальності. Найчастіше патологію діагностує ендокринолог, терапевт, ЛОР-лікар, гінеколог.
Основні критерії запалення щитовидної залози цієї природи:
- аутоімунний гіпотиреоз,
- антитіла до тиреоїдної тканини,
- характерна ультразвукова картина.
Викликаний аутоімунним запаленням недолік гормонів щитовидної залози підтверджують аналізами крові. У лабораторії визначають рівень тиреотропіну (ТТГ), тироксину (Т4) і трийодтироніну (Т3). Якщо від норми відхиляється тільки ТТГ, то діагностують , якщо всі показники — то маніфестний.
Антитіла до маркерів щитовидної залози визначають для уточнення діагнозу. Якщо в крові виявляють високий титр цих речовин, то природа запалення — аутоімунна.
Ультразвукове дослідження оцінює розміри залози, наявність вузлових утворень, структуру тканини. Якщо необхідно, то під контролем УЗД лікар-хірург може виконати пункційну біопсію. Це дослідження потрібно при будь-яких вогнищевих утвореннях в тканини (більше 1 см в діаметрі) і при сумнівах в діагнозі.
Лікування гіпотиреозу при тиреоїдиті
Лікування субклінічного гіпотиреозу при аутоімунному тиреоїдиті рекомендується тільки частини пацієнтів.
Корекція гормонального фону потрібна:
- вагітним,
- планують зачаття жінкам,
- молодим пацієнтам зі скаргами на самопочуття,
- хворим з характерними змінами в аналізах крові (анемія, підвищення загального холестерину).
Субклінічний гіпотиреоз не варто усувати, якщо захворювання виявлено у літньої людини або при його поєднанні з ішемічною хворобою серця.
Лікування манифестного гіпотиреозу рекомендується всім пацієнтам. У осіб старше 50-60 років терапію починають з невеликих доз.
Корекція гіпотиреозу при аутоімунному тиреоїдиті проводиться синтетичним гормоном щитовидної залози. Льовотіроксин призначають на постійній основі. Таблетку рекомендують приймати в ранкові години за 15-30 хвилин до сніданку.
Доза препарату залежить від індивідуальної чутливості, віку і маси тіла пацієнта. Лікування проводиться під контролем рівня тиреотропного гормону. У молодому віці ідеальною вважається концентрація цього біологічно активної речовини від 1 до 2,5 мед / л, в літньому — допустимі значення до 10 мед / л.
Гіпотиреоз — все важливе про захворювання
Проблема низької функції щитовидної залози надзвичайно актуальна для нашої країни. Ймовірно, основні причини високої поширеності гіпотиреозу:
- йодний дефіцит в раціоні більшості населення,
- генетична обтяженість в популяції.
Виражені симптоми нестачі тиреоїдних гормонів виявляються у 0,2% чоловіків і 2% жінок. Такий стан називають маніфестний гіпотиреоз.
Початкові явища зниження концентрації гормонів фіксуються у 1-2% всіх чоловіків і 5-8% жінок. Це захворювання позначають як .
Все захворювання ендокринної системи частіше діагностуються у жінок . Вважається, що залози внутрішньої секреції схильні патології через циклічних менструальних ритмів, вагітностей і лактації в дітородний період життя.

Гормони щитовидної залози і їх роль в організмі
Тиреоїдні гормони — тироксин і трийодтиронін. Їх виробляють клітини щитовидної залози. Для синтезу обов'язково необхідний достатній запас молекулярного йоду. Дефіцит цього мікроелемента в їжі і воді поступово призводить до змін в тиреоїдної тканини і може провокувати різні захворювання.
тиреоцитах синтезують переважно слабо активний тироксин (Т4). Більш ефективний трийодтиронін (Т3) виділяється в менших кількостях.
Тканини людського організму здатні трансформувати Т4 в Т3, отримуючи більш активну форму гормону. Цей процес протікає в першу чергу в печінці.
І тироксин, і трийодтиронін виробляються під дією тиреотропина (ТТГ). Цей стимулятор викидається в кров гіпофізом. Регуляція діяльності щитовидної залози станься за принципом зворотного зв'язку. Коли організму не вистачає тиреоїдних гормонів, гіпофіз виділяє більше ТТГ і навпаки.
Роль Т4 і Т3 висока в будь-якому віці. Їх вплив помітно вже у внутрішньоутробному періоді розвитку, коли нормальне формування нервової системи порушується через гіпотиреозу. У дитячому віці тиреоїднігормони підтримують розумовий і фізичний розвиток. У підлітковому періоді без них неможливо правильне статевий розвиток. У літньому віці Т4 і Т3 підтримують фізичну активність, загальна і розумове здоров'я.
У дорослих тиреоїдні гормони впливають на обмін речовин, серцево-судинну, статеву, травну та інші системи.
Причини гіпотиреозу
Зниження функції щитовидної залози може бути стійким або тимчасовим. Транзиторний гіпотиреоз зазвичай викликаний фізіологічними причинами. Так, в період новонародженості тимчасова тиреоидная недостатність пов'язана з незрілістю ендокринної системи.
Транзиторний гіпотиреоз може бути в період відновлення щитовидної залози:
- після оперативного лікування (резекція),
- після прийому тиреостатиков,
- після ,
- після ,
- після травм щитовидної залози.
тимчасове зниження функціональної активності буває пов'язано з раптово виниклим дефіцитом йоду в раціоні.
Стійка недостатність тиреоїдних гормонів буває при таких захворюваннях залози:
- післяопераційний гіпотиреоз,
- ,
- ендемічний зоб.
Якщо причина гіпотиреозу полягає в пошкодженні тиреоцитов, то синдром є первинним. Якщо зниження функції щитовидної залози викликане патологією гіпофіза, то таке захворювання вважається вторинним.
Вторинний гіпотиреоз провокується:
- об'ємними утвореннями гіпофіза,
- травмами і операціями на головному мозку,
- крововиливами в гіпофіз,
- масивною крововтратою (найчастіше — під час пологів).
Якщо виявляється в перші дні життя, то захворювання називають вродженим. Такий гіпотиреоз може бути і первинним (відсутність або гіпоплазія щитовидної залози), і вторинним (патологія центральної нервової системи).
Рідкісні форми синдрому гіпотиреозу у дітей і дорослих — це наслідок патології рецепторного апарату клітин. Тиреоцитах виділяють Т4 і Т3, гіпофіз стимулює їх роботу, але інші тканини в організмі не сприймають ці гормони. Тобто, нормальний або навіть високий рівень активних речовин щитовидної залози, проявляється симптомами гормональної недостатності.
Симптоми гіпотиреозу у дітей
виникають при вираженому зниженні функції щитовидної залози . Субклінічні форми захворювання мають слабкі прояви.
Ознаки гіпотиреозу у новонароджених і дітей першого року життя:
- тривала жовтяниця,
- поганий апетит,
- відставання в розумовому, фізичному , руховому розвитку,
- низький зріст і диспропорція кісток скелета (помітно з 6 місяців),
- пізніше прорізування зубів,
- запори і т. д.
Якщо лікування почати пізно, то симптоми розумової дефекту залишаться назавжди . Для ранньої діагностики застосовується особливий скринінг (виконується всім новонародженим в Росії).
Ознаки гіпотиреозу у дітей:
- відставання в рості і вазі від однолітків,
- погана успішність в навчанні,
- загальмованість,
- низька толерантність до фізичних навантажень.
Симптоми захворювання у дорослих
Гіпотиреоз відбивається на всіх органах і системах. Крім того, страждає емоційна сфера та обмін речовин.
Пацієнти з недоліком тиреоїдних гормонів відчувають постійну втому і апатію. Їм складно почати щось робити. Хворі втрачають інтерес навіть до хобі і близьким людям. Оточуючі помічають їх байдужість і байдужість до всього. Такий настрій заважає пацієнтові критично оцінювати власний стан. Дуже часто скарг на самопочуття у хворого на гіпотиреоз практично немає. А значить, і звертатися за медичною допомогою він не поспішає.
Гіпотиреоз призводить до високої потреби в часі сну. Навіть тривалий нічний відпочинок (7-8 годин) не дає відчуття бадьорості. Хворі скаржаться на постійну сонливість вдень.
В емоційній сфері захворювання призводить до депресії. Постійну пригніченість і низький фон настрою можна виявити навіть на ранніх стадіях гіпотиреозу. Пацієнти перестають виражати сильні емоції. Їх обличчя амімічное. Мова спрощена, уповільнена. Голос глухий і низький.
Центральна нервова система сильно страждає від гіпотиреозу навіть у дорослих. Відзначається зниження розумових здібностей, пам'яті, здатності до навчання. Когнітивні функції відповідають різним стадіям деменції.
Зовнішній вигляд хворих має ряд характерних рис:
- бліде набрякле обличчя,
- суха шкіра, холодна на дотик,
- раннє старіння шкіри обличчя і тіла,
- випадання вій, брів,
- ожиріння,
- повільна непевну ходу.
Вікові зміни на шкірі змушують пацієнтів виглядати старшою за свої роки. Старіння проявляється в глибоких зморшках, втрати тонусу і тургору, зайвої сухості. Крім того, у хворих є нездоровий колір обличчя. Блідість і набряклість пов'язані з анемією, порушенням обміну протеїнів і іншими факторами.
Надлишкова маса тіла при гіпотиреозі не лікується дієтою. Ожиріння виникає поступово. Воно рідко буває пов'язано з переїданням . Більшість хворих їдять мало, але маса тіла продовжує зростати.
Виникнення надлишкової маси тіла пов'язують з уповільненням обміну речовин. Добова потреба в калоріях різко знижується по відношенню до вікової норми. Енергія витрачається недостатньо навіть на теплообмін. Температура тіла при гіпотиреозі нижче 36,6 ° C. Цей характерний симптом супроводжується постійним відчуттям холоду. Хворі можуть замерзнути навіть у теплому приміщенні.
З боку серця найбільш характерна ознака гіпотиреозу — брадикардія. Рідкісний пульс (до 60 ударів в хвилину) відображає погану толерантність до навантажень. Навіть легкі вправи, проста ходьба, підйом по сходах викликають задишку.
Діагностика захворювання
Виявити гіпотиреоз може лікар будь-якої спеціальності. Найбільша кількість нових випадків фіксують ендокринологи, гінекологи, терапевти, кардіологи.
Діагностика гіпотиреозу заснована на аналізах крові на гормони. Оцінюють рівні ТТГ, Т4 і Т3. Якщо у пацієнта виявляють зниження Т4 і Т3, підвищення ТТГ, то мова йде про манифестном захворюванні. Підвищення ТТГ без порушень тиреоїдних гормонів оцінюють як субклінічний гіпотиреоз.
Одночасне зниження ТТГ, Т4 і Т3 зустрічається рідше. Таке поєднання говорить про наявність у хворого вторинного гіпотиреозу.
Крім цих аналізів, хворому визначають показники клініки крові, ліпідний профіль, трансамінази, антитіла.
Симптоми гіпотиреозу — високий загальний холестерин, анемія. Підвищення трансаміназ зустрічається досить часто і свідчить про пошкодження печінки.
Наявність антитіл говорить про аутоімунному процесі, як причини гіпотиреозу.
З інструментальних досліджень може знадобитися УЗД щитовидної залози, ЕКГ, пункційна біопсія.
Радіоізотопне сканування при гіпотиреозі проводити не можна, так як фармакологічний препарат буде занадто довго перебуває в організмі. А значить, підвищиться ризик онкології.
Лікування і профілактика
Основа лікування манифестного гіпотиреозу — замісна гормональна терапія. У більшості випадків використовується синтетичний аналог тироксину. Препарат підбирають за рівнем ТТГ, масі тіла пацієнта і його віку. Дозу підвищують поступово під контролем аналізів (1 раз в 1,5-2 місяці).
Післяопераційний гіпотиреоз після онкології щитовидної залози вимагає особливого лікування. Гормони відразу призначають у великій дозі. Метою лікування є стійкий субклінічний гіпотиреоз перші 7 років після втручання. Вважається, що така терапія зменшує ризик рецидиву. Післяопераційний гіпотиреоз в інших ситуаціях може бути стійким або транзиторним. Його лікування залежить від аналізів крові на ТТГ.
У період вагітності гіпотиреоз теж лікують максимально активно. Загальновідомо, чим небезпечний гіпотиреоз у майбутньої матері. Це і пороки розвитку плоду, і невиношування, і переношування вагітності. Гормональний препарат в будь-якому терміні призначають в достатній дозуванні, корекцію лікування проводять відносно часто.
Профілактика гіпотиреозу залежить від конкретного захворювання, що спровокував його .
Достатнє вживання йоду з їжею і водою з раннього дитинства зменшує ризик ендемічного зобу і його наслідків (в тому числі і зниження функції щитовидної залози).
Решта профілактичні заходи:
- охоронний режим під час вагітності,
- відсутність шкідливих чинників в побуті і на роботі,
- відмова від шкідливих звичок,
- зменшення часу перебування під сонячними променями.
Як лікуючий гіпотиреоз
Гіпотиреоз — це поширений синдром, пов'язаний з недоліком гормонів щитовидної залози в крові. Цей стан є досить поширеним. У різних групах населення частота гіпотиреозу коливається від 1 до 15%. Найбільше хворих серед жінок старше 45 років.
Тактика терапії при гіпотиреозі залежить від кількох факторів:
- віку пацієнта,
- супутніх патологій,
- наявності скарг на самопочуття,
- наявності ускладнень захворювання.
Для корекції гормонального статусу використовується кілька препаратів . Найчастіше призначають синтетичний аналог людського тироксину (Т4). Крім того, лікування можливе синтетичним трийодтиронином (Т3), йодом, комбінованими медикаментами.

Поєднання в одній таблетці 2-3 діючих речовин показано при деяких формах гіпотиреозу.
Використовують:
- поєднання тироксину і трийодтироніну при наполегливому гіпотиреозі,
- поєднання тироксину і йоду при ендемічному зобі, вагітності,
- поєднання тироксину, трийодтироніну, йоду при ендемічному зобі, післяопераційному гіпотиреозі.
Вважається, що замісна гормональна терапія одним синтетичним тироксином ефективна у 95-99% хворих. Трийодтиронин утворюється з препарату в власних тканинах людського організму.
Тільки у невеликого відсотка пацієнтів така трансформація утруднена. Їм необхідна терапія трийодтиронином або комбінованим засобом.
Профіль переносимості і безпеки у синтетичного тироксину краще, ніж у аналога Т3. Він повільніше засвоюється, повільніше виводиться, створює стабільну концентрацію гормону в крові. Це дозволяє легко коректувати гіпотиреоз навіть у хворих із захворюваннями серця. Трийодтиронин характеризується піком дії через деякий час після введення. Така нестабільність ефекту в перебігу дня небезпечна при ішемічній хворобі, гіпертонії. Пацієнти можуть відчувати прискорений пульс, запаморочення, головний біль.
йодом слабо ефективно. Результати можуть бути помітні тільки у пацієнтів з ендемічним зобом і субклінічним недоліком тиреоїдних гормонів. Крім того, йод допомагає відновитися функції тиреоцитов при транзиторном гіпотиреозі. Це стан виліковується самостійно, але препарати йоду сприяють більш швидкій нормалізації роботи щитовидної залози.
не рекомендується лікарями-ендокринологами. Травами і домашніми рецептами іноді можна заповнити дефіцит необхідних організму мікроелементів і вітамінів. Такі добавки до раціону можуть допомогти в деяких випадках, але їх роль тільки допоміжна .
Лікувати травами та іншими народними засобами важкий гіпотиреоз не можна. Це небезпечний стан вимагає лікарського спостереження і гормональної корекції. Тим більше без грамотної медичної допомоги не можна обходитися вагітним з гіпотиреозом.
Лікування захворювання у дорослих
Терапія необхідна при манифестном гіпотиреозі. Лікування починають відразу з достатньої дози гормону. Корекцію дози проводять через 2 місяці. Якщо мета досягнута, то контрольне дослідження ТТГ далі необхідно кожні 6-12 місяців.
Субклінічний недолік гормонів щитовидної залози необхідно лікувати, якщо є ознаки захворювання. Анемія, дисліпідемія, надлишкова маса тіла, запори, депресія можуть бути показаннями для початку лікування гіпотиреозу.
Якщо скарг немає, то необхідно обстежити пацієнта кожні півроку. Стійке підвищення ТТГ є показанням для початку замісної гормональної терапії. Винятком є хворі з серйозними захворюваннями серцево-судинної системи.
Особливості лікування дітей
У дітей зустрічається вроджений і набутий недолік рівня гормонів щитовидної залози.
У новонароджених гіпотиреоз виявляють ще в пологовому будинку за допомогою спеціального скринінгу. Високий тиреотропний гормон (ТТГ) є показанням для початку замісної терапії синтетичним тироксином.
Доза препарату залежить від маси тіла дитини. Чим раніше почати лікувати , тим краще будуть результати.
Вроджений гіпотиреоз може бути стійким. Його причиною найчастіше є порушення формування щитовидної залози у внутрішньоутробному періоді. Таке порушення необхідно лікувати гормонами все життя.
Тимчасовий (транзиторний) гіпотиреоз буває у недоношених немовлят і в ряді інших випадків. Лікувати таке захворювання синтетичним тироксином рекомендується 6-12 місяців. За цей час функціональні порушення проходять і синтез власних гормонів відновлюється.
Набутий гіпотиреоз у дітей зазвичай пов'язаний з розвитком хронічного аутоімунного тиреоїдиту або ендемічного зобу. Лікувати необхідно маніфестний і стійкий . У дітей терапія проводиться і гормональним засобом, і препаратом йоду одночасно.
Особливості лікування вагітних
Недолік гормонів щитовидної залози особливо небезпечно в період вагітності. Гіпотиреоз може призводить до тяжких вад розвитку дитини, а також до мимовільного аборту або перенашиванию.
Безпліддя також часто є наслідком гіпотиреозу.
Якщо у жінки є несприятлива спадковість і гінекологічні проблеми, то в момент планування дитини їй потрібно пройти обстеження щитовидної залози.
Виявлений гіпотиреоз — це привід відразу ж почати замісну терапію тироксином. Небажано скасовувати контрацепцію до моменту нормалізації рівня гормонів. Якщо жінка завагітніє на тлі гіпотиреозу, то ризик вад плоду буде вище середнього.
Крім синтетичного тироксину всі вагітні (і планують зачаття) з гіпотиреозом повинні приймати препарати йоду.
Сприятливий рівень ТТГ для зачаття і виношування малюка до 2,5 мед / л, тобто нижчі за середні рекомендацій.
Особливості лікування літніх
У літньому віці активна терапія низькою функції щитовидної залози може бути небезпечніше самого захворювання. У пацієнтів можуть виникнути явища ішемії міокарда. У ряді випадків підвищується ризик інфаркту і навіть загибелі літнього хворого.
Щоб уникнути подібних ускладнень, більшість ендокринологів не коригують субклінічний гіпотиреоз у осіб старше 60 років. У кожному конкретному випадку рішення приймається індивідуально.
Якщо лікування необхідно, то дозу гормонального препарату поступово підвищують від самої мінімальної до необхідної.
Допустимий рівень ТТГ в похилому і старечому віці — 10 мед / л, тобто вище середніх рекомендацій.
субклінічний тиреотоксикоз
Синдром тиреотоксикозу — це стан, викликаний надмірною концентрацією гормонів щитовидної залози в крові. Причиною цього явища можуть стати деякі захворювання тиреоїдної тканини і центральних ланок ендокринної системи. Крім того, тиреотоксикоз може бути викликаний помилковим призначенням лікарем великих доз гормональних препаратів. Передозування лікарських засобів іноді пов'язана і з симуляцією пацієнтами хвороб щитовидної залози.
Основні патології, що провокують тиреотоксикоз:
- дифузний ,
- вузловий токсичний зоб,
- (на початку хвороби),
- (на початку хвороби).
Тиреотоксикоз зустрічається значно рідше, ніж зниження функції щитовидної залози (гіпотиреоз) . Синдром в основному діагностується у жінок молодого і зрілого віку. Так, дифузний токсичний зоб частіше буває у пацієнток від 18 до 44 років, а вузловий токсичний зоб — після 50 років.
Є зв'язок між частотою тиреотоксикозу і йодною недостатністю. Чим менше в раціоні населення важливих для щитовидної залози мікроелементів, тим частіше фіксується тиреотоксикоз. Старт лікування йодного дефіциту в літньому віці теж підвищує ризик тиреотоксикозу.
Виразність синдрому визначається ступенями тяжкості. Якщо у пацієнта виявляється розгорнута картина захворювання, то йому ставлять діагноз манифестного тиреотоксикозу. Якщо скарг практично немає, то синдром оцінюють як субклінічний.
Навіть початкові явища тиреотоксикозу вимагають ретельного обстеження в ендокринолога. Залежно від виявлених причин і ускладнень, пацієнтові може бути рекомендовано спостереження, консервативне або радикальне лікування.
Ознаки субклинического тиреотоксикозу
Симптоми цього стану слабко виражені або зовсім не виявляються. Сама назва підкреслює відсутність яскравої клінічної картини захворювання .
Проте субклінічний тиреотоксикоз може супроводжуватися деякими симптомами. Зміни можна помітити в діяльності:
- серцево-судинної системи,
- нервової системи,
- травного тракту.
Пацієнтів з субклінічним тиреотоксикозом досить часто турбує прискорений ритм серця (тахікардія). Пульс навіть у спокої дорівнює 90-100 ударів в хвилину. При фізичному навантаженні у хворих фіксується різке зростання частоти серцевих скорочень. Навіть при мінімальних зусиллях ритм частішає на 30-50% і більше. Крім того, рух або вправи викликають задишку і посилене потовиділення.
Така реакція серця пов'язана з підвищеним тонусом симпатичної нервової системи при тиреотоксикозі. Ця ж причина стимулює зростання системної артеріального тиску. В результаті пацієнти стикаються з артеріальною гіпертензією, що вимагає лікування.
Для нервової системи при субклінічному тиреотоксикозі характерні:
- симптоми порушення сну,
- лабільність настрою,
- підвищена збудливість.
Хворі відчувають труднощі з засинанням, кілька разів прокидаються в середині ночі і встають раніше дзвінка будильника. Безсоння при тиреотоксикозі не веде до денної сонливості. Навпаки, надлишок гормонів щитовидної залози підтримує бадьорість і працездатність.
Пацієнти відрізняються високою емоційністю. Вони гостро реагують на слова і вчинки оточуючих. При субклінічному тиреотоксикозі може бути часта зміна настрою. Іноді відзначається тривожність і дратівливість, симптоми неврозу.
Розумові здібності при цьому захворюванні не знижуються. У пацієнтів погана концентрація уваги і посидючість, але висока енергійність часто компенсує ці недоліки.
Симптоми пошкодження шлунково-кишкового тракту при субклінічному тиреотоксикозі пов'язані з посиленням перистальтики і рідким стільцем. Пацієнти відчувають сильний голод, багато їдять, але їх вага знижується. Схуднення при легкій гіперфункції щитовидної залози малопомітно і становить близько 5%. У деяких випадках субклінічний тиреотоксикоз навіть провокує збільшення маси тіла. Окремої впливають на травну систему звичайно не потрібно.
Лабораторні симптоми захворювання
При підозрі на субклінічний тиреотоксикоз лікар рекомендує зробити аналізи крові, ЕКГ, УЗД щитовидної залози і інші дослідження.
основа діагнозу — результати гормональних проб. Для тиреотоксикозу в субклінічній стадії характерно зниження рівня тиреотропіну (ТТГ) при нормальних значеннях тиреоїдних гормонів (Т4 і Т3).
Такі результати відображають реакцію гіпофіза на надмірне виділення щитовидною залозою в кров активних речовин. ТТГ пригнічується за принципом зворотного зв'язку. Якщо тиреотоксикоз функціональний, то зниження цього тропного гормону уповільнює роботу тиреоцитов. Якщо порушення більш серйозне, то далі синдром переходить в маніфестних стадію (одночасне зниження ТТГ і підвищення Т3 і Т4).
Інші аналізи крові можуть виявити вторинний цукровий діабет, підвищення гемоглобіну. Ці стани потребують окремого лікування.
На ЕКГ при субклінічному тиреотоксикозі спостерігається тахікардія. Можуть бути й інші порушення ритму.
УЗД щитовидної залози допомагає поставити правильний діагноз і вибрати тактику лікування.
Лікування синдрому
Субклінічний тиреотоксикоз не вимагає корекції гормонального статусу, якщо він не погіршує самопочуття хворого.
Не проводиться лікування:
- у вагітних з фізіологічним тиреотоксикозом (варіант норми),
- у хворих на аутоімунний тиреоїдит,
- у хворих підгострим тиреоїдитом.
Якщо у пацієнта виявлено дифузний токсичний зоб, то потрібно консервативна (таблетками) або радикальна тактика (хірургічне лікування, радіофармпрепарати).
У разі токсичних вузлів пацієнтові допоможе тільки радикальне лікування.
гіпертиреоз
Щитовидна залоза — одне з найважливіших ланок ендокринної системи. Порушення її роботи загрожує серйозними ускладненнями. Особливо небезпечний для здоров'я і життя — гіпертиреоз, тобто синдром підвищення функції щитовидної залози .
Гормональна функція щитовидної залози
тиреоцитах виробляють і накопичують білкові гормони — тироксин і трийодтиронін. Ці речовини синтезуються з використанням молекулярного йоду. Стимулює роботу щитовидної залози тропний гормон гіпофіза тиреотропин (ТТГ).
Тироксин і трийодтиронін впливають на всі процеси в організмі людини. До них чутливі серце, нервова тканина, органи травлення, кістковий мозок та інші структури.
Надлишок гормонів провокує розвиток комплексного ураження — синдрому гіпертиреозу. Важкість захворювання залежить від клінічних прояви:
- легка форма (не завжди помітна оточуючим): втрата ваги до 5 кг, пульс не перевищує 100 ударів в спокої,
- среднетяжелая форма: втрата маси тіла — до 10 кг, пульс — 100-120 ударів в хвилину,
- важка форма: зниження ваги більш, ніж на 10 кг, пульс — більше 120 в хвилину або миготлива аритмія.
Причини гіпертиреозу
Причиною розвитку синдрому гіпертиреозу може бути:
- надлишковий синтез гормонів тиреоцитах,
- руйнування тиреоцитов , і виділення в кров запасів гормонів,
- прийом синтетичних гормонів щитовидної залози.
Активна продукція тироксину і трийодтироніну в тканини щитовидної залози буває при дифузному токсичному зобі, вузловому токсичному зобі , аденомі.
Дифузний токсичний зоб відрізняється особливо яскравими . Це захворювання є аутоімунним. Клітини щитовидної залози піддаються агресії з боку захисних сил організму. Антитіла з'єднуються з рецепторами на тиреоцитах і імітують дію тиреотропина.
Аденома і токсичні вузли функціонують без аутоімунної агресії. Причиною їх появи є тривала гіпертрофія і гіперплазія тиреоцитов. Згодом змінені клітини втрачають чутливість до тиреотропіну і починають виділяти гормони без його стимулюючої дії. Така незалежність від гіпофіза називається автономністю вогнищевих утворень щитовидної залози.
Синдром гіпертиреозу через руйнування тканини щитовидної залози — це транзиторне явище. Тривалість захворювання залежить від декількох факторів. Зазвичай такий гіпертиреоз триває кілька тижнів або місяців. Результатом захворювання може стати стійке зниження гормональної функції.
Ця форма гіпертиреозу зустрічається при , гострому тиреоїдиті, , йод индуцированном тиреотоксикозі.
Застосування синтетичних гормонів щитовидної залози без показань може привести до синдрому гіпертиреозу . Передозування буває через помилкове призначення препарату лікарем або в результаті самолікування.
Ознаки синдрому гіпертиреозу
У хворих на гіпертиреоз виявляється порушений обмін речовин, розлади роботи внутрішніх органів і нервової системи.
Характерні симптоми гіпертиреозу — зниження маси тіла при хорошому апетиті.
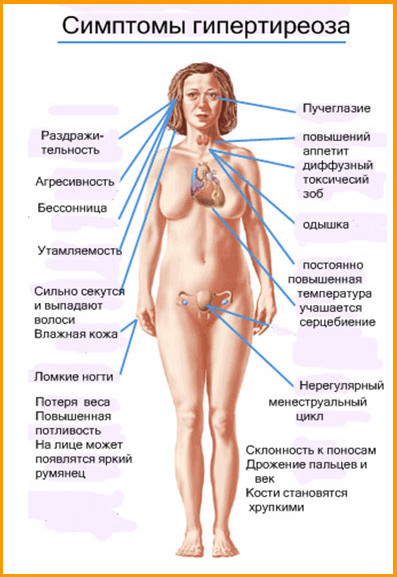
Потреба в калоріях перевищує вікову норму на 50-100%. Пацієнти їдять досить багато, відчувають голод в вечірні, нічні години. Вага тіла поступово знижується. Схуднення супроводжується надмірною теплопродукцией. Калорії харчових продуктів перетворюються в теплову енергію. Пацієнти відчувають потребу ходити в легкому одязі навіть в прохолодних приміщеннях, їм постійно жарко і задушливо.
Хворі багато потіють. Шкіра всього тіла та обличчя — волога, м'яка, пружна. На ногах іноді з'являються щільні безболісні набряки. На шкірі гомілок часто з'являється гіперпігментація, випадає волосся, з'являються виразки.
Вплив гіпертиреозу на нервову тканину проявляється в постійній метушні, збудженості пацієнтів. Загальна рухова активність перевищує норму. Хворі практично не можуть зосередитися на якій-небудь справі. Крім того, виявляється мелкоразмашістий тремор пальців рук.
Симптоми гіпертиреозу з боку центральної нервової системи — це ще й безсоння, нервозність, тривожність. Хоча об'єктивно тривалість сну невелика (до 4-6 годин на добу), пацієнти не відчувають втоми або загальмованості вдень. У їх досить енергії, щоб почати фізичну або розумову активність різного характеру. Але результати їх роботи зазвичай не надто високі через відсутність завзятості і цілеспрямованості.
У поведінці хворих простежується деяка агресивність . Негативні емоції пацієнти можуть відчувати до родичів, колег, медичним працівникам. Іноді таке ставлення позначається на прихильності до лікування.
Пошкодження іннервації серця при збільшенні гормональної функції проявляється в прискореному серцебитті та артеріальної гіпертензії. У важких випадках порушується електрична активність клітин міокарда. Так, в передсердях може зникати керівна роль синусового вузла. В результаті з'являється роз'єднана електрична активність і формується миготлива аритмія.
З боку шлунково-кишкового тракту можуть бути скарги на діарею. Прискорений м'який стілець зберігається при будь-якому харчуванні.
У статевій сфері синдром гіпертиреозу призводить до виражених проблем. У жінок припиняються овуляції і менструації. У чоловіків формується імпотенція. Результатом захворювання стає безпліддя.
Діагностика захворювання
 Діагностувати високу функцію щитовидної залози можна в стаціонарі і поліклініці. Зазвичай обстеження проводить ендокринолог.
Діагностувати високу функцію щитовидної залози можна в стаціонарі і поліклініці. Зазвичай обстеження проводить ендокринолог.
Перший крок в діагностиці — це огляд і бесіда з пацієнтом. Якщо отримані дані дозволяють підозрювати синдром гіпертиреозу, то рекомендуються аналізи крові, ультразвукове дослідження, радіоізотопне сканування, цитологія (за показаннями).
В аналізах крові оцінюють тироксин (Т4), трийодтиронін (Т3), тиреотропин (ТТГ), антитіла до тіреопероксідазе і рецепторів тиреотропіну. Крім того, досліджують лейкоцитарну формулу, рівень гемоглобіну, швидкість осідання еритроцитів.
Діагностують синдром гіпертиреозу, якщо знижений ТТГ, підвищені Т4 і Т3.
На УЗД щитовидної залози оцінюють обсяг, будова, однорідність тиреоїдної тканини. Ультразвук дозволяє виявити вогнищеві освіти.
Радіоізотопне сканування необхідно для оцінки функціональної активності вузлів щитовидної залози. «Гарячі» вузли захоплюють багато йоду, виділяють гормони, не реагують на концентрацію ТТГ. Крім того, сканування при дифузному ураженні тканини дозволяє підтвердити підвищену функцію залози — швидке захоплення фармакологічного препарату і його утилізація.
Пункційна біопсія необхідна при вузлах щитовидної залози. Цитологія може підтвердити автономну активність клітин новоутворення.
Лікування синдрому гіпертиреозу
Загальні рекомендації при захворюванні — це збалансоване харчування при гіпертиреозі, охоронний режим, диспансерне спостереження.
Госпіталізація потрібна при важких формах хвороби .
Дієта при гіпертиреозі в медичному закладі або вдома повинна бути достатньою за калорійністю (з урахуванням підвищеної потреби в енергії), щадить для травного тракту, багатою мінеральними речовинами і вітамінами.
Специфічне проводять таблетками або радикальними методами (операція, радіоізотопна терапія).
лікування гіпертиреозу таблетками — це тривалий процес. Дозування підбирають індивідуально. Зазвичай тиреостатики спочатку рекомендують у великих дозах, потім — в підтримують.
Консервативний метод допомагає в 30% випадків дифузного токсичного зобу, в 100% випадків деструктивного процесу.
В інших випадках потрібне хірургічне втручання або лікування радіоактивним йодом. Видалення активної тканини щитовидної залози часто призводить до післяопераційного гіпотиреозу.
Для профілактики рецидиву гіпертиреозу хірурги відмовляються від органозберігаючих операцій при дифузному і очаговом ураженні щитовидної залози.
Методи лікування гіпертиреозу
 Гіпертиреоз — синдром підвищеної гормональної функції щитовидної залози. Це стан формується при різних захворюваннях. Поширеність гіпертиреозу становить близько 1% від усього населення. Частіше хворіють жінки молодого та похилого віку.
Гіпертиреоз — синдром підвищеної гормональної функції щитовидної залози. Це стан формується при різних захворюваннях. Поширеність гіпертиреозу становить близько 1% від усього населення. Частіше хворіють жінки молодого та похилого віку.
Лікування гіпертиреозу залежить від його причин, тяжкості, ускладнень, обсягу щитовидної залози, супутніх хвороб. Метою терапії є усунення скарг, нормалізація лабораторних показників, усунення наслідків патології щитовидної залози .
Ступінь тяжкості і причини гіпертиреозу
Гипертиреоз можуть викликати ендемічні, аутоімунні, пухлинні процеси. Найчастіша причина цього синдрому — дифузний токсичний зоб. У Росії велику поширеність має і автономія вузлів щитовидної залози, пов'язана з тривалим періодом йодного дефіциту.
Важкість гіпертиреозу визначається за клінічними проявами, а не за рівнем гормонів в крові. Одні і ті ж значення ТТГ, Т4, Т3 у різних пацієнтів можуть по-різному позначатися на самопочутті.
Важкість гіпертиреозу класифікують за ступенями:
- легка (невелика втрата маси тіла, тахікардія до 100 ударів в хвилину),
- середня (втрата 5-10 кг ваги, пульс 100-120 ударів в хвилину, екстрасистолія),
- важка (сильна втрата маси тіла, миготлива аритмія або пульс більше 120 в хвилину).
Легкий і середньотяжкі гіпертиреоз можна лікувати в амбулаторних умовах, а важка форма захворювання обов'язково вимагає госпіталізації.
Якщо у пацієнта легке підвищення функції щитовидної залози, то іноді можна обійтися без специфічної терапії. Серйозніші форми гіпертиреозу рекомендується лікувати тиреостатиками, хірургічним або радіоізотопним методами.
Народні рецепти лікування даного синдрому не визнаються офіційно медициною. Багато засобів (біологічно активні добавки до їжі, трави) можуть нашкодити пацієнту. Народні методи особливо небезпечні у літніх пацієнтів, вагітних і неповнолітніх.
Методи лікування захворювання
Лікування захворювань щитовидної залози проводить ендокринолог, лікар загальної практики або терапевт.
Методи офіційної медицини:
- спостереження,
- консервативна терапія,
- хірургічне втручання,
- лікування радіоактивним йодом.
Кожна методика має свою область застосування. Спостереження показано при субклінічному або легкому транзиторном гіпертиреозі.
Консервативна терапія ефективна в ряді випадків при дифузному токсичному зобі. Вона може допомогти при деструктивному тиреоїдиті з підвищенням рівня гормонів (гострий і , індукований йодом тиреотоксикоз). Консервативне лікування гіпертиреозу використовують і для підготовки хворого до радикальних методів впливу.
Хірургічне втручання — це відповідна тактика при рецидивуючому дифузному токсичному зобі, вузловому токсичному зобі. Ці ж стану можуть бути показанням для проведення радіоізотопного лікування.
Спостереження
Тільки регулярне відвідування і обстеження показано при початкових формах гіпертиреозу. Субклінічна ступінь захворювання не має ніяких симптомів. Пацієнтам потрібно здавати гормони 1 раз в 6 місяців. При негативній динаміці може вимагати терапії.
Легкий тгіпертіреоз не потребує лікування, якщо він викликаний:
- вагітністю,
- на аутоімунний тиреоїдит,
- підгострим тиреоїдитом.
Таке підвищення рівня гормонів є тимчасовим станом. Якщо у пацієнта немає поганого самопочуття, то консервативного та радикального лікування не призначають.
Навіть в таких легких випадках гіпертиреозу слід відмовитися від народних рецептів. Спостереження в лікувальних установах — обов'язкова умова збереження здоров'я.
Консервативна тактика
Таблетки для лікування підвищеної функції щитовидної залози — це тиреостатики. Ці препарати блокують синтез гормонів в тиреоцитах. Їх дія тимчасове, тобто після скасування медикаменту функція щитовидної залози відновлюється.
Основні тиреостатики — пропилтиоурацил і тиамазол. Перший препарат може бути рекомендований під час вагітності для лікування гіпертиреозу.
Схеми лікування тиреостатиками підбираються індивідуально. Зазвичай початкова добова доза відносно велика. Далі її поступово знижують до підтримуючої.
У ряді випадків гіпертиреоз лікують за принципом «блокуй — заміщай», тобто поєднуючи тиреостатики і синтетичні аналоги гормонів щитовидної залози.
Ефективність лікування контролюють по аналізах крові на Т4, а також Т3 і ТТГ. Перші результати можуть бути помітні через три тижні.
Тиреостатики — серйозні препарати, які можуть мати побічні ефекти . Щоб уникнути розвитку ускладнень, необхідно регулярно здавати клінічний аналіз крові і відвідувати ендокринолога.
Крім препаратів блокують синтез гормонів, гіпертиреоз лікують і допоміжними засобами. Для нормалізації ритму серця призначають бета-блокатори адренорецепторів. Для корекції психологічного стану можуть бути рекомендовані заспокійливі, снодійні, антидепресанти. Народні рецепти від безсоння і нервозності з валеріаною, хмелем, пустирником можуть бути корисні багатьом пацієнтам.
Крім того, всім хворим призначають збалансовану дієту і охоронний режим. Харчування має бути висококалорійним, щадним для шлунка, різноманітним. Виключають легкозасвоювані вуглеводи, так як є ризик вторинного цукрового діабету.
Радикальне лікування
Операція при гіпертиреозі — це засіб прибрати більшу частину або всю тканину щитовидної залози. Резекція, тобто часткове видалення переноситься легше, але може привести до повторного підвищення рівня гормонів в крові. До рецидивам схили і ендемічні, і аутоімунні процеси в щитовидній залозі.
Показання для операції:
- функціонуючий вузол щитовидної залози,
- рецидив дифузного токсичного зобу,
- непереносимість тиреостатиков.
Протипоказано втручання при гіпертиреозі. Для корекції гормонального статусу перед радикальним лікуванням проводиться курс тиреостатиков.
Якщо ця умова не дотримана, то вкрай високий ризик важкого наслідки — тиреотоксичного кризу. Ускладненням операції може бути пошкодження паращитовидних залоз, поворотних нервів, зв'язок та ін.
Після операції потрібен нагляд у хірургів і ендокринологів. Близько 2-3 тижнів після втручання зберігається тимчасова непрацездатність.
Хірургічній травми і цих наслідків немає при радіоізотопному лікуванні. Така терапія передбачає введення в організм радіоактивного йоду. Ізотоп накопичується в тиреоцитах і руйнує їх.
Доза радіоактивного препарату залежить від обсягу щитовидної залози. Цей метод використовується тільки в спеціалізованих установах, так як вимагає особливої підготовки і захисту медичного персоналу.
Не можна проводити таке лікування гіпертиреозу вагітним, дітям, хворим з ендокринною офтальмопатією і великим об'ємом зоба.
Результатом будь-якого радикального лікування може стати гіпотиреоз . Цей стан вимагає в подальшому довічної гормональної замісної терапії. Гіпотиреоз — не ускладнення, а мета лікування. Його легко контролювати і коригувати.
Симптоми і ознаки гіпертиреозу
Щитовидна залоза виділяє в кров тиреоїднігормони (тироксин і трийодтиронін). Ці речовини необхідні для правильного функціонування нервової, серцево-судинної, травної, репродуктивної та інших систем. В результаті деяких захворювань рівень цих гормонів може істотно підвищуватися. Такий надлишок позначається як синдром гіпертиреозу. Іноді цей стан залишається слабовираженним, а іноді — загрожує життю пацієнта.
Симптоми гіпертиреозу виникають у хворих:
- дифузним токсичним зобом,
- вузловим токсичним зобом,
- (в першу фазу захворювання),
- (в перші місяці хвороби).
Передозування синтетичного аналога тироксину — це також поширена причина синдрому гіпертиреозу. Занадто велику дозу препарату може помилково рекомендувати медичний працівник. Крім того, таблетки можуть використовуватися і для самолікування.
З фізіологічних причин підвищення концентрації гормонів щитовидної залози на першому місці стоїть вагітність. Особливо часто гіпертиреоз розвивається в терміні до 12 тижнів.
Групи симптомів
В організмі людини практично немає органів і систем нечутливих до гормонів щитовидної залози .
Все ознаки гіпертиреозу можна розділити на кілька груп:
- лабораторні ознаки,
- симптоми ураження внутрішніх органів,
- симптоми ураження нервової системи ,
- симптоми ураження кістково-м'язового апарату,
- симптоми порушення обміну речовин,
- симптоми ураження шкіри,
- інші симптоми.

у молодих пацієнтів найчастіше особливо виражені ознаки змін в обміні речовин. Для хворих старше 44-50 років найбільш характерні порушення в роботі серця.
Лабораторні ознаки
Аналізи крові необхідні для діагностики гіпертиреозу. При первинній формі захворювання виявляють високі рівні тиреоїдних гормонів (Т4 і Т3) і низький тиреотропний гормон (ТТГ). Вторинний гіпертиреоз зустрічається вкрай рідко. Для нього характерне підвищення всіх показників (ТТГ, Т4, Т3).
В аналізах крові можна виявити і непрямі ознаки захворювання: гіпохромною анемію, підвищення рівня лімфоцитів і зниження кількості лейкоцитів.
Поразка внутрішніх органів
При гіпертиреозі пошкоджується регуляція ритму серця. Симптом захворювання — стійка тахікардія, тобто частота серцевих скорочень більше 90 в хвилину. У пацієнта може розвиватися екстрасистолія і навіть миготлива аритмія.
Крім того, збільшуються значення:
- систолічного обсягу,
- хвилинного обсягу,
- швидкості кровотоку,
- систолічного тиску,
- пульсового тиску,
- маси циркулюючої крові.
Травна система при підвищеній функції щитовидної залози схильна до функціональних порушень. Відзначається посилена моторика у всіх відділах кишечника. У пацієнтів може бути розлади травлення: проноси, здуття живота.
З боку печінки іноді спостерігається біль в підребер'ї, жовтяниця, гепатит, гепатоз і цироз.
Діяльність статевих залоз порушується і у чоловіків, і у жінок. У важких випадках розвивається безплідність.
Поразка нервової системи
Тиреоїдні гормони у високих концентраціях ушкоджують всі відділи нервової системи (периферичні і центральні).
У пацієнтів може бути постійна нервозність, тривожність, сильна дратівливість. У середніх і важких випадках гіпертиреозу розвивається виражене порушення сну.
У більшості хворих спостерігається тремор пальців рук. Особливо помітно це мелкоразмашістий тремтіння верхніх кінцівок, якщо пацієнт закриває очі .
Поразка м'язів і кісткової тканини
Тривалий гіпертиреоз призводить до зниження мінеральної щільності кісток. З тканин вимивається кальцій. Результатом цього процесу можуть бути переломи кінцівок і хребта, множинний карієс.
Іноді порушується формування та оновлення кісток. Остеопатія може бути представлена розростанням твердої тканини під окістям. Такі потовщення зазвичай з'являються на пальцях рук і зап'ястях.
Зміни з боку м'язів зустрічаються у пацієнтів будь-якого віку і статури. Відзначається зменшення м'язової сили в кінцівках. Обсяг ніг і рук знижується. Багато хворих скаржаться на труднощі при підйомі по сходах, перенесення важких сумок і т. Д.
Зміни в обміні речовин
Симптоми гіпертиреозу — це висока швидкість обміну речовин і підвищена потреба в калоріях.
Пацієнти відчувають постійний голод. Але навіть рясна їжа не призводить до підвищення маси тіла. Навпаки, хворі швидко худнуть. Іноді втрата ваги складає більше 10-15 кг.
Енергія з їжі і жирових запасів витрачається на продукцію тепла. Температура тіла у пацієнтів перевищує стандартні значення на 0,5-1 градус. Хворі на гіпертиреоз скаржаться на «жар» в тілі, задуху, постійну пітливість.
Порушується жировий, білковий, вуглеводний обмін. У крові падає рівень загального холестерину, загального білка і їх фракцій. А концентрація глюкози часто досягає діабетичних показників.
Поразка шкіри при гіпертиреозі
Шкірні покриви при гіпертиреозі відрізняються підвищеною вологістю, блідістю. На щоках може бути рум'янець.
На дотик шкіра тепла, пружна, еластична.
У рідкісних випадках розвивається тиреоидная дермопатія. Це ускладнення частіше спостерігається при аутоімунних захворюваннях. Прояви більшою мірою зачіпають стопи і гомілки. Шкіра в цих зонах потовщується і ущільнюється. Причиною Дермопатія є особливий вид набряку — просочування тканин глікозаміногліканами.
Інші симптоми гіпертиреозу
Для гіпертиреозу пов'язаного з дифузним токсичним зобом характерні очні симптоми. Пошкодження органу зору викликано аутоімунним процесом в жирової клітковини очниці. На початку пацієнтів починають турбувати стомлюваність погляду, печіння в очах, сльозотеча. Потім може приєднуватися двоїння в очах, запалення рогівки і зниження зору.
діагностується окулістом. При огляді виявляється екзофтальм (випинання з орбіти) і симптоми ураження окорухових м'язів (Штельвага, Кохера, Грефе).
Для багатьох форм гіпертиреозу є характерним наявність зоба. Збільшена щитовидна залоза найчастіше спостерігається при дифузному токсичному зобі. При вузловому ураженні приобмацуванні виявляється одне або кілька новоутворень в області щитовидної залози.
Хвороби щитовидної залози
Захворювання щитовидної залози поширені серед жителів Росії. Синдром гіпотиреозу зустрічається у 2-15%, синдром тиреотоксикозу — у 1-2%, вузловий зоб — у 10-50% населення.
найбільше страждають тиреоїдними захворюваннями жінки репродуктивного та похилого віку. Ймовірно, це можна пояснити хронічною нестачею йоду і особливостями імунітету у цієї групи населення.
йодний дефіцит у жінок вище, так як резерви мікроелемента активно витрачаються під час кожної вагітності і всього періоду лактації.
Репродуктивний вік у жінок асоціюється з високою активністю захисних сил організму. Імунітет сильніше, ніж чоловічий. Але таку перевагу в боротьбі з інфекційними хворобами, обертається і певними проблемами. Так, у жінок частіше спостерігаються аутоімунні захворювання, в тому числі і щитовидної залози.
Класифікація захворювань
Хвороби щитовидної залози класифікують за різними параметрами. Лікарі користуються всіма системами для визначення тактики лікування пацієнта.
Поділяють захворювання щитовидної залози:
- за рівнем гормонів (еутіероз, гіпотиреоз, тиреотоксикоз),
- по структурі органу ( , вузловий зоб, змішаний зоб),
- по залученню в процес центральних структур ендокринної системи (первинний, вторинний процес),
- за наявністю йодного дефіциту (ендемічний, ідіопатичний),
- за часом виникнення (вроджені, набуті процеси),
- по стабільності процесу (транзиторні, постійні порушення),
- по гостроті процесу (хронічний, гострий, підгострий) і т . д.
На практиці найбільше значення має структура і гормональна функція ураженого органу.
Гормональний профіль при захворюваннях щитовидної залози
Для оцінки гормональної функції щитовидної залози використовують аналізи крові на тиреотропин (ТТГ), тироксин (Т4), трийодтиронін (Т3).
Проби краще виконувати в ранкові години, так як є певні добові ритми секреції цих біологічно активних речовин.
Синдром гіпотиреозу діагностують при низьких значеннях Т4 і Т3 і високому ТТГ. Такий стан є маніфестним і первинним. Тобто досить вираженим і безпосередньо пов'язаних з ураженням тиреоїдної тканини.
Поєднання високого ТТГ і нормальних значень Т4 і Т3 говорить про субклиническом первинному гіпотиреозі. Цей стан може протікати без клінічних проявів. Його причиною є патологічний процес в щитовидній залозі.
Вторинний гіпотиреоз підтверджується низькими рівнями ТТГ, Т4 і Т3. Це захворювання зачіпає в першу чергу гіпоталамо-гіпофізарну область головного мозку. Недолік стимулюючого впливу тропного гормону призводить до зниження функції щитовидної залози.
Первинний тиреотоксикоз характеризується пригніченим ТТГ і високими (маніфестний) або нормальними (субклінічний) значеннями тиреоїдних гормонів.
Вторинний тиреотоксикоз зустрічається вкрай рідко. Його діагностують при надлишку ТТГ, Т4 і Т3.
Причини і лікування гормональних порушень
Причиною первинного гіпотиреозу може бути аутоімунний тиреоїдит, ендемічний зоб, руйнування щитовидної залози радіоактивним йодом або під час оперативного лікування.
Вторинний гіпотиреоз найчастіше викликає крововилив в тканину гіпофіза, новоутворення в цій області або оперативне (променеве) лікування в області голови та шиї.
Лікування будь-якого захворювання щитовидної залози з гіпотиреозом проводиться за допомогою таблетованих препаратів . Медикаменти є синтетичними гормони щитовидної залози. Найчастіше досить буває застосування аналога людського тироксину.
Для контролю лікування призначають регулярні аналізи на ТТГ. Цільові значення рекомендуються індивідуально. У літньому віці тиреотропин може бути до 10 мед / л, у вагітних — строго до 2., 5 (3,0) мед / л.
При вторинному гіпотиреозі оцінюють рівень Т4. Бажано, щоб значення гормону відповідали середині вікової норми.
Первинний тиреотоксикоз в більшості випадків пов'язаний з або токсичним вузлом щитовидної залози. Транзиторні форми бувають при аутоімунному і підгострому тиреоїдиті.
Дифузний токсичний зоб викликає агресія власних захисних сил організму. Імунітет стимулює тиреоцитах особливими антитілами (до рецептора ТТГ).
Ризик захворювання пов'язують з несприятливою спадковістю, вірусними хворобами, частим перебуванням під променями сонця, вагітністю.
Лікування дифузного токсичного зобу може бути і консервативним, і радикальним. Таблетки допомагають тільки третини пацієнтів, іншим доводиться вирішуватися на хірургічне втручання або терапію радіоактивним препаратом.
Токсичні вузли практично завжди з'являються у людей старше 40 років. Їх виникнення пов'язане з тривалим йодним дефіцитом. Роками тканину щитовидної залози недоотримує потрібні мікроелементи. Її клітини проходять шлях гіпертрофії і гіперплазії, утворення вузлів і набуття автономії від дії гіпофіза.
Такі вузли не реагують на рівень ТТГ. Вони виробляють тиреоїднігормони під дією внутрішніх факторів. Особливо сильний сплеск активності таких новоутворень спостерігається після потрапляння в організм йоду. Тому в середньому і літньому віці не можна самостійно починати лікування біологічно активними добавками до їжі без консультації з ендокринологом і попереднього обстеження.
Якщо діагностовано захворювання щитовидної залози з вузлами, то варто уникати терапії препаратами з йодидами (аміодарон, кордарон, контрасти для томографії та рентгена). Крім того, заборонені масаж і фізіотерапія на шийний відділ хребта.
Дифузний зоб
Дифузний зоб — це перевищення нормальних обсягів щитовидної залози. Діагностують це порушення за даними огляду та ультразвукового дослідження.
У структурі дифузного зобу немає виражених вогнищ. Але в цілому вся тканина може бути неоднорідною.
Гіпертрофія і гіперплазія тиреоцитов відбувається під дією йодного дефіциту. Така трансформація особливо характерна для дитячого і молодого віку.
Для лікування ендемічного зобу зазвичай досить препаратів йоду. Якщо через півроку значущого ефекту не досягнуто, то в схему терапії можна додати і гормональні препарати (синтетичний тироксин).
Дифузний зоб зустрічається і при хронічному аутоімунному тиреоїдиті. Це захворювання, як і дифузний токсичний зоб, провокується власною системою захисту організму, принципова відмінність хронічного аутоімунного тиреоїдиту виражається у відсутності стимулюючого ефекту антитіл. Хвороба супроводжується поступовим руйнуванням тиреоцитов і падінням гормональної активності щитовидної залози.
Великий дифузний зоб при хронічному тиреоїдиті пробують лікувати синтетичним тироксином. Якщо щитовидна залоза продовжує збільшуватися і здавлює навколишні тканини, то подальше лікування полягає в хірургічному втручанні.
Вузловий зоб
Осередкові освіти — найбільш часта проблема щитовидної залози. Вузлом вважають відокремлений ділянку розміром від 1 см в діаметрі.
Осередкові освіти можуть бути помітні при уважному огляді передньої поверхні шиї, при обмацуванні (пальпації) щитовидної залози.
І інструментальних методик вузловий зоб допомагає виявити ультразвукова діагностика, радіоізотопне сканування, томографія (комп'ютерна або магнітно-резонансна).
Вузол щитовидної залози може бути і злоякісним, і доброякісним. Побічно про клітинному складі можна судити по ультразвукову картину. Так, активний кровотік всередині освіти, відсутність чітких меж і неоднорідність внутрішньої структури вузла частіше зустрічається при онкопатології.
Для виключення злоякісного процесу рекомендується цитологічна проба (тонкоигольная аспіраційна біопсія).
Для оцінки гормональної функції новоутворення найкраще підходить радіоізотопне сканування. Виявлені «гарячі» вузли вважаються токсичними.
Вузловий зоб можна вилікувати консервативним способом. Лікування цієї хвороби щитовидної залози йодом і гормонами довело свою неефективність.
Освіти або спостерігають або оперують. Хірургічне втручання необхідне при раку щитовидної залози, токсичної аденомі, вузлі з автономією, гігантському вузлі (більше 4 см в діаметрі).
Аденома щитовидної залози
Аденома щитовидної залози — це доброякісна пухлина тиреоїдної тканини. Об'ємне утворення такого характеру може перероджуватися в ракове захворювання. Ще одна небезпека аденоми — це високий ризик порушення гормонального фону.
Цей діагноз встановлюється на підставі цитологічного або гістологічного дослідження. По складу пухлина є вузлом з залізистих клітин (тиреоцитов).
Класифікація аденом щитовидної залози
Залежно від клітинної будови виділяють:
- фолікулярну доброякісну пухлину (колоїдна, фетальная, трабекулярная),
- папілярну доброякісну пухлину,
- доброякісну пухлину з В-клітин (клітин Гюртле),
- інші рідкісні види аденоми.
За гормональної активності аденоми підрозділяють на токсичні (Пламмер) і нетоксичні.
Колоїдна аденома називається макрофоллікулярной. Її структура - це дрібні і великі фолікули, наповнені білковим секретом. У тканини доброякісної пухлини можуть бути присутніми численні кісти різних розмірів.
Фетальна аденома - мікрофоллікулярная. В її структурі немає кіст і порожнин з колоїдом.
трабекулярную доброякісна пухлина позбавлена і колоїду, і фолікулів.
папілярних новоутворення складається з численних кіст. У їх порожнинах знаходиться рідина темного кольору. Стінка кожної кісти зсередини покрита разрастаниями сосочковой тканини.
Аденома з клітин Гюртля (В-клітин) рідко впливає на гормональну функцію. Її тканина містить великі клітини з масивними ядрами. Їх цитоплазма має еозинофільну забарвлення. Колоїду в такий аденомі немає.
Токсична аденома щитовидної залози є джерелом надлишку тироксину і трийодтироніну, а нетоксичний чи не порушує гормональний баланс.
Поширеність
Аденома тиреоїдної тканини зустрічається у всіх вікових групах. Частіше хворіють дорослі. Найбільше число пацієнтів відноситься до середнього і літнього віку. Жінки стикаються з аденомою щитовидної залози в 4-5 разів частіше, ніж чоловіки.
Відомо, що захворюваність значно вище в регіонах з йодним дефіцитом. Чим довше людина проживає в місцевості ендемічної по , тим більше у нього шанс захворіти аденомою.
З усіх видів доброякісних новоутворень тиреоїдної тканини найпоширенішим є фолікулярна пухлина.
Тиреотоксическая аденома зустрічається в понад 50% всіх випадків захворювання.
Етіологія
Причини виникнення доброякісних новоутворень щитовидної залози вивчені в повному обсязі.
Вважається, що певну роль у запуску патологічних процесів відіграє:
- дисфункція гіпоталамо-гіпофізарної системи,
- дисфункція автономної нервової системи,
- спадкові чинники,
- професійні та побутові токсичні впливи,
- забруднення навколишнього середовища,
- тривалий дефіцит йоду в раціоні харчування.
Несприятливі впливу провокують неконтрольоване зростання залізистих клітин. Якщо цей процес триває більше 5-10 років, то можлива малігнізація новоутворення.
Гормональні порушення пов'язані з поступовим придбанням клітинами пухлини функціональної автономії. Це властивість є незалежність секреції тиреоїдних гормонів від стимулюючих впливів гіпофіза.
Автономні аденоми виділяють в кров велику кількість тироксину і трийодтироніну. Ці речовини провокують розвиток тиреотоксикозу різного ступеня вираженості.
Досить часто виникнення тиреотоксикозу пов'язано з введенням в організм препаратів йоду у великих дозах. Такі медикаментозні втручання можливі при лікуванні аритмії, мастопатії, рентгенологічних контрастних дослідженнях.
Прояви аденоми
Вважається, що більшість аденом тиреоїдної тканини протікають без явних клінічних проявів. Пацієнти можуть не пред'являти ніяких скарг на своє самопочуття. Такі новоутворення найчастіше виявляються випадково.
залози з'являються тільки в тому випадку, якщо пухлина досягає досить великих розмірів або набуває ознак автономії.
Ознаки аденоми великих розмірів:
- осиплість або захриплість,
- утруднення ковтання твердої їжі,
- відчуття «кома» в горлі,
- сухий кашель,
- задуха в певних положеннях тіла,
- деформація форми шиї.
Ознаки токсичної аденоми:
- частота серцевих скорочень більше 90 в хвилину,
- артеріальна гіпертензія,
- зниження ваги на тлі гарного апетиту,
- тремтіння в пальцях рук,
- безсоння,
- тривожність, дратівливість, нервозність,
- пітливість і постійне відчуття «спека» в тілі.
Якщо лікар запідозрив аденому щитовидної залози, то він рекомендує пацієнту поглиблене обстеження.
Діагностика
Для того, щоб виявити і підтвердити аденому щитовидної залози пацієнт проходить лабораторні та інструментальні дослідження в поліклініці. Іноді остаточний висновок виноситься тільки після оперативного лікування новоутворення.
Для уточнення характеру процесу в щитовидній залозі хворому потрібно:
- ультразвукове дослідження (УЗД) з допплерографией і дуплексним скануванням,
- сцинтиграфія (сканування з ізотопами йоду) ,
- цитологія (тонкоигольная аспирационная пункційна біопсія),
- томографія (комп'ютерна або магнітно-резонансна),
- гормональний профіль (тиреотропний гормон, тироксин, трийодтиронін).
Ці діагностичні методики дозволяють виявити кількість пухлин у тиреоїдної тканини, їх розміри, форму, внутрішню структуру. Крім того, сцинтиграфія і гормональні аналізи дають інформацію про наявність автономії новоутворення.
Додатково кожному хворому необхідно пройти загальноклінічні дослідження:
- клінічний аналіз крові,
- біохімічний аналіз крові (ліпідний, вуглеводний, білковий профіль),
- електрокардіографію.
Ці обстеження необхідні для уточнення стану обміну речовин, уточнення ускладнень аденоми і визначення тактики лікування.
Лікування аденоми тиреоїдної тканини
Аденома - пухлина зі схильністю до озлокачествлению. Найнадійнішим методом лікування цього захворювання є хірургічний.
Операцію призначають у всіх випадках, коли її проведення в принципі можливо. Термін хірургічного втручання вибирають індивідуально.
Операція повинна проводитися на фоні еутиреозу, тобто нормального гормонального фону. Якщо у пацієнта тиреотоксикоз, то попередньо потрібно лікування тиреостатиками.
Ці препарати блокують синтез тироксину і трийодтироніну в організмі. Протягом 3-4 тижнів рівень гормонів крові приходить до нормальних значень навіть при вираженому вихідному тиреотоксикозі.
Ліки призначають у великій дозі з подальшим зменшенням її до підтримуючої. Кожні 7-10 днів під час лікування подібними препаратами потрібно контроль клінічного аналізу крові. Дослідження рівня тиреоїдних гормонів проводять кожні 3 тижні.
Видалення пухлини бажано проводити в осінньо-зимовий період. Перед операцією пацієнт госпіталізується в стаціонар для підготовки. Перед втручанням проводиться дослідження основних лабораторних параметрів, контроль серцево-судинної діяльності, аналіз анестезіологічного ризику.
В день операції виконується:
- тіреоідектомія (видалення всієї тканини залози),
- резекція (видалення 85-95% тканини),
- геміструмектомія (видалення однієї частки і перешийка).
В останні роки найбільш ефективним вважається максимально радикальне лікування, тобто тіреоідектомія.
Під час хірургічного втручання проводиться екстрена гістологія препарату видаленої тканини. Якщо виявляються злоякісні клітини, то обсяг операції розширюється.
Радиоизотопное лікування аденоми щитовидної залози є альтернативною хірургічного методу. Цей спосіб виключає оперативну травму, кровотеча, не вимагає анестезії. Його рекомендують літнім пацієнтам і хворим з серйозними захворюваннями серця.
