
Спадкова атаксія Фрідрейха (АФ) це захворювання, при якому відбувається пошкодження нервової системи по дегенеративного сценарієм .
Це аутосомно рецессивное (хвороба проявиться, якщо дитина успадкував від обох батьків ген захворювання), що характеризується мутацією гена відповідає за кодування білка під назвою фратаксін (білок мітохондрій відповідає за виведення заліза). Хвороба була названа на честь німецького лікаря Ніколауса Фридрейха (1825-1882), який описав її в віці 35 років.
атаксія називають хвороби викликають неузгодженість руху м'язів.
Причини захворювання
При мутації гена відбувається накопичення заліза в мітохондріях. що веде до надлишку заліза, і накопиченню вільних радикалів і різних ушкоджень (через їх неконтрольованої хімічної активності).
У першу чергу страждають нейрони, клітини м'язів серця, клітини підшлункової відповідають за синтез інсуліну, клітини сітківки ока і клітини кісток. Всі ці поразки ведуть до появи характерних симптомів АФ в центральному і периферичному відділах нервової системи, діабету, миокардиопатии, розладів зору і викривлення кісток.
Клінічна картина
У більшості випадків перші прояви атаксії Фридрейха характерні для віку від 10 до 20 років, але з меншою частотою можливо початок хвороби і на третьому і четвертому десятку життя.
Спочатку порушується хода хворого вона стає хиткою і непевною. Характерні часті спотикання і падіння.
Другими спостерігаються розлади в русі рук , з'являється тремтіння, яке призводить до зміни почерку. Далі порушується мова вона стає повільною і нерозбірливою, знижується слухова функція і присутня постійна слабкість в ногах.
Неврологія виділяє два види АФ мозжечковую і сенсетівной.
Хворому важко виконати позу Ромберга (положення стоячи, ноги разом, очі закриті, руки витягнуті вперед), промахується при спробах п'яткової-колінної проби (лежачи на спині із закритими очима високо піднімаємо одну ногу і намагаємося потрапити п'ятою в коліно іншої ноги) і пальценосовой проби (потрапити пальцем при закритих очах у кінчик носа).
Зникають ахіллового і колінний рефлекс. Розвивається синдром Бабинського при подразненні зовнішнього боку стопи відбувається розгинання великого пальця ноги.
Якщо захворювання прогресує, то спостерігається тотальна втрата надкостнічних і сухожильних рефлексів, настає порушення вібраційної чутливості і суглобово-м'язового почуття.
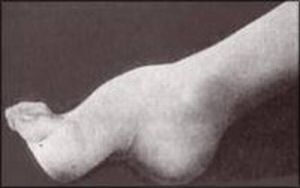
на фото симптом спадкової атаксії Фридрейха стопа Фридрейха
Часто хворі з ектраневральнимі проявами АФ потрапляють на прийом до невролога тільки після початку прояви неврологічних симптомів.
До цього їх можуть протягом декількох років без особливого успіху лікувати у кардіолога від аритмії, або у ортопеда від викривлень кісток.
Для інструментального діагностування спадкової атаксії Фридрейха використовують магнітно-резонансну томографію , яка дозволяє виявити атрофічні зміни в довгастому мозку і мозочку, в спинному мозку спостерігається зменшення його діаметра і інші атрофічні деградації.
Комп'ютерну томографію є сенс використовувати тільки на пізніх стадіях захворювання, так як на ранніх стадіях вона здатна виявити лише атрофію мозочка.
 Провідні шляхи мозку досліджують за допомогою транскраніальної магнітної стимуляції заснованої на законах магнітної індукції, периферичні нерви вивчають методами електронейрографія та електроміографії.
Провідні шляхи мозку досліджують за допомогою транскраніальної магнітної стимуляції заснованої на законах магнітної індукції, периферичні нерви вивчають методами електронейрографія та електроміографії.
при АФ спостерігається значне зниження потенціалів дії по рухових нервових волокнах на тлі втрати аж до повної відсутності чутливості.
Якщо мають місце екстраневральние прояви АФ, то застосовують відповідні цих симптомів додаткові методи досліджень. Важливе значення має вивчення генетики пацієнта, за допомогою ДНК-діагностики.
Порівнюють зразки крові хворого з її батьками та іншими кровними родичами. На стадії вагітності АФ можна виявити на 8-12 тижні ДНК-діагностики ворсин хоріона або на 16-24 тижні шляхом дослідження амніотичної рідини.
Лікувальні процедури
Для лікування АФ застосовують 3 види метаболічних лікарських препаратів:
- кофакторов ензимних реакцій (підвищують кількість реакцій);
- стимуляторів дихальної функції мітохондрій ;
- антиоксидантів (речовини уповільнюють окислення).
Додатково застосовують серцеві препарати поліпшують метаболізм в серцевому м'язі, нейропротектори, ноотропи (препарати активізують когнітивні функції). 
У випадках м'язових спазмів застосовують ботулотоксин в виглядівнутрішньом'язових ін'єкцій, при наявності викривлення кісток виробляють хірургічні операції.
Лікувальна фізкультура спрямована на тренування координації і сили м'язів дозволяє ефективно протистояти деградуючому дії АФ і зменшувати хворобливі відчуття.
У дієті хворим варто зменшити споживання вуглеводів, надлишок яких веде до поглиблення симптомів.
Прогноз
Атаксия Фридрейха характеризується неухильним прогресуючим перебігом, яке рано чи пізно призводить до летального результату. Смерть настає внаслідок серцевої або дихальної недостатності.
За статистикою до 35 років не доживає приблизно 50% хворих.
У жінок захворювання триває не менше 20 років, а для чоловіків цей показник дорівнює 2/3. Зрідка якщо немає цукрового діабету і проблем з серцем хворий може дожити до похилого віку і подолати 70 річний рубіж.
Відео: Атаксия Фридрейха
Спадкове дегенеративне захворювання атаксія Фридрейха. Лекцію читає доктор медичних наук Котов Н.С.
Стерта і важка дизартрія у дітей методики лікування, поради та відгуки
 Дизартрия у дітей є одним з різновидів мовного порушення, яке виникає через ураження центральної нервової системи.
Дизартрия у дітей є одним з різновидів мовного порушення, яке виникає через ураження центральної нервової системи.
Найбільш явними порушеннями цього захворювання є зміна інтонації, темпу і ритму мови , а також порушення голосоутворення та розлад артикуляції звуків.
Дітям, які страждають дизартрією, дуже складно жувати і ковтати.
Їм іноді складно застібати одяг на гудзики, пострибати на одній нозі або вирізати ножицями. Також складно їм дається письмова мова, тому навчаються вони в спеціалізованих школах.
Як лікувати дизартрію у дитини
У зв'язку з тим, що захворювання дизартрія не самостійного може спостерігатися при різних проявах розладів нервової системи , зміст і черговість всіх лікувальних заходів будуть встановлені після постановки лікарем клінічного діагнозу, враховуючи вік і стан хворого.
Лікування дизартрії у дітей проводиться комплексно. Залежно від того, в якій стадії перебуває хвороба, застосовуються такі заходи:
- логопедична корекція;
- лікування медикаментозне;
- масаж;
- дихальна гімнастика;
- ЛФК.
Не менш важкий розлад мови у дитини сенсомоторна алалія. Лікування цього захворювання має йти по . Тільки тоді воно буде досить успішним.
Лікарські препарати призначає лікар психоневролог. Як таких лікарських препаратів від захворювання не існує.
Лікарем призначаються ліки, які лише прибирають симптоматику хвороби і полегшують загальний стан хворого.
В медикаментозне лікування дизартрії у дітей входять такі препарати:
- Пантогам і знімають спазм судин ліки;
- Магне В6.
З серйозних препаратів можуть призначити:
- Судинні: , Цинаризин, Стугерон, Глиатилин і Інстенон.
- Ноотропи: Пантокальцін, Енцефабол, Пикамилон.
- метаболічної: Церебролізин, Актовегін, Церебролізат.
- Седативні: Персен, Ново-пасив, Тенотен.
Непогані результати показали наступні ліки: пірацетам, финлепсин і Цереброкурин.
Легше відбувається лікування стертою дизартрії у дітей.
Логопедична практика у дитини грунтується на загальному розвитку всіх сторін мови: граматичну будову, словник, фонематичний чутки. 
Вправи і гімнастика спрямовані на розвиток слухового сприймання, системи дихання, уваги і пам'яті, а також стимуляцію артикуляції і загальної моторики. Це важливо, тому що такі діти відчувають часто труднощі в навчанні писемного мовлення.
Відгуки батьків вказують на те, що серед інших методик лікування дизартрії у дітей дуже корисним є також навчання дітей в логопедичних групах дитячого садка .
Популярною методикою лікування є дихальна гімнастика Олександри Стрельникової , яка дозволяє відрегулювати мовне дихання і встановити плавність мови.
Суть гімнастики різкий вдих носом, на якому буде акцентовано увагу дитини.
Вдихи слід проводити довільно і природно . Виконувані вправи включають в процес зарядки всі частини тіла, викликаючи загальну фізіологічну реакцію організму в цілому і збільшуючи потребу в кисні.
Залежно від ступеня і форми дизартрії, дихальні вправи підбираються індивідуально.
Зазвичай лікування проводять в стаціонарі, потім амбулаторно. Основна мета лікування дизартрію усунути першопричину її появи, тобто основного захворювання. Повний курс терапії становить 4-5 місяців.
Важливе значення несе лікувальна фізкультура. Всі види вправ розвиток загальної моторики. Краще провести їх перед гімнастикою для органів мови, босим без взуття.
Проводять і курси масажу. Кожна техніка масажу виконується обережно, без зусиль, з легким розминання, щоб не викликати спазм.
Ускладнення і наслідки
Дизартрия може призвести до таких ускладнень:
- проблеми з соціальної зв'язком, здатністю нормально спілкуватися;
- соціальні проблеми, що впливають на відносини в сім'ї і друзями;
- депресії та соціальної ізоляції.
Відгуки батьків і лікарів про методи лікування
лікування дизартрії у дітей турбує багатьох батьків і фахівців, вивчимо відгуки, які вони залишають за результатами лікування:
- Олена. Моєму синові 5 років поставили діагноз дизартрія і ОНР 3 ступеня. Більше року ми працюємо з приватним логопедом і в результаті маємо дуже хороші результати, причому особливо помітні вони тим, хто давно не бачив мого сина. Звичайно до ідеалу ще далеко, але ми працюємо і відступати не збираємося. У вересні вже зібралися йти в логопедичний дитячий садок, сподіваємося, що стане ще краще.
- Марина. У мого сина теж була дизартрія. Зараз йому вже 14 років не залишилося нічого практично явного від цієї хвороби. Він вчиться в англо-німецької гімназії і має з англійської та російської мови найвищі оцінки. Довго працювали з логопедом приватно. Йому робили спеціальний масаж, фізіопроцедури і фізичні вправи.
- Віктор Петрович, доктор. Бездіяльність ворог в досягненні позитивного ефекту в лікуванні, тому дуже важливо почати лікування якомога раніше. І ще, дорогі батьки, жоден фахівець не позбавить дитину від дизартрії без вашої допомоги.
Прогноз
 Вчасно розпочате лікування і систематична робота з логопедом щодо усунення дизартрії у дітей може дати позитивний результат і прогноз.
Вчасно розпочате лікування і систематична робота з логопедом щодо усунення дизартрії у дітей може дати позитивний результат і прогноз.
Причому основну роль в лікуванні відіграє терапія ключовий хвороби, старанність пацієнта і його батьків.
На практично повну нормалізацію функцію мови можуть розраховувати в разі дизартрії стертою.
Такі діти, опановуючи навичками правильного мовлення, можуть цілком навчатися у звичайній школі, а логопедичну допомогу отримувати в поліклініці або шкільному логопункте.
У випадках важких можливо лише поліпшення стану мови. Комплексний підхід, що включає роботу з логопедом, масажиста, невролога, психоневролога і фахівця з лікувальної фізкультури допоможе досягти оптимального результату.
Висновки
Так як дизартрія спровокована порушенням роботи головного мозку дитини, дуже важко прогнозувати результат лікування.
Але якщо підійти комплексно до лікування і почати своєчасну терапію, це допоможе досягти відмінних результатів. Багато дітей відвідують загальноосвітні заклади і практично непомітно відстають від своїх однокласників і друзів в розвитку.
Печінкова енцефалопатія симптоми, лікування, прогноз і профілактика захворювання
 Печінкова енцефалопатія є комплексом неврной-психічних порушень, який проявляється у вигляді розлади поведінки і свідомості.
Печінкова енцефалопатія є комплексом неврной-психічних порушень, який проявляється у вигляді розлади поведінки і свідомості.
Даний синдром обумовлений також метаболічними розладами , унаслідок гострої печінково-клітинної недостатності, а також різного роду хронічних захворювань печінки.
Печінка є фільтром в нашому організмі і пропускає через себе велику кількість крові, таким чином, очищаючи її від токсинів, що накопичилися.
Зміст
Причини захворювання
Як правило, дане захворювання розвивається при вже наявних захворюваннях печінки. Але також істотно впливає і ряд інших чинників, таких як:
- зловживання алкоголем, сигаретами;
- наркоз під час операції;
- різні хронічні захворювання, їх загострення;
- кровотечі в шлунку, кишечнику;
- ниркова недостатність;
- метаболічний алкалоз.
Також хвороба особливо стрімко розвивається при цирозі печінки (коли функціонують гепатоцити печінки стрімко зменшуються і парехніматозная тканину переростає в сполучну).
При наявності форми гострого хронічного гепатиту синдром також має місце бути.
Найчастіше на тлі цирозу печінки печінкова енцефалопатія постає як самостійний клінічний синдром , а що стосується неврной-психічних порушень, то вони у пацієнтів з наявністю цирозу печінки можуть спостерігатися як пару місяців, так і кілька років.
Чим обумовлюється гипоталамический синдром пубертатного періоду і , щоб уберегти своє чадо від таких проблем.
Стадії захворювання
У 1977 році Міжнародною асоціацією з вивчення печінки були встановлені за допомогою спостережень кілька критеріїв відмінності печінкову енцефалопатію.
Отже, печінкова енцефалопатія має чотири стадії:
- Перша стадія називається продромальной, оскільки кожен день емоційний стан людини погіршується. Спостерігається зниження активності і здатність концентрувати увагу. Виявляється апатія, і сповільнюються психічні реакції. Не рідко психічне збудження переходить в агресію. Рівень розумової діяльності знижений, сон стає неспокійним.
- Під час другої стадії у пацієнта спостерігаються порушення з психікою і неврології. Характерно виконання стереотипних рухів і безглуздих вчинків. Продовжує виявлятися агресивність. Можлива поява такого симптому як плескають тремор (сіпання рук).
- У стадію номер три починає розвиватися комплекс розладів. Відбуваються порушення в свідомості (людина впадає в ступор); іноді людина не контролює сечовиділення, скрипить зубами; відзначаються судоми м'язів, знижується чутливість, настає загальна м'язова слабкість. Можливо прояв таких пірамідних знаків, як кістково-сухожильних гіперрефлексія або двосторонній симптом Бабинського. Неврологічні дослідження знаходять екстрапірамідні знаки (м'язова гіпертонія, уповільнення і порушення координації рухів, ригідність скелетних м'язів). Цікавий встановлений факт печінкового запаху з рота. З'являється він через повітря, що видихається летючих ароматичних з'єднань кишкового походження.
- Остання стадія — четверта . Являє собою печінкову кому, яка на початку неглибока, навіть з періодами ясної свідомості і порушення. Можна спостерігати мідріаз (розширення зіниць), пригнічення рефлексів, але роздратування на біль все одно присутній. У процесі прогресування коми знижується артеріальний тиск, дихання стає рідкісне, але глибоке (дихання типу Куссмауля), реакція на світло зіниць повністю відсутня. В кінцевому підсумку коми повністю припиняється діяльність рефлексів і відсутня больова чутливість.
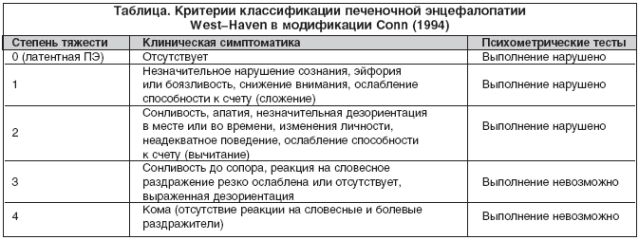
Печінкова енцефалопатія та її стадії
Симптоми захворювання
Існує загальноприйнята діагностика симптомів на кожній стадії печінкової енцефалопатії.
Залежно від стадії печінкова енцефалопатія має такі симптоми і ознаки:
- порушується період сну і неспання; проявляється неуважність; людина стає дратівливою; з боку неврологічних симптомів порушується координація точних рухів;
- сонливість набуває патологічний характер, реакції сповільнюються; хворий поступово губиться в часі; поведінка стає неадекватною і гнівним з проявами апатії; порушується мова; виникає плескають тремор;
- зазначається несвідоме свідомість, що приводить в ступор; мислення, як і поведінка, повністю відсутня; настає кома.
Діагностика печінкової енцефалопатії
Діагностування печінкової енцефалопатії здійснюється на основі анамнезу та клінічної картини, а також при виконанні ряду тестів на психомоторику.
Доцільно проведення декількох біохімічних аналізів. У крові знижується концентрація альбуміну та активність холінестерази. Фактори згортання також знижені.
Після роздратування світлом зорової області кори головного мозку реєструється характер перебігу енцефалопатії, що має велике значення в діагностиці. Біопсія спинномозкової рідини може показати збільшення вмісту білка.
У деяких індивідуальних випадках проводять такі методи дослідження як комп'ютерна томографія та магнітно-резонансна спектроскопія.
А вже при більш пізньому періоді діагностування створюються основи для диференціальної діагностики.
Лікувальні процедури
Чим раніше виявлено симптоми печінкової енцефалопатії і розпочато лікування, тим більше шансів на позитивний результат.
Для надання не тільки професійної допомоги, а й призначення правильного курсу лікування необхідно встановити причину, яка спровокувала розвиток печінкової коми.
На даному етапі розвитку медицини, методики лікування печінкової енцефалопатії можуть бути наступними:
- ідентифікація факторів;
- призначення спеціальних дієт;
- медикаментозна терапія.
Щодня роблять інфузійну терапію для корекції кислотно-лужного стану та застосовують розчин глюкози в кількості 5-10 г / кг на добу. Щоб зменшити кількість токсичних речовин в крові, зокрема, аміаку, призначають в застосування ряд гепатопротекторів.
У комплексі з медикаментозним лікуванням ефективно промивання шлунка. Далі призначають антибіотики, щоб зменшити всмоктування продуктів розпаду білка з кишечника. Для позбавлення від глибоких сухожильних судом застосовуються седативні препарати.
На жаль, не завжди людям допомагає медикаментозне лікування, тоді залишається лише здійснити трансплантацію печінки.
Прогноз
На початкових стадіях захворювання всі зміни, що відбуваються в організмі, оборотні, за умови своєчасного звернення за допомогою.
Коли настає кома і гостра печінкова енцефалопатія набуває незворотні наслідки, які в 80% випадків закінчуються летальним результатом .
Процес може прискорюватися на тлі печінкової недостатності. Скільки проживуть пацієнти при печінкової енцефалопатії безпосередньо залежить від своєчасно розпочатого лікування.
Результат захворювання безпосередньо залежить від раннього діагностування та якнайшвидшого призначення лікування.
Профілактика хвороби
Перш за все, необхідно відмовитися від прийняття будь-яких кількостей алкоголю.
Слід вчасно діагностувати і лікувати захворювання, які можуть спровокувати розвиток печінкової енцефалопатії. Це доброякісні та злоякісні новоутворення, гапатіт і так далі.
Відео: Енцефалопатія печінкова
Печінкова енцефалопатія етіологія, патогенез, лікування. Про все в цьому в ролику-презентації на тему цього важкого захворювання.
Що таке астроцитома головного мозку симптоми, лікування і прогноз життя
Астроцитома це підвид групи пухлинних хвороб головного мозку, що іменуються гліоми.
Будучи поширеним видом гліоми, порушення виникає з маленьких клітин — астроцитів.
Пухлина може виникнути в будь-якій частині мозку.
зокрема:
- в білій речовині дорослого;
- в мозочку;
- в мозковому стовбурі;
- в зоровому нерві у дітей.
За щільністю астроцитома майже не відрізняється від мозку , має світло-рожевий колір. З'являється незалежно від віку, найчастіше страждають чоловіки 20-50 років.
Зміст
Причини виникнення
Поки не з'ясовані всі причини виникнення астроцитоми головного мозку, але які сприяють факторами є:
- генетична схильність до пухлинних хвороб;
- несприятливе навколишнє середовище;
- професійна діяльність;
- онковіруси.
Класифікація і ступеня розвитку пухлини
Залежно від ступеня злоякісності, освіту ділиться на такі види.
Поліцітарная пухлина
Пілоідная астроцитома відноситься до першого ступеня злоякісності.
Це доброякісна пухлина з чіткими кордонами, зростає вкрай повільно, частіше спостерігається у дітей .
в основному, з'являється в мозочку і стовбурі мозку. Вона становить 10% захворюваності з усіх подібних утворень. Добре піддається оперативному лікуванню.
фибриллярную астроцитома головного мозку
Сузір'я або фібрилярна астроцитома головного мозку відносять до другого ступеня злоякісності.
Ця пухлина без конкретних меж, росте неспішно, але оперативному лікуванню піддається складніше, ніж попередня. Виявляється в 20-30 років.
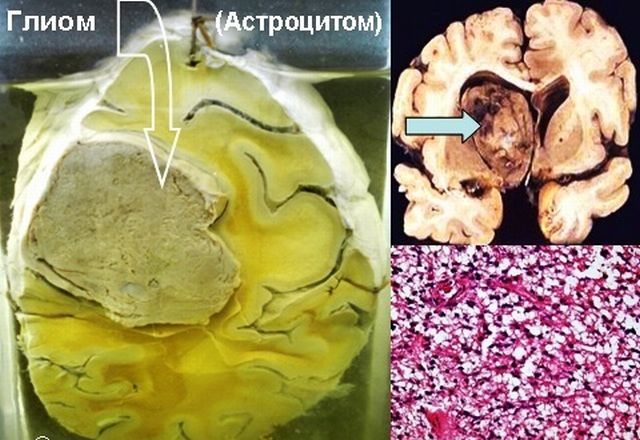
Анапластична пухлина
Анапластична астроцитома головного мозку відноситься до 3 ступеня злоякісності і найчастіше має несприятливий прогноз життя.
Злоякісне утворення без певних меж, розвивається швидко, погано лікується за допомогою операції, так як проникає в тканини мозку. Вік хворих 30-50 років. Найчастіше хворіють чоловіки.
Гліобластома
4 ступінь злоякісності і найбільш небезпечне освіту.
Розвивається дуже швидко, майже не піддається лікуванню , так само проникає в мозкову тканину і викликає відмирання мозку. Страждає часто сильна стать 40-70 років.
Це перші ознаки струсу мозку, які допоможуть своєчасно діагностувати травму і відправити потерпілого до лікарні.
Симптоми і ознаки захворювання
Клінічні ознаки розладу діляться на загальні і осередкові.
загальні симптоми освіти мають відношення до високого внутрішньочерепного тиску і токсичного впливу клітин пухлини. Порушення має такі ознаки:
- ;
- судомами;
- ослаблення пам'яті, мислення;
- ;
- нудотою з блювотою;
- порушенням зору;
- зміною ходи;
- змінами в поведінці.
Локальні прояви є наслідком руйнування і здавлювання пухлиною ділянок біля неї:
- в лобовій частині: зміна настрою, особистості;
- в скронях : відхилення в мовленні, пам'яті, координації;
- в тім'я: складності з моторикою, листом;
- в мозочку: проблеми з рівновагою;
- в потиличній: порушення зору, галюцинації.
Діагностичні методи
Спеціаліст повинен визначити симптоми, вивчити історію хвороби. Необхідно провести огляд.
Діагностика освіти може включати наступні процедури:
- Неврологічне обстеження. Тести орпеделяют рефлекси і роботу мозку.
- (МРТ) — обстеження з використанням магнітних хвиль, щоб визначити будову мозку. Це досить точний спосіб для визначення
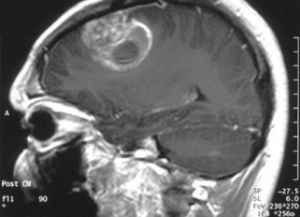 пухлини мозку.
пухлини мозку. - КТ (комп'ютерна томографія) — прилад, який захоплює і відтворює знімок мозку за допомогою променів рентгена.
- — рентген за допомогою барвника, введеного в артерії, що дає можливість доктору шукати відхилення в судинах, що ведуть до мозку.
- Біопсія — видалення шматочків тканин мозку для їх вивчення на наявність ракових клітин.
Лікувальні процедури
При виявленні освіти, основними факторами для подальшого лікування є:
- ступінь злоякісності;
- вік хворого;
- місцезнаходження пухлини;
- габарити освіти;
- ступінь неврологічних проявів астроцитоми.
Виявленням і лікуванням освіти займається нейрохірург і онколог.
Види лікування пухлини:
- Хірургічне лікування. Включає в себе повне або часткове видалення освіти, все залежить від розташування і ступеня злоякісності. Якщо пухлина великій мірі, то тут неодмінно потрібно використання хіміотерапії і радіотерапії. Нещодавно російські фахівці створили речовину, яку людина випиває перед втручанням, і під час операції на уражений орган направляється ультрафіолет, при якому всі ракові тканини світяться яскраво-рожевим кольором, що істотно підвищує ефективність процедури, так як є всі шанси видалити освіту повністю.
- Променева терапія. Вид лікування, націлений на променеве ураження клітин освіти. Залежно від ураження мозкової тканини на рак проводять від 10 до 40
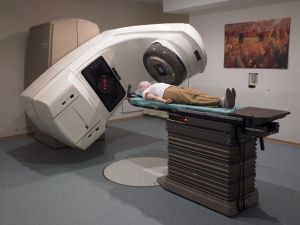 сеансів. При опроміненні страждають також нормальні клітини, але воно працює так, щоб здорові клітини згодом відновлювалися. Процедура має величезне значення в лікуванні астроцитоми, тому що продовжує життя багатьом людям.
сеансів. При опроміненні страждають також нормальні клітини, але воно працює так, щоб здорові клітини згодом відновлювалися. Процедура має величезне значення в лікуванні астроцитоми, тому що продовжує життя багатьом людям. - Хіміотерапія. Спосіб є прийом ліків токсичної дії, спрямованих на пригнічення ракових клітин. Хіміотерапія заподіює менше шкоди, ніж променева, тому більш підходить для дітей, ніж радіотерапія. Істотним тут є самопочуття хворого, ступінь хвороби і токсичного ураження організму в ході хіміотерапії. У Європі медицина зараз практикує більш дієві засоби для хіміотерапії, дія яких спрямована безпосередньо на боротьбу з хворобою.
- Радіохірургія. Радіохірургія найсучасніший спосіб лікування. Тут застосовуються комп'ютерні розрахунки, які направляють промінь вкрай точно в місце розташування освіти при невеликому опроміненні здорових тканин мозку. Радіохірургія виконується за допомогою Гамма-Ножа і Кібер-Ножа. Цей вид лікування показав себе дуже добре і дав можливість багатьом хворим прожити довше.
Прогноз
Поганий прогноз життя при астроцитома головного мозку пов'язаний з:
- високим рівнем злоякісності;
- частими змінами ступеня в бік збільшення;
- рецидивами.
Прогноз при порушенні залежить від деяких факторів, таких як вік хворого, причому, чим молодша людина, тим важче протікає розлад, розташування освіти, можливості його видалення і ступеня злоякісності.
Прогноз чи шанси на одужання не дуже великі. Якщо освіту доброякісне, то прогноз вважається позитивним, хоча тривалість життя людини дорівнює 3-5 років.
Так само є ризик перетворення ступеня пухлини з менш злоякісної в більш злоякісну, що може спровокувати поширення астроцитоми по інших органах.
На жаль, прогноз досить негативний, але якщо людині відомо про генетичну схильність, він може попередити вплив сприятливих факторів — невідповідною зовнішнього середовища, хімічних і радіаційних впливів.
Відео: Астроцитома зоряна пухлина
Астроцитома глиальная пухлина головного мозку, що виникає з астроцитів. Методики діагностики та лікування цього новоутворення в ролику.
Наслідки і ускладнення після струсу головного мозку психози, паркінсонізм і інші
 Струс мозку — це порушення цілісності кісток черепа або м'яких тканин .
Струс мозку — це порушення цілісності кісток черепа або м'яких тканин .
З людиною може статися нещасний випадок, при якому відбудеться удар головою об що-небудь тверде, це і викликає струс мозку.
При такому пошкодженні спостерігаються порушення роботи мозку, що не мають незворотних наслідків.
Подібне розлад буває у 70% людей , якихось чином пошкодили голову.
Струс є не важким видом черепно-мозкового ушкодження. Йому властиво розвиток загальномозковою і нестійкої неврологічної симптоматики, зазвичай досить швидко проходить.
Причини і симптоми травми
Під струсом головного мозку (далі для зручності СГМ) розуміють черепно-мозкову травму в легкій формі, при якій спостерігається втрата свідомості на до …
Методики лікування
З точки фізіології та анатомії людини струс мозку являє собою порушення функціональних зв'язків між нервовими клітинами кори великих полуша …
У частини хворих в якості можливих наслідків після струсу головного мозку, можуть з'явитися постстрессових порушення:
- сильні головні болі тривалістю до 2 тижнів , вираженість яких падає при споживанні анальгетиків чи інших знеболюючих;
- запаморочення, порушення концентрації уваги, проблеми з виконанням звичайних дій;
- блювота без видимих причин, нудота.
Ускладнення
Серед наслідків ураження є різні по проявах ускладнення після струсу головного мозку. Повторювані струсу викликають розлад, іменоване енцефалопатією боксерів.
Це вид паркінсонізму, властивий людям, які професійно займаються боксом і періодично переживають пошкодження голови. 
проявляється деяким відставанням в рухах однієї ноги або «ляпасами» стопи, проблемами з рівновагою, похитування; у частини хворих спостерігається добре помітна загальмованість дій, сплутаність свідомості, явно видно волочіння ніг, специфічні психічні відхилення (зменшення використовуваного запасу слів і т.д.), тремтіння голови, рук і ніг.
до таких ускладнень відносять:
- Поява особливої реакції на прийом алкоголю або зараження організму: в нетверезому стані, при наявності інфекційної хвороби, у хворого відбувається затьмарення свідомості, спалахи перезбудження і інші порушення психіки.
- Розлади, пов'язані зі зміною тонусу судин. Стандартно вони проявляються: наполегливими, постійними головними болями, сила яких збільшується при фізичних навантаженнях, що з'являються при фізичних зусиллях запамороченнями, чергуванням припливів крові до голови і різкої блідості з посиленою пітливістю, швидким настанням втоми.
- Непідконтрольні спалаху емоцій, підвищена дратівливість, швидке збудження, впадіння в лють, часто з агресивним ставленням до оточуючих. Досить часто за агресивними сплесками слід каяття, і хворому соромно за свою поведінку.
- Прояв ознак струсу у вигляді судом, схожих на напади епілепсії.
- Придбання хворим параноїдних якостей, а також невротичних станів , коли людина сильно переживає з приводу, тривожиться, відчуває страх.
Перш ніж прийняти препарат Кломіпрамін інструкція із застосування, відгуки лікарів і пацієнтів, дієві аналоги і про ліки.
До більш рідкісних ускладнень відносяться психози , коли у людини з'являються галюцинації, марення, спотворення сприйняття реальності.
у деяких випадках відхилення психіки можуть викликати придбане слабоумство, якому властиві серйозні зрушення мислення, пам'яті, втрата здатності орієнтуватися в реальності, апатія.
 Частіше за інших спостерігається контузія . Він може проявитися через будь-яку кількість часу після травми різкими, нестерпними головними болями, нападами запаморочення, занепокоєння і порушеннями сну, труднощами із зосередженням на будь-якому звичайному справі.
Частіше за інших спостерігається контузія . Він може проявитися через будь-яку кількість часу після травми різкими, нестерпними головними болями, нападами запаморочення, занепокоєння і порушеннями сну, труднощами із зосередженням на будь-якому звичайному справі.
Лікування за допомогою психотерапії в цій ситуації рідко допомагає; необхідно симптоматичне лікування, але слід враховувати, що прийом потужних знеболюючих засобів може стати небезпечнішим самого порушення і викликати появу залежності від медикаментів.
Висновки
Наслідки струсу можуть бути досить серйозними і різноманітними. Найчастіше незворотні ускладнення з'являються в украй важких випадках, або коли люди нехтують отриманими ушкодженнями і не дотримуються призначень доктора.
Щоб попередити такі наслідки, потрібно вчасно звернутися за допомогою до фахівця і строго дотримуватися його приписи:
- постільний режим;
- прийом необхідних ліків;
- відмовитися від перегляду телевізора, читання, слухання музики.
Це посприяє за короткий термін повністю відновитися після пошкодження і не мати незворотних наслідків.
Відео: Що робити при черепно-мозковій травмі
Лікар невролог розповідає, що таке черепно-мозкова травма і що робити при травмі голови. Поради і методики від лікаря.
Криптогенна епілепсія без чітких причин, але з явними наслідками
 Серед безлічі різновидів прийнято також виділяти кріптогенную. На перший погляд вона схожа на інші види порушення, проявляється такими ж симптомами, але при детальному вивченні можна виявити деякі особливості.
Серед безлічі різновидів прийнято також виділяти кріптогенную. На перший погляд вона схожа на інші види порушення, проявляється такими ж симптомами, але при детальному вивченні можна виявити деякі особливості.
Само слово криптогенний, щодо якого б захворювання воно не застосовувалося, означає невідомого походження. Відповідно, поняття криптогенная епілепсія означає, що немає ніяких видимих вогнищ в головному мозку, які викликали б епілептичні напади.
І тим не менше, виникають, часом, абсолютно безпричинно. Симптоматика при них схожа з такою при звичайній епілепсії. Єдина відмінність у відсутності вогнища патологічної активності.
Зміст
Трохи історії
Епілепсія , як захворювання, відома світові дуже давно. Однак офіційно захворюванням її стали вважати лише після 18 століття. До цього часу її походження пояснювалося різними версіями.
Найвідоміші лікарі стародавнього світу вважали цю хворобу патологією серця і судин. І лише Гіппократ висунув припущення, що суть  епілепсії криється в поразці головного мозку. Однак далі цього припущення він не просунувся.
епілепсії криється в поразці головного мозку. Однак далі цього припущення він не просунувся.
За часів Середньовіччя вважалося, що епілепсія це хвороба душі, результат підступів диявола. Людей, у яких виникали епілептичні припадки, вважали одержимими і піддавали тортурам і навіть смерті з метою вигнати диявола.
Після становлення психіатрії, як науки, про епілепсію знову стали говорити, як про хвороби тіла. З розвитком методів діагностики стали виявлятися органічні причини виникнення епілепсії. І лише криптогенная епілепсія досі залишається загадкою.
Анатомічна довідка
При звичайній епілепсії в речовині головного мозку, а точніше, в його корі, формуються вогнища патологічної нейронної активності. Вони виникають в тих ділянках, де у здорової людини їх бути не повинно. Функціонування таких патологічних ділянок зовні проявляється як характерний епілептичний припадок.
Криптогенна епілепсія проявляється тими ж симптомами, що укладаються в картину звичайного варіанта захворювання. Але за допомогою відомих на даний момент методів дослідження виявити патологічно змінений ділянку мозку не вдається.
Тому залишається незрозумілим, що змушує з'являтися характерну картину даного виду порушення.
Рівень сучасної медицини дозволяє точно діагностувати тільки 40 % випадків епілепсії. Решта 60% випадків відносяться до криптогенной епілепсії. Захворювання виникає спорадично, незалежно від статі і віку людини. Територіальних особливостей поширення цього захворювання так само не виявлено.
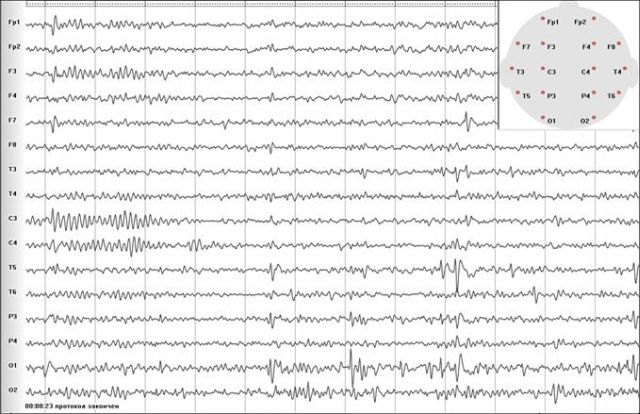
ЕЕГ-патерни
Так як видимого вогнища, внаслідок якого могла б формуватися , при криптогенной епілепсії немає, точні причини її виникнення невідомі. На цей час імовірними причинами вважаються ті ж, що викликають класичний вид порушення:
- основною причиною вважається обтяжена спадковість ;
- формування захворювання в деяких випадках може бути наслідком ;
- порушення може бути наслідком ;
- інтоксикації деякими речовинами теж здатні привести до появи захворювання.
Клінічна картина
Криптогенна епілепсія характеризується тими ж симптомами, що і класична. Епілептичні напади при ній можна  класифікувати так само, як і звичайні. Можна виділити кілька особливостей захворювання:
класифікувати так само, як і звичайні. Можна виділити кілька особливостей захворювання:
- напад протікає кілька важче, ніж при класичному варіанті;
- важко підібрати відповідне лікування, оскільки хвороба погано відповідає на основні використовувані групи препаратів;
- регрес особистості настає в кілька разів швидше;
- результати обстеження, особливо методів нейровізуалізації, кожен раз виявляються різними.
Однак є і кілька особливих фокальних форм, які відносять саме до цього варіанту захворювання.
Синдром Веста
найбільш рано виявляється варіант криптогенной епілепсії, його зазвичай діагностують у дітей у віці від двох до  чотирьох місяців.
чотирьох місяців.
Симптомом його є раптово виникають напади судом, які так само раптово припиняються.
Вони призводять до затримки розумового розвитку дитини.
Після досягнення дитиною однорічного віку синдром може самостійно припинитися, або трансформуватися в інший варіант захворювання.
Синдром Ленокса-Гасто
це також дитяча форма хвороби, але в більш пізньому віці від двох до восьми років. Цей синдром може з'являтися самостійно, або розвинутися з синдрому Веста.
Виявляється стан раптовими епізодами втрати рівноваги у дитини або короткочасними станами оглушення. При цьому втрати свідомості не спостерігається.
Часте виникнення нападів призводить до травматизації дитини і порушення розумового розвитку.
міоклонічного-астатичний варіант
Цей різновид криптогенной епілепсії характерна для дітей у віці від п'яти місяців до десяти років. Виявляється у віці до року виникненням нападів генералізованих судом (великого припадку).
Після того, як діти починають ходити, у них виникають напади раптової втрати рівноваги.
Решта варіантів криптогенной епілепсії, які проявляються як в дитячому віці, так і у дорослих, клінічно схожі з класичним перебігом захворювання. Всі напади можуть бути поділені на дві великі групи парціальні і генералізовані. У кожній групі виділяють кілька підвидів.
Парціальні напади
Виділяють наступні види :
- Моторний напад . При цьому припадку спостерігається скорочення мускулатури якогось окремого ділянки тіла. Це можуть бути
 м'язи кінцівок, спини, живота, мімічні м'язи. Приступ виникає раптово, і так само проходить. Втрати свідомості не спостерігається.
м'язи кінцівок, спини, живота, мімічні м'язи. Приступ виникає раптово, і так само проходить. Втрати свідомості не спостерігається. - Сенсорний напад . Цей варіант характеризується раптовою появою будь-яких відчуттів. Це можуть бути відчуття жару або холоду, повзання мурашок, поколювання, печіння, ватності в кінцівках, а також розлади органів чуття зорові, слухові, смакові і нюхові галюцинації. Втрати свідомості як такої при сенсорних припадках немає, але спостерігається певна аура у вигляді оглушення або шуму у вухах.
- Вегетативний напад . Для цього нападу характерна поява різних вегетативних порушень без втрати свідомості. Може з'явитися гіперемія окремих ділянок шкіри, підвищене потовиділення, коливання частоти серцевих скорочень і артеріального тиску.
- Психічний напад . Характеризується раптовим порушенням психічних функцій мова, мислення, пізнавання. Можуть з'являтися різні галюцинації, порушення рівноваги і координації рухів.
Автоматизми
Це вже більш складний варіант епілептичного нападу, що характеризується , причому виконує він їх неусвідомлено. Рухи різноманітні за своїм характером:
- мімічні;
- жестові;
- посмикування кінцівок;
- порушення ходи.
Вдруге-генералізований напад
Початок такого нападу може проходити за допомогою одного з перерахованих вище варіантів, але закінчується він завжди формуванням генералізованих судом, іноді з втратою свідомості.
Абсанс
Абсанс відноситься вже до генералізованим і характеризується раптової втратою свідомості тривалістю не більше п'яти хвилин. Може супроводжуватися появою будь-якого з парціальних нападів, найчастіше це автоматизми.
Генералізовані судоми
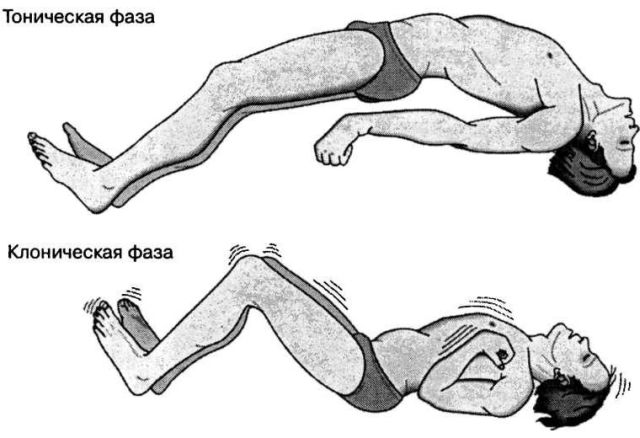
Криптогенна генералізована епілепсія найважчий вид захворювання. За деякий час до розвитку безпосередньо судом зазначається період аури головний біль, , .
Після цього розвиваються тонічні і клонічні судоми, що тривають в середньому десять хвилин . Закінчується такий напад мимовільним випорожненням кишечника і сечового міхура.
В послеприступном періоді спостерігається амнезія.
Діагностичні критерії
Основний діагностичний критерій криптогенной епілепсії повне виключення видимого органічного ураження мозку. Для того, щоб це виключити, використовуються наступні :
- Ретельний і повний збір анамнезу життя і хвороби пацієнта. Спрямований він на визначення можливої причини
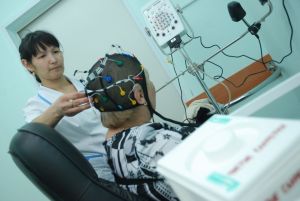 формування епілепсії.
формування епілепсії. - Основний метод діагностики . Суть методу полягає в запису за допомогою спеціального приладу електричної активності мозку. При наявності патологічної активності будуть спостерігатися зміни на плівці.
- Методи нейровізуалізації спрямовані на виявлення патологічного вогнища. До них відносяться ультразвукове дослідження, і . При криптогенной епілепсії ці методи підтвердять відсутність органічного ушкодження мозку.
Отже, криптогенная епілепсія характеризується лише наявністю характерних нападів і реєструються в цей момент змін на електроенцефалограмі. Ні можливих причин, ні органічної патології виявити не вдається.
Лікування захворювання
Криптогенна епілепсія погано піддається терапії загальноприйнятими методиками. Можливо, це пов'язано з відсутністю патологічного вогнища. Однак інших методів лікування, крім як класичних не придумано.
Основу лікування становить :
- ;
- група вальпроєвоїкислоти;
- Ламотриджин;
- Топирамат;
- Габапентин;
- .
Лікування протиепілептичнимипрепаратами завжди починається з якогось одного засобу найчастіше це Карбамазепин або вальпроати. Якщо лікування виявляється неефективним, препарат замінюється на інший або використовується комбінація з декількох препаратів.
Паралельно проводиться корекція інших супутніх розладів. Криптогенна епілепсія захворювання до кінця неясне, зі своїми особливостями течії. Вилікувати його буває досить складно, оскільки невідома причина його виникнення.
Гостре запальне ураження спинного мозку менінгомієліт
 менінгомієліт являє собою запальний процес, що вражає безпосередньо речовина спинного мозку і його оболонки. Він характерний не самостійним виникненням, а реакцією на основне, вихідне захворювання.
менінгомієліт являє собою запальний процес, що вражає безпосередньо речовина спинного мозку і його оболонки. Він характерний не самостійним виникненням, а реакцією на основне, вихідне захворювання.
В етіології менінгомієліт представлений різними локальними і системними інфекціями. Як правило, інфекція (скарлатина, кір, лихоманка) та алергічні стартери запалення (ревматоїдний артрит) часто виражаються лише на початку захворювання.
Найбільш небезпечним є хронічний менінгомієліт, спостережуваний при сифілісі, бруцельозі, хроностазісе, а іноді і туберкульозі. У цих випадках виникає огрубіння м'яких мозкових оболонок, створюючи зі спинним мозком і внутрішньою поверхнею жорстку оболонку.
Спинний мозок представляється стоншена, густішим, ніж зазвичай. У м'якій оболонці відзначається почервоніння, інфільтрація стінок кровоносних судин, іноді — лімфатичні вузли і фіброзу тканин мембран; запалення кровоносних судин поширюється по спинному мозку, часто в грудний відділ, в основному, воно впливає на білу речовину, іноді залучаючи до процесу і сіра речовина.
Далі процес поширюється на спинномозкові корінці, особливо, на ранніх стадіях захворювання.
Комплекс причин
менінгомієліт є вторинну патологію, що виникає на тлі інших захворювань шляхом потрапляння збудника хвороби в спинномозкові оболонки разом в кровотоком.
Серед інших захворювання провокує:
- Сифіліс . Це — одна з найбільш поширених причин менінгоміеліта. Йдеться про хронічне захворювання, що провокує
 ущільнення спинномозкових оболонок, в результаті чого доходить до виникнення спайок, які викликають компресію речовини спинного мозку.
ущільнення спинномозкових оболонок, в результаті чого доходить до виникнення спайок, які викликають компресію речовини спинного мозку. - Туберкульоз . Не менш часта причина захворювання. Мікобактерії з джерела хвороби потрапляють в спинномозкові оболонки з кров'ю. Результатом цього є виникнення міліарний ущільнень, що викликають утворення серозної рідини і локальної алергічної реакції. У разі відсутності лікування доходить до заміни рідини волокнистої сполучної тканиною, яка згодом призводить до створення спайок. При тривалому перебігу менінгоміеліта також може дійти до утворення центрів кальцинації спинного мозку.
Симптоматика порушення
На початкових стадіях виникають парестезії пошкодження корінців і спинномозкових оболонок, проявляється біль в грудях, черевної порожнини  і кінцівках. Парестезії виражаються онімінням, печіння і поколювання.
і кінцівках. Парестезії виражаються онімінням, печіння і поколювання.
В ході хвороби відбувається розвиток слабкості в кінцівках, часто зі збільшенням до повної , підвищення , складності з сечовипусканням і запори, порушення чутливості кінцівок і тулуба на рівні ураженої області.
На початковому етапі захворювання спостерігається підвищення білка в цереброспинальной рідини.
Якщо менінгомієліт заснований на інфекції або алергічної реакції, в спинномозковій рідині домінують лімфатичні елементи, а в септичних процесах — тривалий нейтрофільоз.
При спинальному сифілісі може бути позитивною реакція Вассермана в спинномозковій рідині та крові. Сифілісні менінгомієліт характерний ослабленням кінцівок аж до їх паралічу.
Захворювання, викликане туберкульозом, зазвичай, розвивається повільно; можуть мати місце деякі відмінності в інтенсивності і недовгою ремісії симптомів, при яких можливе повне затихання ознак. Це ускладнює розпізнавання захворювання.
До основних симптомів відноситься стискання спайками спинного мозку, що провокує порушення чутливості і довільні рухи кінцівок.
Діагностичні критерії та методи
Діагностику захворювання проводить лікар -невропатолог на підставі історії хвороби і характерної клінічної картини. Вона проводиться в рамках лабораторних досліджень.
У ході діагностики захворювання необхідно враховувати той факт, що меніногоміеліт у людини може являти собою наслідок іншої хвороби.
З цієї причини діагностика стартує з комплексного обстеження. В її рамках застосовуються такі методи: 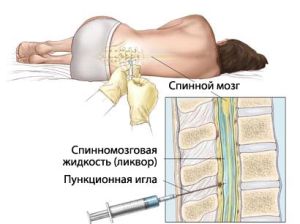
- люмбальна пункція;
- тести на сифіліс;
- проба на туберкулін;
- рентген грудної клітини.
Для визначення причин захворювання проводиться аналіз спинномозкової рідини. Якщо причина менінгоміеліта полягає в сифілісі, аналіз покаже плеоцитоз і позитивну реакцію Вассермана. Патологія, викликана ревматизмом, визначається наявністю лімфоцитів у спинномозковій рідині, в разі інфекції — лейкоцитів.
Медична допомога
Методи лікування менінгоміеліта безпосередньо залежить від вихідного захворювання, ускладненням яке він є. Тобто, для позбавлення від такого небажаного наслідки, як менінгомієліт, терапія зосереджується на лікуванні основного захворювання:
- У разі туберкульозу , як першопричини, призначається терапія, що включає прийом таких медпрепаратів , як Піразинамід, Ізоніазид, рифампіцин. З метою запобігання їх побічних дій, рекомендується прийом вітамінів групи В.
- менінгомієліт, спусковим механізмом якого є кір , передбачає госпіталізацію. З огляду на те, що сьогодні не існує ефективних препаратів для лікування кору, терапія заснована на забезпеченні заходів, спрямованих на нормалізацію водно-натрієвого, кровообіг в судинах і загальне очищення організму.
- Якщо в якості стартерів визначені тиф і бруцельоз , терапія передбачає прийом антибіотиків, які призначаються відповідно до ступеня чутливості до них конкретного пацієнта.
- Для лікування сифілісу використовується Пеніцилін. Проте, така терапія покаже позитивний результат тільки в тому випадку, якщо оптимальна концентрація медикаменту буде присутній в крові пацієнта протягом тривалого часу. В іншому випадку, повна перемога над сифілісом неможлива. Зважаючи на це, поряд з пеніциліном показаний прийом медпрепарату пробенецид, що запобігає вимивання з організму основного лікарського засобу.
На усунення первинного захворювання, посприяв появі менінгоміеліта, лікування не закінчується. Після процесу терапії організм послаблюється, що робить його сприйнятливим до інших захворювань.
Таким чином, доцільно включити в реабілітаційну терапію лікувальну фізкультуру, , внесення змін в раціон (посиленим прийом вітамінів), бажано також санаторне лікування.
Прогноз і наслідки
 Прогноз у пацієнтів з менінгоміелітом, в першу чергу, безпосередньо залежний від причин, які привели до його розвитку. Ефективність терапії тісно пов'язана з ходом захворювання: чим гостріше його протікання, тим більше позитивні результати покаже лікування.
Прогноз у пацієнтів з менінгоміелітом, в першу чергу, безпосередньо залежний від причин, які привели до його розвитку. Ефективність терапії тісно пов'язана з ходом захворювання: чим гостріше його протікання, тим більше позитивні результати покаже лікування.
Щодо «сприятливості» для організму, найкраще піддається захворювання, що стало результатом інфекційних патологій або алергічних реакцій (в цьому випадку вихідними захворюваннями є бруцельоз, тиф, кір, ревматизм).
На ранніх стадіях захворювання можуть виникнути подальші ускладнення, що вимагають спеціального лікування, і іноді є ознакою підвищеної серйозності хвороби. Інфекція може викликати сепсис, синдром системної запальної відповіді, падіння артеріального тиску, збільшення частоти серцевих скорочень, високу або аномально низьку температуру і швидке дихання.
Як не допустити?
Перш за все, профілактика менінгоміеліта грунтується на діагностуванні та лікуванні потенційно небезпечних захворювань, здатних привести до патології.
З метою запобігання формування поствакцинального захворювання доцільно відмовитися від нової вакцинації під час гострої стадії захворювання або в разі підозри можливої присутності індексу миелита.
Важлива підтримуюча терапія сонячним світлом і вітаміном D, відмова від куріння і контроль ваги.
хвороби
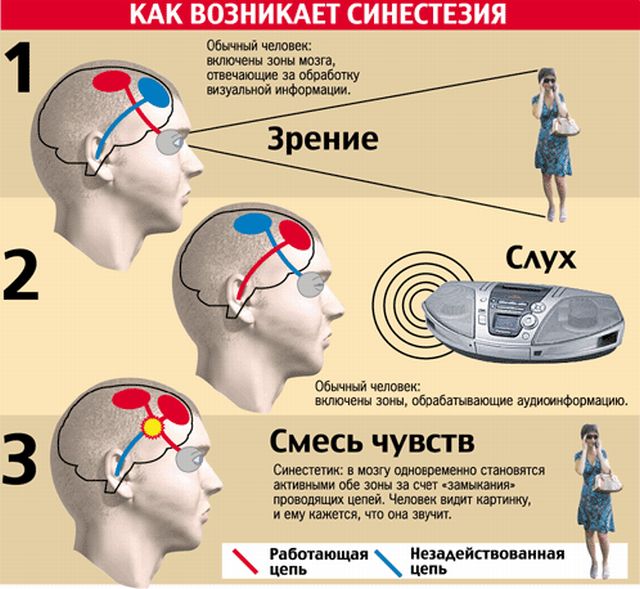
Синестезія нейронарушеніе або божий дар?
 З давньогрецької мови слово «синестезія» можна перевести, як «соощущеніе», «совоспріятіе».
З давньогрецької мови слово «синестезія» можна перевести, як «соощущеніе», «совоспріятіе».
Дане явище є нейрологический феномен, при якому при подразненні одного сенсорної системи відбувається автоматичне роздратування іншого.
Хто такі сінестети?
Людина, не схильний до синестезії, не здатний зрозуміти до кінця всю сутність даного явища. Щоб дізнатися, як відчуває навколишній світ сінестет, потрібно спробувати уявити собі, що звуки можуть мати смак, а тактильні відчуття бувають пофарбовані в різні кольори.
Не слід плутати сінестетов з дальтоніками або іншими категоріями людей, що мають спотворене сприйняття дійсності. 
Феномен полягає в тому, що людина одночасно сприймає двома або більше органами почуттів то, що оточуючі здатні відчути лише одним.
Приклади синестезії:
- при прослуховуванні музики перед вашим внутрішнім зором проносяться кольорові плями, або ви відчуваєте в роті смак того або іншого продукту;
- кожна або деякі літери алфавіту асоціюються з тим чи іншим кольором, для багатьох сінестетов буква «А» забарвлена в червоний.
Цікаві факти
Соціум завжди ставився з підозрою до «дивним» людям, які відрізнялися від інших. Людини, здатного сприймати світ по-іншому, можуть вважати психічно хворим. Проте, синестезія повинна викликати інтерес, а не жах і огиду.
Серед цікавих фактів про феномен можна відзначити наступні.
Головним є те, що синестезія, з точки зору психології, не є розладом або захворюванням. Це така ж особливість людського організму, як колір волосся або очей. «Кольоровий слух» вперше був описаний в 1812 році німецьким лікарем Саксом.
явищем цікавилися не тільки психіатри, але і люди мистецтва. В кінці XIX-початку ХХ століття предпринимался ряд спроб донести змішання почуттів до тих, кому ці відчуття недоступні. У 1915 році для виконання світловий партії з «Прометея» А. Скрябіна був створений особливий інструмент, що дозволяє одночасно слухати музику і бачити кольори, що асоціюються з тим чи іншим звуком.
Не існує єдиної думки про те, скільки всього сінестетов живе на планеті. Деякі дослідники вважають, що феномену схильне 4% населення Землі. Хтось наводить цифру 0,05%.
Де криється причина?
Загальної теорії про те, чому людина сприймає що-небудь не одним органом почуттів, в сучасній науці не існує. Феномен в більшості випадків вивчається фрагментарно, тобто, по частинах. Різні дослідники підходять до цього явища з різних сторін.
Існує припущення, що совоспріятіе пов'язано з особливостями будови мозку людини, який до нього схильний. Мозок розділений на різні ділянки.
Кожна область виконує свої власні функції. Ймовірно, у сінестетов зв'язків між цими ділянками значно більше, ніж у звичайних людей. При подразненні однієї області неминуче піддається роздратуванню і друга, або навіть третя.
Інші версії:
- Синестезия являє собою феномен, який здатний виникнути при добуванні сенсу при дії сінестетіческіе стимулу. Це семантичний підхід до проблеми , на якому заснована ідеастезія. Щоб зрозуміти нейронні механізми явища, слід вивчати механізми вилучення сенсу і семантики.
- Крос-активація . Відповідно до цієї теорії, між двома суміжними зонами кори головного мозку відбувається перехресна активація.
 Наприклад, ділянку, що відповідає за колір, підпорядковується області, що відповідає за розпізнавання букв і цифр. При цьому колірна зона може мати пошкодження і функціонувати неправильно. Теорія передбачає, що синестезія є вродженим явищем, яке виникло в ході генетичної мутації.
Наприклад, ділянку, що відповідає за колір, підпорядковується області, що відповідає за розпізнавання букв і цифр. При цьому колірна зона може мати пошкодження і функціонувати неправильно. Теорія передбачає, що синестезія є вродженим явищем, яке виникло в ході генетичної мутації. - Спадковість . Вважати феномен спадковим фактором вчених змушують люди, батьки або більш далекі родичі яких також були сінестетамі. Однак дана теорія не розкриває механізм виникнення феномена, пояснюючи лише його поява у конкретної людини. Незважаючи на випадки передачі особливості сприйняття від батьків дітям, явище не варто розглядати виключно як спадковий фактор. Сінестети народжуються і в сім'ях цілком звичайних людей.
- Неповна миелинизация і рудименти прунінга . Ці теорії наполягають на тому, що синестезія характерна для будь-якого новонародженого. При народженні у людини може бути більше нейронних зв'язків між різними ділянками мозку. Більшість людей втрачає частину цих сполук в перші роки свого життя. У меншості вони зберігаються. Теорії піддавалися критики з багатьох причин. Перш за все, не слід забувати, що новонароджена дитина не має чіткого сприйняття. Він не розрізняє букви і цифри, не має поняття про квіти, незважаючи на те, що здатний їх бачити. Щоб мати совоспріятіе, необхідно отримати певне уявлення про кожен окремий вид відчуття.
- Інтеграційна нейрофеноменологіческая парадигма . Теорія заснована на комплексному вивченні синестезії. Вона не наполягає на якомусь одному виді виникнення феномена, розглядаючи і генетичну схильність, і вплив навколишнього середовища, і розумові процеси, і багато інших чинників.
Різновиди феномена

Журналіст Соломон Шерешевський
Виділяють 2 форми феномена: асоціативна та проекційна. Ассоціатори відчувають сильну зв'язок між самим відчуттям і стимулом. Проектор відчувають синестетические переживання в момент дії подразника. Види явища досить різноманітні.
Свої назви вони отримують в залежності від учасників процесу. У сінестетіческіе акті зазвичай беруть участь 2 (в окремих випадках 3) виду сприйняття. Журналіст Соломон Шерешевський — один з небагатьох, у кого були задіяні всі 5 почуттів.
Серед найбільш поширених видів синестезії відзначають:
- Лексико-гастіческій . Смакові асоціації виникають від будь-яких образів або слів. Приклад: улюблена мелодія має смак малинового варення.
- Емпатія дотиків (синестезія дзеркального дотику). Один з найрідкісніших типів. Людина відчуває дії, здійснювані по відношенню до іншої людини. Приклад: сінестет став свідком того, як хтось когось ударив по щоці, і відчуває удар на власній щоці.
- Порядкова лінгвістична персоніфікація . Форма явища, при якій будь-яка порядкова послідовність (дні тижня, місяці, цифри, букви і т. Д.) Викликає асоціації з певними особистостями.
- Акустико-тактильний . Один з найпоширеніших видів, при якому звук викликає тактильні відчуття.
- Числова лінія . Сінестет здатний мимоволі побачити карту чисел при згадці про них.
- Локалізація послідовностей . Являє собою можливість спостерігати числову послідовність у вигляді точок у просторі.
- кинестика-слуховий . Це здатність «чути» звуки при їх відсутності. Приклад: спостерігати здалеку, як хтось стукає палицею об землю, і «чути» глухий звук.
- графемно-колірної . Це бачення цифр, букв та інших графем в кольорі.
- Фонопсія . Являє собою спільне сприйняття звуків і кольорів. Один з найбільш поширених типів.
Я — сінестет
Багато людей дізнаються про те, що належать до числа сінестетов, абсолютно випадково. Раніше вони не звертали уваги на те, що бачать музику в кольорі або відчувають її на смак.
Людина, дізнавшись, що він не такий, як усі, задає собі питання: добре це чи погано? Насправді, у даного явища немає ні плюсів, ні мінусів. Наявність совоспріятія не впливає ні на які інші функції організму.
Однозначної відповіді на питання про те, чи можна розвинути в собі незвичайні здібності, немає. У людини можна просто викликати асоціації об'єкта з певним звуком. Однак це буде умовний рефлекс.
Синестезия — спонтанне явище, яке виникає мимоволі. Крім цього, феномен відрізняється вибірковістю і суб'єктивністю. Одна людина бачить будь-який звук червоним, інший сприймає той же самий звук фіолетовим.
Реакція совоспріятія може виникати далеко не на всі слова і звуки. Явище нерідко викликається вживанням алкоголю і наркотиків.  Але тимчасові галюцинації, що виникли в результаті застосування психоактивних речовин, не роблять людину сінестетом.
Але тимчасові галюцинації, що виникли в результаті застосування психоактивних речовин, не роблять людину сінестетом.
Намагатися позбутися своєї «дивацтва» необов'язково. Ймовірно, це просто неможливо. Однак якщо синестезія несподівано виникла в досить зрілому віці, людина повинна насторожитися і пройти обстеження головного мозку.
Набутий смакової або колірної слух може свідчити про , , , і деяких інших захворюваннях або пошкодженнях. У подібних випадках позбавлятися потрібно не від синестезії, оскільки вона є лише наслідком, а від того, що спровокувало соощущенія.
Тест на синестезію можете ви спробувати звук на смак:
З світу знаменитих

Володимир Набоков
Серед людей, що володіють або володіли совоспріятіем, багато знаменитостей. В основному цьому явищу схильні творчі люди: письменники, художники, актори, музиканти.
Сінестетамі є Володимир Набоков, Василь Кандинський, Іда Марія, Микола Римський-Корсаков. Є, однак, серед цих людей і ті, хто далекий від мистецтва, наприклад, Нікола Тесла.
Слава і успіх художників, музикантів і вчених, наділених феноменом соощущеній, свідчить про те, що синестезія не є чимось небезпечним або заважає щоденної життєдіяльності людини. Внутрішній світ сінестета набагато багатше внутрішнього світу звичайних людей.
Медикаментозне лікування епілепсії: ефективні препарати і ліки
 Ті, хто бачив , прекрасно знають, наскільки страшна ця хвороба. Чи не легше доводиться тим, хто має родичів або знайомих з таким діагнозом.
Ті, хто бачив , прекрасно знають, наскільки страшна ця хвороба. Чи не легше доводиться тим, хто має родичів або знайомих з таким діагнозом.
В цьому випадку необхідно знати, які ліки допомагають від епілепсії, знати, як їх застосовувати і своєчасно контролювати їх прийом хворою людиною.
В залежності від того, наскільки правильно буде підібрано лікування залежить частота нападів, не кажучи вже, про їх силу. Саме про протиепілептичних медикаментах мова і піде нижче.
Зміст
Принципи медикаментозного лікування епілепсії
Успіх допомоги залежить не просто від правильно підібраного препарату, а й від того, наскільки сам хворий буде ретельно виконувати всі настанови лікаря.
Основа терапії — підібрати ліки, які допоможуть усунути (або значно їх скоротити), при цьому не принесе побічних ефектів.
Якщо виникають реакції, то головне завдання лікаря — вчасно скоригувати терапію. Збільшення дози проводиться зовсім в крайніх випадках, так як це може відбитися на якості життя хворого.
При є ряд принципів, які повинні виконуватися в обов'язковому порядку:
- в першу чергу призначається ОДНЕ ліки з першого ряду;

- дотримується і контролюється лікувальний і токсичний вплив на організм пацієнта;
- вид препарату підбирається в залежності від виду нападу (їх класифікація складається з 40 типів);
- якщо монотерапія не робить належного ефекту, фахівець має право спробувати політерапію, тобто призначити ліки з другого ряду;
- ніколи не можна різко припиняти прийоммедикаментів, при цьому, не проконсультувавшись з лікарем;
- до уваги беруться інтереси хворого, починаючи з ефективності ліки і закінчуючи здатністю людини його купувати.
Дотримання даних принципів дозволяє досягти ефективної терапії.
Чому медикаментозна терапія часто неефективна?
Більшість хворих на епілепсію змушені приймати протиепілептичні препарати (ПЕП) довічно, або, принаймні, дуже тривалий період.
Це призводить до того, що в 70% всіх випадків успіх все-таки досягається. Це досить високий показник. Але, на жаль, як свідчить статистика, 20% пацієнтів залишаються зі своєю проблемою. Чому виникає така ситуація?
Для тих на кого препарати для лікування епілепсії не роблять належного впливу, фахівцями пропонується нейрохірургічне втручання.
Крім цього можуть використовуватися методи стимуляції вагусних нерва і спеціальні . Ефективність терапії багато в чому залежить від наступних факторів:
- кваліфікації лікаря;

- правильності визначення типу епілепсії;
- грамотно підібраного препарату першої або другої категорії;
- якості життя хворого;
- виконання хворим всіх приписів лікаря;
- труднощі лікування поліморфних нападів, які часто важко визначаються;
- дорожнеча ліків;
- відмови хворого від прийому ліків.
Звичайно, побічні дії ніхто не відміняв, але лікар ніколи не призначить препарат, ефективність якого буде менше ціна, ніж потенційна загроза. До того ж завдяки розвитку сучасної фармакології, завжди є можливість скорегувати програму лікування.
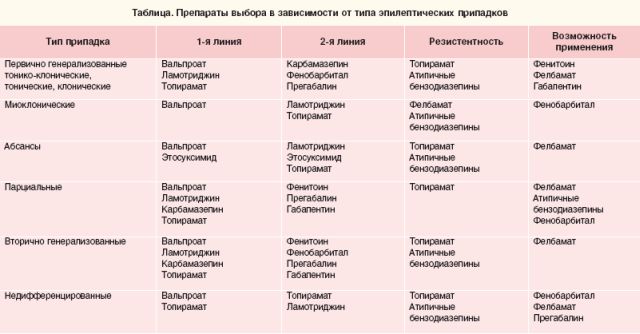
Які групи засобів використовуються в терапії
Основа успішної допомоги — індивідуальний розрахунок дози і тривалості прийому . Залежно від типу припадків, при епілепсії можуть призначатися такі групи ліків:
- Протисудомні . Дана категорія сприяють розслабленню м'язів, тому їх призначають при , ідеопатіческая, криптогенной і . Сприяють усуненню первічних- і вторинно генералізованих судомних нападів. Протівоконвульсівние ліки можуть призначатися і дітям, якщо має місце тоніко-клонічні або міоклонічні судоми.
- Транквілізатори . Призначені для придушення збудливості. Особливою ефективністю володіють при малих припадках у дітей. Цю групу використовують з особливою обережністю, так як багато досліджень довели, що в перші тижні припадків, такі кошти тільки погіршують ситуацію.
- Седативні . Не всі напади закінчуються добре. Бувають випадку коли перед і після нападу у хворого виникають дратівливість і настирливість, депресивні стани. У цьому випадку йому прописують заспокійливі препарати з паралельним відвідуванням кабінету психотерапевта.
- Ін'єкції . Такі процедури забезпечують зняття сутінкових станів і афективних порушеннях.
Все сучасні ліки від епілепсії ділять на 1й і 2й ряд, тобто базисну категорію і препарати нового покоління.
Вибір сучасних лікарів
Хворим на епілепсію завжди призначають один препарат. Це засновано на тому, що одночасний прийом ліків може спровокувати активізацію токсинів кожного з них.
На початкових етапах дозування буде не значною, щоб була можливість перевірити реакцію хворого на ліки. Якщо ефекту немає, то її поступово збільшують.
Список найефективніших таблеток від епілепсії з 1-й і 2-ї черги вибору.
Перша черга вибору
Тут є 5 основних діючих речовин: 
- (стазепін, Тегретол, финлепсин);
- Бензобарбітал (Бензол);
- Вальпроат (Конвулекс, Депакін, апілепсін);
- Етосуксимід (Петнідан, Суксилеп, Заронтін);
- Фенітоїн (Дифенін, Епанутін, Дилантину).
Ці кошти показали максимальну ефективність. Якщо з тих чи інших причин, дана категорія препаратів не підходить, то розглядаються ліки від епілепсії з другого ряду.
Друга черга вибору
Такі ліки не настільки популярні, як вище наведені. Це обумовлено тим, що вони або не надають належний ефект, або їх побічні дії набагато більш згубно, ніж саме лікування.
Проте, на короткий термін можуть бути виписані:
- Люмінал або активна речовина фенобарбітал;
- Трілептал головний компонент окскарбамазепін;
- Ламіктал до складу входить ламотриджин;
- Фелбатол або Талокса активний компонент фелбамат;
- або Діамокс ефект досягається за рахунок ацетазоламіду;
- Топамакс активність проявляє топирамат;
- антелепсін, Клоназепам абоРівотріл допомагає клопазепам;
- Нейротін головне активна речовина габапентин;
- радедорм або еуноктін до складу входить нітрозепам;
- Сабріл головний діючий компонент вигабатрин;
- Фрізіум виготовлений на основі клобазама;
- седуксен, Діазепам або Реланіум активність обумовлена наявністю діазепаму;
- Гексаін, Місолін або Мілепсін допомагає вести боротьбу примидон.
Список ліків від епілепсії досить об'ємний. Який саме тип препарату вибрати, його дозування і тривалість прийому, може призначати тільки фахівець. Це обумовлено тим, що кожне активна речовина діє на конкретний тип припадків.
Тому хворому спочатку треба буде пройти повноцінне обстеження, за результатами якого і буде розписаний курс терапії.
Лікарська допомога при нападах різного виду
Кожен хворий на епілепсію, а також його близькі люди, повинні чітко знати форму і вид ліки. Іноді, в період нападу, кожна секунда може стати останньою.
Залежно від форми діагнозу, хворому можуть прописати наступні ліки:
- Ацетазоламід . Його призначають при , що не усуваються іншими медикаментами.

- Карбамазепин, Ламотриджин . Призначені для усунення генералізованих і .
- клоназепам . Бореться з атоническими, миоклоническими, атиповими абсансами, також допустимо в лікуванні .
- Вальпроєвая кислота . Даний засіб допомагає в більшості випадків, через що її медики рекомендують завжди мати при собі епілептикам. Усуває , генералізовані і , судоми фебрильного характеру, міоклонічні та атонічні напади, а також дитячі спазми.
- Етосуксимід . Допомагає тільки при ,
- Габапент . Призначений для лікування .
- Фелбамат . Усуває абсанси атипового характеру і напади парціального типу.
- Фенобарбитал, Фенітол . Призначається хворим з генералізованими тоніко-клінічними епілепсії, а також при парціальних нападах.
- Топирамат . Має аналогічну допомогу, що і попередній препарат, але паралельно з цим може усунути абсанси.
Щоб правильно підібрати ліки, хворого необхідно повноцінно обстежити.
Особливості терапії — найбільш затребувані ліки
Нижче наведені ліки від епілепсії, які вважаються найбільш затребуваними.
Наш суб'єктивний вибір кращих препаратів від епілепсії:
- Суксіпед початкова доза 15-20 крапель тричі на день, допомагає від малих припадків;
- Фалілепсін початкова доза 12 таблетки 1 раз на день;
- Сибазон є внутрішньом'язової ін'єкції;
- Пуфемід 1 таблетка 3 рази на день, призначається при різних типах епілепсій;
- Мидокалм 1 драже тричі на день;
- церебролізин внутрішньом'язова ін'єкція;
- настойкапівонії — заспокійливий засіб, яке п'ють по 35 крапель, розведених у воді, 3-4 рази на добу;
- Пантогам 1 таблетка (0,5 г) приймається тричі на день;
- Метіндіон дозування залежить від частоти нападів скроневої або травматичної епілепсії.
 Кожний препарат має своя тривалість прийому, так як деякі ліки викликають звикання, а значить, поступово ефективність буде знижуватися.
Кожний препарат має своя тривалість прийому, так як деякі ліки викликають звикання, а значить, поступово ефективність буде знижуватися.
Підбивши підсумок, варто сказати що протиепілептичних ліків є безліч. Але жодне з них не зробить належного результату, якщо його приймати не правильно.
Так що відвідати фахівця і пройти діагностику все ж доведеться. Тільки так можна бути впевненим в успішній терапії.
