Багато людей в якийсь момент життя стикаються з . Рідко хто в такій ситуації звертається до лікарів, але якщо така проблема набирає обертів і заважає людині нормально жити і функціонувати, тоді варто шукати її рішення, адже вона може свідчити про серйозні розладах.
Багато людей в якийсь момент життя стикаються з . Рідко хто в такій ситуації звертається до лікарів, але якщо така проблема набирає обертів і заважає людині нормально жити і функціонувати, тоді варто шукати її рішення, адже вона може свідчити про серйозні розладах.
Порушення сну погано впливає на настрій, енергію, душевний стан. Які ж причини провокують таку проблему? Що робити в такій ситуації?
Зміст
Важливість здорового сну
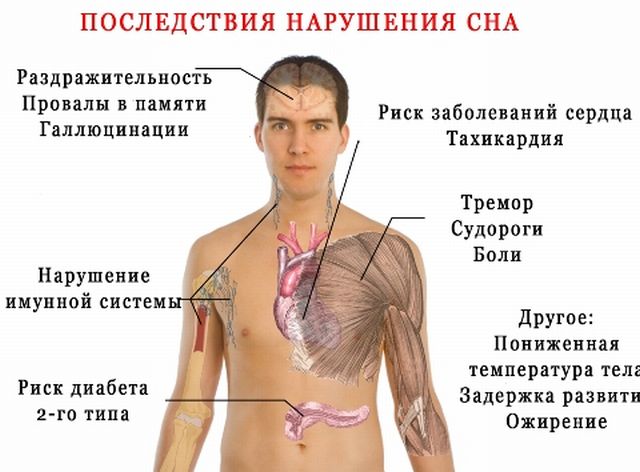
Сон впливає на загальний стан. Якщо здоров'я в порядку, тоді людина нормально спить. Але будь-які порушення нічного відпочинку говорять про проблеми з психікою, здоров'ям. В кінцевому підсумку вони можуть привести до серйозних наслідків.
Хороший сон відіграє важливу роль для емоційного та фізичного стану людини. Навіть незначні порушення позначаються на настрої, працездатності. Якщо є бажання бути здоровим, максимально використовувати свої сили, необхідно повноцінно відпочивати вночі.
Варто розуміти, якщо протягом дня людина відчуває себе сонним, погано засинає, а в ранковий час виникає пригнічений стан, то значить є ті або інші . В такому випадку необхідно розібратися з причинами такого розладу, щоб позбутися від проблеми і налагодити режим.
Які бувають збої в режимі сну?
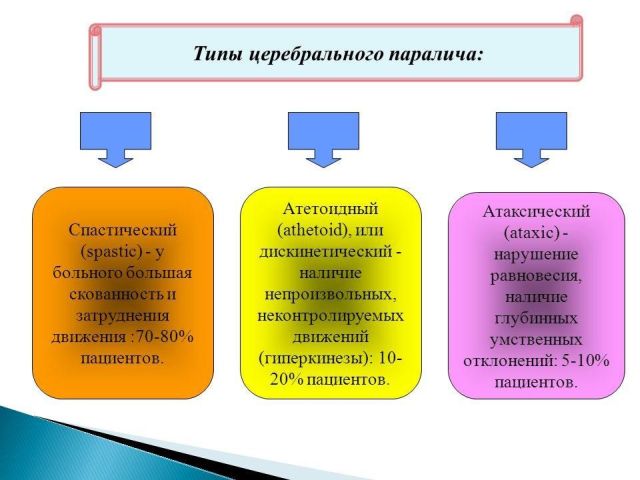
Проблеми зі сном- це не тільки безсоння. Всі види порушення сну ділять на кілька категорій. Першу з них називають . Саме сюди відносять безсоння, коли у людини з'являються проблеми із засинанням і якістю сну.
Цю категорію порушень, в свою чергу, поділяють на кілька розладів в залежності від причини, яка викликала порушення сну:
- психосоматическая взаємопов'язана з психікою людини, несе тимчасовий або постійний характер;
- порушення сну, яке викликало часте вживання алкогольних напоїв або певних медикаментів;
- проблеми зі сном, які пов'язані з порушенням дихання в період нічного відпочинку або .

Другу категорію порушень називають . Вона являє собою надмірну сонливість. Виділяють такі підгрупи причин: 
- психофізіологічна , порушення сну відбувається через проблеми з психікою. Воно може бути тимчасовим або постійним;
- сонливість через зловживання алкоголю ;
- проблеми сну через розлади дихання в період нічного відпочинку ;
- і інші хвороби .
Існує ще одна категорія розладів сну під назвою . Вона являє собою збої роботи систем і органів, пов'язані зі сном і пробудженням:
- сомнамбулізм;
- нетримання сечі вночі;
- страхи і кошмари у нічний час ;
- інші порушення.
Що провокує сонний збій?
Порушення сну може з'явитися у дорослих, людей похилого віку або дітей, існують різноманітні причини, які провокують збої.
Нерідко на це впливає часте хвилювання, стреси, депресії, відчуття тривожності, постійна перевтома, зловживання алкогольними напоями.
Чому збоїть організм у дорослих і міцних людей?
Спровокувати розлад сну в дорослому житті можуть такі чинники:
- Занадто емоційна життя , часті дратівливі або хвилюючі ситуації, утримування емоцій в собі. Це негативно
 позначається на нервовій системі, поступово виснажуючи її.
позначається на нервовій системі, поступово виснажуючи її. - Стрес через ситуацій, які травмують психіку. Це може бути звільнення з роботи, догляд коханої людини, захворювання, смерть близького.
- Розлади психіки . Сюди відносять депресивний стан, істерії і неврози. Неконтрольоване вживання алкогольних напоїв, кофеїну, гормональних засобів, куріння.
- Чи не притримування режиму дня, нічні зміни .
- Травми ділянок мозку .
Які причини порушення у літніх і старих?
Розлад сну у літніх людей часто з'являється з таких причин:
- нервова система зношується;
- як наслідок від вживання якихось медикаментів;
- постійна тривожність;
- стрес і депресія, коли вмирають рідні і близькі люди;
- надмірне вживання алкогольних напоїв, кави;
- коли людина пізно їсть;
- синдром апное вночі, коли зупиняється дихання на короткий час.
У дітей свої проблеми
На появу порушень сну у дітей впливають такі причини:
- відсутня організація режиму дня;
- надмірна активність;
- синдром дефіциту уваги;
- якщо дітям не вистачає часу вдень на спілкування з батьками, вночі вони можуть тривожитися через відсутність мами або тата;
- звичка, яка виробилася у дитини, тому він не засинає, поки не зробить все справи, або батьки не будуть спати.
 У новонароджених порушення сну ділять на вроджені та набуті. У першому випадку це проблема нервової системи. Якщо були помічені подібні розлади, тоді варто відразу відправлятися до невролога.
У новонароджених порушення сну ділять на вроджені та набуті. У першому випадку це проблема нервової системи. Якщо були помічені подібні розлади, тоді варто відразу відправлятися до невролога.
А ось часто винуватцями придбаних порушень є саме батьки. Якщо не заважати спати маляті, тоді у нього не з'явиться жодних проблем зі сном. Лікарі радять дотримуватися режиму дня, визначеного температурного режиму, тоді малюк буде спокійно спати.
Які захворювання провокують сонні проблеми?
Сон може порушуватися при появі таких хвороб:
- депресії;
- стресу;
- артриту;
- астми;
- серцева і ниркова недостатність;
- синдром втоми;
- .
Які з'являються супутні симптоми?
Коли виникають розлади сну, під час нічного відпочинку людина може здригатися, відчувати страхи, хропіти.
Нерідко хворий надмірно рухається, дихає нерівномірно. Це все супутні симптоми. Щоб їх позбутися, варто налагодити сон.
Діагностика і постановка проблеми
Якщо людина почала погано спати, відчуває сонливість або інші подібні порушення, йому варто вирушати до невропатолога на огляд. 
Спеціаліст вислухає всі скарги пацієнта. Після цього він може виявити можливі причини, які впливають на стан людини, призначить додаткові дослідження.
Щоб детально вивчити, як веде себе пацієнт під час сну, робиться полісомнографія.
Під час цієї процедури лікар зможе подивитися фази сну, роботу серця, як дихає людина і інші важливі чинники.
Коригуємо, позбавляємося, лікуємо
При виникненні розлади сну варто притримувати таких рекомендацій, щоб позбутися від проблеми:
- для початку необхідно усунути фактори, які порушували нічний відпочинок;
- краще щодня прокидатися в однаковий час;
- варто скоротити денний відпочинок в ліжку;
- краще відмовитися від речовин, які негативно діють на головний мозок, це нікотин, кофеїн і алкоголь;
- рекомендується не вживати алкогольні напої після 5 години вечора;
- варто забути про деннийвідпочинку;
- щоб поліпшити самопочуття сутра, варто робити зарядку;
- краще не дивитися на ніч хвилюючі телепередачі, лікарі радять поміняти телевізор на читання;
- перед нічним відпочинком варто прийняти гарячу ванну;
- перед сном заборонено наїдатися;
- прийом їжі повинен бути кожен день одне і те ж час, це позитивно вплине не тільки на сон, а на загальний стан людини;
- у вечірній час варто робити вправи, які допомагають розслабитися;
- людина повинна спати в комфортних умовах;
- величезну користь приноситьпсихотерапія.
Якщо людина дотримується цих правил, але особливого результату не видно, тоді варто використовувати лікування медикаментами. А саме:
- Якщо заважає спати біль, тоді необхідно приймати знеболюючі препарати, наприклад, Диклофенак .
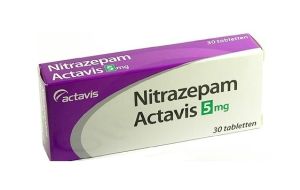
- Якщо людини мучить безсоння, яка з'явилася через емоційний розлад, погіршується самопочуття, тоді лікарі призначають Нітразепам, Триазолам та інші засоби.
- Якщо сон порушився через переїзду, коли змінився часовий пояс, тоді можна вживатися в невеликих дозах Флуразепам, Темазепам . Ці препарати призначають і тоді, коли людина почала працювати на нічних змінах, при цьому він погано спить. Для літніх людей лікарі виписують небензодіазепіновие кошти. Це може бути Золпідем .
- Якщо людина погано спить через пережиту депресії, тоді йому призначають Амитриптилин . Аналогом даного ліки вважається Хлоралгідрат .
Якщо правильно здійснити лікування, усунути симптоми основної хвороби, можна позбутися від проблем зі сном.
Як завжди спати міцно?
Щоб не зіткнутися з порушеннями сну, рекомендується дотримуватися таких правил профілактики:
- дотримуватися режиму дня;
- не наїдатися перед нічним відпочинком;
- при пробудженні вночі не варто нервувати, краще постаратися розслабитися;
- перед нічним відпочинком рекомендується полежати в теплій ванні, в яку додають трави;
- перед сном можна з'їсти ложку меду;
- не варто розповідати дітям на ніч страшні історії.
Ідеальні умови для сну
Щоб легко засипалося, варто створити особливі умови для цього: 
- лежачи в ліжку не варто нервувати;
- в спальні має бути темно, не душно;
- варто дотримуватися тиші;
- за годину до планованого сну рекомендується не сидіти за комп'ютером і не дивитися телевізор;
- перед сном варто почитати літературу;
- лежачи на ліжку, людина повинна відчувати зручність.
Щоб поліпшити сон, рекомендується скористатися спеціальною подушкою з травами, яку застосовували ще в давні часи. Її можна зробити самостійно. Всередину кладеться в рівних кількостях меліса, корінь валеріани, звіробій і лавандові суцвіття. Деякі люди з'єднують між собою лаванду і шишки хмелю.
Здоровий сон відіграє важливу роль для людини. Якщо він порушується, варто шукати причину, яка спровокувала проблему. Якщо знайти правильне її рішення, можна налагодити режим, відновити сили, зміцнити здоров'я і повернутися в колишнє життя.

 ДЦП () являє собою складну форму порушення роботи опорно-рухового апарату, яка обумовлюється найрізноманітнішими факторами.
ДЦП () являє собою складну форму порушення роботи опорно-рухового апарату, яка обумовлюється найрізноманітнішими факторами. 

 параподіум використовуються в якості пристроїв для утримання пацієнтів у вертикальному положенні, якщо у них паралізовані ноги.
параподіум використовуються в якості пристроїв для утримання пацієнтів у вертикальному положенні, якщо у них паралізовані ноги.
 ДЦП () — захворювання, що викликає порушення в роботі рухової системи, які виникають внаслідок ураження ділянок головного мозку або неповного їх розвитку.
ДЦП () — захворювання, що викликає порушення в роботі рухової системи, які виникають внаслідок ураження ділянок головного мозку або неповного їх розвитку. 
 40-50% страждають в подальшому . Це пояснюється тим, що недоношена дитина має ще слабо розвинені органи, тому збільшується ймовірність виникнення гіпоксії.
40-50% страждають в подальшому . Це пояснюється тим, що недоношена дитина має ще слабо розвинені органи, тому збільшується ймовірність виникнення гіпоксії. проблеми, а тим більше зловживає алкоголем або транквілізаторами, це є достатньою підставою для виникнення ризику розвитку у дитини дитячого церебрального паралічу.
проблеми, а тим більше зловживає алкоголем або транквілізаторами, це є достатньою підставою для виникнення ризику розвитку у дитини дитячого церебрального паралічу. 
 Норвезькі лікарі з області педіатрії та неврології провели велике дослідження, в результаті якого виявили тісний взаємозв'язок розвитку ДЦП з генетикою.
Норвезькі лікарі з області педіатрії та неврології провели велике дослідження, в результаті якого виявили тісний взаємозв'язок розвитку ДЦП з генетикою. 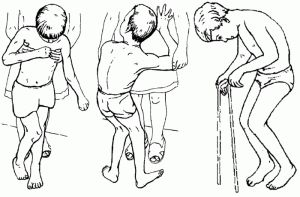 якщо передчасно подбати про здоров'я матері і плоду.
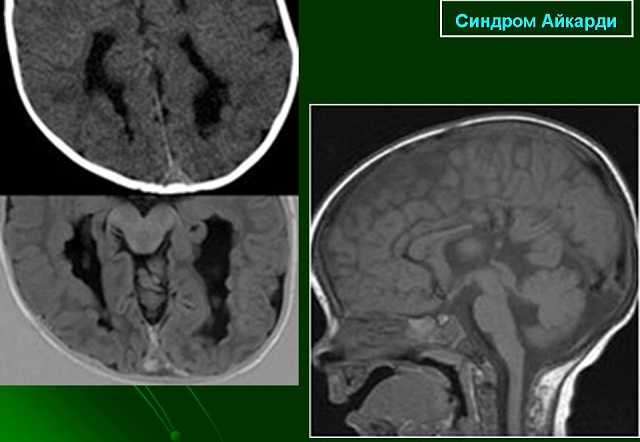
якщо передчасно подбати про здоров'я матері і плоду.  Синдром Айкарді є рідкісним цереброретінальним генетичним розладом. При цьому захворюванні мозок, частково або повністю, позбавлений однієї з основних складових — мозолистого тіла. Це є наслідком дефекту Х-хромосоми. У сітківці відбуваються зміни, що ведуть до інфантильним спазмів.
Синдром Айкарді є рідкісним цереброретінальним генетичним розладом. При цьому захворюванні мозок, частково або повністю, позбавлений однієї з основних складових — мозолистого тіла. Це є наслідком дефекту Х-хромосоми. У сітківці відбуваються зміни, що ведуть до інфантильним спазмів. 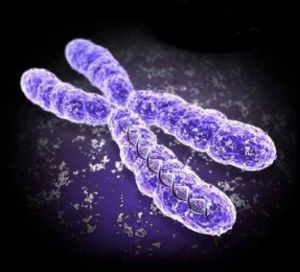
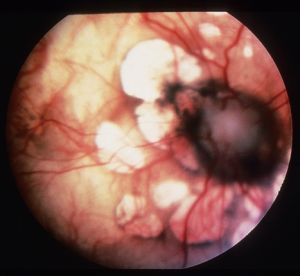
 Аномалії в очах можуть призвести до пігментному Реніта, мікрофтальм. Можлива катаракта і атрофія зорового нерва. Це може привести до порушення зору і навіть повної сліпоти.
Аномалії в очах можуть призвести до пігментному Реніта, мікрофтальм. Можлива катаракта і атрофія зорового нерва. Це може привести до порушення зору і навіть повної сліпоти.
 Хвороба Піка це досить рідкісне важке захворювання головного мозку, яке з часом призводить до втрати життєздатності клітин скроневих і лобових часток.
Хвороба Піка це досить рідкісне важке захворювання головного мозку, яке з часом призводить до втрати життєздатності клітин скроневих і лобових часток. 

 Обстеження хворих, у яких діагностовано хворобу Піка, дозволяють виділити симптоми, які діляться на дві групи виникнення труднощів з усній і письмовій промовою і поведінкові порушення.
Обстеження хворих, у яких діагностовано хворобу Піка, дозволяють виділити симптоми, які діляться на дві групи виникнення труднощів з усній і письмовій промовою і поведінкові порушення. 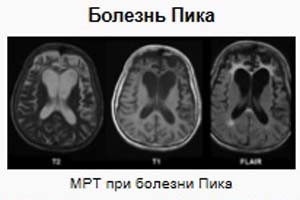 Діагностувати захворювання можна після клінічного огляду та особистої бесіди з пацієнтом.
Діагностувати захворювання можна після клінічного огляду та особистої бесіди з пацієнтом. виконувати математичний рахунок. У разі хвороби Альцгеймера основною ознакою буде різке зниження пам'яті.
виконувати математичний рахунок. У разі хвороби Альцгеймера основною ознакою буде різке зниження пам'яті.  На сьогоднішній день загальної методики для лікування хвороби Піка не існує. Все що може зробити лікар призначити медикаментозне лікування для затримки прогресуючих змін і поліпшення стану людини.
На сьогоднішній день загальної методики для лікування хвороби Піка не існує. Все що може зробити лікар призначити медикаментозне лікування для затримки прогресуючих змін і поліпшення стану людини. 
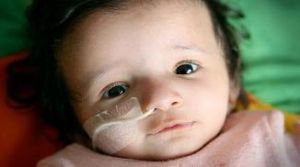 Досить часто хвороба Піка плутають із захворюванням Ниманна Піка. Головна відмінність цих двох недуг віковий показник. Якщо перша виявляється після п'ятдесяти років, друга діагностується в дитячому віці, і ця недуга не відноситься до психічних розладів.
Досить часто хвороба Піка плутають із захворюванням Ниманна Піка. Головна відмінність цих двох недуг віковий показник. Якщо перша виявляється після п'ятдесяти років, друга діагностується в дитячому віці, і ця недуга не відноситься до психічних розладів.  Від важких хвороб ніхто не застрахований. І якщо в родині трапилася біда — народилася дитина з , кожен батько хоче знати все про захворювання і про те, як він розвивається.
Від важких хвороб ніхто не застрахований. І якщо в родині трапилася біда — народилася дитина з , кожен батько хоче знати все про захворювання і про те, як він розвивається. 
 Порушення рухової активності при дитячому церебральному паралічі призводять до викривлення хребта, контрактура і іншим патологій внутрішніх органів. Для профілактики ускладнень дуже важливо формувати тонус м'язів.
Порушення рухової активності при дитячому церебральному паралічі призводять до викривлення хребта, контрактура і іншим патологій внутрішніх органів. Для профілактики ускладнень дуже важливо формувати тонус м'язів.  структури головного мозку.
структури головного мозку. 
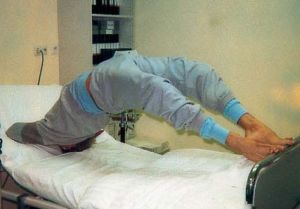 Епілептичний статус це стан, що характеризується часто повторюваними або безперервними з тривалістю до півгодини.
Епілептичний статус це стан, що характеризується часто повторюваними або безперервними з тривалістю до півгодини. 
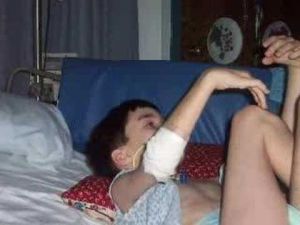 Тонічний статус найбільш часто зустрічається серед дітей з . Може спостерігатися в різних віках. Клонический статус спостерігається при епілепсії у немовлят, а також при конвульсіях з високою температурою у маленьких діток. Миоклонические статус проявляється постійними або епізодичними м'язовими посмикуваннями.
Тонічний статус найбільш часто зустрічається серед дітей з . Може спостерігатися в різних віках. Клонический статус спостерігається при епілепсії у немовлят, а також при конвульсіях з високою температурою у маленьких діток. Миоклонические статус проявляється постійними або епізодичними м'язовими посмикуваннями. 


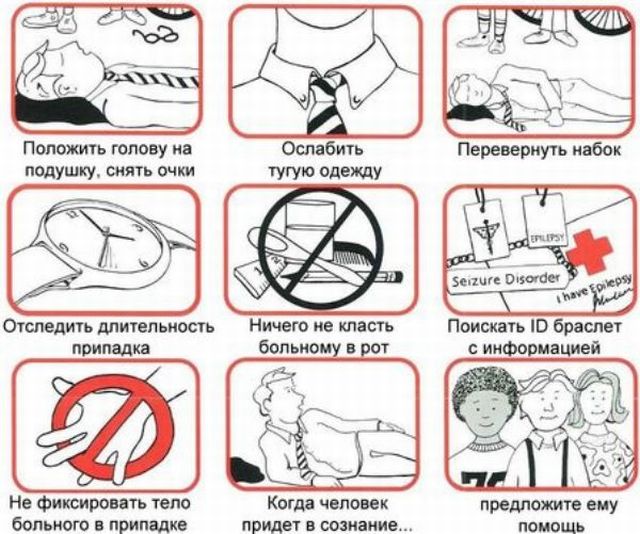
 Дуже часто епістатус, що виникає у дітей це ознака початку , проте буває, що судомні напади проявляються вже на пізніх етапах перебігу цього захворювання.
Дуже часто епістатус, що виникає у дітей це ознака початку , проте буває, що судомні напади проявляються вже на пізніх етапах перебігу цього захворювання. 
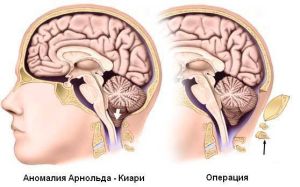
 ністагм можна описати як захворювання, при якому очі починають швидко рухатися, і не підконтрольні свідомості пацієнта.
ністагм можна описати як захворювання, при якому очі починають швидко рухатися, і не підконтрольні свідомості пацієнта. 
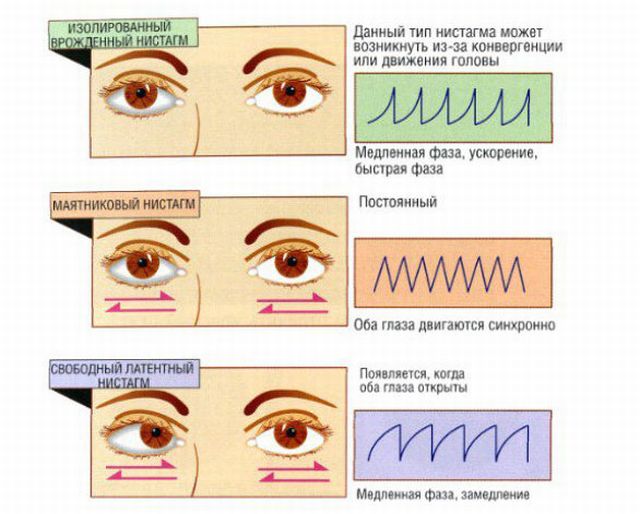
 ністагм у новонароджених діток проявляється не відразу ж, а лише через якийсь час, адже у дітей до кінця не розвинені очі , і вони не здатне фокусувати свою увагу на чомусь, постійно бігаючи з одного боку в інший зіницями.
ністагм у новонароджених діток проявляється не відразу ж, а лише через якийсь час, адже у дітей до кінця не розвинені очі , і вони не здатне фокусувати свою увагу на чомусь, постійно бігаючи з одного боку в інший зіницями. 
 до лінз, в залежності від відхилення зору. Якщо виникають різні дефекти очі і сітківки, то прописують також спеціальні фільтри для окулярів.
до лінз, в залежності від відхилення зору. Якщо виникають різні дефекти очі і сітківки, то прописують також спеціальні фільтри для окулярів.  Дитячим целебральним паралічем називається група непрогрессірующую хвороб хронічного характеру, які проявляються різними порушеннями моторних функцій в результаті пошкодження головного мозку. Але це не спадкова патологія, а набута.
Дитячим целебральним паралічем називається група непрогрессірующую хвороб хронічного характеру, які проявляються різними порушеннями моторних функцій в результаті пошкодження головного мозку. Але це не спадкова патологія, а набута. 
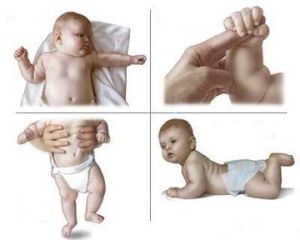 При впливі факторів, можуть спостерігатися різні дефекти нервових клітин. Причиною процесу може бути вразливість мозкових структур, розвиток яких в цей момент відбувається інтенсивно. Тому у деяких дітей при ДЦП можуть спостерігатися порушення рухів рук, у інших — координації або ніг.
При впливі факторів, можуть спостерігатися різні дефекти нервових клітин. Причиною процесу може бути вразливість мозкових структур, розвиток яких в цей момент відбувається інтенсивно. Тому у деяких дітей при ДЦП можуть спостерігатися порушення рухів рук, у інших — координації або ніг.  з'являтися судоми, які є іншою ознакою патології.
з'являтися судоми, які є іншою ознакою патології.