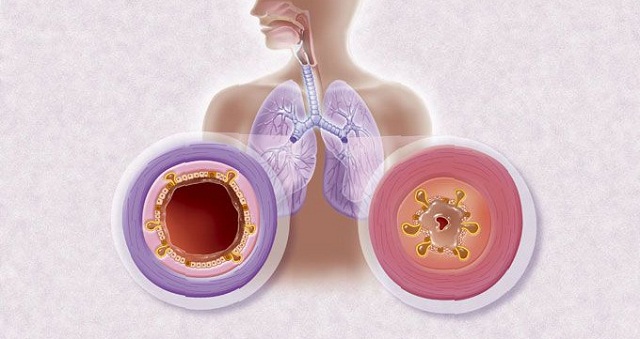
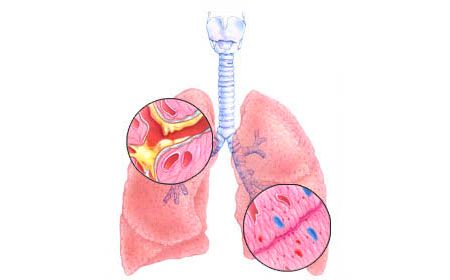
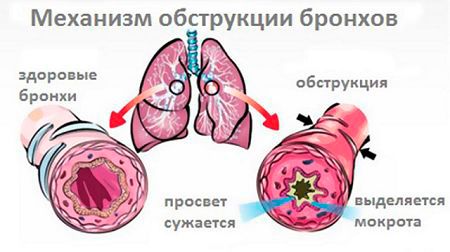
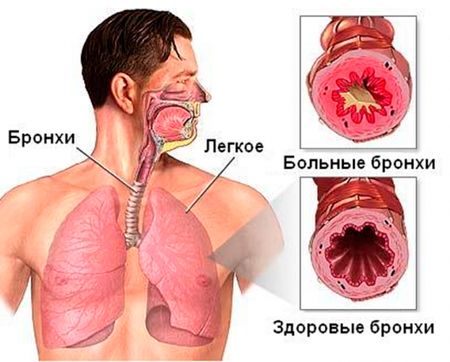
Гострий бронхіт — це запалення бронхіальних труб, найчастіше є ускладненням після ГРВІ або грипу. Так як дане захворювання головним чином викликано вірусною інфекцією, організм дорослих людей з нормальним імунітетом здатний впоратися з ним самостійно. В такому випадку антибіотики при гострому бронхіті приймати не рекомендується.
Особливості гострої форми
При тяжкому перебігу хвороби організм починають атакувати бактерії, такі як мікоплазми, хламідії, пневмококи, стафілококи і стрептококи, і саме в цей період необхідно лікування антибактеріальними засобами.
Симптоми гострої форми бронхіту:
- жовтого або зеленого кольору;
- сильний кашель;
- температура тіла 37,5-38,5С;
- біль або дискомфорт в області грудної клітини;
- дихання зі свистом.
У 95% випадків є вірусні збудники, що викликають запалення верхніх дихальних шляхів. У дорослих хвороба проходить швидко, хоча 50% пацієнтів протягом 3 тижнів ще мучаться кашлем, а в 25% ці залишкові явища тривають більше 1 місяця.
Зазвичай лікування гострого бронхіту у дорослих включає:
- напівпостільний, а потім домашній режим;
- рясне пиття (недостатнє вживання рідини призводить до загустіння мокротиння і її важкою виводимості при кашлі). Рекомендується збільшити обсяг пиття в 2 рази більше добової вікової потреби;
- дотримання молочно-рослинної дієти, обмеження в меню приправ і алергенних продуктів;
- призначення противірусної терапії;
- застосування протизапальних і жарознижуючих препаратів;
- призначення відхаркувальних і муколітичних засобів (Бромгексин, Лазолван, Мукалтин, Пертусин, мукопронт);
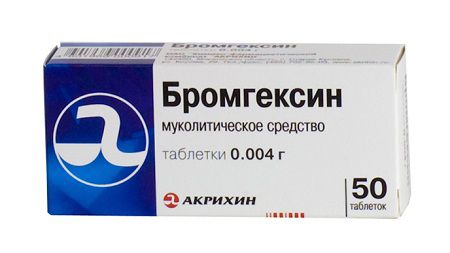
- прийом протикашльових засобів при сухому непродуктивному кашлі в перші 1-2 дні хвороби (Синекод, Лібексін, Кофекс);
- проведенняаерозольних інгаляцій, , фізіотерапії;
- використання постурального дренажу з вібраційним масажем;
- призначення антибактеріальної терапії в разі важкого перебігу хвороби.
чи потрібні антибіотики?
Не так давно було проведено кілька плацебо-контрольованих клінічних досліджень, мета яких — визначення ефективності застосування пацієнтів. Групи випробовуваних брали антибактеріальні препарати (доксициклін, триметоприм, еритроміцин) і плацебо.
Результати цих випробувань показують, що немає ніяких відмінностей в ході одужання у різних груп. Кашель і лихоманка у дорослих проходили з однаковою швидкістю, пацієнти повертали свою працездатність через однакову кількість днів.
Однак приймати необхідно, якщо з'явилися такі симптоми:
- висока температура тіла не знижується протягом 5 днів ;
- в аналізі крові виявлено ознаки бактеріального зараження (лейкоцити — 12 000 в 1 мкл, ШОЕ більше 20 мм / год);
- з'явилася задишка;
- мокрота стала багатою і придбала зелений колір;
- спостерігається втягнення поступливих місць грудної клітки;
- з'явилося крекчуче дихання;
- в пацієнта спостерігається сильна слабкість і розбитість.

Які антибіотики приймати при гострому бронхіті?
Довірте вибір конкретного препарату лікаря , самолікування настільки сильнодіючими ліками може мати серйозні наслідки у вигляді побічних ефектів.
Для дорослих проводити лікування при важкому перебігу гострого бронхіту рекомендується такими антибактеріальними препаратами: Амоксицилін (пеніциліни), Вільпрафен, Спіраміцин, еритроміцин (макроліди) .
Розглянемо принцип дії, правила застосування, протипоказання і побічні ефекти цих препаратів:
- Амоксицилін — антибіотик групи пеніциліну, що володіє широким спектром дії. Знищує бактерії, впливаючи на стінки їх клітин, але сам швидко руйнується під впливом бета-лактамази (ферменту пеніцилінази). у дорослих амоксициліну вимагає дотримання дозування 500 мг 3 рази на добу.

Ніколи не призначайте дозу антибіотика самі, вона може коливатися в межах від 500 до 2000 мг на добу.
Різні форми і стадії захворювання вимагають різну дозування. Не маючи належного досвіду можна легко помилитися і завдати шкоди організму.
Протипоказаний пацієнтам з алергічними захворюваннями (поліноз, бронхіальна астма) або індивідуальною непереносимістю пеніциліну. Не рекомендується застосування цього препарату при печінковій недостатності, інфекційному мононуклеозі, дисбактеріозі, лимфолейкозе. Також не потрібно приймати його при годуванні дитини грудьми.
Неправильне лікування цим препаратом може призвести до побічних ефектів у вигляді:
- алергічного риніту;
- кон'юнктивіту;
- кропив'янки, в рідкісних випадках анафілактичного шоку;
- дисбактеріозу;
- нудоти, блювоти;
- порушення смаку;
- стоматиту;
- безсоння, депресії;
- головного болю і запаморочення;
- в рідкісних випадках судом.

- Вільпрафен або Вільпрафен Солютаб. Основна складова препарату — джозамицин, антибіотик з групи макролідів. Він має широкий спектр антимікробної дії і має високу активність відносно внутрішньоклітинних мікроорганізмів, грам позитивних та грам, а також проти деяких анаеробних бактерій. у дорослих джозаміцину також вимагає дотримання дозування 500 мг 3 рази на добу.
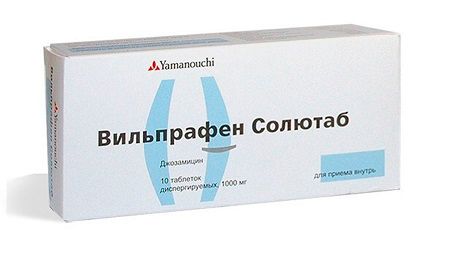
Препарат протипоказаний при порушенні функції печінки, гіперчутливості до компонентів лікарського засобу. Не рекомендується призначення цього антибіотика вагітним, годуючим матерям і недоношеним дітям.
Побічні явища зустрічаються рідко, але все ж лікування джозаміцину може викликати:
- втрату апетиту;
- нудоту, печію;
- блювоту або пронос;
- кропив'янку;
- в окремих випадках можливе тимчасове підвищення активності печінкових ферментів у плазмі крові;
- порушення слуху (рідко ).
- Спіраміцин. Антибіотик з групи макролідів, що викликає бактериостатическую реакцію за рахунок пригнічення внутрішньоклітинного синтезу білка. Надає згубний вплив на стафілококи, стрептококи, коринебактерії, нейссерии, легіонелли, мікоплазми, і хламідії. спіраміцином вимагає дотримання дозування 3 млн МО 2 рази на добу.

Не можна застосовувати препарат при алергії або гіперчутливості до антибіотиків-макролідів. Не рекомендується використання даного лікарського засобу в період лактації, але допустимо під час вагітності. Протипоказаний пацієнтам з печінковою недостатністю і обструкцією жовчних шляхів.
Неправильне лікування спіраміцином може викликати такі побічні явища, як:
- кропив'янка;
- епігастральний біль;
- подовження інтервалу QT;
- діарея, нудота, блювання;
- минущі парестезії;
- ангіоневротичнийнабряк;
- гострий гемоліз, виразковий езофагіт;
- холестатичнажовтуха, анафілаксія;
- гострий або псевдомембранозний коліт;
- тромбоцитопенія.
- Еритроміцин . Антибіотик макролідний групи, що продукується штам Streptomyces erythreus. Здатний гнітюче діяти на освіту поліпептидного ланцюга, що пригальмовує біосинтез білка в клітині мікроорганізму. Має сильну бактеріостатичну дію на грампозитивні і грамнегативні бактерій. При гострому бронхіті рекомендована доза 500 мг 4 рази на добу.

Еритроміцин протипоказаний при аритмії, печінкової і ниркової недостатності, гіперчутливість до компонентів препарату. Не рекомендується приймати цей лікарський засіб в період вагітності і лактації.
Застосування препарату може супроводжуватися:
- нудотою, блювотою, болями в животі;
- діареєю, дисбактеріозом;
- рідко — кандидоз порожнини рота;
- псевдомембранозним ентероколіт;
- порушенням функції печінки;
- холестатичної жовтяницею, панкреатитом;
- генералізованими судомами;
- галюцинаціями, порушенням свідомості, запамороченням;
- оборотним зниженням слуху і шумом у вухах;
- шлуночкової тахікардією, подовженням інтервалу QT;
- тріпотінням передсердь.

При призначенні лікарем будь-якого препарату, зверніть увагу на інструкцію. Чи немає протипоказань для Вас? Якщо ж такі знайдені, зверніться за додатковою консультацією!
Дізнайтеся докладніше про .
Автор: лікар-інфекціоніст, мемешев редван раїмович Шабан Юсуфович