Болі в голові, які не залежать від фізичного, зовнішнього впливу, найчастіше виникають у працездатному віці і відносяться до головних болів напруги. Хворобливість може турбувати людину з різною тривалістю — від декількох хвилин до днів, з періодами зменшення і загострення дискомфорту. Головний біль напруги підрозділяється на епізодичну і хронічну. Перша форма захворювання встановлюється, якщо напади проявляються менше, ніж 15 разів на місяць із загальною тривалістю до 180 днів на рік. Про хронічного болю напруги кажуть, коли напади займають більше 15 днів на місяць, така форма характеризується більшою інтенсивністю симптомів. Підрозділ і визначення характеру ГБН необхідно для вірного призначення лікування.
Причини
Висунуто припущення, що у формуванні головного болю напруги беруть участь не тільки центральні відділи нервової системи, але і периферичні механізми саморегуляції. У пацієнтів визначається підвищена чутливість больових рецепторів. Причин виникнення захворювання досить багато, тому ГБН зустрічається так часто.
Провокуючі фактори 
- Емоційний стрес. Викликати напад може як один епізод негативного стресу, так і тривале його вплив;
- М'язова напруга, що формується при тривалому знаходженні тіла в одній позі. Цей провокуючий фактор часто виявляється у водіїв, операторів комп'ютера, швачок, тобто у робітників тих спеціальностей, які передбачають напруга м'язів шиї, очей, рук при виконанні точних маніпуляцій з дрібними предметами;
- Розумова перевтома;
- ;
- Тривалі депресії;
- Головний біль може бути спровокована тривалим прийомом анальгетиків і транквілізаторів.
У багатьох хворих вдається встановити одночасне негативний вплив відразу декількох факторів — стресу, перевтоми, м'язової напруги.
Симптоми
Пацієнти описують виникають болі як стискають, частіше двосторонні, що охоплюють голову «обручем». Найчастіше дискомфорт виникає після пробудження в ранкові години і триває протягом дня. Інших ознак порушень роботи внутрішніх органів немає. При хронічного головного болю розвивається дратівливість, неспокій, у важких випадках . Пацієнти можуть пред'явити скарги на печіння в верхніх відділах шиї і потилиці, при пальпації ці області напружені і болючі.
Діагностика
Визначальною ознакою головного болю напруги є їх характер. При опитуванні пацієнта увагу приділяють наступним питанням:
- Тривалість епізоду болю становить від 20 — 30 хвилин і може тривати до тижня;
- Напади не залежить від фізичного навантаження;
- біль двостороння;
- Інтенсивність помірна, не порушує працездатність;
- За характером біль стискає. Пульсуючі і односторонні болі виникають частіше при ;
- На тлі емоційних переживань дискомфорт зростає, при позитивних емоціях зменшується або повністю проходить;
- Ні порушень в інших системах організму .
Диференціальний діагноз
ГБН вимагає виключення , , запальних процесів. Тому призначається цілий комплекс обстежень, в нього входить ЕЕГ, ЕХО — ЕГ, за показаннями комп'ютерна діагностика.
Лікування
Ефективність лікування головного болю напруги залежить від комплексного підходу і терапія повинна бути спрямована не тільки на хороше знеболення, а й на усунення причини. До найважливішим принципам лікування відносять:
- Профілактику тривог, стресів, депресій, розумових перенапруг;
- Усунення м'язового напруги;
- Запобігання проявам побічного ефекту знеболюючих ліків .
Медикаментозне лікування
До лікарських препаратів, що використовуються при даному захворюванні відносять:
- — Амітриптилін, Пароксетин , Дулоксетин.
- М'язові релаксанти — толперизону, Тізанідіт.
- Нестероїдні протизапальні засоби — Аспірин, Кетопрофен, Напроксен.
Фармацевтичні препарати необхідно приймати суворо по розписаної лікарем схемою в зазначеному дозуванні і не більше призначеного часу. Відсутність контролю за прийомом препаратів, особливо з нестероидной групи, найчастіше призводить до розвитку лікарської головного болю.
Антидепресанти посилюють дії анальгетиків і зменшують прояви депресії, тривоги, дратівливості при хронічних епізодах ГБН.
Немедикаментозні методи
- Способи релаксації організму;
- Масаж напружених м'язів;
- Голкорефлексотерапія.
Головний біль напруги, хоча і не відрізняється особливою інтенсивністю, але все одно здатна надовго вивести людину з нормального психоемоційного стану. Не радять відразу вдаватися до допомоги таблеток, зменшити приступ допоможуть кілька загальних порад:

- Необхідно повністю розслабитися — по можливості відійти від комп'ютера, перервати роботу на кілька хвилин;
- У стресових ситуаціях обов'язково потрібно заспокоїтися, випити чашку трав'яного чаю або відвар заспокійливого фитопрепарата;
- Помітно полегшує стан масаж комірцевої зони і шкіри голови. Якщо поруч немає людей, то масаж голови можна робити самому пальцями рук або використовуючи гребінець;
- Тепла ванна, розслабляючий душ і хороший сон значно знижують больові відчуття;
- Можна на область лоба ненадовго прикласти холодний компрес;
- При відсутності позитивного ефекту можна прийняти ліки. Але необхідно знати, що не рекомендується пити більше 2-х знеболюючих таблеток за тиждень.
Профілактика
ГБН у багатьох людей регулярно повторюється. Захоплюватися медикаментами категорично не можна, це тільки спровокує нові епізоди нападів, тому потрібно навчитися попереджати розвиток симптомів.
- Зводить до мінімуму кількість днів з головним болем хороший, повноцінний нічний відпочинок. Будь-яка людина має виділяти на сон не менше 8 годин, а при проблемах зі здоров'ям цей пункт потрібно дотримуватися кожен день. Рекомендується лягати спати не пізніше 11 години в вечірні години, так як час від 23 годин і до години ночі вважається найоптимальнішим для відновлення сил;
- Потрібно попереджати розвиток м'язової напруги — через кожну годину роботи рекомендується робити розслаблюючу гімнастику для всіх відділів кістково — м'язової системи;
- Прогулянки на свіжому повітрі потрібно включати в щоденний розклад дня;

- Постійна фізична активність не тільки позитивно впливає на здоров'я, але і зводить до мінімуму негативний вплив стресів;
- Рекомендується курсомпропивати відвари заспокійливих трав — валеріани, пустирника, настоянку піона;
- З харчування бажано виключити міцну каву і алкоголь.
Прогноз
Рідкісні епізодичні випадки головного болю напруги трапляються у більшості людей, зазвичай вони не впливають на самопочуття і працездатність. Насторожити має збільшення кількість нападів за місяць, це може привести до хронічного перебігу хвороби, яке веде до психоемоційної нестабільності, депресій. Прогноз залежить і від того на якому етапі розпочато медикаментозне лікування, в важких випадках терапія антидепресантами призначається до півроку.
Виявлена залежність появи нападів від прийому знеболюючих засобів вимагає іншого підходу до лікування. Пацієнту потрібно пояснити, що погіршення самопочуття у нього відбувається через таблеток, тому він повинен звести до мінімуму їх вживання і потім прибрати зовсім. Після цього лікар вже може призначити ефективний курс лікування іншими препаратами.
Відео по темі
Нижче слід відео про симптоми і лікування головного болю напруги:




 Факторами ризику є вік близько 30 років і чоловіча стать. Групою особливого ризику є чоловіки з роздвоєним підборіддям, квадратною щелепою, міцної статури і з шкідливими звичками. Жінки страждають від кластерного головного болю вкрай рідко. Помічено також, що на виникнення кластерних болів впливає спосіб життя людини (наприклад, нічний, що впливає на зміну біоритмів), наявність шкідливих звичок (куріння і алкоголь), спадковість і генетичний компонент, травми голови і всілякі розлади сну.
Факторами ризику є вік близько 30 років і чоловіча стать. Групою особливого ризику є чоловіки з роздвоєним підборіддям, квадратною щелепою, міцної статури і з шкідливими звичками. Жінки страждають від кластерного головного болю вкрай рідко. Помічено також, що на виникнення кластерних болів впливає спосіб життя людини (наприклад, нічний, що впливає на зміну біоритмів), наявність шкідливих звичок (куріння і алкоголь), спадковість і генетичний компонент, травми голови і всілякі розлади сну. 
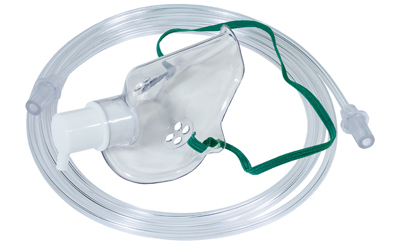 Кисневі інгаляції за допомогою спеціальної маски. За кілька хвилин вдихання 100% кисню біль може повністю вщухнути. Для цього методу лікування використовуються портативні концентратори кисню, які можна використовувати в домашніх умовах;
Кисневі інгаляції за допомогою спеціальної маски. За кілька хвилин вдихання 100% кисню біль може повністю вщухнути. Для цього методу лікування використовуються портативні концентратори кисню, які можна використовувати в домашніх умовах; 


 Гострі-захворювання починається бурхливо, пацієнт може назвати годину, коли з'явилися симптоми, при такому розвитку подій захворювання протікає найбільш важко, має багато ускладнень;
Гострі-захворювання починається бурхливо, пацієнт може назвати годину, коли з'явилися симптоми, при такому розвитку подій захворювання протікає найбільш важко, має багато ускладнень;